Муковисцидоз (кистозный фиброз)
Общие сведения
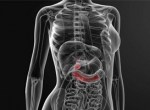
Муковисцидоз — это что за болезнь? Муковисцидоз (МВ)/кистозный фиброз — системное генетическое заболевание, проявляющееся поражением экзокринных желез (желез внешней секреции) с образованием вязкого секрета, вызывающего обструкцию выводных протоков и полиорганную патологию. Основными органами-мишенями являются протоки бронхолегочной системы, поджелудочной железы, кишечника, потовых желез и урогенитального тракта. Без адекватного лечения кистозный фиброз резко сокращает качество/продолжительность жизни пациентов. Термин муковисцидоз произошел от латинских слов «мукус — слизь» и «висцидус — вязкий», определяя тем самым роль повышенной вязкости секретов желез внешней секреции. Код по мкб-10: E84. Наследуется МВ по аутосомно-рецессивному типу (рис. ниже).
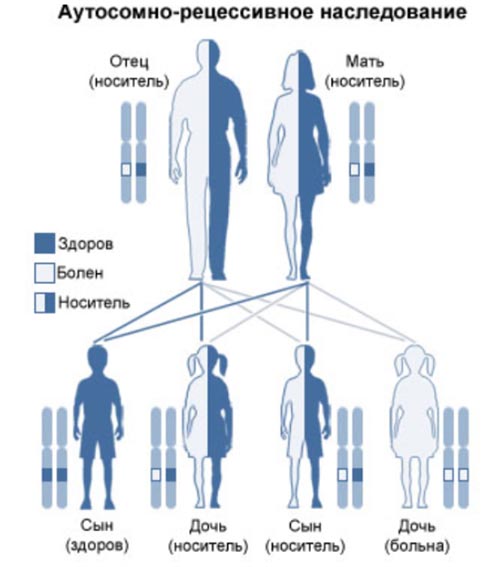 То есть, в случаях, когда оба родителя являются носителями мутировавшего гена (гетерозиготные), то риск рождения ребёнка больного МВ составляет 25% и при каждой последующей беременности показатель риска не изменяется. Частота гетерозиготного носительства патологического гена варьирует в зависимости от расы и географических регионов от 2 до 5%. Носители только одного дефектного гена МВ не болеют.
То есть, в случаях, когда оба родителя являются носителями мутировавшего гена (гетерозиготные), то риск рождения ребёнка больного МВ составляет 25% и при каждой последующей беременности показатель риска не изменяется. Частота гетерозиготного носительства патологического гена варьирует в зависимости от расы и географических регионов от 2 до 5%. Носители только одного дефектного гена МВ не болеют.
Средняя продолжительность жизни больных с диагнозом «кистозный фиброз» в различных развитых странах Европы на сегодняшний день варьирует от 31 до 42 лет (мин. 9, макс. 52 года). При этом, в последние годы во всем мире отмечается рост числа больных подросткового/юношеского возраста. В России доля пациентов моложе 18 лет составляет 79%. Медиана возраста установления диагноза/постановки на учет 7,2±0,43 года.
Эпидемиология
Наиболее распространен МВ у лиц европеоидной расы, но его частота у них существенно варьируется в различных этнических группах и географических регионах от 1:2000—2500 новорожденных в странах Северной Европы и Америки до 1:26000 в Финляндии. Ориентировочно, каждый 25-й человек европеоидной расы является носителем патологического гена. Среди коренного населения Африки/Азии МВ встречается крайне редко — менее 1:100000. В России по данным эпидемиологических исследований в различных регионах частота болезни варьирует в пределах от 1:8500 до 1:13000 новорождённых. Ежегодно в России рождается около 700 больных МВ, в странах Западной Европы от 500 до 800, в США — около 2000.
Муковисцидоз является важной медико-социальной проблемой, что обусловлено низкой эффективностью лечения, неблагоприятным прогнозом, большими материальными моральными и физическими затратами общества, пациента и семьи на лечение, реабилитацию и социальную адаптацию больных.
Патогенез
В основе патогенеза заболевания и клинических проявлений лежит продукция секретов повышенной вязкости с измененными химико-физическими свойствами (уменьшение водной фазы на фоне увеличение концентрации белков/электролитов). Этот механизм обуславливает две характерных для МВ секреторные аномалии: высокую концентрацию электролитов (хлора, натрия и др.) в различных секретах/потовой жидкости и выделение всеми слизистыми железами организма очень вязкого муцина. Нарушение оттока вязкого секрета способствует его застою с дальнейшим расширением выводных протоков желез, прогрессированием фиброза и атрофией железистой ткани. Дисфункции хлорного канала являются результатом мутации в гене МВ, следствием чего является нарушение функции/структуры белка-МВТР (трансмембранный регулятор муковисцидоза). Нарушение функции МВТР в клетках эпителия органов-мишеней блокирует процессы транспорта ионов хлора, которые, накапливаясь внутри клеток изменяют в просвете выводных протоков электрический потенциал и увеличивает абсорбцию ионов натрия, являющихся своеобразным насосом. Как результат, снижение/полное прекращение секреции через апикальную мембрану эпителиальных клеток жидкости, что и лежит в основе различных патогенетических процессов в разных органах.
Не менее важную роль в патогенезе муковисцидоза играет воспалительный процесс, являющийся непосредственным следствие генетического дефекта, который можно обнаружить вне зависимости от микробной контаминации. В результате асептического воспаления закупориваются протоки желчных ходов печени, поджелудочной железы и семенных канатиков. На развитие воспаления безусловно оказывает влияние и инфицирование дыхательных путей.
Респираторная система. Предпосылкой застоя мокроты и ее инфицирование является вязкий бронхиальный секрет. Кодируемый геном МВ дефектный белок на поверхности клетки эпителия дыхательных путей постепенно меняет состав гликоконъюгатов, что способствует усилению адгезии и присоединению ряда микроорганизмов. В дальнейшем микробная колонизация дыхательных путей вызывает изменение в просвете бронхов осмолярности среды, что существенно снижает активность антимикробных гуморальных факторов (лизоцим, β-дефензины, лактоферрин) при неизменности их продуцирования секреторными клетками эпителия. Нарушение осмолярности также снижает активность нейтрофильных бактерицидных систем, в частности, выработку активных форм кислорода.
Особенностью МВ в легких является инфекционный процесс (эндобронхиальное распространение), а также характерная бактериальная флора. Наиболее характерными патогенами при МВ являются синегнойная палочка и золотистый стафилококк.
Типичные респираторные патогены (гемофильная палочка, пневмококк) встречаются реже. В последнее время резко возросла роль нетуберкулезных аспергилл и микобактерий. Инфицирование указанными патогенами при отсутствии адекватного лечения быстро приобретает хронический характер и приобретает ведущее значение, определяющим прогрессирование болезни.
Инфицирование бактериальными патогенами стимулирует процесс образования провоспалительных цитокинов (ТНФ-α, ИЛ-1β, ИЛ-6, ИЛ-8)., концентрация которых может достигать высоких показателей. Избыточное образование ТНФ-α и ИЛ-6 способствует развитию кахексии, гипертермии, полиорганной недостаточности. ИЛ-8/ТНФ-α стимулируют в просвет бронхов хемотаксис нейтрофилов, способствуют увеличению количества гнойной мокроты. На фоне гибели микроорганизмов и нейтрофилов высвобождается ДНК что приводит к повышению вязкости мокроты, а высвобождающиеся свободные радикалы и протеазы могут оказывать повреждающее действие на окружающие ткани.
Существенную роль в патогенезе заболевания играет протеолитический фермент эластаза, которая снижает частоту колебания ресничек, усугубляя тем самым нарушение мукоцилиарного клиренса.
Нейтрофильная эластаза, кроме того, ингибирует действие антипротеаз, разрушает структурные элементы каркаса бронхов и эпителий, а также эластин легочной ткани, формируя бронхоэктазии и эмфизему. Такие изменения замыкают «порочный круг», способствуя дальнейшему развитию инфекций, а снижение местного иммунитета является фактором перехода острого процесса в рецидивирующий затяжной и в конечном итоге в хронический процесс.
Поджелудочная железа. Сгущение секрета способствует развитию обструкции ацинусов и внутридольковых/междольковых протоков. Продолжающаяся выработка в ацинусах панкреатических ферментов в обычном количестве приводит к их накоплению с формированием кист. Эти ферменты вызывают аутолиз ткани железы и двенадцатиперстной кишки не достигают. Происходит нарушение полостного пищеварения (белков/жиров). Постепенно подвергается атрофии ацинарная паренхима, которая замещается соединительной тканью. Изменяется выработка бикарбонатов, что способствует нарушению процесса ощелачивания среды в 12 п. к, являющегося необходимым условием оптимальной активности кишечных/панкреатических ферментов. У пациентов формируется типичный фиброзно-кавернозный панкреатит, а у лиц старшей возрастной группы может развиваться сахарный диабет.
Печень. Из-за недостаточности хлорного канала секретируемая желчь приобретает вязкую консистенцию, развиваются гепатоцеллюлярный/каналикулярный холестаз, что способствует задержке гепатотоксичных желчных кислот, цитокинов, свободных радикалов, а также усилению процесса перекисного окисления липидов, продукции медиаторов воспаления и повреждению клеточных мембран. На фоне уменьшения выделения в кишечник желчи нарушается пищеварение.
Характерно расстройство нейроэндокринной регуляции ЖКТ, а нарастающие изменения в структуре гастроинтестинальных полипептидов негативно влияют на внутрипеченочную циркуляцию желчных кислот, выделение компонентов желчи, способствуют увеличению проницаемости стенок тонкого кишечника. Наиболее характерным является формирование мелкоузлового билиарного цирроза, реже — жирового гепатоза, а у некоторых пациентов — гипоплазии желчного пузыря, часто с образованием камней.
Кишечник. Нарушения транспорта хлора/натрия и воды вызывает дегидратацию интестинального секрета и на фоне высокой концентрации в кишечном содержимом белка у 20% новорожденных с муковисцидозом приводят к мекониальному илеусу. У детей старшего возраста густое кишечное содержимое может являться причиной острой/подостро/хронической обструкции дистальных отделов тонкого или проксимальных отделов толстого кишечника.
Репродуктивная система. Практически у всех мужчин с МВ отмечается обструкция плотным секретом выводящих протоков. Часто развивается фиброз, атрофия или врожденное отсутствие семявыносящего канала, семенных пузырьков, тела/хвоста придатка яичка, в связи с чем у мужчин отмечается азооспермия и отсутствует возможность иметь потомство. У женщин заболевание сопровождается снижением фертильности, но многие из них детородную функцию сохраняют.
Кожные покровы. У пациентов с МВ концентрация натрия и хлора в секрете потовых желез выше нормы в 2-5 раз. При потении при нахождении в условиях жаркого климата или при высокой температуре тела чрезмерная потеря соли приводит к выраженным электролитным расстройствам, а также к метаболическому алкалозу.
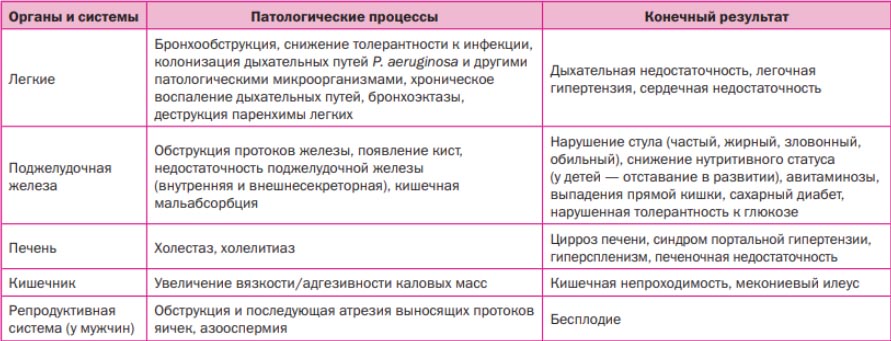
На рисунке ниже представлены патологические процессы, протекающие в различных органах и их последствия.
Классификация
В зависимости от преимущественной вовлеченности в патологический процесс тех или иных органов условно выделяют несколько форм муковисцидоза:
- Легочная форма — с преимущественным поражением дыхательной системы и нарушением функции легких.
- Кишечная форма — нарушения развиваются в системе ЖКТ и связаны и недостаточным продуцированием ферментов поджелудочной железы.
- Смешанная форма (легочно-кишечная).
- Атипичная форма (отечно-анемическая, цирротическая).
- Стертые формы.
Причины
 Причиной развития МВ являются мутации гена CFTR, который локализуется в середине длинного плеча 7 хромосомы (на рисунке обозначено красным цветом). Современные научные исследования позволили идентифицировать около 2 тысяч мутаций гена CFTR, при этом выявлены мутации обусловливающие тяжелые формы МВ и мутации, приводящие к относительно мягкому течению заболевания.
Причиной развития МВ являются мутации гена CFTR, который локализуется в середине длинного плеча 7 хромосомы (на рисунке обозначено красным цветом). Современные научные исследования позволили идентифицировать около 2 тысяч мутаций гена CFTR, при этом выявлены мутации обусловливающие тяжелые формы МВ и мутации, приводящие к относительно мягкому течению заболевания.
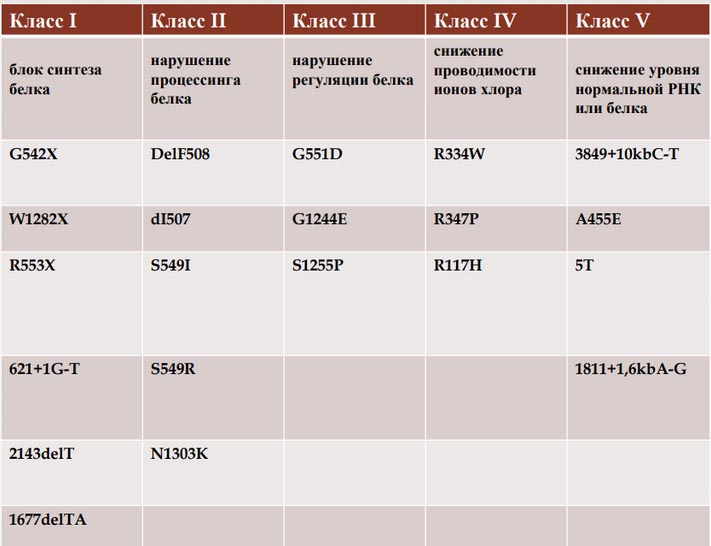
Причиной развития МВ являются мутации гена CFTR, который локализуется в середине длинного плеча 7 хромосомы (на рисунке обозначено красным цветом). Современные научные исследования позволили идентифицировать около 2 тысяч мутаций гена CFTR, при этом выявлены мутации обусловливающие тяжелые формы МВ и мутации, приводящие к относительно мягкому течению заболевания. Все мутации гена CFTR подразделяют на пять классов в зависимости от первичного повреждающего дефекта:
- класс 1 — нонсенс-мутации мутации, приводящие к блокировке синтеза белка CFTR (R553X, G542X, 2143delT, W1282X, 1677delTA);
- класс 2 — миссенс-мутации, нарушающие процесс созревания CFTR (N1303 K, del F508, S549 R, del I 507, S541);
- класс 3 — мутации, нарушающие процесс регуляции функций CFTR, который способен достигать апикальной мембраны, но при этом активироваться миссенс-мутации не может (S1255 P, G551 D, G1224 E);
- класс 4 — мутации, снижающие проводимость ионов Cl (R334 W, R117 H, R347 P);
- класс 5 — мутации, замедляющие процесс синтеза CFTR, на фоне его нормального функционирования (3849+10kbC-T, A455 E).
Мутации гена CFTR в соответствии с прогнозируемыми проявлениями условно могут быть объединены в несколько групп:
- приводящие к развитию МВ;
- приводящие к развитию нарушений связанных с CFTR;
- протекающие без клинических проявлений;
- имеющие недоказанную клиническую значимость.
Как установлено 1-3 классы мутаций вызывают тяжелое течение МВ, а мутации 4-5 классов являются относительно «мягкими», при которых заболевание протекает смазано с незначительными нарушениями функции поджелудочной железы. В России встречаются преимущественно мутации: F508del (52%), CFTRdel2,3 (21kb) (6,3%), W1282X (2,7%) и N1303K (2,4%).
Основным этиологическим агентом инфекции легких у пациентов с МВ являются синегнойная палочка, золотистый стафилококк и гемофильная палочка. При этом в первые годы жизни доминирует золотистый стафилококк, а позже — синегнойная палочка. В последние годы установлено, что в большинстве случаев этиологическим агентом является не монокультура, а различные микробные ассоциации, представленные тремя и более видами патогенов.
Симптомы
Муковисцидоз у взрослых манифестирует широким спектром клинических проявлений. Заболевание чаще диагностируется при рождении или на первом году жизни, значительно реже в зрелом возрасте.
Легочная форма
Бронхолегочные изменения являются доминирующими в клинической картине МВ. Бронхолегочные симптомы муковисцидоза у взрослых проявляются стойким сухим кашлем, усиливающимся ночью или сразу после пробуждения, одышкой, периодическими приступами удушья, реже — рвотой. Воспалительному процессу в бронхах зачастую предшествует вирусное поражение верхних дыхательных путей (носоглотки, гортани, трахеи), этиологическим агентом которых выступают адено- и риновирусы, респираторно-синцитиальные вирусы, вирусы парагриппа и гриппа, приводящие к гибели клеток мерцательного эпителия и присоединению в дальнейшем бактериальной флоры. Затруднение выведения воспалительного секрета (мукостаз) и мукостазу взрослых являются благоприятным фоном для повторных воспаления мелких бронхов (бронхиолитов), бронхитов и пневмоний.
В дальнейшем симптомы муковисцидоза у больных МВ, обусловленные поражением легких проявляются продуктивным кашлем с большим количеством гнойной трудно отделяемой мокроты, одышкой, периодическим кровохарканьем и резким снижением физической работоспособности, выраженность которых определяется тяжестью легочной патологии или обострениями, вызванного вирусной суперинфекцией.
При объективном обследовании симптомы муковисцидоза проявляются пониженной массой тела, бочкообразной формой грудной клетки, изменением фаланг пальцев в форме «барабанных палочек», реже — деформациями позвоночника.
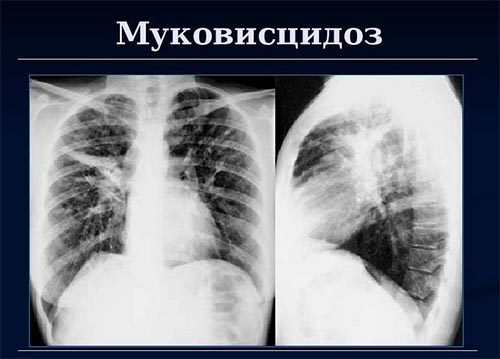
Иногда присутствует акроцианоз и одышка. При перкуссии грудной клетки — коробочный звук, аускультативно-множественные разнокалиберные хрипы. Рентгенологические присутствуют признаки гипервоздушности легких (усиление прозрачности легочной ткани), перибронхиальная инфильтрация/деформация (воспаление и отек вокруг бронхов), проявляющаяся на рентгенограмме в виде кольцевидных/параллельных линейных теней. Отмечается уплощение диафрагмы, кифоз грудного отдела позвоночника и выбухание грудины вперед.
Внелегочные проявления при МВ
Клинические проявления поражения печени
На ранних стадиях поражение печени при МВ в большинстве случаев протекает бессимптомно. По мере развития патологического процесса у большинства подростков/взрослых пациентов с МВ выявляются холестаз, сниженный нутритивный статус, симптом «барабанных палочек», повышение трансаминаз, гиперспленизм, гепатоспленомегалия. Недостаточность белка CFTR в клетках билиарного тракта приводит к сгущению желчи, обструкции желчных протоков и расстройству секреции желчи в протоках. Наиболее частая патология печени при этом заболевании, встречающаяся у 40–67% больных — это стеатоз и фиброз печени с постепенным развитием билиарного цирроза на фоне обтурации желчевыводящих внутрипеченочных путей.
Печень в большинстве случаев увеличена, каменистой плотности с неровным краем и бугристой поверхностью. Характерным является и увеличивающееся с возрастом частота поражения желчевыводящих путей, часто с образование желчных камней. При клиническом осмотре отмечается снижение тургора тканей, развитая на животе подкожная венозная сеть в том числе «сосудистые звездочки», «мраморность» и акроцианоз, желтушность в виде краевой иктеричности склер. У больных с развитием печеночной недостаточности выявляются гипопротеинемические отеки лица, мошонки и нижних конечностей, асцит. Нутритивный статус снижен.
Клинические проявления поражения поджелудочной железы
У 90% больных МВ кистозный фиброз поджелудочной железы проявляется экзокринной недостаточностью, которая проявляется нарушением ассимиляции жира и отставанием в физическом развитии. Патологический процесс включает диффузный фиброз железы, утолщение соединительнотканных междольковых прослоек, обструкцию средних/мелких протоков, а на более поздней стадии — их кистозными изменениями, что чаще проявляется развитием острого/хронического панкреатита. У больных отмечаются нарушения стула, дефицит жирорастворимых витаминов (А, D, Е и К), а у 20-25% пациентов развивается инсулинозависимый сахарный диабет.
Кишечная форма муковисцидоза
При кишечной форме муковисцидоза в кишечнике преобладают гнилостные процессы, что сопровождается вздутием живота, частой дефекацией с полифекалией (объём каловых масс в несколько раз превышает суточную норму). Пациенты испытывают затруднения при пережевывании сухой пищи и вынуждены употреблять во время еды значительное количество жидкости. Вследствие нарушения пищеварительных процессов у больных быстро развивается полигиповитаминоз и гипотрофия.
Боли в животе могут иметь различный генез: мышечные — после кашля, схваткообразные — при метеоризме, в эпигастрии – при недостаточной нейтрализации в двенадцатиперстной кишке желудочного сока или при сниженной секреции бикарбонатов поджелудочной железой, в правом подреберье — при правожелудочковой недостаточности. Тургор тканей и мышечный тонус снижен. У части пациентов возможна обструкция кишечника на уровне стыка тонкого/толстого кишечника каловыми массами и клейким секретом слизистой, часто формируется «синдром интестинальной дистальной обструкции». Проявлением заболевания могут быть язвенная болезнь 12 п. к., интестинальный кистозный фиброз, хронический запор, стриктуры толстой кишки, тонкокишечная инвагинация. Аппендицит. Выпадение прямой кишки (ректальный пролапс) у взрослых встречается относительно редко.
Репродуктивная система
Почти у всех больных МВ мужчин (97%) постепенно развивается непроходимость семявыносящих протоков (обструктивная азооспермия), вызванная атрофией, обструкцией или атрезией семявыносящих протоков при отсутствии нарушений со стороны сперматогенеза, что позволяет использовать экстракорпоральное оплодотворение для решения проблемы бесплодия. Женская репродуктивная система практически не изменена. В редких случаях существует риск снижения детородной функции, обусловленный вторичной аменореей, вызванной истощением пациенток.
Стёртые формы МВ, обусловленные мягкими мутациями в гене CFTR в большинстве случаев, диагностируются случайно, чаще во взрослом возрасте и протекают атипично под различными «масками»: рецидивирующий бронхит, синусит, ХОБЛ, цирроз печени, мужское бесплодие и др.
Анализы и диагностика муковисцидоза
Диагноз муковисцидоза ставится на основе семейно-наследственного анамнеза, клинической симптоматики, данных лабораторного анализа и данных инструментальных обследований. С этой целью проводится:
- Пренатальная диагностика — определение в сыворотке крови новорожденных концентрации трипсина (ИРТ).
- Микробиологическое исследование мокроты.
- Общий анализ крови/мочи.
- Потовая проба (исследование электролитов пота, позволяющее выявить сверхнормативное содержание ионов хлора и натрия в поте).
- Копрограмма (исследование кала на и содержание /наличие жира, мышечных волокон, клетчатки, крахмала, позволяющее выявить ферментативные нарушения в ЖКТ).
- Бронхография/бронхоскопия.
- Рентгенография легких.
- Спирометрия.
Чрезвычайно важен дифференциальный анализ, который проводится с коклюшем, обструктивным бронхитом, хронической пневмонией различного генеза, бронхиальной астмой при подозрении на легочную форму МВ; с нарушениями кишечного всасывания при целиакии, дисбактериозе кишечника, энтеропатии, дисахаридазной недостаточности при подозрении на кишечную форму МВ.
Лечение
Лечение муковисцидоза является комплексным, включающим адекватную антибактериальную терапию, диетотерапию, заместительную ферментотерапию, витаминотерапию, муколитическое лечение, кинезитерапию (ЛФК), назначение гепатотропных препаратов и проводится в тесном контакте с родителями. Лечение материально затратное, проводится на протяжении всего периода жизни пациента и требует больших физических/моральных сил, как от самого пациента, так и медицинского персонала и его семьи.
Основными целями лечения являются:
- эффективный контроль за респираторными инфекциями;
- обеспечение адекватного питания и соответствующего возрасту физического развития;
- лечение осложнений;
- оказание психологической поддержки;
- максимальное приближение и поддержание образа жизни пациента к жизни здоровых людей.
Оптимальным местом лечения пациентов с муковисцидозом является специализированный центр, однако их количество в РФ немного, и расположены они преимущественно в крупных городах Москва, Волгоград, в Питере, Ижевск, Иркутск, Кемерово, Краснодар, Нижний Новгород, Новосибирск, Оренбург, Ростов-на Дону и ряде других областных городов, однако с учетом расстояний и дорожных расходов, они не для всех являются доступными. Как свидетельствуют отзывы многих родителей (форум «Помогите им дышать») проходить лечение им приходиться зачастую в ближайшем медицинском учреждении.
Антибактериальная терапия
Проводится всем пациентам с легочными проявлениями МВ (обострение МВ или при выявлении возбудителей респираторной инфекции при плановом микробиологическом исследовании). Выбор лекарственных средств и путей их введения проводится в соответствии с выявленным у больного микроорганизмом и чувствительности возбудителя к антибактериальному препарату, характером легочной патологии, фазы заболевания (ремиссия/обострение), сопутствующими заболеваниями со стороны печени и почек, возраста больного и индивидуальной переносимости, эффективностью лечения. Наиболее часто назначаются Доксициклин, Эритромицин, Ципрофлоксацин, Азитромицин, Ко-тримоксазол, Левофлоксацин, Кларитромицин, Амоксициллин+Клавулановая кислота, Клиндамицин, Цефтриаксон, Хлорамфеникол, Тиментин, Меронем, Имипенем и др. Для ингаляционного введения могут назначаться Тобрамицин и Колимицин. При выявлении грибков назначаются противогрибковые средства (Итраконазол, Флуконазол, Каспофунгин, Микафунгин, Вориконазол, Амфотерицин В, Позаконазол). Схема лечения и дозировки назначаются индивидуально с учетом всех факторов.
Лечение обструктивного синдрома при МВ требует назначения бронхолитиков (Сальбутамол, Фенотерол, Тербуталин, Ипратропия бромид, Формотерол) и муколитиков (Пульмозим, Амброксол, Амброгексал, Амбросан, Лазолван, Амбробене, Ацетилцистеин, Мукосольван, ингаляторно — NaCl 3-5-7%) на фоне обязательной кинезитерапии. При комбинированном назначении кинезитерапии с муколитическими средствами и бронхолитиками, лидером является дорназа-альфа (Пульмозим), обладающая выраженным муколитическим противовоспалительными и противомикробными действием.
Витаминотерапия
Поскольку из-за нарушения функции поджелудочной железы у пациентов с МВ не усваиваются жиры, и, соответственно, жирорастворимые витамины А, D, E и K.Поэтому базовая терапия включает прием жирорастворимых/водорастворимых витаминов, содержание которых в сыворотке крови необходимо периодически мониторить. Обязательным является назначение токоферола, при выраженной недостаточности поджелудочной железы — эргокальциферол, ретинол; при длительной антибиотикотерапии — витамин К, В12. Принимать жирорастворимые витамины необходимо одновременно с приемом панкреатических ферментов. Водорастворимые витамины принимаются в стандартных профилактических дозировках. Пациентам с МВ показан дополнительный в прием кальция. В РФ целесообразен также прием селена и цинка, а в ряде случаев — препараты магния и йода.
Заместительная ферментная терапия
При наличии экзокринной недостаточности поджелудочной железы необходимо проводить заместительную терапию панкреатическими ферментами путем назначения современных препаратов панкреатина (Фестал, Мензим форте, Панзинорм форте, Панцитрат, Креон и др.) выпускаемых по технологии микрогранул/минимикросфер/микротаблеток панкреатина, покрытых рН-чувствительной оболочкой. Препараты панкреатина в этих лекарственных формах равномерно перемешиваются с пищей и проходят с ней синхронно в двенадцатиперстную кишку, где быстро растворяются, что позволяет контролировать стеаторею, сохраняя тем самым в рационе необходимое количество жира. Подбор дозы индивидуален в зависимости от результатов контроля за стеатореей, выраженности симптомов заболевания и нутритивного статуса.
Препараты при изменениях в печени
При прогрессировании поражения печени единственным препаратом с доказанной эффективностью признана урсодезоксихолевая кислота (Урсохол, Урософальк), длительный прием которой позволяет улучшить пассаж и реологические свойства желчи, обладает прямым цитопротективным действием, снижает всасывание холестерина в кишечнике. Доказана эффективность назначения УДХК сочетанно с Таурином. В базовой терапии рекомендовано назначение адеметионина (Гептрал), поскольку при заболеваниях печени, сопровождающихся внутрипеченочным холестазом, отмечается дефицит адеметионина. Эти препараты не взаимозаменяемы, поскольку Гептрал имеет другой механизм действия.
Противовоспалительная терапия
Кроме антибактериальных препаратов широко применяются гормоны/средства, влияющие на эндокринную систему. С этой целью чаще назначаются глюкокортикостероиды Преднизолон и Метилпреднизолон, а также ингаляционные ГКС (Пульмикорт-суспензия и Пульмикорт-турбохалер).
Доктора
Лекарства
- Препараты для антибактериальной терапии (Доксициклин, Эритромицин, Ципрофлоксацин, Азитромицин, Ко-тримоксазол, Левофлоксацин, Кларитромицин, Амоксициллин+Клавулановая кислота, Клиндамицин, Цефтриаксон, Хлорамфеникол, Тиментин, Меронем, Имипенем, Тобрамицин и Колимицин).
- Противогрибковые средства (Итраконазол, Флуконазол, Каспофунгин, Микафунгин, Вориконазол, Амфотерицин В, Позаконазол).
- Препараты заместительной ферментной терапии (Фестал, Мезим форте, Панзинорм форте, Панцитрат, Креон).
- Витаминотерапия (витамины А, D, E и K, В12).
- Глюкокортикостероиды (Преднизолон, Метилпреднизолон, Пульмикорт-суспензия, Пульмикорт-турбохалер).
- Препараты урсодезоксихолевой кислоты (Урсохол, Урософальк).
Процедуры и операции
Важнейшим фактором лечения больных МВ является кинезитерапия (КЗТ) в основе которой индивидуально подобранные (в зависимости от особенностей заболевания, возраста, осложнений и эмоционального статуса больного) комплексы дыхательных упражнений, направленные на очищение легких. КЗТ базируется на принципах физиологии дыхания и проводится специалистами по кинезитерапии. Разработаны специальные упражнения на различных принципах дыхания, например, «дыхание с положительным давлением на выдохе» или «техника дыхания с преодолением сопротивления», для чего могут использоваться различные приспособления, приборы или специальная техника («свисток Зильбера», флаттер, PEP-mask, Pari-PEPsistemа, «Cornet», Aeolus и др.).
Больным МВ рекомендуется заниматься физическими упражнениями и вести активный образ жизни. Но физические нагрузки должны быть контролируемыми особенно тем, кто имеют выраженную дыхательную недостаточность, склонность к кровохарканью. Рекомендуется занятия ездой на велосипеде, плаванием, легким бегом, ходьба в прогулочном режиме, малый теннис, волейбол. Запрещаются футбол, хоккей, тяжелая атлетика, бокс, различные виды борьбы.
Хирургические вмешательства проводятся по показаниям в случае ателектазов или локализованных бронхоэктазов, хронического синусита, полипов носа, кровотечения из расширенных вен пищевода, заболеваний желчного пузыря, заворота кишок и кишечной непроходимости вследствие инвагинации. Возможна пересадка печени и двусторонняя трансплантация легких.
Муковисцидоз у детей
Как правило, муковисцидоз у новорожденных выявляется сразу на протяжении первых месяцев жизни. Симптомы у новорожденных детей проявляются признаками имекониального илеуса (интестинальной обструкции), реже — перитонита, вызванного перфорацией стенки кишки. В грудном возрасте симптомы у детей манифестируют респираторной симптоматикой или симптомами со стороны пищеварительной системы на фоне задержки физического развития. Характер кашля быстро меняется от лёгкого покашливания до частого, малопродуктивного, коклюшеподобного кашля. Постепенно нарастает одышка. Бронхолегочная патология чаще протекает в виде обструктивных бронхитов, затяжных бронхиолитов, реже — двусторонних пневмоний с бронхообструктивным синдромом, которые могут осложняться деструкцией.
Кишечные симптомы муковисцидоза у детей проявляются частым, жирный, обильным, неоформленным зловонным стулом, замазкообразной консистенции и выраженным метеоризмом. Каловые массы трудно смываются с горшка/пеленок. Часто манифестация симптоматики обусловлена переходом ребенка с грудного на искусственное/смешанное вскармливание, что вызвано дисфункцией желез тонкого кишечника и панкреатической недостаточностью. Ректальный пролапс (выпадения прямой кишки) встречается у 15-20% детей. В его основе лежит предрасполагающий фактор в виде кашля у детей с гипотрофией, запорами и ослабленным мышечным тонусом.
Расстройство пищеварения, нарушения стула и часто рецидивирующие респираторные симптомы быстро приводят к гипотрофии: у таких детей отмечается задержка в росте, дефицит массы тела и истончение подкожной жировой клетчатки даже при повышенном аппетите. При этом, один из видов расстройств может быть ведущим.
В дошкольном, школьном и подростковом возрасте признаки МВ становятся особенно выраженными. Характерно формирование в этом периоде в легких хронического бронхита, бронхоэктазов, пневмосклероза, что приводит к нарастанию гипоксии (цианоз, одышка в покое), формированию и легочного сердца, и сердечно-легочной недостаточности. Практически у всех детей развиваются хронические синуситы, формируются полипы в носу, появляются деформации пальцев в форме «барабанных палочке» и изменения на ногтях («часовые стекла»). У части больных прогрессирует фиброз печени, цирроз, гиперспленизм, портальная гипертензия). МВ может манифестировать хронической интестинальной обструкцией, стеатореей, нейтральным жиром, тепловым ударом с гипонатриемией, инвагинацией, холелитиазом, нарушением толерантности к глюкозе, отставанием в физическом развитии. При «мягких» мутациях в гене клинические проявления МВ могут развиваться значительно позже, что обусловлено относительной сохранностью функций органов.
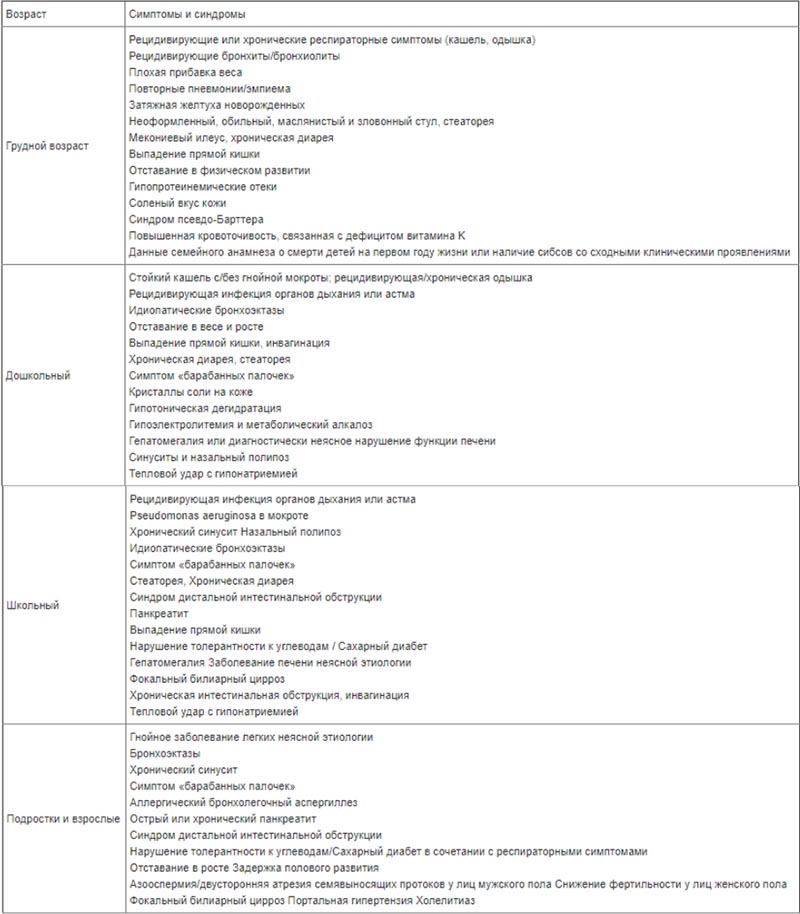
Ниже в таблице приведены клинические проявления муковисцидоза в различных возрастных периодах.
Лечение муковисцидоза у детей проводится по тем же принципам и алгоритму лечения, что и взрослых пациентов с корректировкой дозировок и показаний применения препаратов в детском возрасте. Особое значение в лечении детей играет правильно скорректированное питание, что будет рассмотрено ниже.
При беременности
Проблемы фертильности, беременности и ведения родов у больных МВ женщин чрезвычайно актуальны. Несмотря на то, что репродуктивная функция в большинстве случаев у женщин сохранена, она существенно снижена, что обусловлено изменением водно-электролитного состава слизи цервикального канала и содержания в цилиндрическом эпителии шейки матки большого количеством белка.
Фактором риска, прежде всего, является снижение лёгочного объема в сочетании с бронхиальной обструкцией, вызывающих закрытие мелких бронхов во время вдоха. Это приводит к формированию гиповентиляции, снижению диффузионной способности легких, увеличению потребления кислорода, гиперсекреции/отеку слизистой оболочки путей дыхания, затруднению отхождения мокроты на фоне высокого риска развития мукостаза, артериальной гипоксемии и обострения инфекционного процесса. При этом, при беременности дегенерация респираторной функции существенно ускоряется.
Недостаточность поджелудочной железы у беременных, приводящая к мальабсорбции/мальдигестии, сопровождается снижением массы тела, что требует назначения высококалорийного питания и проведения активной заместительной ферментной терапии. Другим фактором риска перинатальной гибели плода и преждевременных родов является увеличение массы тела во время беременности у женщин с муковисцидозом больше 4,5 кг, что является значимым фактором риска и требует усиленного контроля за динамикой изменения веса.
Среди других факторов риска следует выделить снижение ОФВ (объема форсированного выдоха) больше 60% от нормы, развитие легочной гипертензии, инфицирование дыхательных путей различного рода патогенами. При наличии даже одного из этих факторов сохранение беременности представляет опасность для сохранения плода и жизни матери. В связи с этим, важнейшее значение приобретает генетическое исследование обоих партнеров на предмет мутаций, вызывающих муковисцидоз.
Лечение больных МВ женщин во время беременности должно быть достаточно интенсивным. Во время беременности при наличии хронического инфицирования дыхательных путей важно проводить интенсивную антибиотикотерапию, однако акцент должен быть смещен на ингаляционную антибактериальную терапию, поскольку ингаляционная форма позволяет доставлять антибактериальные средства в бронхиальное дерево, не повышая при этом пороговой концентрации антибиотиков в крови (Тобрамицин и Колистин).
Важно продолжать муколитичсскую терапию, однако в I триместре беременности следует ограничить прием Амброксола и ацетилцистеина. Оптимальным вариантом муколитических терапии у беременных является ингаляционное (местное) применение муколитиков, что сводит к минимуму системную адсорбцию этих препаратов. Лечение панкреатическими микросферическими ферментами следует проводить на протяжении всей беременности. Важно тщательно следить за калорийность рациона питания.
Полезны занятия кинезитерапии, но при этом дыхательные упражнения не должны вызывать одышки/утомления, их выполнение и нагрузку необходимо подбирать индивидуально. Предпочтительно вести роды через естественные родовые пути, поскольку кесарево сечение у пациенток с МВ связано с высоким риском усиления бронхиальной обструкции/нарушения бронхиального дренажа и развития инфекционных осложнений. Показаниями для его проведения могут быть лишь критические состояния (выраженная дыхательная недостаточность с резким снижением сатурации, пневмоторакса в анамнезе).
Диета
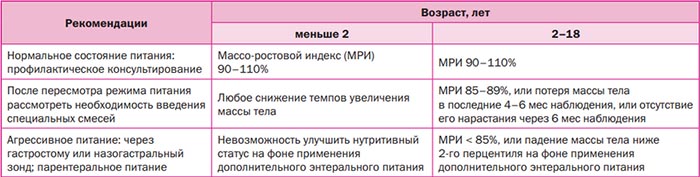
Важнейшей составляющей комплексной терапии при МВ является диетотерапия. Установлено, что существует корреляция между состоянием питания и функцией легких, в целом, связь между показателем ИМТ (индекс массы тела), функцией легких, а также продолжительностью жизни пациента. Как показывает практика, больные МВ нуждаются в ранней, «агрессивной» и адекватной нутритивной поддержке. Недостаточностью питания у пациентов детского возраста считается, если соответствие массы по росту и полу или массоростовой индекс меньше 90%, а у подростков/взрослых — если индекс массы тела <18,5 кг/м2.
Ведение больных проводится в зависимости от их физического статуса (табл. ниже). Средне тяжелая недостаточность питания диагносцируется при показаниях ИМТ от -1 до -2 и тяжелая недостаточность питания при > -2. Согласно рекомендациям, потребность в энергии у больных детей должна быть повышена от 120 до 200%. Существуют множество формул расчета требующихся дополнительных калорий, однако в практике можно ориентироваться на то, что количество калорий в рационе питания пациента МВ должно составлять 120–200% от количества калорий для здоровых детей аналогичного возраста. При этом, 40–45% общей энергетической потребности обеспечивается жирами, 45–50% углеводами и 15% белками. Или показателями дополнительного суточного калоража приведенными ниже:
- 200 ккал — дети 1–2 года;
- 400 ккал — дети 3–5 лет;
- 600 ккал — дети 6–11 лет;
- 800 ккал — дети старше 12 лет.
Белки. Пациенты с МВ из-за мальабсорбции, а также при легочных обострениях в период усиленного катаболизма нуждаются в повышенном содержании белка. Белок должен быть полноценным (морепродукты, рыба, мясо, птица, молоко, яйца, творог, кисломолочные продукты, сыры). Детям после 1 года необходимо в обязательном порядке включать в рацион питания высокобелковые продукты (рыба, яйца, сыр, творог) не менее 3 раз в день, а кисломолочные продукты/молоко — не менее 600–800 мл/день. Также рекомендуется в качестве дополнительного источника белка использовать смеси для дополнительного /энтерального питания (табл. ниже), которое можно назначать 1–3 раза в день по 150–250 мл в зависимости от аппетита ребенка и степени нутритивной недостаточности (перед сном, на второй завтрак/полдник) или в сочетании с печеньем, фруктовым пюре).

Жиры. Высокое потребление жиров чрезвычайно важно для энергообеспечения организма больного, поскольку они относятся к самым энергетически «плотным» энергоносителям (9 ккал/г). Увеличение квоты жира оказывает положительное влияние на газообмен в легких, снижает образование CO2, минимизирует его задержку в организме. Высокое потребление жиров достигается за счет адекватной заместительной ферментнотерапии. Как правило, в рационе питания больных МВ количество жира не ограничивается, но при этом на особое значение приобретает качественный состав жиров. Прежде всего следует жестко ограничивать количество потребления насыщенных жиров и транс-жиров (жиры животного происхождения, содержащиеся в коже птицы, колбасных изделиях, в жареных продуктах, маргарине, кулинарных жирах), что обусловлено нарушениями в гепатобилиарной системе. Предпочтение следует отдавать жирам с высоким содержанием ПНЖК омега-3 (жир морских рыб, нерафинированные растительные масла холодного отжима).
Улучшить жирнокислотный профиль рациона питания помогает употребление подсолнечного льняного, сафлорового, рапсового масла, мясо тунца, грецкие орехи. Увеличить энергетическую плотность рациона питания позволяет употребление питательных лечебных смесей содержащих среднецепочечные триглицериды (СЦТ), которые легко всасываются и не нуждаются в гидролизе панкреатической липазой/эмульгации желчными солями. Содержание СЦТ в различных специализированных смесях варьирует в пределах 40–70% от всего жирового компонента, а оставшиеся жиры представлены липидами, содержащими полиненасыщенные жирные кислоты.
Углеводы. Важнейший компонент восполнения энергетического дефицита у больных. В большинстве случаев дисахариды, и сахар в том числе, переносятся хорошо. В диету включают фрукты, мед, сахар, сладкие напитки, конфеты, варенье. При этом, простые углеводы в рационе питания не ограничиваются, но употреблять их рекомендуется после основных приемов пищи , чтобы избежать значительных колебаний уровня гликемии в связи с высоким риском развития сахарного диабета, ассоциированного с МВ.
Поскольку лактазная недостаточность встречается на уровне показателей общей популяции, ограничения лактозы не требуется у большинства больных. Поступление в толстую кишку нерасщепленного крахмала, который гидролизируются кишечной микрофлорой вызывает боли в животе и способствует повышенному газообразованию. Пациентам с МВ рекомендуется включать в рацион питания блюда/продукты, содержащие в больших количествах растворимые пищевые волокна, которые служат профилактикой запоров и развития синдрома дистальной интестинальной обструкции. Но в случаях сохранения диспептических расстройств не следует включать в рацион питания в больших количествах пищу, содержащей волокна и грубую клетчатку (цельнозерновой хлеб, бобовые, каши из цельного зерна, косточки, отруби, кожица от овощей/фруктов, низкосортное мясо, содержащее много соединительной ткани), которые усиливают метеоризм и увеличивают объем каловых масс.
Профилактика
Как таковых способов первичной профилактики МВ не существует. В основе мер вторичной профилактики выступают:
- дородовая генетическая диагностика;
- неонатальная диагностика.
Большое значение имеет информированность о специфике заболевания и присущих рисках при выявлении носителей в семье и обоснованности принятия решения о рождении ребенка.
Последствия и осложнения
Муковисцидоз в большинстве случаев протекает тяжело с развитием различных осложнений:
- со стороны бронхолегочной системы (кровохарканье, абсцессы, пневмотораксы, ателектазы, кровотечение, легочная недостаточность);
- со стороны ЖКТ (гастроэзофагеальный рефлюкс, хронические запоры, синдром дистальной интестинальной обструкции, мекониевый илеус, инвагинация, аппендицит, инфекционные энтероколиты, кровотечение, фиброзирующая колонопатия, выпадение прямой кишки);
- со стороны С.С.С. (сердечная недостаточность, легочная гипертензия, легочное сердце);
- со стороны печени (холелитиаз, портальная гипертензия, внепеченочная обструкция желчного протока, цирроз, желтуха, печеночная недостаточность, гепатоспленомегалия, гиперспленизм, асцит, варикозное расширение вен пищевода);
- со стороны поджелудочной железы (острый/хронический панкреатит, инсулинозависимый сахарный диабет);
- со стороны репродуктивной системы (обструктивная азооспермия/снижение детородной функции женщин);
- задержка физического развития.
Прогноз
Муковисцидоз относится к хроническим неизлечимым заболеваниям и у разных пациентов симптоматика прогрессирует разными темпами: у одних динамика изменений относительно благоприятна, у других прогрессирует чрезвычайно быстро. В целом прогноз заболевания неблагоприятный: средняя продолжительность жизни пациентов в странах Западной Европы составляет 45 лет, в России — 35 лет. Утяжеляют прогноз низкие показатели функции внешнего дыхания и показатели массы тела.
Список источников
- Капранов Н. И. Современные аспекты муковисцидоза. Сборник трудов XXII Национального конгресса по болезням органов дыхания. Москва. 2012; 163: 12-15.
- Иващенко Т.Э., Баранов В.С. Биохимические и молекулярно-генетические основы патогенеза муковисцидоза. СПб., Интермедика; 2002.
- Каширская Н.Ю., Васильева Ю.И., Капранов Н.И. Клиническое значение нутритивного статуса в течении муковисцидоза. Медицинская генетика. – 2005. - №1. – С.43-47.
- Каширская Н. Ю. Состояние желудочно-кишечного тракта, поджелудочной железы и гепатобилиарной системы у больных муковисцидозом. Автореф. дисс. . докт. мед. наук. Москва. 2001. 46 с.
- Шагинян И.А., Чернуха М.Ю. Муковисцидоз. Монография под редакцией проф. Капранова Н.И., проф. Каширской Н.Ю. Глава 4. Микробиология и эпидемиология инфекционных осложнений у больных муковисцидозом. –М.: «МЕДПРАКТИКА-М», 2014; с. 108-148.





 Доксициклин
Доксициклин Ципрофлоксацин
Ципрофлоксацин Азитромицин
Азитромицин Цефтриаксон
Цефтриаксон Меронем
Меронем Левофлоксацин
Левофлоксацин Тобрамицин
Тобрамицин Флуконазол
Флуконазол Креон
Креон Панзинорм Форте
Панзинорм Форте Преднизолон
Преднизолон Метилпреднизолон
Метилпреднизолон Урсохол
Урсохол











Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...