Коклюш
Общие сведения
Коклюш — что это за болезнь? Это острая бактериальная инфекция, которая вызывается Bordetella pertussis. Клинически коклюш протекает с поражением дыхательных путей, что сопровождается приступообразным кашлем, который может длиться до одного месяца и больше. Если у пациента типичный острый бронхит, нужно помнить, что причиной может быть бактерия Bordetella pertussis. Лицам с длительным кашлем часто устанавливается ошибочный диагноз (ОРВИ, обструктивный бронхит), а в это время при кашле выделяются бактерии и заражают окружающих (аэрозольный путь заражения).
Человек высоко восприимчив к этой инфекции — контагиозность достигает 90% (из 100 непривитых заболевает 90 человек). Подъем заболеваемости регистрируется в зимне-весенний период. Какой возраст наиболее подвержен этой инфекции? Это дети дошкольного возраста (заболевание относится к детским инфекциям), но в 5% случаев эта инфекция встречается у взрослых, у которых заболевание протекает легко или атипично, но они являются источником инфекции. Учитывая рост заболеваемости в последнее время и высокую контагиозность, важно знать профилактику этой инфекции, а также симптомы и лечение, чтобы не допустить распространения инфекции. Это связано с тем, что коклюш для маленьких детей остается тяжелым заболеванием, протекающим с осложнениями (пневмония, остановка дыхания) и даже с летальными исходами.
Патогенез
Воротами инфекции являются верхние дыхательные пути, на слизистой которых прикрепляются бактерии и вызывают воспаление. При этом в кровоток они не проникают. Коклюшная палочка, не имея ферментов, растворяющих мембраны клеток, размножается на поверхности реснитчатого эпителия бронхов. В патогенезе инфекции имеет значение коклюшный токсин, который не только вызывает местное воспаление, но и оказывает системное действие. В результате воспаления отмечается увеличение выработки слизи, угнетение реснитчатого эпителия и формирование очагов некроза. Возбудители распространяются по бронхам и достигают мелких бронхиол, а альвеолы легких поражаются только при осложнении в виде пневмонии.
Эндотоксин, попадая в кровь, постоянно раздражает слизистую бронхов, вызывает перевозбуждение дыхательного центра и приступы спазматического кашля, характерного для данного заболевания. Кашель прогрессирует и становится кашлем центрального генеза — это означает, что в дыхательном центре формируется постоянный очаг возбуждения. В результате кашель возникает уже рефлекторно в ответ на любые раздражители — разговор, боль, холодный воздух, волнение, смех, прием пищи. Возбуждение дыхательного центра часто вызывает возбуждение других участков продолговатого мозга, поэтому после приступа возникает рефлекторная рвота и повышение давления. У детей часто бывают судороги, в патогенезе которых также имеет значение токсин коклюшной палочки.
Классификация
Заболевание коклюш бывает нескольких форм:
- Типичная форма. Для нее характерна этапность развития симптомов и судорожный приступообразный кашель.
- Атипичная форма. Ей присуще нетипичное покашливание и отсутствие четких периодов болезни. При этой форме редко повышается температура и катаральный синдром слабо выражен. При этом длительность кашля такая же, как и при типичной форме. Кашель сухой, навязчивый и беспокоит также ночью.
Периоды коклюша:
- Инкубационный период. Длительность его от 3 до 14 дней, протекает без симптомов и жалоб со стороны пациента.
- Катаральный. Длится 10-12 дней и характеризуется проявлениями как при ОРВИ.
- Пароксизмальный (спазматический). Продолжается до 6 недель и характеризуется приступообразным мучительным кашлем.
- Обратное развитие (реконвалесценция). Состояние больных улучшается, и приступы становятся редкими. Условно этот период делится на ранний и поздний (через 2-5 месяцев).
По тяжести:
- Легкая форма (приступы до 15 раз в сутки).
- Среднетяжелая (15-25 приступов).
- Тяжелая (свыше 25 приступов).
По течению:
- Неосложненное.
- Осложненное (наслоение вторичной инфекции или обострение имеющихся хронических заболеваний).
Причины
Возбудитель коклюша — грамотрицательный кокк Bordetella pertussis, который неустойчив в среде и быстро погибает при высушивании, действии ультрафиолета и дезинфицирующих веществ. При солнечном свете сохраняется до одного часа, а при температуре 600С погибает через 15 минут. Источником инфекции являются больные, и особенно опасны пациенты, у которых стертые и маловыраженные формы инфекции. Бактериовыделителями являются лица без клинических симптомов, которые продолжают работать и выделяют возбудителей, заражая окружающих. При этой инфекции воздушно-капельный путь передачи возбудителя при кашле и чихании. Однако аэрозоль распространяется на расстояние до двух метров, в связи с чем заражение возможно при близком контакте. Больной заразен в последние дни инкубационного периода и до 6 дней с начала заболевания.
Симптомы коклюша
Основные признаки коклюша — спазматический кашель с глубоким свистящим вдохом. Периоды заболевания (катаральный, пароксизмальный и разрешения) более выражены у детей. В инкубационный период, который продолжается до двух недель, больной не предъявляет жалоб, но опасен с конца этого периода, поскольку начинает выделять возбудителя. Начало заболевания постепенное, подострое без нарушения самочувствия, с умеренным повышением температуры, невыраженной интоксикацией и слабыми катаральными явлениями (насморк, боль в горле).
У 92% больных инфекция начинается с редкого сухого кашля, который постепенно нарастает, учащается в ночное время. С 10 дня кашель при коклюше становится мучительным, приступообразным с затрудненным вздохом и характерными репризами — глубокий вдох, напоминающий «петушиный крик». Возможна кратковременная остановка дыхания. Такой судорожный кашель связан с тоническим судорожным сокращением дыхательной мускулатуры. У 75% больных приступы возникают ночью, днем провоцируются нагрузкой или приемом пищи и уменьшаются при пребывании на свежем воздухе. Приступы бывают непродолжительными или длятся до 3-4 мин. Частота их различна в зависимости от тяжести течения — от 11 до 25 раз и больше. Заканчивается приступ отхождением вязкой прозрачной мокроты, и после него пациенты испытывают слабость. В некоторых случаях пароксизму предшествует аура (страх, першение в горле, чихание).
Коклюш у взрослых имеет типичные проявления, но есть особенности течения:
- преобладание легких форм;
- умеренная сила приступов;
- репризы, как обязательный синдром, отмечаются у половины больных;
- рвота возникает реже, чем у детей.
- отсутствие петехиальной сыпи на лице;
- отсутствие надрыва уздечки языка.
Симптомы коклюша у взрослых вне приступа — одутловатость лица, отечность век, цианоз вокруг рта, возможны кровоизлияния под конъюнктиву.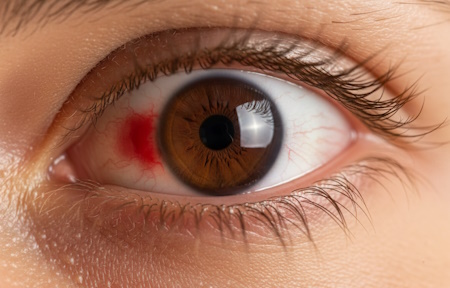
Период спазматического кашля продолжается один месяц. В фазу разрешения приступы урежаются и постепенно прекращаются.
Анализы и диагностика
В анамнезе выясняется контакт с кашляющим больным. На основании жалоб (кашель более двух недель, пароксизмы кашля, репризы, рвота после кашля, безуспешное предыдущее лечение) врач подозревает коклюш и назначает специальные обследования для верификации инфекции:
- Бактериальный посев мокроты и выделений носоглотки. Посев производят на специальную среду и отмечают рост возбудителя, который идентифицируют при микроскопии.
- ПЦР анализ на коклюш. Материалом, из которого выделяют ДНК возбудителя, служит мокрота и мазок с носоглотки.
- Серологическая диагностика. Определяют специфические маркеры — антитела класса IgG, IgА и IgM к возбудителю, что позволяет оценить стадию заболевания. В острой фазе определяется IgM, IgG свидетельствует о перенесенной инфекции и наличии стойкого иммунитета. IgА, обеспечивая защиту на уровне слизистых, выявляется как в острой фазе, так и в фазу реконвалесценции. Для достоверности диагноза исследования проводят дважды с перерывом в две недели. Результат оценивается по нарастанию антител в несколько раз.
- Рентгенография легких. Выявляют «коклюшное легкое»: повышенная прозрачность легочных полей, горизонтальное расположение ребер, усиление бронхососудистого рисунка, низкое стояние купола диафрагмы. В нижних отделах легких могут определяться инфильтраты, которые трактуются как пневмония. Она возникает при присоединении вторичной (чаще микоплазменной) инфекции. Ателектаз развивается при закупорке просвета бронха слизью и нарушении дренажной функции бронха.
- Клинический анализ крови. Имеет вспомогательное значение и не является специфичным при данной инфекции. Изменения крови выражаются в повышении СОЭ и количества лейкоцитов.
Лечение
Лечение легких форм у взрослых и детей проводится в домашних условиях, если остальные члены семьи имеют прививки против коклюша. При этой форме состояние больных позволяет не придерживаться строгого постельного режима. Как лечить это заболевание в домашних условиях? Необходимо обеспечить больному комфортные условия:
- Увлажнение воздуха использованием специальных аппаратов — увлажнителей воздуха. Рекомендуется поддерживать влажность в пределах 55-60%. Увлажненный воздух уменьшает раздражение рецепторов и уменьшает частоту приступов.
- Исключение курения, в том числе и пассивного.
- Ежедневная влажная уборка, проветривание комнаты и кварцевание.
- Полноценное, дробное питание.
- Рекомендовано ограничить воздействие на нервную систему (интенсивные зрительные, слуховые впечатления).
- При нормальной температуре прогулки на свежем воздухе, но при комфортной температуре воздуха, которая не раздражает рецепторы бронхов и не вызывает кашля.
- Прием антибиотиков по рекомендации врача и витаминов.
Лечение коклюша тяжелого течения проводится в инфекционном отделении. Показаниями к госпитализации являются: дети до двух лет, остановка дыхания при приступе и более 10 реприз в день.
Лечение коклюша у взрослых предусматривает:
- В катаральный период применение антибиотиков. Коклюшная палочка чувствительна к Азитромицину, Левомицетину, Эритромицину, Кларитромицину, Рокситромицину, Джозамицину, Амикацину, Гентамицину, Канамицину. Назначается курс на 7 дней. При присоединении пневмонии применяются Амоксициллина клавуланат, Ампициллин, Амоксициллин, Цефатоксим, Цефтриаксон. В спастическом периоде антибиотики уже не влияют на течение заболевания, но уничтожают возбудителей в носоглотке, чем уменьшают риск передачи инфекции.
- В период спастического кашля необходимы небулайзерные ингаляции гормонов, которые устраняют воспаление и отек слизистой бронхов, и протеолитических ферментов, способствующих легкому отхождению мокроты.
- Проведение кислородной терапии (оксигенотерапия), которая облегчает дыхание и улучшает состояние пациента. Увлажненный кислород подается больному через носовой катетер, маску, а в тяжелых случаях – в барокамере (оксигенобаротерапия).
- Безусловно, на всех периодах заболевания для облегчения кашля назначается симптоматическая терапия. Применяются препараты на основе кодеина (Коделак бронхо, Коделанов, Коделанов фито, Терпинкод) и нейролептики (Аминазин). Нейролептики дополнительно устраняют судорожные приступы.
- Антигистаминные препараты. Устраняют отек слизистой бронхов и оказывают седативное действие (Пипольфен, Диазолин).
- При насморке и заложенности носа — сосудосуживающие препараты.
Доктора
Лекарства
- Антибиотики: Азитромицин, Рокситромицин, Эритромицин, Левомицетин, Кларитромицин, Джозамицин, Амикацин, Гентамицин, Канамицин, Амоксициллин, Цефатоксим, Цефтриаксон.
- Противокашлевые препараты: Коделак бронхо, Коделанов, Коделанов фито, Терпинкод, Синекод, Коделак Нео, Омнитус, Бутамират.
- Нейролептики: Аминазин.
- Седативные средства: Пустырник, Валериана.
У детей
Источником инфекции для маленьких детей в 72% являются матери. У маленьких детей заболевание протекает тяжело и иногда с летальным исходом — это объясняется тем, что до года они не имеют собственных антител. У детей старшего возраста преобладают легкие и стертые формы, поэтому часто диагностика вызывает затруднения. У вакцинированных длительно кашляющих детей исследования проводятся в «парных сыворотках» — при инфекции титр специфических антител нарастает, и при этом вторая проводится через четыре недели. Отрицательный результат на ранних сроках не исключает коклюш. При окончательном установлении диагноза врач должен предупредить родителей о том, что коклюш у детей протекает длительно, и эффективных средств сокращения длительности заболевания нет.
Инкубационный бессимптомный период может длиться 3-15 дней. Симптомы коклюша у детей в катаральном периоде, который длится 6-14 дней: незначительный насморк, першение в горле, редкий сухой кашель, субфебрильная температура, невыраженная интоксикация или она отсутствует.
Период спазматического кашля может длиться 2-5 недель. В это время кашель усиливается и имеет приступообразный характер, сопровождается репризами (глубокий свистящий вдох), рвотой и цианозом лица. Приступы чаще случаются ночью и утром, и во время них ребенок возбужден, вены набухают, лицо красно-синюшного цвета, возникает непроизвольное мочеиспускание. По окончании приступа выделяется вязкая мокрота. Возможно появление кровоизлияний в склеру и язвочек на уздечке языка.
В этот период у малышей до года возникает апноэ, они худеют, теряют приобретенные навыки и отстают в нервно-психическом развитии.
Период реконвалесценции длится 2-8 недель и характеризуется постепенным уменьшением симптомов: кашель возникает реже и не такой изнуряющий, прекращается рвота, нормализуется аппетит и состояние улучшается.
Лечение коклюша у детей направлено на уменьшение частоты приступов и предупреждение осложнений. При легкой форме ребенок лечится амбулаторно. Стационарное лечение с круглосуточным наблюдением необходимо при тяжелой форме инфекции. Обязательно госпитализируются дети до 1 года и больные с осложненными формами коклюша.
- Из антибиотиков назначаются Эритромицин 10 дней или Азитромицин 4 дня в возрастных дозах. При признаках пневмонии — Амоксициллин или цефалоспорины при тяжелой пневмонии.
- Глюкокортикостероиды. Назначаются при тяжелом течении, у детей первых месяцев, приступах с апноэ, энцефалических судорогах, разлитом цианозе, отеке мозга и нарушении ритма дыхания. Коротким курсом (от 2 до 5 дней) назначают внутримышечно Дексаметазон, Преднизолон или Гидрокортизон, Будесонид через небулайзер.
- При температуре 38,50С назначаются жаропонижающие средства (Парацетамол, Ибупрофен, Нурофен) внутрь или в свечах.
- Детям до 5 лет не назначают средства, подавляющие кашель и муколитики. Более старшим при изнуряющем кашле можно давать препараты с бутамиратом (Синекод, Коделак нео), которые его подавляют. Аминазин назначают только при тяжелых формах.
- При появлении судорог — Диазепам.
- Проводится кислородотерапия.
После коклюша пожизненный иммунитет не формируется, но сохраняется от 4 до 8 лет. Это означает, что имеется риск повторного заболевания. Родители должны знать, что иммунопрофилактика (вакцинация) — эффективное профилактическое средство борьбы с коклюшем. Поствакцинальный иммунитет сохраняется 4-6 лет, а у некоторых до 12 лет.
Диета

Диета 15 стол
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1600-1800 рублей в неделю
Показана полноценная и калорийная диета по возрасту больных. Прием пищи дробный и частый, что связано с возможной рвотой после приступа.
Профилактика коклюша
Основная профилактика — это вакцинация, которая формирует иммунитет, но, к сожалению, он не стойкий (до 6 лет), и необходимо проводить ревакцинацию. Современные вакцины против коклюша входят в состав комплексных вакцин отечественного и зарубежного производства. Прививка от коклюша проводится комбинированной коклюшно-дифтерийно-столбнячной вакциной, которая разрешена с трех месяцев. В первый год проводят три вакцинации, затем три ревакцинации — в 1,5 года, 6-7 лет и 14 лет, потом каждые 10 лет. В последнее время применяются пентавакцины (дифтерия, столбняк, коклюш, гепатит B, гемофильная инфекция) импортного и отечественного производства, которые вводятся в 2, 3,5, 5 месяцев и в 2 года. Трехкомпонентная вакцина Адасель дает защиту от коклюша, дифтерии и столбняка. Применяется с четырех лет и у взрослых без ограничения возраста для ревакцинаций, которые нужно проводить каждые 10 лет. Эта вакцина разрешена к применению у беременных в III триместре.
Для профилактики распространения инфекции проводится:
- Раннее выявление больных и изоляция, обследование детей в коллективах и взрослых (учителей, воспитателей) при наличии у них продолжительного кашля.
- Изоляция больного на 25 дней, в течение которых он проходит лечение и обследование. Допуск переболевших в коллективы разрешен при наличии двух отрицательных результатов бактериологического обследования.
- Тщательная дезинфекция в очаге инфекции и карантинные меры. Экстренная профилактика однократным введением иммуноглобулина детям до года и непривитым, бывшим в контакте с больным.
- Обследование контактных с длительным кашлем.
- Поскольку беременные относятся к группе риска по этой инфекции, им проводят широкое обследование при наличии длительного кашля.
Последствия и осложнения
Осложнения чаще развиваются у грудных детей.
- Пневмония, вызываемая коклюшной палочкой или вторичной микрофлорой бронха.
- Плеврит.
- Апноэ.
- Гипоксическая энцефалопатия.
- Неврозоподобные реакции и энурез.
- Эмфизема при деструкции легочной ткани.
- Ателектаз легкого (спадение легкого) и пневмоторакс при тяжелом течении.
- Пупочная и паховая грыжа.
- Геморрой у взрослых.
Прогноз
Прогноз у взрослых и детей школьного возраста благоприятный. Симптомы на фоне лечения стихают за 2-3 месяца. Возможные рецидивы за этот период связаны с наслоением респираторно-вирусных заболеваний. Также относительно легкое течение отмечается у привитых детей, у которых встречаются атипичные формы, укорачивается период кашля, репризы бывают реже.
У детей до года наблюдается тяжелое течение с апноэ и судорогами, которые относятся к неотложным состояниям, удлинением фазы спазматического кашля, частым развитием тяжелой пневмонии, реприз у малышей с патологией ЦНС и неблагоприятным исходом (гипоксически-ишемическая энцефалопатия).
Список источников
- Зверева Н.Н., Сайфуллин М.А. Особенности применения противокашлевой терапии при коклюше в педиатрической практике. Медицинский совет. 2020;(18):42–47.
- Клинические руководство по диагностике и лечению коклюша (для всех уровней организаций здравоохранения), 2022
- Н.Н. Зверева, М.А. Сайфуллин Особенности применения противокашлевой терапии при коклюше в педиатрической практике.Медицинский совет, 2020;(18):42–47.
- Мазанкова Л.Н., Григорьев К.И. Коклюш: старая инфекция, новые проблемы. Медицинская сестра. 2018; 20 (2): 19-24.
- Ершевская А. Б., Иванова А. А., Антропова Г. А., Тойиров Ж. А. Коклюш: аспекты патогенеза и поствакцинального иммунитета у детей // Вестник НовГУ. 2024. 2 (136). 247-255.






 Азитромицин
Азитромицин Рокситромицин
Рокситромицин Эритромицин
Эритромицин Кларитромицин
Кларитромицин Джозамицин
Джозамицин Амикацин
Амикацин Канамицин
Канамицин Амоксициллин
Амоксициллин Коделак Бронхо
Коделак Бронхо Терпинкод
Терпинкод Коделак Нео
Коделак Нео Бутамират
Бутамират Аминазин
Аминазин













Последние комментарии
Сергей: Здраствуйте! Подскажите где можно достать этот препарат Денебол гель?
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...