Эмпиема плевры (пиоторакс, гнойный плеврит)
К тяжелым осложнениям пневмонии относятся абсцесс легкого, эмпиема плевры и гангрена.
Эмпиема плевры (гнойный плеврит) — это воспаление двух листков плевры с накоплением в ее полости гнойного выпота, который сдавливает легочную ткань. При тяжелом и длительном течении процесса сама плевра и даже прилежащая ткань легкого разрушаются, что сопровождается интоксикацией, болью и дыхательной недостаточностью.
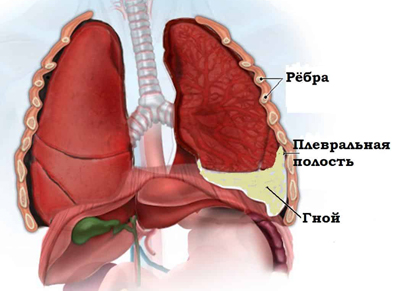
Гнойный плеврит
В 90% случаев гнойный плеврит развивается после стафилококковой пневмонии. Это связано с тем, что у 40% пациентов появляется плевральный выпот, который инфицируются и образуется гной в полости плевры. Данная патология имеет рецидивирующее течение и приводит к осложнениям, которые могут угрожать жизни больных. Код эмпиемы плевры по МКБ-10 J86.
Патогенез
Эмпиема плевры, осложнившая пневмонию, в своем течении имеет стадийность:
- В серозную стадию, которая длится 1–2 недели, в связи с воспалением и повышенной проницаемостью висцеральной плевры в плевральной полости скапливается стерильный выпот с небольшим количеством лейкоцитов.
- В гнойно-фибринозной стадии микроорганизмы контактным путем из легкого или лимфогенным и гематогенным путями инфицируют выпот. В нем увеличиваются нейтрофилы и количество бактерий, выпот мутнеет и становится гнойным. На листках плевры появляются фибринозные пленки, а между листками — спайки (шварты). Этот процесс отграничивает гнойный выпот и не дает ему распространяться дальше. Формируется одна осумкованная камера или несколько отдельных. Фрагментация плевральной полости на отдельные полости утяжеляет течение заболевания. Из-за увеличения фибрина, продуктов распада тканей и слущенного эпителия экссудат становится густым и не может самостоятельно рассосаться.
- В фиброзной стадии (после 6 недель) формируются плотные шварты, которые покрывают легкое («панцирное легкое»), а сам выпот превращается в желеобразную массу. Легкое спадается, нарушается его функция, а в его ткани появляются фибринозные изменения.
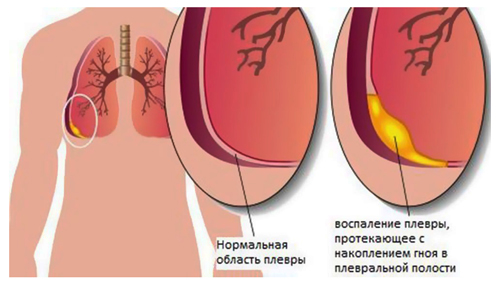
Воспаление плевры
Также имеются другие механизмы появления гноя в полости плевры — прорыв в нее абсцессов легкого, которые расположены субплеврально (под висцеральной плеврой, поверхностно) или занос инфекции с кровью. В первом случае эмпиема протекает с деструкцией ткани легкого. При прорыве в плевральную полость абсцесса легких, который уже сообщается с бронхами, развивается пиопневмоторакс. Реже инфекция попадает гематогенно из отдаленных очагов инфекции (паранефральная клетчатка, панкреатит, поддиафрагмальный абсцесс) — это метастатический гнойный плеврит и в данном случае распада легочной паренхимы не отмечается. Такую эмпиему называют простой. В целом, рецидивирующий и прогрессирующий процесс при неадекватном лечении может разрушить грудную стенку — между мышцами под кожей образуются гнойники, прорывающиеся через кожу наружу.
Классификация
Эмпиема плевры по происхождению бывает:
- Первичная (возникает после операции на легких или травмы грудной клетки).
- Вторичная (при заболеваниях легких, забрюшинного пространства, брюшной полости, сифилисе).
- Метастатическая (при септических состояниях).
По течению:
- Острая — полость со стенками из двух слоев: глубокого, который образован собственными слоями плевры и поверхностного, представляющего собой грануляционную ткань с фибринозными наслоениями.
- Хроническая — развивается при неизлеченной острой эмпиемы, которая через 2-3 месяца переходит в хроническую. При этой форме образуются три слоя: пиогенный (поверхностный), рубцовый и слои плевры. По данным компьютерной томографии для хронической эмпиемы характерны необратимая толстостенная полость, которая сдавливает легкое, наличие бронхиальных свищей и значительные изменения в легких (цирроз) и в тканях грудной стенки (остеомиелит грудины и ребер, хондрит). При хронической форме заболевания торакоскопию, плеврэктомию и декортикацию легкого выполнить невозможно, поскольку уже развились рубцовые изменения.
По строению:
- Однокамерная.
- Многокамерная.
По объему поражения:
- Тотальная — легочная ткань на рентгенограмме не определяется.
- Субтотальная — определяется верхушка легкого на рентгенограмме.
- Отграниченная — определяется в разных отделах плевры при осумковании экссудата.
По локализации:
- Базальные — расположены между диафрагмой и легким.
- Пристеночные.
- Интерлобарные — локализованы в междолевых бороздах.
- Апикальные — над верхушкой.
- Парамедиастинальные — прилежат к средостению.
- Многокамерные — расположены на разных уровнях, поскольку разделены спайками.
По наличию сообщения:
- Закрытые — без свища и не сообщаются с внешней средой.
- Открытые — есть сообщение посредством различных свищей — бронхоплевральный, плеврокожный бронхоплеврокожный, бронхоплевроорганный, плевроорганный). В данном случае процесс переходит в хронический, поскольку плевральная полость постоянно инфицируется через свищ с очагом гнойной инфекции (абсцесс, гангрена, остеомиелит или хондрит ребер грудной клетки).
Стадии процесса:
- Экссудативная — начальная стадия, связанная с накоплением экссудата в полости. В экссудате нормальное содержание глюкозы и рН. В этой стадии эффективны антибактериальная терапия и дренирование.
- Фибринозно-гнойная — на этой стадии за счет фибриновых отложений гнойный экссудат осумковывается и формируются отдельные полости. Снижаются содержание глюкозы и значения рН. На этой стадии применяются различные торакоскопические методики лечения и под контролем устанавливаются дренажи.
- Фиброзная — стадия организации. Формируется плотная фиброзная капсула на плевре и происходит ее рубцевание, легкое замуровывается спайками как панцирем. Развитие соединительнотканного панциря на легких и пневмосклероз делают невозможным расправление легкого после удаления эмпиемы. Поэтому больным проводятся травматичные операции — в данном случае необходима торакотомия (открытая операция) и выполнение декортикации (освобождение легкого от фиброзных спаек), эмпиемэктомии (удаление гнойной полости со стенками) и даже плевропульмонэктомии (удаление легкого с его плеврой).
Термин «эмпиема легких» не совсем корректный, поскольку «эмпиема» означает скопление гноя в полости или внутри полого органа, которыми легкие не являются. Но в ткани легких может скапливаться гной и этот гнойный процесс называют абсцессом. Он образуется при некрозе и гнойном расплавлении легочной ткани, располагается в толще и ограничен капсулой.
К этой патологии также применимы термины «абсцедирующая пневмония», «гангрена легкого» или «некротизирующая пневмония». Причиной абсцесса легкого чаще всего является аспирация содержимого из ротоглотки. Инфицированное содержимое попадает в дыхательные пути при нахождении больных в положении лежа при нарушении сознания, при инсульте, у алкоголиков и наркоманов. Абсцесс может прорваться в плевральную полость, вызывая эмпиему плевры.
Причины
Гнойный плеврит вызывается стафилококками, стрептококками, кишечной и синегнойной палочками. Часто в посевах встречаются протей, клебсиелла и пневмококк, а также анаэробные бактерии, которые вызывают разрушение легочной ткани. В 90% случаев — это вторичный процесс, который связан с воспалительными процессами в легких и является их осложнением.
- пневмония — наиболее частая причина этой патологии, применяется термин парапневмонический пиоторакс;
- абсцессы легкого;
- гангрена легкого;
- туберкулез;
- бронхоэктазы.
Не исключаются и другие причины:
- Внутрибрюшные процессы (например, поддиафрагмальный абсцесс, гнойный панкреатит).
- Ранения, травмы грудной клетки и операции на легких. Гнойная эмпиема в данном случае развивается на фоне травмы легкого, потери целостности грудной клетки, кровопотери, присутствия в плевральной полости экссудата и свернувшейся крови. Все эти изменения нарушают дыхание, что усугубляет положение. Ранние проявления эмпиемы маскируются пневмонией и спаданием легкого, которые часто осложняют травму. Послеоперационные эмпиемы возникают после удаления легкого.
- Перфорация пищевода.
Провоцирующими факторами являются сахарный диабет, опухолевый процесс любой локализации, прием иммуносупрессоров, проведение химиотерапии и лучевого лечения, асоциальный способ жизни (алкоголизм и наркомания).
Симптомы
Определить точное начало гнойного плеврита не всегда возможно, поскольку симптомы неспецифичны и соответствуют симптомам заболеваний дыхательных путей. Острая эмпиема плевры проявляется болями в грудной клетке, которые усиливаются при дыхании, кашлем с мокротой, повышением температуры, одышкой, слабостью и общей интоксикацией.
При закрытой форме эмпиемы выделяется небольшое количество мокроты. Если приступы кашля частые, долго длятся и отделяется много зловонной мокроты, то это говорит о бронхоплевральном свище. Чем обширнее процесс, тем больше выражены клинические проявления. При тотальном и субтотальном гнойном плеврите больных беспокоит резкая боль и одышка, поэтому они не могут лежать спят полусидя. Скопление гноя в большом количестве смещает средостение в противоположную сторону, поэтому здоровое легкое сдавливается. При отграниченных гнойных плевритах боль слабее, больные могут лежать и предпочитают лежать на пораженной стороне, поскольку это ограничивает экскурсию легких и грудной клетки и уменьшает боль.
При хроническом гнойном плеврите всегда есть признаки хронической интоксикации, периодические обострения процесса и изменения в ребрах, грудине и легких. Со стороны бронхов — образование бронхиальных свищей, а в прилегающих отделах легких — выраженный фиброз. Полость гнойника имеет толстые стенки из пластов соединительной ткани. При исследовании больного пораженная половина грудной клетки отстает при дыхании от здоровой половины. На пораженной стороне межреберные промежутки расширены за счет давления экссудата. Если есть бронхоплевральный свищ и полость дренируется через бронх, выслушивается усиленное бронхиальное дыхание.
Анализы и диагностика
- Клинический анализ крови — выраженный лейкоцитоз, повышение СОЭ, сдвиг лейкоцитарной формулы влево, часто анемия.
- Анализ мочи — обнаруживают белок, зернистые и гиалиновые цилиндры.
- Биохимический анализ крови — снижение уровня белка за счет альбумина.
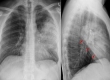
- Рентгенография грудной клетки — это обследование дает представление о распространенности и локализации гнойного образования. Экссудат на рентгенограмме определяется как затемнение с косой границей. При отграниченных эмпиемах тень бывает веретенообразной, треугольной или полушаровидной формы, а широкое основание направлено к грудной стенке. Если скопление гноя большое, на рентгенограмме выявляется интенсивное затемнение, средостение смещается в здоровую сторону, купол диафрагмы плохо виден, а сама диафрагма опускается вниз.
- УЗИ плевральных полостей — при обследовании точно определяется количеств выпота, поскольку метод имеет высокую разрешающую способность и может выявить даже 100 мл жидкости и изменения плевры. Имеет большое значение для планирования и проведения торакоцентеза.
- Спиральная компьютерная томография — эффективный и информативный метод обследования плевральной полости, поскольку детально оценивает утолщение листков, выпоты, очаговые изменения в плевре. После введения контрастного вещества хорошо детализируется утолщенная за счет фибрина и расширенных сосудов плевра. На границе эмпиемы листки плевры разделяются (признак расщепления плевры) — наиболее показательный признак при КТ. Внутренняя поверхность стенок эмпиемы гладкая.
- Исследование функции внешнего дыхания.
- Бронхоскопия. Если причина эмпиемы — абсцесс легкого, то при бронхоскопии определяется дренирующий бронх, так же выявляется центральный рак (развивается в бронхах), который сопровождается раковым плевритом. При бронхоскопии забирают промывные воды бронхов с целью микробиологического обследования и подбора антибиотика.
- Лечебно-диагностическая пункция (торакоцентез). Пункцию выполняют под местной анестезией, проколом в 6–7 межреберье. Оптимальным является проведение ее под УЗИ контролем. При пункции иногда получают большое количество гноя, который подлежит исследованию: снижается pH меньше <7.0 и уровень глюкозы.
- Микробиологическое исследование пунктата и посев на чувствительность к антибиотикам.
Лечение
Лечение больных длительное с использованием консервативных и оперативных методов. С раннего этапа лечения эти методы применяются параллельно. Оперативное лечение может быть паллиативным (дренирование полости и видеоторакоскопическая санация) и радикальным (удаление части плевры, резекция легкого, декортикация легкого — освобождение его от спаек).
- Основным в лечении является дренирование полости с аспирацией выпота и промыванием. На начальной стадии, если правильно подобран антибиотик для местного введения, а дренирование проводится качественно экссудат не выделяется и не накапливается. Легкое расправляется, а возбудитель уничтожается. Промывания полости Фурацилином, Фурагином К, Диоксидином или Хлоргексидином иногда проводятся 3–6 недель. Также в плевральную полость вводятся фибринолитики. Из фибринолитиков чаще всего применяют Стрептокиназу и Урокиназу, что увеличивает объем дренажной жидкости и повышает эффект от консервативного лечения. Если при дренировании не добиваются хорошего отведения жидкости, а эмпиема не уменьшается, стенки гнойной полости утолщаются, проводится операция. Дренирование в стадии фибринозно-гнойной и фибринозной мало эффективно, поскольку дренаж быстро закупоривается.
- Проведение антибактериального лечения. Широко применяются Амоксициллин, цефалоспорины, Амоксициллин/Клавуланат, фторхинолоны (Левофлоксацин, Моксифлоксацин), макролиды (Азитромицин). Эффективны комбинации: Цефоперазон/Сульбактам с метронидазолом, Цефепим с метронидазолом, Левофлоксацин с метронидазолом, Гентамицин с метронидазолом, фторхинолоны с Кламоксом, Амоксиклавом, Амклавом.
- Дезинтоксикационная терапия (многокомпонентные растворы электролитов, глюкоза, для восстановления белкового баланса растворы аминокислот — Аминосол Нео, Вамин 14, Аминостерил и Альбумин.
- Для повышения иммунитета параллельно проводится терапия Иммунофаном. Повышение неспецифической резистентности проводится ультрафиолетовым облучением крови и озонотерапией.
- Коррекция гипоксемии (оксигенотерапия).
- Экстракорпоральные методы детоксикации: плазмаферез и гемодиафильтрация (проводится при хорошем дренировании полости во избежание бактериального шока), плазмоцитоферез, которые нормализуют гомеостаз, устраняют интоксикацию и повышают иммунную защиту организм.
Доктора
Лекарства
- Антибиотики: Амоксициллин, Левофлоксацин, Моксифлоксацин, Азитромицин, Цефоперазон/сульбактам, Цефуроксим, Цефтриаксон, Цефокситин, Цефотаксим, Цефабол, Медоцеф, Метронидазол, Цефепим, Гентамицин, Кламокс, Амоксиклав, Амклав.
- Антисептики: Фурацилин, Фурагин К, Диоксидин, Хлоргексидин.
- Инфузионные солевые растворы и аминокислоты: Ацесоль, Стерофундин изотонический, Стерофундин Г-5, раствор Рингера, Рингер лактат, раствор Хартмана, Рингер лактат с магнием, Вамин 14, Аминопептид, Аминосол Нео, Аминостерил Н-Гепа, Альбумин.
Процедуры и операции
Выбор оперативного вмешательства зависит от стадии эмпиемы, состояния больного, основного заболевания и перенесенных раньше операций на легком. Традиционно пиоторакс лечат плевральной пункцией или «закрытым» трансторакальным дренированием (торакоцентез) с одновременным введением антибиотика в полость. Дренажная трубка при процедуре вводится в нижний отдел полости, где скапливается жидкость и ежедневно полость через дренаж санируется. Санация продолжается 10 дней, после промывания вводится эффективный антибиотик в суточной дозе, растворенный в растворе антисептика. При присутствии свертков фибрина, который затрудняет отсасывание жидкости, состав дополняется фибринолитиками (растворы стрептокиназы или урокиназы). Об эффективности дренирования судят по расправлению легкого и уменьшению серозных выделений из полости до 30–50 мл — в этом случае дренажная трубка удаляется.
Если закрытое дренирование не дает эффекта в течение ближайших трех суток (сохраняется лихорадка, интоксикация, гнойное отделяемое не уменьшается) переходят к торакоскопической санации. При этой операции разделяются сращения, очищаются от фибрина плевра и поверхность легкого, эвакуируют экссудат аспиратором. Если есть абсцесс легкого, рассекают его капсулу и эвакуируют гной.
Для расправления легкого проводят плевмолиз (отделение париетальной плевры от грудной клетки), и декортикацию легкого (удаление шварты вокруг легкого после чего оно расправляется). Саму плевральную полость промывают Мирамистином или Диоксидином. Также проводится ультразвуковая санация плевральной полости. В конце операции устанавливают дренаж с силиконовой трубкой и дренажную систему присоединяют к специальному аппарату аспирации. Аппарат работает от сети и активно аспирирует содержимое полости в течение нескольких суток.

Аппарат для аспирации
Торакоскопическую операцию проводят при наличии многокамерной эмпиемы, бронхоплеврального свища, гнойно-некротических процессов в полости, флегмоны грудной стенки. Однако торакоскопическую санацию и декортикацию можно выполнить только у 50% больных, когда еще не образовались грубые рубцы плевры.
При хроническом процессе качественно санировать полость можно только при традиционном открытом вмешательстве (торакотомия). Торакотомия показана при внутриплевральном кровотечении, когда есть необходимость удаления большой части измененного легкого или когда трансторакальные дренирования были безуспешными. При торакотомии выполняются радикальные вмешательства — плеврэктомия, декортикация, удаление долей легкого или всего легкого.
Диета

Диета при пневмонии, питание при воспалении легких
- Эффективность: нет данных
- Сроки: 21 день
- Стоимость продуктов: 1500 - 1700 руб. в неделю
Питание больного зависит от его состояния. Если пациент в состоянии принимать пищу естественным путем, его рацион должен быть сбалансированным. С учетом потерь белка с экссудатом он должен восполняться увеличенным потреблением белковой пищи (отварное мясо, рыба, творог, сыр, яичный белок). В случае тяжелого состояния больным проводится парентеральное питание. Потери белка восполняются частичным парентеральным питанием, которое одновременно корректирует нарушения объема крови. Используют белковые гидролизаты и аминокислотные смеси: Аминопептид, Аминозол, Аминосол Нео, Аминостерил Н-Гепа, Гидролизин (Л–103), протеин, Аминол.
Синтез белков организме неполноценный, если растворы для инфузии не содержат магний и фосфаты. Для утилизации белков важно поступление небелковых энергетических ресурсов, который растворы глюкозы с инсулином.
Профилактика
Поскольку пиоторакс является вторичной патологией в лечебных учреждениях должны проводиться мероприятия, которые позволяют предупредить развитие гнойного воспаления:
- Своевременная госпитализация больных с пневмонией, бронхоэктатической болезнью и абсцессами легких в специализированные отделения.
- Соблюдение протоколов лечения пневмоний (внебольничных и внутрибольничных), при нагноительных заболеваниях бронхов — восстановление их дренажа, пункционное удаление выпота из полости плевры с микробиологическим его исследованием.
- Выполнение компьютерной томографии ОГК каждые 10 дней или рентгенографии каждые 5 дней при диагнозе пневмония.
- Больным с постельным режимом с нарушением дыхания и глотания проводится компьютерная томография каждые 7–10 дней;
- Своевременная торакальная хирургическая помощь при ранениях груди, пневмотораксе, «блокированных» абсцессах легких, поддиафрагмальных абсцессах, гангрене легкого, бронхоэктатической болезни, гнойном панкреатите, нагноениях грудной стенки.
- Применение антибактериальной терапии перед операцией на органах грудной клетки, во время операции и после неё.
- Дренирование плевральной полости после операциях на легких и грудной полости.
- Тщательный уход за дренажем и своевременное его удаление.
Всем больным после выписки из стационара рекомендуется: полноценное питание, отказ от курения, дыхательная гимнастика, коррекция режима труда, избегание респираторных заболеваний, санаторно-курортное лечение.
Последствия и осложнения
Пиоторакс осложняется:
- значительным нарушением вентиляции;
- спаданием легкого;
- смещением средостения;
- развитием хронической эмпиемы;
- прорывом гнойника наружу через грудную стенку (применяется термин «прободающая» эмпиема);
- образованием бронхоплеврального свища;
- развитием обширного плеврального фиброза;
- прогрессирующей полиорганной недостаточностью;
- амилоидозом и появлением деформации фаланг пальцев в виде «барабанных палочек»;
- смертью при прогрессирующей дыхательной и сердечной недостаточности.
Прогноз
В результате эмпиемы листки плевры всегда претерпевают изменения, поэтому полное выздоровление при данном заболевании невозможно. В данном случае выздоровление означает купирование гнойного процесса и облитерацию плевральной полости из-за формирования рубцов и сращений. В облитерированной полости на месте двух листков плевры образуется толстый слой фиброзной ткани, что вызывает нарушение вентиляции и смещение средостения в пораженную сторону.
При обширных пластических операциях на грудной клетке функция внешнего дыхания всегда нарушается, поскольку после резекции ребер остаточную полость «тампонируют» тканями грудной стенки. Такой грубый дефект влечет значительную деформацию позвоночника. Неблагоприятным исходом является развитие хронической эмпиемы плевры, так как ее ликвидация возможна только путем травматичной и многоэтапной операции. Больные с нагноением легких и плевры признаются инвалидами — при хронической эмпиеме устанавливается II группа, а после пневмонэктомии устанавливается I группа. Летальность при данном заболевании составляет 5-30%.
Список источников
- Каныбеков А., Маленкова С.А., Ермекбай А.А., Садыков Р.Б., Турикбай И.М. Эмпиема плевры. Вестник КазНМУ 2016, №4, С. 235
- Сушко А.А., Можейко М.А., Гаврусик В.З., Олейник А.О. Тактика и хирургическое лечение эмпиемы плевры/Журнал Гродненского государственного медицинского университета. 2016, №2, С. 112–115.
- Хрупкин В.И., Гостищев В.К., Золотарев Д.В., Дегтярева Е.В. Торакоскопические методы в комплексном лечении неспецифической эмпиемы плевры и гнойно-деструктивных заболеваний легких/Хирургия. Журнал им. Н.И. Пирогова. 2014;(10):15 20.
- Доброквашин С.В., Сысоев П.Н., Волков Д.Е., Демьянов С.Л. Современные подходы к диагностике и лечению эмпиемы плевры/Практическая медицина, 2013, №5 (74), С.32-34.
- Плеханов А.Н. Острая эмпиема плевры: современные методы лечения/ Клиническая медицина, 2012, №5, С. 7–9.




 Амоксициллин
Амоксициллин Амоксиклав
Амоксиклав Левофлоксацин
Левофлоксацин Азитромицин
Азитромицин Цефуроксим
Цефуроксим Цефотаксим
Цефотаксим Метронидазол
Метронидазол Фурацилин
Фурацилин Диоксидин
Диоксидин Ацесоль
Ацесоль Раствор Рингера
Раствор Рингера
















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...