Кишечная палочка
Откуда берется кишечная палочка в организме человека и чем она опасна?
Микробиоценоз кишечника относительно постоянен и представлен широким спектром анаэробных (развивающиеся в бескислородной среде) и аэробных (для жизнедеятельности необходим кислород) микроорганизмов. Преобладают (90–95%) анаэробные группы бактерии. Около 7–9% микрофлоры кишечника представляют аэробы — энтеробактерии, среди которых значительный удельный вес приходится на кишечную палочку (Escherichia coli), включающей патогенные и непатогенные разновидности.
Непатогенные штаммы кишечной палочки (Bacterium coli communis) появляются в процессе заселения кишечника нормальной микрофлорой в первые дни (в течение 48 часов) после рождения, попадая в организм ребенка с пищей и сохраняются в составе кишечного микробиоценоза на протяжении всей жизни человека на уровне 106-108 колониеобразующих единиц (КОЕ/г) в содержимом толстой кишки, выполняя важную роль в организме человека. Прежде всего, они препятствуют заселению в толстом кишечнике других патогенных/условно-патогенных микроорганизмов. По сути, кишечные палочки, по существу, относятся к комменсалам человека (форма симбиоза) и являются одним из важнейших антагонистических факторов для гнилостных микроорганизмов, эффективно ограничивающим их развитие в кишечнике, выполняя тем самым функцию противоинфекционной защиты.
Благодаря своей способности утилизировать кислород, различные серовары кишечной палочки создают условия и обеспечивают выживание лактобацилл и бифидобактерий, которые являются основой нормальной микрофлоры биоценоза кишечника и жизненно необходимыми для переваривания пищи. Escherichia coli участвуют в синтезе важных для организма веществ — витаминов группы В, К и биотина, молочной, янтарной и уксусной органических кислот; в метаболизме билирубина, холестерина и холина.
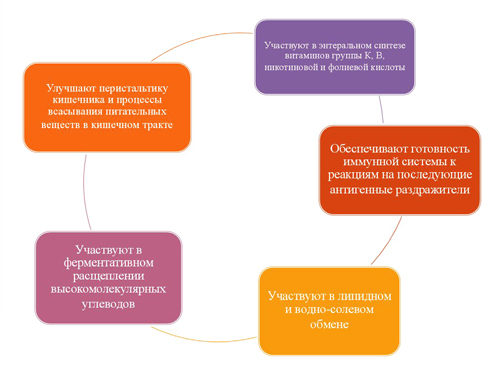
Функции эшерихий в организме человека
В норме типичные E. coli (эшерихии типичные, эшерихии с нормальной ферментативной активностью) должны присутствовать в содержимом толстого кишечника в количестве 106-107 у детей до года; 107-108 старше года и 106-108 КОЕ/г у взрослых лиц. Если типичные E. coli ниже нормы — это может свидетельствовать о несбалансированном рационе питания, неправильном искусственном вскармливании детей или наличии кишечной инфекции/паразитарной инвазии, а также может возникать при длительном приеме антибиотиков. Особое значение придается содержанию лактозонегативной эшерихии (E. coli lac).
Прежде всего, E. coli lac — что это такое и опасно ли содержание этого штамма выше нормы в содержимом толстого кишечника? Лактозонегативная кишечная палочка — это условно-патогенный микроорганизм. Присутствие лактозонегативной эшерихии вполне допустимо, однако ее содержание нормируется и не должно превышать ≤105 КОЕ/г, как у детей, так и взрослых лиц. Превышение этого показателя – тревожный признак, особенно в сочетании с недостаточным содержанием полноценной эшерихии.
Если в анализе кала увеличено E. coli lac, то это свидетельствует, что лактозонегативная флора не выполняет функций, присущих E. coli, а условиях снижения иммунитета — непатогенная эшерихия может трансформироваться в патогенную, которая может вызвать эширихиоз, а при выходе за пределы своего естественного биотопа в организме человека (кишечная транслокация), вызывать экзоинтестинальные эшерихиозы (дисбактериозы, циститы, холециститы, пиелоциститы, бронхиты, сепсис и менингиты). У детей до 3-х лет повышенное содержание лактозонегативной эшерихии в кале является косвенным признаком наличия глистной инвазии.
Патогенные виды кишечной палочки различных серологических групп (диареегенные эшерихии) вызывают эшерихиоз (синонимы коли-энтерит, коли-инфекция, диарея путешественников) представляющий собой группу антропонозных инфекционно-воспалительных заболеваний, протекающих с проявлениями общей интоксикации и симптомами поражения ЖКТ с развитием энтероколита/гастроэнтерита, реже — в виде болезни с внекишечной локализацией и проявлениями.
Патогенез
Эшерихии попадают в организм через рот и проходят через желудок — в кишечник, где они, обладая инвазивностью и цитотоксичностью колонизируют слизистую тонкого кишечника, вызывая повреждение участков цитоплазмы, слущивание эпитслиоцитов с развитием участков эрозий и умеренного воспаления. Размножение энтеропатогенных кишечных палочек (ЭПКП) происходит на поверхности энтероцитов, при проникновении возбудители в клетку они разрушаются. В патогенезе эшерихиозов ведущим фактором является нарушение структуры клеточных мембран энтероцитов, лимфоцитов, ускорение процесса окисления липидов.
Энтеротоксигенные E. coli продуцируют несколько типов токсинов:
- Термостабильный — приводит к повышению внутриклеточной концентрации циклического гуанозинмонофосфата (цГМФ), что подавляет процесс всасывания клеткой эпителия ионов Na и Cl. Рецепторы к этому энтеротоксину сконцентрированы преимущественно на энтероцитах тонкой кишки.
- Термолабильный (на 80% соответствует структуре холерного токсина). Действует через циклический аденозинмонофосфат (цАМФ), который при повышении концентрации стимулирует секрецию ионов Cl.
- Цитотоксические наркотизирующие факторы. Способствуют реорганизации структур цитоскелета, приводя к образованию складок на мембране и затормаживают процесс деления клеток слизистой оболочки. Сглаживание ворсинок эпителия способствует адгезии бактерий и усилению роста микроорганизмов в просвете кишечника.
- Цитолетальный расширяющий токсин. Купирует процесс деление клетки, которая становится многоядерной и через несколько дней погибает.
Выделяющиеся термолабильный/термостабильный энтеротоксины активизируют аденилатциклазу мембран клеток, что сопровождается значительным повышением концентрации в энтероцитах цАМФ и увеличением в просвете кишечника секреции воды и электролитов. Расстройства внутриполостного и мембранного пищеварения, а также снижение процесса обратного всасывания жидкости способствует развитию секреторной диареи (диарейного синдрома) с нарушением водно-электролитного баланса в организме. При выраженном диарейном синдроме, сопровождаемого рвотой наступает обезвоживание организма, что способствует развитию токсикоза с эксикозом. Снижение объема циркулирующей крови сопровождается метаболическим ацидозом и расстройствами аминокислотного баланса, в что в конечном итоге приводит к потере массы тела.
- Механизм патогенности энтероинвазивных кишечных палочек (ЭИКП). Патогенез ЭИКП аналогичен шигеллезу, однако, воспалительные изменения в кишечнике и токсикоз при эшерихиозах выражены незначительно. В основе патогенеза инфекции, вызванной ЭИКП лежит способность кишечной палочки внедряться и размножаться в клетках эпителиалия слизистой оболочки кишечника, вызывая ее деструкцию. Учитывая, что синтез мембранных протеинов, участвующих в инвазии, кодируется и ЭИКП не могут продуцировать термостабильный/термолабильный токсины, механизм патогенности их ограничен инвазивностью с развитием воспалительной реакции и образованием язвенных дефектов.
- Механизм патогенности энтеропатогенных кишечных палочек (ЭПКП). ЭПКП при попадании в просвет кишечника, размножения и колонизации вызывают слущивание микроворсинок энтероцитов тонкой кишки и способствует развитию воспалительного процесса с симптомами мальабсорбции/мальдигестии и процессов брожения. Развивается отек слизистого/подслизистого слоев, умеренная гиперемия, геморрагии, изменения в энтероцитах дистрофического характера, гиперплазия фолликулярного аппарата с некрозом и поверхностными изъязвлениями. Продуцируемые ЭПКП токсины и побочные продукты нарушенного пищеварения являются причиной развития интоксикации.
- Механизм патогенности энтерогеморрагических кишечных палочек (ЭГКП). Этот штамм (серогруппа О157/серовар О157:Н7) часто можно встретить под определением «гемолитическая кишечная палочка» или «гемолизирующая кишечная палочка». В основе такого определения лежит способность эширихии этого типа разрушать клетки эндотелия мелких кровеносных сосудов с развитием явления гемолиза и как следствие — гемолитической анемии. Гемолитическая escherichia coli может вызывать развитие гемолитико-уремического синдрома (ГУС), зачастую с летальным исходом. Гемолизирующая эшерихия активно продуцирует эндотоксины, являющиеся ведущим фактором патогенности, один из которых антигенно и структурно идентичен токсину Шига, а другой — гомологичен дизентерийному токсину. Наибольшей чувствительностью к этим токсинам обладают клетки сосудистого эндотелия. Гемолитико-уремический синдром характеризуется признаками гемолитической анемии, тромбоцитопенией, поражением почек и нестойкими нарушениями функций ЦНС. Полиорганная патология при ГУС обусловлена повышенным поступлением в системный кровоток бактериальных липополисахаридов, вызванное нарушением барьерной функции кишечника вследствие повреждающего действия возбудителя и продуцируемых им токсинов. Учитывая тяжесть клинического течения эшерихиозов, вызванных ЭГКП чрезвычайно важно контролировать гемолитические E. coli в кале у ребенка и взрослого, а особенно — у грудничка.
- Механизм патогенности энтероагрегативных кишечных палочек (ЭАКП). Колонизируют эпителий тонкой кишки и прочно закрепляются на поверхности эпителия. До настоящего времени факторы патогенности этих возбудителей изучены недостаточно.
При эшерихиозах морфологические изменения обнаруживаются преимущественно в тонком кишечнике и проявляются:
- умеренной отечностью и гиперемией слизистого и подслизистого слоев;
- геморрагиями;
- изменением структуры энтероцитов и дистрофическими изменения в них;
- гиперплазии фолликулярного аппарата с некрозом и поверхностными изъязвлениями;
- формированием воздушных полостей (пневматоз) в подслизистом слое.
Классификация
Существует множество разновидностей серотипов кишечной палочки, в том числе и патогенных (энтеровирулентных), вызывающих различные клинические проявления эшерихиозов, которые объединены в несколько групп и типов. Основным объединяющим признаком является антигенные различия (антигенный комплекс), выделяют:
- соматические поверхностные термолабильные К-антигены – 85 серотипов;
- соматические термостабильные О-антигены – 175 серотипа;
- жгутиковые термолабильные Н-антигены – 55 серотипов.
По этиологическому признаку патогенные (диареегенные) кишечные палочки подразделяют на несколько групп:
- Энтероинвазивные. Способны инвазировать слизистую эпителия кишечника, размножаться в нем. Энтеропатогенная кишечная палочка высвобождает эндотоксин и вызывает заболевания, аналогичные острым кишечными инфекциям, которые вызывает шигелла, а клиника которых сходна с шигеллезом у взрослых/детей старше 1 года. Распространенными представителями являются штаммы E. coli О124, E. coli О154 (Крым), О129, О144, О151, О164.
- Энтеропатогенные. Вызывают кишечные заболевания у детей в возрасте до одного года и диарею путешественников» у детей старше года/взрослых лиц. Для них характерно антигенное родство с сальмонеллами. Энтеропатогенные бактерии размножаются преимущественно на слизистой эпителия тонкого кишечника, проникают в него и вызывают очаговое воспаление. Продуцируют 2 вида токсинов: нейротропный термолабильный экзотоксин и энтеротропный термостабильный эндотоксин. К ним относятся штаммы E. coli: О26, О44, О86, О114, О119, О125, О127, О142, О158. Энтеропатогенные эшерихии, на основе характера взаимодействия с клеточными культурами, группируют в 2 класса.
- Энтеротоксигенные. Колонизируют нижний отдел тонкого кишечника. Продуцируют термолабильный/термостабильный энтеротоксины и экзотоксин, подобный холерогену. Энтеропатогенная флора экскрецирует жидкость в просвет тонкого кишечника, вызывая холероподобные заболевания. Штаммы E. coli: О1, О6, О15, О25, О78, О148, О159.
- Энтерогеморрагические. Продуцируют цитотоксины, родственные шигатоксину. Являются возбудителем заболеваниям, подобных дизентерии, протекающей с геморрагическим колитом. Изолированная ЭГКП имеет код О157:Н7.
- Энтероаггрегативные. Для них характерно легкое, но длительное течение. Болеют преимущественно дети и взрослые с ослабленным иммунитетом.
По форме клинического проявления эшерихиозы разделяют на:
- гастроэнтеритические;
- энтероколитические;
- гастроэнтероколитические;
- генерализованную форму (коли-сепсис, холецистит, менингит, пиелонефрит).
По тяжести течения:
- легкую;
- средней тяжести;
- тяжелую.
Причины развития и факторы, способствующие заболеванию
Этиология
К возбудителям кишечных эшерихиозов относят диареегенные кишечные палочки (Diarrheagenic E. coli) семейства Enterobacteriaceae, рода Escherichia (E. coli), имеющую много антигенных вариантов. Серовары патогенных и непатогенных E. coli морфологически не отличаются. На рисунке ниже показано как выглядит кишечная палочка.
Кишечная палочка под микроскопом
Микробиология: кишечная палочка представляет собой утолщенные грамотрицательные бактерии, размер которых варьирует в пределах 3,0-1,5×0,3-0,8 мкм; имеют жгутики, спор не образуют, вариабельные в отношении подвижности. Активно ферментируют простые углеводы, выделяют специфические бактерицидные вещества.
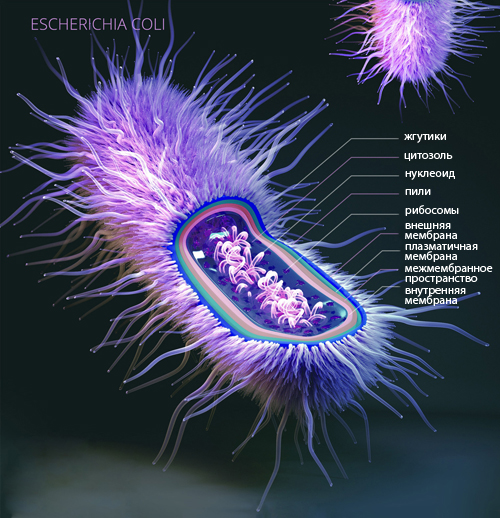
Строение кишечной палочки
Высокоустойчивы в окружающей среде, размножаются в различных продуктах питания. Длительно (1-3 месяца) сохраняются в испражнениях, предметах обихода, воде, почве. При какой температуре погибает? В кипятке – мгновенно; при температуре 60 °С — через 15 минут. Чувствительна к воздействию 1-3% раствора хлорамина, хлорной извести, фенола, лизола (инактивируются в течение 30 минут). У многих штаммов отмечается высокая резистентность к ряду антибиотиков.
Эпидемиология
Диарейные заболевания у взрослых и детей широко распространены в мире (по данным ВОЗ до 280 млн случаев/год). В структуре возбудителей ОКИ E. coli занимает существенный удельный вес: у взрослых лиц этот показатель варьирует в пределах 5-15%, а у детей до 3-х лет достигает 29,5-81,8%. Эшерихиозы в общей структуре регистрируемых ОКИ составляют около 3%, а у детей раннего возраста — занимают первое место среди диарейных заболеваний. Источник инфекции — больные люди, чаще со скрытыми формами эшерихиоза, меньшую роль играют носители и реконвалесценты. Значимость здорового носительства инфекции резко возрастает, если они участвуют в приготовлении пищи/реализации продуктов питания.
По имеющимся данным, источником инфекции серовара О157 (энтерогеморрагический эшерихиоз) является крупный скот, а заражение людей осуществляется в процессе употребления недостаточно термически обработанных мясных продуктов, о чем свидетельствуют групповые вспышки эшерихиоза при употреблении мясных продуктов в США, Японии, Канаде. Контаминация мяса происходит в процессе выращивания скота или после убоя животных.
Наибольшую эпидемическую значимость в распространении возбудителя имеют больные эшерихиозами/носители кишечных палочек ЭПКП и ЭИКП, которые выделяют возбудителя во внешнюю среду на протяжении 1-3 недель. Больные эшерихиозами, вызванными ЭТКП и ЭГКП контагиозны только на протяжении первых 3-4 дней. При этом, для энтеропатогенных сероваров присуща зимне-весенняя, а для энтероинвазивных/энтеротоксигенных – летне-осенняя сезонность. Естественная восприимчивость людей к диареегенным эшерихиям высокая, особенно среди ослабленных и новорожденных детей. Важно учитывать, что коло 30% детей, имеющих контакт с источником инфекции, становятся носителями.
Механизм передачи – фекально-оральный. Наиболее часто реализуется пищевым путем. Из пищевых продуктов наибольшую опасность представляют молочные и готовые мясные продукты, немытые овощи, напитки (компот, квас), являющиеся основным фактором передачи возбудителя. Реже отмечается водный путь передачи эшерихизов. Достаточно опасным является загрязнение открытых водоемов различного вида (реки, моря, озера). Основные причины попадания кишечной палочки в водоемы — сброс сточных необезвреженных хозяйственно-бытовых, а иногда и фекальных вод.
Так, заборы проб воды на море на черноморском побережье в Крыму (пляжах в Лазаревском, Феодосии, Алушты, Гурзуф, Коктебель, Партенит), на пляжах Краснодарского края (в Анапе, Сочи, Геленджике) и в Абхазии в 2017-2018 гг. неоднократно не соответствовали существующим нормативам на микробное загрязнение проб по индексу ЛКП (лактозопозитивные кишечные палочки), что свидетельствует о том, что кишечная палочка в черном море в разгар курортного сезона часто превышает норму и такие пляжи должны быть закрыты для купания. Также высевается кишечная палочка в море Болгарии, Турции и других балканских стран, о чем свидетельствуют данные мониторинга качества воды и степень ее бактериологического загрязнения. Купаться в такой воде не рекомендуется, поскольку при случайном заглатывании воды существует риск инфицирования кишечной палочкой. Поэтому многие отдыхающие на курортах Турции предпочитают купание в бассейнах с морской водой, которые регулярно дезинфицируются.
Распространение инфекции может происходить и бытовым путем через предметы обихода (игрушки, посуду, через руки персонала/больных матерей), что особенно характерно для детских коллективов.
При эшерихиозах, вызванных:
- ЭПКП — ведущим путем передачи у детей раннего возраста является контактно-бытовой, кишечная палочка у взрослых/детей старшего возраста передается преимущественно через пищу.
- ЭИКП/ЭТКП — основной путь передачи пищевой (через молочные продукты), менее значимый — водный путь передачи.
Схематически, механизм и факторы передачи возбудителя выглядят следующим образом:
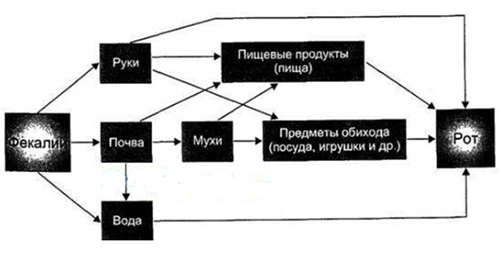
Распространение кишечной палочки
Особенности эпидемиологического процесса у различных групп кишечной палочки
- Заболевания, обусловленные эшерихиями серовара О157 могут носить как спорадический, так и характер эпидемических вспышек. Гемолитическая кишечная палочка у взрослых вызывает тяжело протекающие эшерихиозы, фиксировались случаи летального исхода. В настоящее время гемолизирующая кишечная палочка рассматривается как ведущая причина развития ГУС и инфекционного гемоколита.
- ЭИКП протекают как в виде спорадических случаев, так и в виде групповых вспышек. Эшерихиозы этой группы регистрируются во всех климатических зонах, менее контагиозны, преобладают среди детей 1,5-3 лет, имеют групповой характер и выраженную летне-осеннюю сезонность, часто представлены в качестве внутрибольничной инфекции. Эпидемические вспышки пищевого происхождения характеризуются бурным течением и заканчиваются в короткие сроки.
- ЭПКП обусловливают преимущественно спорадическую заболеваемость среди детей до 1 года, чаще, находящихся на искусственном вскармливании, регистрируются во всех климатических зонах, распространяется и как внутрибольничная инфекция.
- Эшерихиозы, вызываемые ЭТКП, превалируют в странах с влажным жарким климатом, протекают чаще в виде спорадических случаев, реже — в виде эпидемий. Болеют в основном дети 1-3 лет.
С современных позиций все клоны E. coli рассматриваются по двум группирующим признакам: медицинскому (принадлежности к конкретной категории патогенов человека) и экологическому.
| Подход (группирующий признак) | 1 группа | 2 группа | 3 группа | 4 группа |
| Экологический (принадлежность к конкретной категории симбионтов человека) | Мутуалисты | Комменсалы | Паразиты | «Случайные» симбионты («квартиранты» или «случайные» паразиты) |
| Медицинский (принадлежность к конкретной категории патогенов человека) | Непатогены (индигены) | Потенциальные патогены (возбудители ВКЭ) | Истинные патогены (возбудители ОКИ) | Непатогены (факультанты) или «случайные» патогены |
Такой подход позволяет выделить 4 группы (кластера) клонов кишечной палочки, что позволяет понять формирование ОКИ эшерихиозной этиологии и внекишечные заболевания, вызванные кишечной палочкой. Основное значение имеют 2 группы, включающие патогенные эшерихии, ассоциируемые с ОКИ и потенциально патогенные кишечные палочки, являющиеся возбудителем внекишечного эшерихиоза (ВКЭ). Эти группы включают в себя эшерихии, имеющие особенности по комплексу антигенных признаков и неоднородных по своему составу.
Так, группа патогенных эшерихий состоит из энтеропатогенных, энтероинвазивных, энтеротоксигенных, энтерогеморрагических, энтероагрегативных видов кишечных палочек. И несмотря на то, что все эшерихии этой группы вызывают диарею, речь идет о разных вариантах ОКИ, имеющих отличия по эпидемиологическому процессу, патогенезу, клиническим появлениям, что обусловлено наличием у возбудителей специфических факторов патогенности, которые и определяют характер взаимодействия кишечной палочки с организмом человека.
В группе потенциально патогенных эшерихий также содержатся различные подгруппы вариантов кишечной палочки, вызывающих развитие тех или иных нозологических форм ВКЭ (дисбактериоз, пиелонефрит, цистит, холецистит, сепсис, менингит, гинекологическая патология).
К факторам, способствующих высокой заболеваемости эшериозом детей первого года жизни относится высокая восприимчивость, которая обусловлена:
- Анатомо-физиологическими особенностями системы ЖКТ (низкая бактерицидность и активность ферментов желудка/поджелудочной железы, повышенная проницаемость слизистой кишечника).
- Факторами, предрасполагающими к инфицированию, являются гипотрофия, рахит, анемия, дисбактериоз кишечника, искусственное питание или переход на раннее смешанное вскармливание.
Иммунитет
После перенесенного эшерихиоза развивается нестойкий, типоспецифический иммунитет, то есть иммунитет вырабатывается только в отношении одного варианта серовара эшерихий, а поскольку антитела к эшерихиям относятся к классу IgM, то развившийся иммунитет является нестойким и сохраняется всего на протяжении несколько месяцев.
Внекишечные эшерихиозы (ВКЭ)
Возбудители ВКЭ — это относительно обособленная группа близких по характеристикам эшерихий патогенный потенциал которых обусловлен комплексом качественно специфических биохимических, морфологических и генетических характеристик (особенностями биопрофилей). С эпидемических понятий большинство ВКЭ относятся к разряду эндогенных инфекций, то есть, обусловленных активацией патогенного микроорганизма, уже находящегося в организме при которых основным резервуаром возбудителей, является кишечник человека. В развитии данной патологии, наряду с ролью E. coli, важное значение отводится факторам риска (дополнительным условиям), способствующим их возникновению.
Именно такие условия способствуют проникновению эшерихий во внутреннюю среду человеческого организма и создают благоприятные условия для их паразитирования в органах и тканях.
Ниже в таблице приведена классификация факторов риска развития ВКЭ и результаты их действия:
| Этап патогенеза ВКЭ | Результат действия факторов риска | Группы факторов риска развития ВКЭ | |
| Эндогенные | Экзогенные | ||
| Вегетирование E. coli в кишечнике человека (преморбидный этап) | Снижение колонизационной резистентности и появление эндогенного источника возбудителей ВКЭ |
|
|
| Миграция E. coli из кишечника во внутреннюю среду микроорганизма (этап транслокации) | Интенсификация процесса транслокации E. coli, развитие бактериемии и инфицирование внутренних органов и тканей |
|
|
| Фиксация E. coli во внутренних органах макроорганизма (этап колонизации) | Облегчение фиксации E. coli в тканях внутренних органов |
|
|
| Инициация воспалительного процесса во внутренних органах макроорганизма (этап альтерации) | Потенцирование воспалительного процесса во внутренних органах |
|
|
| Элиминация E. coli из внутренних органов макроорганизма (этап санации) или переживание E. coli в них (этап персистенции) | Снижение эффективности механизмов саногенеза и формирование условий для персистенции E. coli во внутренних органах |
|
|
Симптомы
Клинические проявления эшерихиозов вариабельны и зависят от типа возбудителя, иммунного статуса и возраста больного. Различают несколько вариантов эшерихиоза, вызванного различными видами возбудителей.
Клиника эшерихиоза, вызываемый сероварами энтеропатогенных кишечных палочек 1 и 2 класса (ЭПКП)
Симптомы кишечной палочки (эшерихиоза, вызванного эшерихия коли 1 класса, синоним — токсическая диспепсия) более характерны для детей раннего возраста. Основные клинические проявления заключаются в желудочно-кишечной дисфункции, проявляющейся при нетяжелом течении кашицеобразным/полужидким стулом, зачастую с примесью слизи. При сильно выраженных бродильных процессах в кишечнике стул может приобретать зеленоватый оттенок. При тяжёлом течении стул становится обильным и водянистым, кровь в кале отмечается только у 2% больных. Рвота развивается у 50-60 % пациентов с легким течением и постоянно присутствует при токсическом/субтоксическом течении эшерехиоза. Рвота, развивающаяся после 4-7 дня заболевания, особенно при тяжелой форме, свидетельствует о токсическом поражении кишечника, ЦНС.
У подавляющего числа больных эшерихиоз протекает с лихорадкой, при этом, у ряда пациентов она появляется с первого дня заболевания, а у других – в более поздние сроки. Чаще температура вначале субфебрильная, которая при легком течении через несколько дней нормализуется. При тяжелом течении ее новый подъем до фебрильных цифр наблюдается на 4-7 день. При этом, усиливается рвота и диарея, нарастает интоксикация, страдает общее состояние больного. Для различной тяжести течения характерны определенные типы температурных кривых:
- Легкая форма эшерихиоза — субфебрильная лихорадка в начале заболевания, длительностью 1-3 дня.
- Среднетяжелая форма — в первые три дня болезни температура высокая, которая затем сменяется длительным субфебрилитетом.
- Тяжелая форма — длительно сохраняющаяся высокая лихорадка ремиттирующего типа.
- Затяжные формы — периодически возникающая на протяжении длительного периода субфебрильная температура.
Повышение температуры тела на 4-7-й день заболевания указывает на возможность развития токсикоза и является грозным симптомом. Клиника токсикоза характеризуется высокой температурой тела, одышкой. Больные возбуждены или адинамичны, кожа бледно-цианотичная. АД снижено, тахикардия, сердечные тоны приглушены. Быстро развивается олигурия, цилиндрурия, альбуминурия, эритроцитурия. В совокупности лихорадка, рвота, диарея и одышка часто приводят к эксикозу.
Клиническая симптоматика варьирует в зависимости тяжести заболевания:
- Легкая форма — характерны вялость, рвота (однократная) в начале заболевания, снижение аппетита, учащение стула до 3-6 раз/сутки. Стул жидкий, температура тела субфебрильная, сохраняется на протяжении 3-4 суток. При пальпации безболезненный живот, небольшой метеоризм. Заболевание длится около недели.
- Среднетяжелая форма. Стул водянистый 9-12 раз/сутки, температура тела 38-39 °С. Рвота 2-3 раза в сутки. Симптомы кишечной палочки у детей более выражены: протекает в виде энтеритов, энтероколитов различной тяжести, острое начало, кожные покровы бледные, кожа сухая, тургор тканей снижен, запавший большой родничок. Выражен метеоризм. Сердечные тоны глухие.
- Тяжелая форма — встречается чаще у новорожденных, недоношенных детей, а также у тех, кто находится на искусственном вскармливании. Характерно острое начало болезни, слабость, частая упорная рвота до 5 раз/сутки, водянистая диарея до 20 раз/сутки, температура — 38–39 °С, черты лица заострены, под глазами синие круги, запавший большой родничок. Потеря в весе у детей до года может составлять до 200-400 г/сутки. На фоне обезвоживания стремительно развивается токсикоз и эксикоз, резко снижается масса тела, может развиваться анурия, парез кишечника. У сильно ослабленных больных эшерихиоз протекает часто как генерализованная инфекция в септической форме.
При стертых формах общие явления практически отсутствуют, температура тела в большинстве случаев остается нормальной. Основные признаки заболевания: нечастый кашицеобразный/жидкий стулом, реже с примесью слизи. Симптомы дисфункции кишечника проходит быстро даже без лечения. Затяжное течение (более 1,5 месяцев) характерно в основном для ослабленных детей 1-6 месяцев. Может иметь рецидивирующее течение с частыми обострениями и повторным выделением того же серотипа escherichia coli в посеве на флору или непрерывное течение, при котором длительное время имеет место неустойчивый стул, с патологическими примесями. Носительство имеет место у детей старше 6 месяцев. При этом, при посеве на флору отмечается 1-2 кратковременное выделение возбудителя.
Симптомы заражения кишечной палочкой (E. coli 2 класса) схожи с сальмонеллезными (гастроинтестинальными) формами. Болеют дети и взрослые. Инкубационный период варьирует в пределах 1-5 суток, начало острое, фебрильная температура до 39 °С, частые ознобы. Характерен жидкий стул без примесей крови/слизи до 5-10 раз в сутки, нечастая рвота, схваткообразные боли в животе. Течение доброкачественное, продолжительность 3-5 дней. У взрослых признаки кишечной палочки 2 класса (симптомы заболевания) аналогичны проявлениям сальмонеллеза.
Клиника эшерихиоза, вызываемого энтероинвазивными кишечными палочками (ЭИКП)
Протекает преимущественно с симптоматикой общей интоксикации и синдромом поражения кишечника, преимущественно толстой кишки. В практике наиболее часто встречаются острые кишечные инфекции, вызываемые ЭИКП сероваров О124, О151 (Крым). Болеют в основном дети 3-7 лет и взрослые лица. Инкубационный период при эшерихиозе О124 варьирует в широких пределах (от нескольких часов до 6 суток, в среднем 2-5 дней). Характерно острое начало с проявлением умеренно-выраженного синдрома общей интоксикации (разбитость, озноб, общая слабость, тошнота, головная боль, снижение аппетита, боли в мышцах) в сочетании с симптомами колита (болями в гипогастрии, учащенным кашицеобразным/жидким стулом до 3-5 раз и более в сутки, иногда с примесью слизи, или крови. Язык покрыт налетом. Толстая кишка в дистальном отделе уплотнена, спазмирована и болезненна.
В тяжелых случаях каловый характер испражнений сменяется на жидкие испражнения, появляются тенезмы. Температура тела чаще нормальная или субфебрильная, однако у 20-30% случаев заболевание протекает с высокой температурой в пределах 38-39 °С. При ректороманоскопии — выявляется катаральный/катарально-эрозивный проктосигмоидит. Заболевание характеризуется доброкачественным течением, протекает преимущественно в легкой форме, реже — в среднетяжелой и очень редко в тяжелой форме. Через 1-2 дня после нормализации температуры стул становится оформленным, симптомы интоксикации проходят, но спазм и болезненность кишечника сохраняются еще на протяжении до 10 дней.
Клиника эшерихиоза, вызванного ЭИКП серовара О151 сходна с описанной выше. Однако, для него характерен укороченный инкубационный период (1-2 дня). Начинается заболевание с диареи, тошноты, схваткообразных болей в животе, рвоты, которые протекают чаще на фоне нормальной/реже субфебрильной температуре тела. В первый день заболевания стул водянистый, в основном без примесей, до 20 раз в сутки, что может быстро привести к обезвоживанию. Длительность диареи не превышает 1-5 дней. Живот слабо болезненный при пальпации, урчание, могут выявляется спазмы сигмовидной кишки.
Клиника эшерихиоза, вызываемого энтеротоксигенными кишечными палочками (ЭТКП)
Основная нозологическая форма «диареи путешественников». Характерен холероподобный характер течения с поражением тонкого кишечника. Протекает преимущественно без выраженного синдрома интоксикации. Период инкубации составляет 1-3 дня. Начало заболевания чаще остро и проявляется разбитостью, тошнотой, общей слабостью, головной болью к которым присоединяются боли в эпигастрии схваткообразного характера. Позже присоединяется рвота остатками пищи, а затем – жидкостью.
Усиливается тошнота, и через несколько часов присоединяется диарея: обильный жидкий стул, часто водянистый, без примеси слизи, 5-10 раз/сутки. Часто развивается дегидратация. Живот вздут, определяется урчание, толстая кишка не изменена. Лихорадка для этой формы заболевания не характерна. Заболевание может протекать в легкой и тяжелой форме. Основным признаком, определяющим тяжесть эшерехиоза, является степень дегидратации (обезвоживания, возможно развитие эксикоза). Возможен вариант молниеносного развития заболевания с развитием эксикоза. Продолжительность 2-7 дней. Прогноз в целом благоприятный. Выздоровление может наступать и без лечения.
Клиника эшихириоза, вызываемого энтерогеморрагичными кишечными палочками (ЭГКП)
Заболевание проявляется выраженной симптоматикой общей интоксикации организма и поражением толстой кишки, преимущественно проксимального отдела. Основным возбудителем этого вида эшерихиозов является эшерихии серовара О157:Н7. Инкубационный период 2-4 дня, но может варьировать в пределах 1-10 дней. Клинические варианты эшерихизов этого типа включают:
- острый геморрагический колит (ГК), напоминающий язвенный;
- диарею без примеси крови;
- бессимптомное носительство;
- тяжелые формы с проявлением ГУС с неврологическими знаками;
- тромботическую тромбоцитопеническую пурпуру.
При типичной картине заболевания — острое начало с дизентериеподобным течением: тошнота, рвота, выраженные схваткообразные боли в животе с преимущественной локализацией в правой подвздошной области, жидкий стул с краткостью от 3 до 10 — 15 раз в сутки без примеси крови. Температура в большинстве случаев субфебрильная, в легких случаях, повышение температуры до субфебрильных цифр. Потеря жидкости в легких случаях носит умеренный характер. Длительность симптомов несколько дней.
При неблагоприятном течении заболевания симптоматика прогрессирует, что характеризуется усилением болей в животе и появлением в стуле примеси крови. Именно появление примеси крови в испражнениях (независимо от ее объема) является клиническим критерием развития геморрагического колита (ГК), который регистрируется у 33-90% больных. У 30% пациентов с ГК тошнота и рвота. При неосложненном течении заболевание у взрослых продолжает 7-8 дней, а у детей — до 14 дней. В тяжелых клинических случаях у почти 20% больных к острому ГК присоединяется уремический синдром — развивается острая почечная недостаточность, зачастую с судорожным синдромом. Еще у 20% пациентов развивается тромботическая пурпура, проявляющаяся геморрагиями на всей протяжённости пищеварительного тракта, симптоматикой гломерулонефрита и в конечном итоге — развитием острой почечной недостаточности (ОПН).
У около 10% пациентов с ГК развивается ГУС (синдром Гассера) для которого характерной триадой является гемолитическая анемия, тромбоцитопения, явления нефропатии, вплоть до ОПН. Выделяют неполные типы ГУС, которые развиваются после перенесенного ГК — и проявляются транзиторной гематурией, протеинурией, но без тромбоцитопении, гемолитической анемии и ОПН, а в ряде случаев — выявляли тромбоцитопению и гемолитическую анемию, однако признак ОПН при этом отсутствуют.
Для полного типа ГУС характерно острое начало, возникающее после 2-15 д суток после прекращения диареи. Проявляется рвотой, выраженным снижением диуреза, увеличением креатинина и мочевины, гемолитической анемией, микрогематурией, тромбоцитопенией, артериальной гипертензией. К перечисленной выше триаде у многих больных присоединяются нарушения церебрально-неврологического характера (тремор, раздражительность, эпилептические приступы, вплоть до комы). Летальность пациентов с развившимся после ГК ГУС варьирует в пределах составляет 3-5%.
Клиника эшерехиоза, вызываемого энтероадгезивными кишечными палочками (ЭАКП)
Заболевание недостаточно изучено, регистрируется у пациентов преимущественно с ослабленным иммунитетом. Чаще проявляется в виде внекишечных форм – нозологических форм, обусловленных поражением мочевыводящих и желчевыводящих путей (цистит, простатит, пиелонефрит, холецистит, холангит), о чем свидетельствует наличие escherichia coli в мазке из урогенитального канала у мужчин и женщин. Реже протекает в септических формах (менингит, коли-сепсис).
Относительно часто в мазке на флору обнаруживается эшерихия коли в моче у мужчин. Наиболее частые причины кишечной палочки в моче у мужчин: несоблюдение интимной личной гигиены (занос из кишечника), практика анального секса, реже — купание в открытых водоемах. Что касается наличия кишечной палочки в сперме, то в норме ее быть не должно, однако при прохождении через инфицированный кишечной палочкой переднюю область уретры она может определяться и в эякуляте.
Важно, чтобы титр кишечной палочки не превышал показатель — escherichia coli 106 КОЕ/мл. В противном случае должна быть настороженность, поскольку инфекция в мочевыводящих путях может быть причиной группы полиморфных поражений (от бессимптомной бактериурии до манифестных форм — циститов и острого пиелонефрита).
У женщин часто определяется кишечная палочка во влагалище. В норме кишечной палочки во влагалище определяться не должно. Основными причинами ее попадания во влагалище являются:
- игнорирование правил личной гигиены — неправильное подмывание (сзади наперед);
- анальный секс без предохранения, при котором мужчина заносит во влагалище флору кишечника;
- половой акт с мужчиной, имеющим простатит;
- злоупотребление перфорированными интимными средствами, нарушающих PH влагалища и состав микрофлоры;
- ношение обтягивающего нижнего белья или стрингов, через которые E. coli легко транспортируется из анального отверстия во влагалище.
Однако, следует учитывать, что гинекология (E. coli в мазке у женщин) может не страдать и быть компонентом условно-патогенной флоры влагалища, если кишечная палочка содержится в небольшом количество (до 10^2 кое/мл), а признаки воспаления (лейкоциты) и жалобы отсутствуют.
Анализы и диагностика
Постановка диагноза эшерихиоз (коли-инфекция) базируется на данных эпидемиологического, клинического, лабораторного и частично, инструментального исследований. Диагностика эшерихиоза на основании совокупности симптомов, особенно в случаях спорадической заболеваемости, представляет определенные трудности. С учетом этого для дифференцировки кишечных эшерихиозов на основании клинической симптоматики ниже приведена сводная таблица, учитывающая специфику клинических проявлений различных патогенетических групп кишечных палочек.
| Категория E. coli | ЭТКП | ЭИКП | ЭПКП | ЭГКП |
| Заражающая доза, микробные клетки | 108-1010 | 5 x 105 | 105-1010 | Нет сведений |
| Инкубационный период, ч | 16-72 | 6-48 | 6-24 | 72-120 |
| Локализация патологического процесса | Тонкая кишка | Нижний отдел подвздошной и толстая кишка | Тонкая кишка | Слепая, восходящая и поперечно-ободочная толстая кишка |
| Клинические синдромы | ||||
| Преобладающий синдром | Холероподобный: кишечные спазмы, тошнота, рвота, водянистая диарея | Дизентериеподобный: начальная непродолжительная водянистая диарея сменяется колитическим синдромом | Продолжительная водянистая диарея, рвота | Колитический: острое начало с кишечными спазмами, кратковременная водянистая диарея, быстро сменяющаяся прогрессирующей гемодиареей |
| Явления дегидратации | Явления эксикоза | Выраженный эксикоз | ||
| Температура тела | Обычно нормальная, иногда субфебрильная | Повышение, токсикоз | Субфебрильная, чаще нормальная | Нормальная или незначительно повышена |
| Изменения в испражнениях | Нет примесей или небольшое количество слизи | Небольшие примеси крови, слизь и полиморфноядерные лейкоциты | Примесь слизи | Обилие крови при отсутствии лейкоцитов |
| Длительность заболевания | Острый период длится 3-4 дня | 1-2 недели | Возможно тяжелое пролонгированное (более 2 недель) течение | В пределах 8 дней |
При клиническом обследовании особое внимание должно уделяться наличию/выраженности интоксикации, обезвоживания, а также выявлению ведущего (основного) синдрома поражения ЖКТ:
- Синдром острого гастрита — проявляется чувством тяжести и периодическими болями в эпигастральной области, тошнотой, рвотой, болезненность в эпигастрии при пальпации.
- Синдром острого энтерита — обильный водянистый жидкий стул, часто пенистый с примесью непереваренной пищи, зеленовато-желтоватой окраски, урчание и периодические боли без четкой локализации. Обезвоживание различной степени.
- Синдром острого колита — характерны периодические схваткообразными боли в подвздошной области живота, зачастую с ложными позывами на дефекацию. При тяжелом течении стул скудный, частый, не каловый, состоящий из слизи с примесью крови. Пальпаторно — болезненность, уплотнение некоторых отделов толстой кишки, после дефекации ощущение неполного освобождения кишечника.
Диагностика кишечной палочки
Зачастую отмечается колиэнтерит, когда в процесс вовлекается толстый/тонкий кишечник.
Окончательный диагноз эшерихиоза устанавливается только после выделения возбудителя и серологического подтверждения. Объектом бактериологического обследования могут быть рвотные массы, испражнения, промывные воды желудка и кровь при генерализованных формах.
Для диагностики могут использоваться серологические методы исследований (РНГА, реакцию иммунофлуоресценции, реакцию нейтрализации и другие), хотя их информативность значительно ниже. Кроме того, возможны ложноположительные результаты, поскольку существует антигенное сходство эшерихий с другими энтеробактериями. К перспективным методом диагностики относится метод ПЦР (полимеразная цепная реакция). Инструментальные методы при эшерихиозах (колоноскопия/ректороманоскопия) малоинформативны.
Дифференциальную диагностику требуется проводить с сальмонеллезом, дизентерией, кампилобактериозом, пищевыми токсикоинфекциями. При наличии быстро развивающегося выраженного обезвоживания – с энтеровирусной/ротавирусной инфекцией и холерой.
Лечение кишечной палочки
Лечение эшерихиозов комплексное. Включает в себя лечебное диетическое питание, патогенетическую и симптоматическую терапию. Лечебный процесс направлен на борьбу с возбудителем и его токсинами, а также на нормализацию метаболизма и функцию различных органов. Как правило, пациентам с легкими формами заболевания госпитализация не требуется и вылечить больного можно в амбулаторном режиме — лечение кишечной палочки в домашних условиях, а при среднетяжелых и тяжелых формах — больные подлежат госпитализации в инфекционные стационары.
Лечение кишечной палочки у взрослых при легком течении и дегидратации 1 степени включает проведение пероральной регидратационной терапии препаратами Глюкосолан, Регидрон, Цитроглюкосолан. При этом, количество вводимой жидкости должно превышать потери жидкости из организма с испражнениями в среднем в 1,5 раза.
При легком течении целесообразно назначать в течение 5-7 дней кишечные антисептики (Неоинтестопан, Интетрикс, Энтерол). Лечение escherichia coli предусматривает использование ферментативных препаратов, позволяющих восстановить недостаток панкреатических ферментов, нормализовать катаболический метаболизм, а в целом, улучшить усвоение пищевых ингредиентов, уменьшить стеаторею (повышенное количество жира в каловых массах) и симптоматику, обусловленную мальдигестией (нарушение в ЖКТ расщепления компонентов пищи). С этой целью назначаются Мезим форте, Креон, Панзинорм форте, Фестал. Хороший эффект вызывает прием на протяжении 1-3 дней энтеросорбентов (Полифепан, Полисорб, Энтеросгель, Энтеродез).
Пациентам с более тяжелым течение, госпитализированным в стационар в первые 2-3 дня необходим строгий постельный режим с назначением этиотропной терапии. При среднетяжелых формах чаще назначаются: Ко-тримоксазол (Септрин, Бактрим, Бисептол) и антибиотики группы фторхинолонов, действие которых базируется на ингибировании топоизомеразы и ДНК-гиразы.
Рекомендовано назначение препаратов Ципролет, Ципробай, Ципросол, сочетающие широкий антимикробный спектр, выраженное бактерицидное действие и благоприятную фармакокинетику (хороший профиль безопасности, высокая биодоступность, быстрое достижение максимальной концентрации в крови), что позволяет избавиться от возбудителя. Также можно назначать перорально на 5-7 дней Пефлоксацин (Абактал), Офлоксацин (Таривид).
При тяжелых формах фторхинолоны назначаются в комбинации с цефалоспоринами II поколения (Цефаклор, Цефуроксим, Цефтриаксон) и III поколения (Цефтазидим, Цефоперазон). При выраженной дегитратации организма (2-3-й степени) показана интенсивная регидратационная терапия кристаллоидными растворами (Ацесоль, Квартасоль, Хлосоль, Лактосоль). Объем внутривенно вводимой жидкости рассчитывается с учетом степени обезвоживания и веса пациента. Первый этап направлен на ликвидацию уже имеющегося обезвоживания, а второй этап — на коррекцию текущих потерь жидкости. При выраженной интоксикации назначаются коллоидные растворы в объеме до 800 мл в сутки (Реополиглюкин, Гемодез).
Отдельного внимания из-за высокого риска развития осложнений требует лечение больных эшерихиозом 0157. Таким пациентам, после антибактериальной терапии при продолжающейся диарее назначаются эубиотики, действие которых направленно на коррекцию развившегося дисбактериоза. Как правило такое лекарство назначается на 7–10 дней — Бифиформ, Пробифор, Бифистим, Аципол, Бифидумбактерин форте и др.) Сыворотка против эшерихиоза у людей не разработана. Существующие эшерихиозные ОК поливалентные сыворотки предназначены для диагностики — серологической идентификации эшерихий в РА (реакции агглютинации на стекле).
Выписка пациентов с диагнозом «эширихиоз» проводится после полного выздоровления (отсутствия клинической симптоматики) и отрицательного двукратного бактериологического исследования экскрементов с последующим нахождением на диспансерном наблюдении на протяжении 2-х месяцев.
Лечение внекишечных эширихиозов
Внекишечные формы эшерихиоза проявляются конкретными нозологическими формами (дисбактериоз, пиелонефрит, цистит, холецистит, сепсис, менингит, заболевания гинекологической сферы), каждое из которых требует специфического лечения.
Лечение при кишечной палочке в моче
Обнаружение эшерихия коли в моче у мужчин и женщин в большинстве случаев свидетельствует о наличие в мочевыводящих органах вялотекущего воспалительного процесса, протекающего скрыто, без клинических симптомов или в манифестной форме — в конкретной нозологической форме (цистит, простатит, вагинит). Соответственно каждое заболевание требует соответствующего лечения, в том числе назначение антибактериальных препаратов и соответствующих лечебных процедур.
Лечение кишечной палочки в гинекологии
Обнаружении кишечной палочки во влагалище — неблагоприятный признак, который может способствовать нарушению физиологически нормального баланса микрофлоры, а при неблагоприятных условиях (ослаблении иммунитета) — вызвать воспалительный процесс в органах мочеполового тракта женщины. При кишечной палочке в мазке у женщин (особенно на фоне увеличения лейкоцитов в мазке) требуется проведение дополнительного обследования и назначение антибактериальной терапии с учетом чувствительности микроорганизма.
Особое внимание к процессу лечения требуется при обнаружение кишечной палочки в мазке из различных сред вне кишечника у детей до года, особенно у недоношенных и ослабленных из-за высокого риска развития сепсиса с проявлениями очагов воспаления в разных органах (инфекция мочевыводящих путей, пневмония, артрит, менингит, эндокардит) или инфекционно-токсического шока с высокими показателями смертности.
Доктора
Лекарства
- Регидратационные растворы: Глюкосалан, Регидрон, Цитроглюкосалан, Квартасоль, Хлосоль, Лактосоль.
- Кишечные антисептики: Неоинтестопан, Интетрикс, Энтерол.
- Антибактериальные средства: Ципролет, Офлоксацин, Ципробай, Ципросол, Цефаклор, Цефуроксим, Цефтазидим, Цефтриаксон, Цефоперазон.
- Энтеросорбенты: Полифепан, Полисорб, Энтеросгель, Энтеродез.
- Эубиотики: Бифиформ, Пробифор, Бифистим, Аципол, Бифидумбактерин форте.
- Ферментативные препараты: Мезим форте, Панзинорм форте, Креон, Фестал.
Процедуры и операции
При лечении кишечных эшерихиозов отсутствуют.
Профилактика
Специфическая профилактика кишечной палочки отсутствует. Профилактика эшерихиозов направлена преимущественно на пути передачи возбудителя и заключается в:
- Соблюдении санитарно-гигиенических норм на объектах общественного водоснабжения/питания, в местах общественного купания.
- Профилактике контактно-бытового пути заражения в организованных коллективах (детских учреждениях, больничных стационарах/родильных домах) путем дезинфекции рук, предметов обихода, посуды, пастеризация молока/молочных смесей, использование одноразовых пеленок.
- При выявлении очага эшерехиоза — проведение специфических противоэпидемических мероприятий.
Поскольку ведущим факторам передачи эшерихизов являются пищевые продукты важно соблюдать профилактические мероприятия при приготовлении пищи. - Поддерживайте чистоту рук (мойте их с мылом перед приготовлением пищи, после посещения туалета) и кухонного инвентаря (мойте/продезинфицируйте кухонные принадлежности и поверхности), уничтожайте насекомых на кухне.
- Отделяйте сырые и готовые продукты/пищу (мясо, птицу, морские продукты), используйте отдельные разделочные поверхности, кухонные приборы и ножи для обработки сырых продуктов, храните их в отдельных закрытых емкостях.
- Соблюдайте температурный режим при приготовлении пищи, в частности мясо, молоко, куриные яйца, морепродукты (прожаривайте/проваривайте продукты достаточное время). Не употребляйте их в полусыром состоянии.
- Храните все скоропортящиеся/приготовленные продукты при безопасной температуре (ниже 5° С), не храните даже в холодильнике долго пищу, не оставляйте готовую вне холодильника более чем на 2 часа.
- Используйте качественную (фильтрованную) воду и безопасные сырые продукты — тщательно мойте сырые фрукты/овощи, не употребляйте продукты с просроченной датой реализации.
Кишечная палочка у детей, особенности течения
Как уже отмечалось эшерихиоз у детей протекает более тяжело, чем у взрослых. При этом, в отличие от детей старшего возраста, у новорожденных и детей до одного года, особенно у недоношенных и ослабленных, заболевание протекает преимущественно в среднетяжелой, а зачастую и в тяжелой форме. Кишечная палочка у грудничка, кроме классических симптомов, протекает с быстро развивающимся обезвоживанием, выраженной интоксикацией, нарушением терморегуляции.
У новорожденных, особенно недоношенных и ослабленных детей инкубационный период укорачивается до 1-2 дней. Чаще заболевание начинается остро с явлений энтерита — испражнения водянистые до 10 раз в сутки, реже кашицеобразные желтого цвета с примесью прозрачной слизи. Как правило, сразу появляется рвота или упорные срыгивания. Клинические симптомы нарастают постепенно, страдает общее состояние ребенка: снижение аппетита, вялость, адинамия, субфебрилитет/фебрильная температура. У большинства детей развивается токсикоз с соледефицитным эксикозом.
У таких детей субнормальная температура тела, холодные конечности, глухость сердечных тонов и тахикардия, токсическое дыхание, реже — судороги, помрачение сознания. При осмотре — бледность и сухость кожных покровов, акроцианоз, западание большого родничка. В тяжелых случаях может развиваться ДВС-синдром, острая почечная недостаточность, инфекционно-токсический шок.
Длительность заболевания варьирует от нескольких дней до 20 дней. У ослабленных детей, страдающих иммунной недостаточностью, гипотрофией, при дисбактериозе кишечника может наблюдаться затяжное течение заболевания (свыше 1 месяца). Часто при обследовании у таких детей высеивается гемолизирующая E. coli или лактозонегативная кишечная палочка в большой концентрации.
У новорожденных/детей первых месяцев жизни возможна генерализация процесса, путем распространения его из первичного очага (кишечника) в другие органы с развитием сепсиса с очагами воспаления (пневмония, менингит, энцефалит).
При обнаружении escherichia coli в моче у ребенка существует высокий риск развития инфекций мочевыводящих органов и путей. Если при бакпосеве у ребенка до года выявляются гемолитические E. coli в кале это должно вызывать настороженность, поскольку эшерихии этого типа могут вызывать повреждение эндотелия кровеносных сосудов и гемолиз эритроцитов с возникновением очагов некроза стенки кишечника и кровотечения. Кроме того, именно присутствующая E. coli гемолитическая в кале рассматривается как ведущая причина развития ГУС.
Часто энтеропатогенный эшерихиоз возникает у недоношенных новорожденных детей и в условиях больничных стационаров (особенно в отделениях для выхаживания недоношенных детей родильных домов) как внутрибольничная инфекция (госпитальные антибиотикоустойчивые штаммы). Его особенностью является склонность к быстрой генерализации процесса с частым развитием сепсиса и гнойного менингита и невыраженным диарейным синдромом. Эшерихиозные менингиты/энцефалиты имеют тяжелое клиническое течение, им присуща высокая летальность, а при выздоровлении присутствует высокий риск развития гидроцефалии и осложнений со стороны ЦНС.
Кишечная палочка при беременности
Наличие escherichia coli в моче при беременности свидетельствует о наличии у беременной урогенитального дисбактериоза, для которого характерно уменьшение количества лактобактерий и усиленное размножение условно-патогенной флоры, в том числе и кишечной палочки. Более того, при наличии жалоб необходимо обследование всего урогенитального тракта женщины. Несмотря на то, что escherichia coli не относится к группе TORCH-инфекций, кишечная палочка в моче при беременности, на фоне изменения гормонального фона женщины, застоя мочи из-за давления плода на прилегающие органы/ткани, снижении иммунитета может вызывать воспаление органов урогенитального тракта, что может осложнить течение беременности и явиться причиной маловодия, прерывания беременности, преждевременного отхождения околоплодных вод, инфицирования плодных оболочек и задержке/нарушению внутриутробного развития плода.
Оптимальный вариант устранения урогенитального дисбактериоза (восстановление микрофлоры урогенитального тракта и местного иммунитета слизистых оболочек) — период подготовки к беременности, поскольку слизистая влагалища в период беременности становится более рыхлой и уязвимой даже для условно-патогенных микроорганизмов, вызывающих воспаление, что в период вынашивания плода является негативным фактором. Однако, если это не было сделано своевременно, коррекцию микрофлоры необходимо проводить под наблюдением гинеколога и не принимать самостоятельно антибиотики, которые далеко не безопасны для плода.
Диета

Диета Стол №4
- Эффективность: лечебный эффект через 7-10 дней
- Сроки: 21 день
- Стоимость продуктов: 1120-1150 руб. в неделю

Диетический Стол №2
- Эффективность: лечебный эффект через 3 недели
- Сроки: 1 месяц и более
- Стоимость продуктов: 1550-1600 руб. в неделю

Диета 13 стол
- Эффективность: лечебный эффект через 4 дня
- Сроки: не более 2 недель
- Стоимость продуктов: 1500-1600 рублей в неделю
В остром периоде эшерехиоза (во время диареи) назначается лечебная диета, щадящая систему ЖКТ (Стол №4), в период нормализации стула — диетический Стол №2, в период выздоровления — лечебный Стол №13.
Детям при легкой форме течения заболевания необходимо пропустить одно-два кормления или уменьшить на 1/3 — 1/2 объем каждого кормления в течение первых 2-х суток, с постепенным увеличением объема и доведение его до возрастной нормы на 4 сутки. Во время разгрузочного периода и в далее важно контролировать употребление достаточного количества жидкости.
Детям до года при тяжёлом течении назначается на 8-12 часов водно-чайная пауза, но при этом ребенку необходимо употреблять достаточное количество жидкости (чай, раствор Рингера с 5% глюкозой, отвар изюма, моркови), при необходимости — вводить регидратационные растворы внутривенно. После водно-чайной паузы детям грудного возраста показано грудное молоко или специализированные смеси.
Постепенно объем пищи должен увеличиваться, а частота кормлений уменьшаться, достигнув к 7-8 дню объёма питания, соответствующего возрасту. Детям в возрасте 1-3 года после водно-чайной паузы дают с интервалом в 3 часа по 50-150 мл кефира. В последующие дни в рацион питания вводятся протертые каши, молотое мясо, варенные овощи, кисели, сухари с постепенным переходом на нормальное питание.
Рекомендовано включать с первых суток болезни в рацион питания детей лечебно-профилактические продукты, содержащих лакто/бифидобактерии, а при выраженных бродильных процессах в кишечнике — безлактозные/низколактозные продукты, что способствует быстрому купированию нарушений функций ЖКТ и нормализации биоценоза кишечника и улучшению показателей клеточного звена иммунитета.
Последствия и осложнения
При тяжелом течении эшерихиозов, особенно у новорожденных и ослабленных детей до года высокий риск развития осложнений в виде:
- инфекционно-токсического шока;
- ГУС с развитием острой почечной недостаточности;
- инфекции урогенитального тракта (пиелоцистит, нефрит, вагинит);
- сепсиса;
- менингита/менингоэнцефалита;
- пневмонии.
Прогноз
Прогноз благоприятный при своевременном и адекватном лечении. Летальные исходы регистрируются преимущественно при синдроме Гассера с развитием острой почечной недостаточности у детей до 5 лет.
Список источников
- Бехтерева М.К., Иванова В.В., Семенова С.Г., Раздьяконова И.В. Принципы антимикробной терапии острых кишечных инфекций у детей. Педиатрия. (Прил.) 2015; 02: 51-56 с.
- Горелов А.В., Милютина Л.Н., Усенко Д.В. Клинические рекомендации по диагностике и лечению острых кишечных инфекций у детей. Пособие для врачей. М., 2006
- Аликеева Г. К., Ющук Н. Д., Кожевникова Г. М., Эшерихиозы. Лечащий врач: 2007, 11-16 с.
- Покровский В. И. и др. Инфекционные болезни и эпидемиология. М.: ГЭОТАР, 2003. С. 256–264.
- Ющук Н. Д., Венгеров Ю. Я. Лекции по инфекционным заболеваниям. М.: ВУНМЦ, 1999. Т. 1. С. 143–150.






 Регидрон
Регидрон Ацесоль
Ацесоль Энтерол
Энтерол Ко-тримоксазол
Ко-тримоксазол Ципробай
Ципробай Офлоксацин
Офлоксацин Полисорб
Полисорб Энтеросгель
Энтеросгель Бифидумбактерин Форте
Бифидумбактерин Форте Бифиформ
Бифиформ Пробифор
Пробифор Креон
Креон












Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...