Эндокардит
Общие сведения
Инфекционный эндокардит (синоним — бактериальный эндокардит) – это системное воспалительное заболевание с первичным поражением клапанного аппарата сердца, эндокарда (внутренней оболочки сердца) и эндотелия сосудов. Термин «бактериальный» в полной мере отображает этиологический фактор этого заболевания, которое вызывается широким спектром возбудителей, перечень которых ежегодно пополняется. Если в доантибиотический период ведущую позицию занимали зеленящие стрептококки, то с 70-х годов повысилась роль грамотрицательных микроорганизмов и стафилококков, а в последнее время — грибков, которые вызывают тяжелое течение заболевания, трудно поддающееся лечению.
Заболевание протекает по типу сепсиса с поражением органов и развитием многочисленных осложнений, отсюда происходит еще одно название этой патологии — септический эндокардит. Для заболевания характерна первичная локализация возбудителя на клапанах сердца и эндокарде, несколько реже — на стенке аорты или крупных артерий. Заболевание сопровождается бактериемией, протекает с деструкцией (разрушением) клапанов сердца, эмболией и тромбогеморрагическими поражениями внутренних органов. Инфекционный эндокардит — не хроническое заболевание, и если есть повторные эпизоды заболевания (через 1 год или позже), то речь идет о новом случае эндокардита, вызванного другим возбудителем, но развившемся на уже фоне имеющегося порока сердца.
В настоящее время проблема инфекционного эндокардита особенно актуальна, поскольку заболеваемость увеличилась в 3-4 раза. В целом заболевание характеризуется тяжелым течением и летальность при нем остается на высоком уровне (достигает 30%, а среди пожилых лиц — больше 40%). Средний возраст больных — 43-50 лет. Мужчины заболевают в 2-3 раза чаще, чем женщины, в возрасте старше 60 лет соотношение достигает 8:1. С разработкой новых групп антибиотиков есть возможность контролировать эту инфекцию и добиваться излечения.
Патогенез
В патогенезе играют роль несколько факторов:
- инфекционный агент;
- измененный эндотелий клапана;
- иммунитет организма.
Можно выделить несколько этапов развития этого заболевания:
- первоначальное повреждение эндокарда;
- бактериемия;
- прикрепление бактерий к клапанам и формирование микробных вегетаций;
- ослабление защиты макроорганизма;
- формирование системной воспалительной реакции с поражением сердца и внутренних органов;
- развитие дистрофических необратимых изменений в органах и декомпенсации сердечной деятельности.
Повреждение эндокарда и клапанного аппарата вызывается ускоренным кровотоком при врожденных и приобретенных пороках сердца, электродами или катетерами. Механическое повреждение вызывает выделение внеклеточных белков, выработку тканевого фактора, отложение фибрина (тромбов, тромбовегетаций) в поврежденном месте. Этот не бактериальный тромбоэндокардит может существовать много лет, а при наличии инфекционного фактора (удаление зуба, различные хирургические вмешательства, стоматологические процедуры) облегчает прикрепление бактерий и местное инфицирование.
Инфицирование тромбовегетаций вызывает формирование бородавчатых разрастаний, грубые нарушения строения клапанов. Возможно развитие воспаления без предшествующего повреждения клапана — это бывает при инфицировании высоковирулентными микроорганизмами (грибы, золотистый стафилококк), имеющими повышенную адгезивную способность.
Источниками бактериемии (попадание бактерий в кровь) являются очаги хронической инфекции и медицинские инвазивные исследования. Риск развития ИЭ зависит от массивности и видовой принадлежности бактериемии. Высокий риск при однократной «массивной» бактериемии при хирургических операциях или частой незначительной бактериемии. Бактериемия золотистого стафилококка — стопроцентный фактор риска, поскольку данный микроорганизм имеет высокую способность прикрепления к эндокарду и бактериемия его всегда вызывает развитие ИЭ. Меньшая вирулентность у стрептококка, эпидермального стафилококка и пневмококка.
На прикрепление патогенных бактерий к клапанам также влияют некоторые факторы, которые можно разделить на местные и общие. К местным относят врожденные и приобретенные изменения клапанов и нарушение гемодинамики внутри сердца. Предрасполагающие условия создают искусственные клапаны. В переходе бактериемии в ИЭ имеет значение состояние естественных защитных сил организма, которые являются общим фактором. Ослабление защиты сопутствующими заболеваниями, возрастом, приемом иммуносупрессивных препаратов, наркотиков и алкоголя (имеется в виду хронический алкоголизм) сказывается отрицательно.
Персистирующая бактериемия стимулирует гуморальный и клеточный иммунитет и запускаются иммунопатологические механизмы, присущие для воспаления. На этой стадии формируются циркулирующие иммунные комплексы (ЦИК) и нарастают их уровни. ЦИК содержат антигены бактерий. Циркулируя в крови, они попадают и откладываются в тканях и органах: почки, серозные оболочки, сосуды, синовиальная (суставная) жидкость и синовиальные оболочки, миокард. Так развиваются системные проявления заболевания.
Бактерии стимулируют тромбообразование, в составе тромбов бактерии чередуются с фибрином. На клапанах и эндокарде появляются вегетации (чаще всего в местах с наибольшим давлением крови), быстро увеличивающиеся в размерах. При достижении размеров 1 см, они становятся подвижными, отрываясь от места прикрепления, попадают в артериальный ток (если имеет место эндокардит левых камер сердца) и вызывают тромбоэмболии различных органов — головной мозг, почки, артерии конечностей, селезенка. При поражении правых камер, тромбы попадают в малый круг кровообращения, вызывая инфарктные пневмонии. Во многих органах развиваются васкулиты и кровоизлияния.
В месте прикрепления вегетаций возникает полипозно-язвенный процесс, воспаление может быть настолько выраженным, что происходит полное разрушение створок клапана или образуются абсцессы, которые распространяются на фиброзное кольцо и далее вглубь миокарда. Если абсцессы затрагивают проводящие пути, то возникают нарушения ритма и проводимости. Абсцессы фиброзного кольца при наличии протезов влекут образование фистул (свищи, каналы) и протез может оторваться.
Классификация
По клинико-морфологической форме
- Первичный — поражение неизмененных клапанов.
- Вторичный — поражение на фоне врожденных/приобретенных изменений клапанов, перегородок и сосудов (ревматическое, атеросклеротическое поражение и перенесенный раньше эндокардит).
По вариантам течения
- Острый, протекающий до двух месяцев.
- Подострый, длительностью более двух месяцев.
По клиническим проявлениям
- Неактивный, при котором отсутствуют лабораторные и клинические признаки воспаления.
- Активный, проявляющийся клинически и лабораторно.
По наличию осложнений
- Экстракардиальные осложнения, включающие эмболии, абсцесс органов, нарушение мозгового кровообращения, аневризмы периферических сосудов, нефрит, инфарктную пневмонию, васкулит, миокардит и серозиты.
- Интракардиальные осложнения – эмболический инфаркт миокарда, абсцессы структур сердца, внутрисердечные патологические шунты.
По наличию или отсутствию имплантированных устройств
- Естественных клапанов (левых и правых отделов сердца).
- Протезированных клапанов (левых и правых отделов сердца).
- Внутрисердечных водителей ритма или кардиовертеров.
Ранний протезный эндокардит возникает в течение года после протезирования. Поздний — по прошествии года после проведенной операции.
Еще в 60-е годы утверждали о существовании патогенетических связей ревматизма (острой ревматической лихорадки в настоящей терминологии) и инфекционного эндокардита. Заболевания связывает лишь наличие эндокардита. ОРЛ — системное заболевание соединительной ткани, но с преимущественным поражением клапанного аппарата сердца с формированием пороков миокарда.
Ревматический эндокардит при острой ревматической лихорадке тесно связан со стрептококковой инфекцией глотки (бета-гемолитический стрептококк А выделяется при микробиологическом исследовании и подтверждается серологическими), а полиартрит имеет симметричный характер. Ревматический эндокардит чаще протекает с поражением митрального клапана, порок формируется медленно. Течение заболевания не такое тяжелое и на фоне противовоспалительной и антибиотикотерапии терапии отмечается быстрое обратное развитие симптомов и улучшение лабораторных показателей.
Инфекционный эндокардит возникает после медицинских манипуляций, которые сопровождались бактериемией. Больного беспокоят ознобы, отмечается быстрое формирование порока сердца с развитием сердечной недостаточности, появление кровоизлияний на коже и слизистых. Отличительной особенностью является отсутствие эффекта от противовоспалительной терапии.
Также не стоит путать ИЭ и бородавчатый эндокардит, который является типичным морфологическим изменением клапанов при ревматизме. Бывает острый бородавчатый эндокардит и возвратный бородавчатый. Первая форма развивается на неизмененном клапане. Створка клапанов тонкая, по линии их смыкания возникают эрозии с отложением фибрина, которые напоминают бородавки. Именно такое расположение бородавок по линии смыкания клапана является типичным. Со временем происходит склерозирование клапана и развиваются кровеносные сосуды, которых в норме клапаны не содержат.
Возвратный бородавчатый эндокардит возникает на уже измененном клапане в результате повторных атак ревматизма. Клапаны при этом значительно изменяются — срастаются по линии смыкания, отмечается склероз свободного их края и одновременно укорачиваются сухожильные нити. Таким образом формируется стеноз устья и недостаточность клапанов. Появляются новообразованные сосуды.
Бородавчатые и бородавчато-полипозные изменения клапанов могут быть также при ИЭ и системной красной волчанке. При системной красной волчанке мелкие «бородавки» усеивают всю поверхность клапана, пристеночный эндокард и хорды.
Причины
Причиной эндокардита у взрослых являются более 128 различных микроорганизмов:
- грамположительные кокки: стрептококки, энтерококки, эпидермальный стафилококк (у лиц, употребляющих инъекционные наркотики), золотистый и зеленящий стафилококк;
- грамотрицательные бактерии: эшерихии, сальмонеллы шигеллы, протей, кишечная палочка;
- грибы рода Candida (в 5% случаев);
- крайне редко дифтероиды, листерия, риккетсии, гемофилюс, хламидии, легионелла, эйкенелла;
- синегнойная палочка, которая вызывает тяжелую деструкцию клапана, этот возбудитель устойчив к антибиотикотерапии.
Ведущим этиологическим агентом остается стрептококк. Он относится к α-гемолитическим стрептококкам и в норме обитает в полости рта. Попадает в кровоток при травме челюсти, стоматологических манипуляциях (удаление зуба), хирургических вмешательствах на челюстно-лицевой зоне. Зеленящий стрептококк (Str. Bovis) обитает в желудочно-кишечном тракте и в последние годы имеет большое значение в развитии эндокардита, который возникает на фоне онкологических (или воспалительных) процессов в толстом кишечнике.
Второе место в структуре возбудителей занимают стафилококки S. Aureus и S. epidermidis. Эти микроорганизмы выделяют при развитии эндокардита у наркоманов и у больных с протезированными клапанами. Вид возбудителя определяет летальность при этом заболевании. Наиболее опасен золотистый стафилококк, поскольку именно с ним ассоциирован риск смертельного исхода и инвалидизации.
Возбудитель продуцирует токсины, которые вызывают изменения в свертывающей системе крови и имеют место многочисленные тромбоэмболические осложнения часто несовместимые с жизнью. Смертность при этом виде возбудителя составляет 60-80%. Резистентные к ванкомицину штаммы S. aureus обычно вызывают ранний эндокардит (развивается первые два месяца после операции на сердце).
Энтерококки наиболее часто выделяют у больных, которым проводились манипуляции на урогенитальном тракте. К этому роду относится больше 10 видов, но основное значение в развитии данного заболевания имеют Enterococcus faecalis и Enterococcus faecium. На долю первого приходится 70-85% случаев эндокардитов. Бартонеллы содержат 38-98% оперированных клапанов.
У пациентов с лейкозом частый возбудитель грибы (Candida albicans или Aspergillus), которые образуют крупные вегетации на клапанах. Грибковый эндокардит встречается также у наркоманов, больных со сниженным иммунитетом и при искусственном клапане сердца. Смертность при грибковом также высокая — 90-100%. В последнее время имеются сообщений о полимикробной этиологии заболевания у наркоманов, у которых выявляют микробные ассоциации.
Стоит упомянуть и грамположительные палочки дифтероиды, которые входят в состав нормальной флоры кожи и рта. Редко встречаются риккетсии, хламидии и легионеллы, идентификация которых возможна с помощью серологических тестов или культивирования в условиях хорошо оснащенных микробиологических лабораторий.
Предрасполагающие факторы риска:
- Кардиогенные — врожденные пороки сердца, приобретенные пороки сердца, операции на клапанном аппарате, клапанные протезы, гипертрофическая кардиомиопатия, пролапс митрального клапана, наличие внутрисосудистых устройств (кардиостимуляторы).
- Медицинские манипуляции — стоматологические, хирургические, урогинекологические операции, установка центральных венозных катетеров, пребывание на хроническом гемодиализе, манипуляции на толстом кишечнике, диагностические инвазивные манипуляции на сердце и сосудах.
- Инъекционная наркомания.
- Снижение реактивности организма при операциях, беременности, сахарном диабете, хронических болезнях, тяжелых условиях труда, ВИЧ-инфекции, онкопатологии, лечении иммунодепрессантами, трансплантации органов.
- Возраст — более подвержены пожилые люди с дегенеративными изменениями клапанов (кальцинирующая болезнь сердца), имеющие несостоятельный иммунитет и неблагополучную реологию крови с образованием тромбов на клапанах и эндокарде.
- Очаговая инфекция острая и хронические очаги инфекции.
- Травмы, ранения.
Протезный эндокардит (ПЭ) составляет 15-20% от всех случаев. Возможность развития заболевания выше в первые полгода после имплантации. Причиной раннего эндокардита после протезирования является инфицирование во время операции или в послеоперационном периоде (через центральные катетеры). Ранний ПЭ вызывают эпидермальный и золотистый стафилококки. Поздний возникает на фоне бактериемии, связанной с различными манипуляциями, при нем чаще высеваются стрептококки и грибы (Candida и Aspergillus).
Симптомы инфекционного эндокардита
В настоящее время, по сравнению до антибактериальной эрой, не у всех больных имеется характерная полиморфная клиника этого заболевания. Например, периферические кожные симптомы могут быть только в 10-15% случаев, реже диагностируется гломерулонефрит. Но лихорадка, активное воспаление эндокарда и быстрые темпы формирования порока присутствуют у всех больных.
Симптомы эндокардита проявляются через 2 недели от момента бактериального заражения. Проявления очень многообразны — «стертые» и невыраженные симптомы или острая сердечная недостаточность при быстром разрушении створок. Начало тоже может быть острым (характерно для возбудителя золотистый стафилококк) или постепенным (зеленящий стафилококк).
Острый эндокардит
Он вызывается высоковирулентными микроорганизмами и патогенетически — это сепсис с локализацией инфекции на неизмененном клапане. Протекает он, как клапанная инфекция с яркими септическими проявлениями, поэтому ранее существовало название «септический эндокардит». Для него характерен гектический (чрезмерно высокая температура с резкими спадами в течение дня) тип температурной кривой или монотонно высокий, септикопиемия (образование абсцессов в различных тканях и органах), что отвечает понятию «системное воспаление – септический каскад». У пожилых и ослабленных больных температура может быть субфебрильной. Больных беспокоит озноб, ощущение выраженной зябкости и ночной пот.
Уже на 5-6-й день от начала болезни по данным ЭхоКГ выявляются грубые деструктивные изменения клапанов сердца (одного или нескольких) и перфорации в них. Быстро прогрессирует сердечная недостаточность и развиваются множественные тромбоэмболии. Септические тромбоэмболии сосудов головного мозга часто сопровождаются гнойным менингоэнцефалитом, приводящим к летальныму исходу. Состояние клапанного аппарата и больного требует проведения немедленного хирургического вмешательства — клапан удаляется как очаг, поддерживающий септицемию. Значительно осложняет течение септический шок, при этом у больного нарушается сознание, снижается давление, появляется рвота. У наркоманов, пользующихся нестерильными шприцами септический эндокардит возникает в 30 чаще.
Симптомы бактериального эндокардита подострого течения
При этой форме симптомы появляются постепенно (за 2-4 недели), отличаются разнообразием, что часто влечет задержку с диагнозом. Данная форма обычно развивается у пациентов, имеющих сердечную патологию. Характеризуется умеренной деструкцией клапанов. При своевременном и адекватном лечении имеет более благоприятный прогноз.
Этот вариант возникает при маловирулентном возбудителе (энтерококке, эпидермальном стафилококке) или же при не эффективном антибактериальном лечении. Подострое течение связано с наличием очага инфекции внутри сердца, который поддерживает септицемию, эмболии и определенные иммунные нарушения, которые вызывают развитие нефрита, васкулита, полисерозита.
При этом течении заболевания самыми распространенными в клиническом течении являются эмболии — церебральные, почечных сосудов с развитием гематурии, коронарных сосудов с появлением очаговых изменений в миокарде.
Бактериальный эндокардит проявляется и другими симптомами, свидетельствующими о поражении различных органов и систем:
- Поражение сердца с нарастающей сердечной недостаточностью — ведущий клинический синдром. Больных беспокоит сердцебиение, отеки, одышка, развивается цианоз, набухают шейные вены, увеличивается печень. В сердце появляется шум регургитации. Нередко развивается миокардит с расширением полостей сердца. При прорыве абсцесса в миокарде возможно развитие гнойного перикардита. При поражении трехстворчатого клапана (грибковая инфекция, инфицирование венозных катетеров) на первый план выступает картина двусторонней пневмонии, нередко абсцедирующей, которая плохо поддается лечению.
- Неврологические проявления: головная боль, нарушения сознания, параличи, парезы, развитие ишемического инсульта (вызван эмболией). У 2-10% больных наблюдается геморрагический инсульт, обусловленный разрывом грибковых аневризм сосудов головного мозга. Также возможно развитие гнойного менингита или абсцессов мозга, вызванных эмболией инфицированных тромбов. У пожилых людей появляются симптомы токсической энцефалопатии вплоть до развития галлюцинаций. Появление неврологических осложнений может быть и в поздние сроки при проведении антибактериальной терапии.
- Поражение опорно-двигательного аппарата бывают в 50-60% случаев. Иногда они являются начальными признаками подострого эндокардита, а иногда и опережают истинную картину заболевания на несколько месяцев. У больных поражаются коленные и голеностопные суставы (один или оба), реже — мелкие суставы. Характерны миалгии, воспаление сухожилий. У наркоманов часто развиваются септические артриты различной локализации. В нижнем отделе спины может появиться болевой синдром, так вследствие метастатического бактериального остеомиелита.
- Преимущественная локализация тромбоэмболий — головной мозг, легкие, реже — почки и коронарные артерии. Тромбоэмболия легочной артерии проявляется выраженной одышкой, удушьем, болью за грудиной. Довольно часто при эндокардите трёхстворчатого клапана развивается эмболия легочной артерии с последующей инфарктной пневмонией и кровохарканьем.
- Поражение почек развивается в виде диффузного гломерулонефрита, тромбоэмболических инфарктов почек. В 5-30% случаев у больных развивается почечная недостаточность.
- Периферические проявления, к которым относят разнообразные кровоизлияния на коже, конъюнктиве, слизистой, линейные кровоизлияния у основания ногтей (темно-красные полосы). Пятна Джейнуэя — геморрагические пятна на ладонях и стопах, обусловленные некротическими изменениями в капиллярах с кровоизлияниями в окружающие ткани.
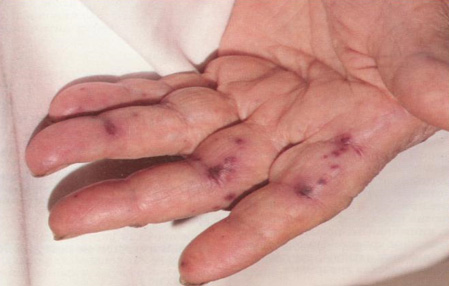
Пятна Джейнуэя
Узелки Ослера — небольшие болезненные узелки на пальцах рук и ног. Они носят кратковременный характер (сохраняются несколько дней) и обусловлены разрастанием эндотелия артериол с воспалением.
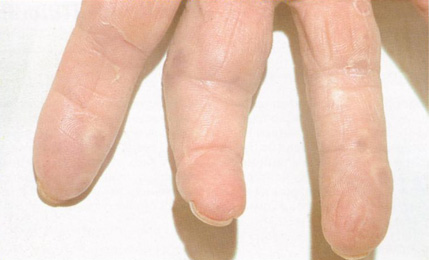
Узелки Ослера
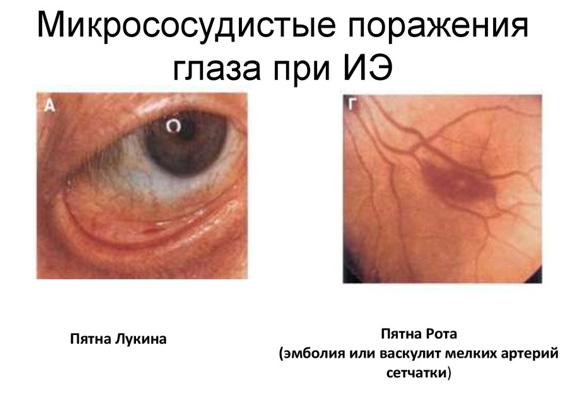
Пятна Лукина — геморрагические высыпания на переходной складке конъюнктивы, одновременно могут быть такие же кровоизлияния на коже и слизистых оболочках. Пятна Рота — кровоизлияния в сетчатку, имеющие белое пятно в центре.
 При подостром эндокардите фаланги пальцев приобретают вид «барабанных палочек», а ногти — «часовых стекол».
При подостром эндокардите фаланги пальцев приобретают вид «барабанных палочек», а ногти — «часовых стекол».
«Периферические» симптомы в настоящее время встречаются реже (только при длительном течении заболевания у пожилых), но по-прежнему сохраняют диагностическое значение.
Анализы и диагностика эндокардита
Диагностика инфекционного эндокардита начинается с осмотра больного и его жалоб. Выясняется наличие у больного медицинских манипуляций в ближайшем прошлом, которые сопровождались ознобами даже при невысокой температуре. Насторожить должна беспричинная лихорадка более 2-3 суток у больных с врожденной и приобретенной патологией клапанного аппарата сердца и у наркоманов. При осмотре выявляется шум регургитации над сердцем, нарушения ритма, анемия, различные петехии на коже и слизистых, а также увеличение селезенки.
Лабораторная диагностика
- Клинический анализ крови. Характерны ускоренная СОЭ, тромбоцитопения, анемия и лейкоцитоз. При биохимическом исследовании крови выявляется гипергаммаглобулинемия, положительный ревматоидный фактор и повышенные уровни ЦИК (циркулирующих иммунных комплексов).
- Анализ мочи. При гломерулонефрите обнаруживается кровь в моче, белок, цилиндры и высеваются бактерии.
- Выполнение специфических серологических реакций дает ценную информацию для диагностики эндокардита, вызванного хламидиями, риккетсиями, бруцеллами.
- Исследование крови на гемокультуру с определением чувствительности возбудителя к антибиотикам. Это чрезвычайно важное исследование, поскольку инфекционный эндокардит относится к болезням, при которых выделение бактериального агента в крови является важнейшим критерием, позволяющим поставить правильный диагноз. При соблюдении правил взятия проб частота выделения возбудителя достаточно высокая (90%). При нелеченом эндокардите бактериемия присутствует всегда.
- Выполняют трехкратный посев крови, которую берут из разных периферических вен каждый час до начала лечения антибиотиками. После этого начинают эмпирическую антибиотикотерапию.
- У детей для посева крови нужно брать не менее 5 проб также до начала антибактериальной терапии. Температура тела больного на момент взятия крови не играет никакой роли. При подостром ИЭ, если состояние пациента позволяет отложить лечение, делают трехкратный посев крови на протяжении суток.
- Обязательное условие для постановки диагноза — выделение одного и того же возбудителя из нескольких отдельно взятых проб крови. При выявлении в одной из проб эпидермального стафилококка, нужно думать о возможности случайного загрязнения. Интересен тот факт, что бактериемия может встречаться без инфекционного поражения клапанов сердца. С другой стороны — эндокардит может развиться и при отрицательном анализе на гемокультуру, если больному назначались антибиотики ранее при неуточненной лихорадке.
В части случаев (до 30%) при этом исследовании не удается выделить возбудитель. Это может быть вследствие нескольких причин:
- Проведение антибиотикотерапии. Назначение антибиотиков до момента взятия крови снижает выделение возбудителей до 40%.
- Несоблюдение правил взятия крови и ее транспортировки.
- Качественная техника для микробиологического исследования.
- Если причиной являются грибы, хламидии, микоплазмы, требующие других условий культивирования или серологических методов исследования.
Инструментальная диагностика
Эхокардиография — ключевой метод диагностики, который помогает выявить:
- вегетации на хордах, клапанах, протезах клапанов;
- перфорации или разрывы клапанов;
- абсцессы в миокарде;
- разрывы хорд;
- клапанную аневризму;
- возникшую недостаточность протезированного клапана.
Важным является то, что можно оценить риск эмболии, клапанную регургитацию и динамику ее в процессе лечения. Исследование полезно для оценки прогноза и динамики после хирургического лечения. Разрешающая способность трансторакальной ЭхоКГ составляет 80%.
Дополнительное применение чреспищеводной ЭхоКГ повышает эффективность диагностики до 94%, так как при таком способе устраняются ненужные преграды для ультразвукового сигнала (ребра, подкожный жир, воздух в легких). Высокочастотный датчик находится в непосредственной близости от сердца, а это значительно улучшает качество осмотра. Данный метод дает возможность точнее диагностировать абсцессы миокарда и увидеть мельчайшие вегетации (1–1,5 мм).
Диагностика не ограничивается только Эхо-КГ некоторых случаях могут понадобиться другие методы визуализации:
- Рентгенография органов грудной клетки. Определяет расширение границ сердца и в целом средостения. Если имеется инфаркт легких, то обнаруживаются клиновидные тени в легком в среднем и нижнем его поле. Осмотр в динамике подтверждает исчезновение этих признаков через 10 дней, если нет пневмонии или геморрагического плеврита, которые могут развиться на фоне инфаркта легких. При левожелудочковой недостаточности выявляются признаки отека легких.
- Компьютерная томография органов грудной клетки может понадобиться для уточнения поражения легких, наличия абсцессов и аневризм аорты (при эдокардите аортального клапана).
- Контрастная компьютерная томография, магнитно-резонансная томография или ангиография головного мозга выполняется всем больным с эндокардитом левых отделов сердца или имевшим ранее неврологические осложнения (тромбоэмболия сосудов головного мозга, инсульт, постоянные головные боли) на фоне эндокардита. Данное исследование позволяет выявить микотические аневризмы сосудов головного мозга и аорты. Разрывы аневризм сопровождаются высокой летальностью. Диагностика их позволяет определить правильную тактику хирургического вмешательства.
Таким образом, диагноз инфекционного эндокардита основывается на результатах гемокультуры и эхокардиографии — это два «больших» диагностических критерия. Все остальные методы дополняют предыдущие и могут назначаться по показаниям.
Лечение
Лечение инфекционного эндокардита включает антибиотикотерапию — это основа. Длительность курса антибиотиков при эндокардите с нативным клапаном составляет 2-6 недель, а при протезированном — 6-8 недель. Лечение начинают сразу при получении чувствительности возбудителя к препаратам. Используют бактерицидные (вызывают гибель микроорганизмов) антибиотики в высоких дозах. Устойчивые микробы чувствительны к действию антибиотиков, но сохраняют возможность роста по окончанию лечения. «Дремлющие» микроорганизмы устойчивы ко многим препаратам, они образуют вегетации и плёнки, поэтому в данном случае оправдано продлённое лечение (6 и более недель) для полной стерилизации клапанов.
Предпочтение отдают пенициллиновой группе антибиотиков, цефалоспоринам и аминогликозидам (Гентамицин, Амикацин, Тобрамицин, Нетилмицин). В зависимости от вида возбудителя применяют различные сочетания антибактериальных препаратов, поскольку комбинации предпочтительнее монотерапии. Применение аминогликозидов с гликопептидами (Ванкомицин) и бета-лактамами значительно укорачивает период лечения.
Стрептококки отличаются высокой чувствительностью к пенициллину и прочим β–лактамам. (Ампициллин, Амоксициллин, Имипенем, Меропенем, Тикарциллин). Формирование приобретенной резистентности связывают с изменением пенициллинсвязывающих белков. Невысокий уровень резистентности преодолевают повышением дозы антибиотиков.
Энтерококков отличает низкая чувствительность ко многих группам антибиотиков. Все эти возбудители устойчивы к цефалоспоринам. Также устойчивы к аминогликозидам (Гентамицин, Тобрамицин), но в комбинации с β–лактамами усиливается их действие. E. faecalis проявляет чувствительность к пенициллинам (природным и полусинтетическим), но для лечения нужно значительно повышать их дозу. Из других препаратов умеренно активны тетрациклины и фторхинолоны. Основное значение имеет применение Ванкомицина.
Стафилококки. β–лактамы отличаются наибольшей антистафилококковой активностью, но пенициллины (природные) и аминопенициллины утратили свое значение при лечении данной инфекции, поэтому применяются защищенные пенициллины (Аугментин, Абиклав, Амоксиклав, Бактоклав), карбапенемы (Имипенем, Меропенем) и цефалоспорины. Стафилококки также чувствительны к макролидам, фторхинолонам, гликопептидам, линкозамидам, тетрациклинам, аминогликозидам, ко–тримоксазолу. Наиболее частая схема лечения включает Оксациллин и I поколения (Цефазолин). При стафилоккоковом эндокардите показаны введения антистафилококковой плазмы, стафилококкового анатоксина, аутовакцины.
Посев крови становится отрицательным через двое суток от начала антибактериальной терапии. В случае устойчивых микроорганизмов или метициллин-резистентного золотистого стафилококка, период получения отрицательных результатов может занять неделю. При абсцедировании или наличии больших вегетаций происходит постоянное инфицирование, несмотря на лечение антибиотиками. У больных с персистирующей бактериемией, нужно учитывать возможность дополнительного хирургического лечения.
Лечение эндокардита на практике включает также использование иммуноглобулинов (Октагам). Применение глюкокортикостероидов возможно при полиорганной симптоматике (миокардит, нефрит, полиартрит), но их назначают в малых дозах (не более 0,5 мг на 1 кг веса в день) и короткими курсами. При возникшей недостаточности кровообращения показан строгий постельный режим, назначение диуретиков, назначение сердечных гликозидов неэффективно, так как сердечная недостаточность обусловлена немиокардиальными причинами.
Дезинтоксикационная терапия включает внутривенные инфузии (Реополиглюкин, Гемодез) и диуретики. Объем растворов составляет 2-2,5 л в сутки. Обязательно наблюдают за функцией почек, диурезом и электролитным составом крови. Инфузионная терапия проводится весь острый период до купирования интоксикационного синдрома. Продолжительность курса может составлять 20-22 дня. При снижении уровня белка в крови вводятся растворы альбумина, аминокислот или плазмы. При тяжелой анемии показаны переливания эритроцитарной массы.
О выздоровлении можно говорить только через один год после завершения лечения в том случае, если у больного была нормальная температура тела, не повышалась СОЭ и из крови не выделялся возбудитель. Повторным считают развитие эндокардита через год после лечения или при меньшем сроке в случае выделения другого возбудителя из крови.
Доктора
Лекарства
Антибактериальные препараты:
- при стрептококковом эндокардите: Амоксициллин, Пенициллин, Имипенем, Меропенем, Цефтриаксон, Ванкомицин;
- при стафилоккоковом: Оксациллин, Ко-тримоксазол, Цефазолин, Ванкомицин, Имипенем;
- энтерококковый: Амоксициллин, Ампициллин, Цефтриаксон, Доксициклин, Ванкомицин, Гентамицин;
- при микоплазменном: Левофлоксацин;
- при бартонеллезном: Доксициклин плюс Гентамицин;
- при бруцеллезном: Доксициклин, Ко-тримоксазол, Рифампицин.
Противогрибковые: Амфотерицин В, Кетоконазол, Итраконазол, Флуконазол, Вориконазол.
Инфузионные средства: Реополиглюкин, Гемодеза, Глюкозо-калиево-инсулиновая смесь.
Нестероидные противовоспалительные средства: Диклофенак, Мовалис, Диклак.
Глюкокортикоиды (по жизненным показаниям): Преднизолон, Метипред, Солу-Медрол, Медопред.
Процедуры и операции
Неэффективность медикаментозной терапии или появление осложнений вызывают необходимость хирургического вмешательства. Оно преследует цели: удаление инфицированных тканей и восстановление нормальной функции сердца (восстановление поражённых клапанов или замену их протами). До 20% больных нуждаются в оперативном вмешательстве. Показания к хирургическому лечению:
- Прогрессирующая сердечная недостаточность.
- Подвижные вегетации больше 10 мм. Большой размер вегетаций сопряжен с высоким уровнем эмболий.
- Повторные тромбоэмболии. Хирургическое вмешательство при стафилакокковом протезном эндокардите, который часто осложняется эмболиями.
- Неконтролируемый инфекционный процесс при назначении антибиотиков, признаки персистирующей инфекции.
- Эндокардит оперированного сердца.
- Абсцессы миокарда.
- Грибковые поражения клапанов и эндокарда.
Раннее оперативное вмешательство (до завершения курса антибиотиков) может быть рекомендовано при прогрессировании сердечной недостаточности, поскольку это опасно наступлением внезапной смерти, особенно при процессе в аортальном клапане. Также оно показано при эндокардитах левых отделов сердца, которые вызваны золотистым стафилококком или грибами и осложненных выраженной деструкцией пораженных отделов сердца и блокадой.
Инфекционный эндокардит у детей
Это заболевание у детей и подростков (в отличие от взрослых) редко встречается и чаще бывает вторичным — у 90% развивается на фоне врожденных пороков сердца. Наиболее часто встречается при тетраде Фалло. Большой дефект межжелудочковой перегородки вызывает травму эндокарда, связанную с высокой скоростью кровотока — это предрасполагает к развитию эндокардита.
Рост заболеваемости в настоящее время связывают с увеличившемся количеством операций на сердце у детей при пороках, расширением инвазивных диагностических манипуляций, применение катетеров центральных вен. Ревматические пороки и пролапс митрального клапана — основные предрасполагающие факторы этого заболевания у школьников.
Симптомы
У детей выделяются острый и подострый вариант течения. Причем первая форма в последние десятилетия встречается реже. Для подострого характерны интермиттирующая лихорадка (чередование повышенной температуры в течение дня с периодами нормальной), озноб, поражение аортального и митрального клапанов, гломерулонефрит, увеличение печени и селезенки, геморрагический синдром). Уменьшилась встречаемость и выраженность симптомов сепсиса, но преобладают токсико-аллергические явления.
У большинства детей заболевание начинается с интоксикации: слабость, недомогание, утомляемость, потливость, уменьшается вес, значительно снижается аппетит. Дети жалуются на боли в сердце, носовые кровотечения. Поражение суставов не характерно для детей — лишь иногда появляются боли в суставах и мышцах, связанные с поражением сосудов мышечной ткани.
Постоянными признаками являются: субфебрилитет с кратковременным повышением температуры в вечерние часы (достигают 39-40 С), выраженное потоотделение и озноб. Повышенная температура может сохраняться несколько дней, потом несколько дней может быть нормальной. Особенностью температуры также являются колебания ее в течение суток на 20 С и больше. Безлихорадочное течение характерно для грибкового эндокардита.
Кожа у ребенка становится бледной, с серым оттенком. Изменение цвета кожи связано с анемией, нарушением функции надпочечников и поражением печени. Основным синдромом при поражении естественных клапанов является быстрое развитие клапанной регургитации (движение крови в направлении, противоположном нормальному — чаще встречается аортальная регургитация). Также имеется тенденция к увеличению случаев поражения митрального и трехстворчатого клапанов. При подостром варианте мультиклапанное поражение чаще встречается, чем при остром.
При изолированном поражении трехстворчатого клапана заболевание осложняется двухсторонней (часто абсцедирующей) пневмонией, которая плохо поддается лечению. Кратковременное улучшение состояния сменяется вспышками септического процесса, что связано с повторными тромбоэмболиями, источником которых является пораженный трехстворчатый клапан. Даже при частичном разрушении трехстворчатого клапана регургитация крови незначительная и легко переносится, так как включаются компенсаторные механизмы.
Часто у детей развивается миокардит, который проявляется учащенным сердцебиением, ослаблением сердечным тонов. Нарушения ритма и проводимости у детей редко встречаются. Миокардит, клапанная недостаточность и множественные тромбоэмболии сосудов сердца становятся причинами быстро прогрессирующей сердечной недостаточности. На первых порах появляются симптомы левожелудочковой недостаточности: застой в легких, одышка. Позже присоединяется правожелудочковая недостаточность с увеличением печени и появлением отеков на ногах. Сердечная недостаточность является основной причиной смерти больных.
Перикардит при первичном эндокардите — явление редкое. Жалобы ребенка на загрудинные боли должны насторожить в отношении инфаркта миокарда, который встречается у 4-5% больных. Развитие инфаркта миокарда связано с тромбоэмболией коронарных артерий.
«Периферические» симптомы у детей встречаются значительно реже, чем у взрослых. На коже ног, предплечий, в области локтевых сгибов, на боковых поверхностях туловища, а также слизистой рта появляется геморрагическая сыпь. Из-за повышенной проницаемости сосудов появляется положительный симптом «щипка». Возможны кровоизлияния в сетчатку глаз и носовые кровотечения. Поражение центральной и периферической нервной системы тоже связано с тромбоэмболией.
Лечение
Лечение не отличается от такового у взрослых. Его начинают при получении ответов гемокультуры. На практике часто встречаются случаи, когда посевы не дают положительного результата, или же тяжесть состояния требует начинать лечение при не идентифицированном возбудителе. В таких ситуациях принимают решение о назначении антибактериального лечения, предполагая тот или иной наиболее распространённый возбудитель. При подостром течении на фоне пороков сердца наиболее вероятными возбудителями являются стрептококки.
При подозрении на энтерококковый эндокардит целесообразнее применение Ампициллина + Гентамицина. При процессе с быстрой деструкцией клапанов схема, как при лечении инфекции, вызванной золотистым стафилококком. Если у ребенка есть эффект (снижается температура, улучшается самочувствие, исчезают ознобы), начатое лечение продолжают 1,5 месяцев.
Смену антибиотика делают только при отсутствии эффекта (через 5-6 дней) или развитии аллергических реакций. При недостаточности кровообращения назначается постельный режим, ограничение соли и жидкости. К лечению добавляют мочегонные препараты. При миокардите и нефрите в схему лечения включают нестероидные противовоспалительные препараты или глюкокортикоиды.
Хирургическое лечение
Этот вид лечения применяется у детей при развитии сердечной недостаточности, тромбоэмболиях, паравальвулярном абсцессе, упорном инфекционном процессе, инфицировании клапанного протеза. Хирургическое вмешательство может проводиться и в острый период болезни, и при стабилизации состояния ребенка.
Диета

Диета 10-й стол
- Эффективность: лечебный эффект через 1 месяц
- Сроки: постоянно
- Стоимость продуктов: 1700-1850 руб. в неделю
При остро возникшей недостаточности кровообращения необходимо ограничение жидкости и поваренной соли, что соответствует Диете 10 стол. Данная диета должна постоянно применяться при ревматизме и пороках сердца, на фоне которых имеется риск развития инфекционного эндокардита.
Профилактика
Профилактика заболевания направлена на предупреждение стойкой бактериемии у пациентов, составляющих группу риска. Должна регулярно проводиться санация очагов хронической инфекции. При хирургических вмешательствах и при сопутствующих инфекционных заболеваниях назначаются антибиотики.
Профилактика антибиотиками предусматривается только для больных с самым высоким риском данного заболевания:
- больные с любым видом протезированного клапана;
- перенесшие эндокардит ранее;
- больные с «синими» врожденными пороками сердца;
- состояния после наложения системно-легочного шунта.
У детей может рассматриваться группа умеренного риска:
- не оперированные врожденные пороки сердца;
- приобретенные пороки;
- пролапс митрального клапана с регургитацией и утолщением створок;
- гипертрофическая кардиомиопатия.
Антибиотикопрофилактика проводится при зубных вмешательствах, которые связаны с перфорацией слизистой рта и манипуляциями периапикальной области зуба (удаление зуба, лечение периодонта, и корня). У детей дополнительно включаются аденотомия и тонзиллэктомия. С этой целью применяются Клиндамицин или макролиды (Кларитромицин, Азитромицин). Необходимо обеспечить высокую концентрацию антибиотиков не только в период бактериемии, но несколько часов после бактериемии, чтобы уничтожить микроорганизмы, которые могут инфицировать эндокард. К мерам профилактики относится тщательный уход за полостью рта.
Последствия и осложнения
К наиболее распространенным и опасным осложнениям относят:
- Формирование абсцессов створок клапанов и глубоких тканей миокарда.
- Полная блокада сердца.
- Эмболии различных органов — головного мозга, почки, селезенки, артерии конечностей, развитие инфарктных пневмоний, тромбоэмболии легочной артерии.
- Образование микотических аневризм.
Абсцесс клапанов сердца — серьезное осложнение, которое угрожает жизни пациента и его нельзя лечить только антибиотиками. Такие пациенты нуждаются в оперативном вмешательстве. Полная блокада сердца возникает при распространении инфекции на проводящую систему и чаще связана с поражением клапана аорты.
Эмболии возникают в 20%-40% случаев и характеризуются высокой смертностью. Риск тромбоэмболий наиболее высокий в первые дни лечения антибиотиками, а затем уменьшается через 2 недели. Новые эмболии могут быть связаны с подвижными вегетациями больше 1 см.
Микотические аневризмы образуются при длительно существующем инфекционном процессе. Наличие их всегда ассоциируется с сепсисом и являются осложнением септического эндокардита. В 75% случаев источником служит аортальный клапан. Локализация аневризм самая разнообразная, но наиболее излюбленная — артерии нижних конечностей. Очень опасны аневризмы сонной артерии — при разрыве возникают обильные кровотечения.
Прогноз
Прогноз заболевания определяется:
- фоновой сердечной патологией;
- течением процесса;
- видом микроорганизма и его вирулентностью;
- состоянием иммунитета.
Возможно выздоровление с благоприятным прогнозом, если течение заболевания не сопровождается эмболиями, сердечной и почечной недостаточностью. При стафилококковом, грибковом эндокардите или вызванном грамотрицательной флорой, выздоровление бывает гораздо реже.
Несмотря на достижения современной медицины, летальность остается высокой. Например, при протезном, вызванным золотистым стафилококком, доходит до 70%, учитывая то, что стафилококк трудно ликвидируется. Выживаемость повышается при проведении хирургического удаления инфицированных клапанов и замене протеза. При поражении левых отделов сердца — 20%-30%.
Список источников
- Тюрин В.П. Инфекционные эндокардиты. М.: 2002 – 224 С.
- Демин А.А., Скопин И.И., Соболева М.К. и др. Инфекционный эндокардит: новые стандарты диагностики и лечения // Клин. Медицина. – 2003. – N.6. – C. 68–71.
- Данилов А. И., Козлов Р. С., Козлов С. Н., Дехнич А. В. Практика ведения пациентов с инфекционным эндокардитом в Российской Федерации // Антибиотики и химиотерапия. 2017; 62 (1–2): 7–11.
- Соболева М.К., Соболева Е.Г., Веселова Е.А., Скоблякова М.Е. Инфекционный эндокардит у детей и подростков– инъекционных наркоманов // Педиатрия. – 2003. – N6. – C.43–51.
- Симоненко В. Б., Колесников С. А. Инфекционный эндокардит: современное течение, диагностика, принципы лечения и профилактики. - Клин. мед., 1999. - 3. - С. 44-49.






 Амоксициллин
Амоксициллин Имипенем
Имипенем Цефтриаксон
Цефтриаксон Ванкомицин
Ванкомицин Ко-тримоксазол
Ко-тримоксазол Левофлоксацин
Левофлоксацин Гентамицин
Гентамицин Кетоконазол
Кетоконазол Диклофенак
Диклофенак Преднизолон
Преднизолон












Последние комментарии
Сергей: Здраствуйте! Подскажите где можно достать этот препарат Денебол гель?
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...