Порок сердца
Общие сведения
Врожденные пороки сердца — это анатомические дефекты самого сердца, его клапанного аппарата и сосудов. Это достаточно обширная группа заболеваний и среди них есть легкие по течению и несовместимые с жизнью. Код врожденного порока сердца по мкб-10 Q20-Q28. До 30% пороков являются критическим и при течении без операции третья часть новорожденных умирает в первые дни жизни или недели. Уровень смертности достигает 80%. Большинство таких детей можно спасти, предприняв оперативное вмешательство.
Врожденные пороки сердца развиваются внутриутробно период с 3 до 10 недели беременности — в это время происходит дифференцировка органов и возможно развитие:
- Простых (изолированных) пороков.
- Множественных пороков у новорожденных. Если дефект возникает на ранних этапах, то достаточно высока вероятность вовлечения многих рядом расположенных структур, и тогда возникает каскад множественных пороков развития.
Классификация врожденных пороков сердца будет рассмотрена ниже. Развитие современной диагностики (многие пороки диагностируются в период беременности) и своевременное проведение соответствующего лечения позволяют 95% детей получить возможность жить полноценной жизнью. Об этом свидетельствует форум, посвященный этой теме и отчеты благотворительных фондов, усилиями которых спасаются эти дети.
Приобретенные пороки сердца приобретаются в процессе жизни на фоне различных заболеваний и составляют 2,5% в структуре всех заболеваний. У детей поражения сердечно-сосудистой системы отмечаются чаще, чем у взрослых. Эти поражения касаются клапанов сердца, которые вызывают минимальные нарушения (незначительная регургитация, утолщение створок), выявляемые при инструментальном исследовании и тяжелые пороки (недостаточность, стеноз митрального, трикуспидального или аортального клапанов).
Если рассматривать приобретенные пороки у взрослых, то чаще встречается аортальный стеноз, аортальная и митральная недостаточность. Особенно важна проблема приобретенных пороков у лиц старшего возраста. Поскольку даже при выраженной клинической симптоматике они могут отказаться от хирургического вмешательства из-за пожилого возраста.
Патогенез
В развитии врожденных пороков имеет значение мутационный процесс, который зависит от генетического статуса. В результате запуска генетических механизмов у беременной возникает гестоз (ранний или поздний), различные пороки развития у плода и заболевания в неонатальный период.
Гомоцистеин (продукт преобразования метионина) имеет значение пускового фактора. Причинами повышения его уровня является повышенное поступление метионина в организм, вредные привычки, недостаточность витаминов, применение лекарственных препаратов, сопутствующие заболевания, возрастной фактор. Также негативное влияние на процессы морфогенеза в сердце оказывают свободные радикалы и кислород в активной форме.
Классификация пороков сердца
Классификация врожденных пороков предусматривает несколько аспектов.
По анатомо-физиологическому принципу пороки делятся:
- С артериовенозным сбросом, которые относятся к порокам бледного типа и сопровождаются перегрузкой малого круга.
- С веноартериальным сбросом – это пороки «синего типа» (атрезия трикуспидального клапана, тетрада Фалло).
- Сопровождающиеся затруднением кровотоку (различные виды стенозов).
По наличию превалирующего синдрома:
- Сопровождающиеся артериальной гипоксемией.
- Проявляющиеся сердечной недостаточностью.
- Протекающие с нарушениями ритма.
По возможности радикальной коррекции:
- Необходима только радикальная коррекция (ОАП, стеноз аорты, митрального клапана, лѐгочной артерии, коарктация аорты, трехпредсердное сердце, ДМЖП).
- Целесообразность операций зависит от возраста, анатомии порока (отсутствие лѐгочной артерии, тетрада Фалло, неправильное расположение магистральных сосудов, общий артериальный ствол, дефект межжелулочковой перегородки).
- Возможны только паллиативные операции в грудном возрасте (единственный желудочек, атрезия трехстворчатого или митрального клапана).
Различают комбинированный порок сердца и сочетанные. Комбинированный порок сердца — это наличие одновременно стеноза и недостаточности одного и того же клапана. Сочетанный порок сердца — более серьезная патология, поскольку сочетанный порок означает одновременное поражение нескольких сердечных клапанов с серьёзными нарушениями гемодинамики.
Причины
Причины порока сердца приобретенного
Среди приобретенных пороков наиболее распространены патологии митрального клапана (34%) и аортального (44%) клапана. Основными этиологическими факторами приобретенной клапанной патологии являются:
- поражения не воспалительного характера (кальциноз, липоидоз, дегенерация створок вследствие увеличения содержания в клетках мукополисахаридов);
- инфекционный эндокардит;
- ревматизм;
- ревматоидный артрит.
Атеросклеротические изменения сосудов и кальцифицирующая болезнь — основная причина аортального стеноза. Степени тяжести стеноза могут быть от незначительной до тяжелой. Определение тяжести возможно при ультразвуковом исследовании с допплерографии. Дегенеративные изменения клапанного аппарата являются также причиной развития недостаточности митрального клапана и аортальной.
Распространенность инфекционного эндокардита достаточно высокая в связи с широким применением инвазивных диагностических и лечебных вмешательств и увеличением инъекционных наркоманов. Основные возбудители инфекционного процесса известны — энтеробактерии, стафилококки, стрептококки, грибы и различные вирусы. Эндокардит развивается чаще у мужчин после 50 лет. Меняется клинические проявления с возрастом: менее выражена лихорадка, быстро развивается сердечная недостаточность, увеличивается число эмболических осложнений. Распространенность ревматизма имеет тенденцию к снижению, однако он является ведущим фактором вторичного инфекционного эндокардита.
Ревматический порок сердца развивается на фоне ревматизма, вызываемого гемолитическим стрептококком. Одним из основных проявлений ревматизма является кардит — поражение сердца по типу вальвулита (воспаление тканей, образующих клапаны сердца). За избирательное поражение клапанов ответственны противострептококковые антитела, реагирующие с тканями сердца. При вальвулите створки утолщаются и их края становятся рыхлыми. Через 6 месяцев развивается фиброз (утолщение и появление рубцов в соединительной ткани клапана), что безусловно сказывается на их функции.
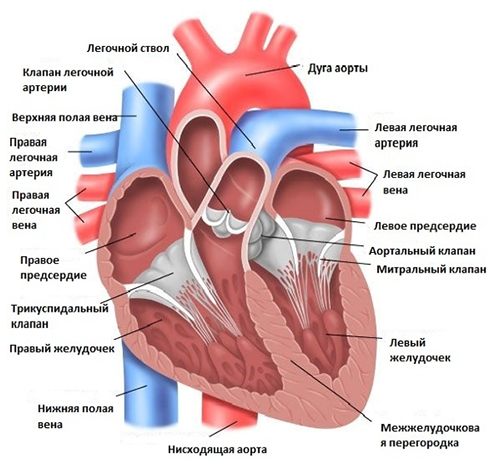 Количеству сердечных камер соответствует количество клапанов. Между левым предсердием и желудочком — митральный клапан, состоящий из двух створок, к которым со стороны левого желудочка прикрепляются структуры (сухожильные хорды). Основная функция хорд — ограничение провисания створок в полости сердца во время сердечной деятельности.
Количеству сердечных камер соответствует количество клапанов. Между левым предсердием и желудочком — митральный клапан, состоящий из двух створок, к которым со стороны левого желудочка прикрепляются структуры (сухожильные хорды). Основная функция хорд — ограничение провисания створок в полости сердца во время сердечной деятельности.
От левого желудочка отходит аорта, в устье которой расположен аортальный клапан (в норме содержит три створки), который разграничивает левый желудочек и аорту. При открытом аортальном клапане створки прижимаются к аорте и кровь беспрепятственно следует в главную артерию организма.
Между правым желудочком и предсердием располагается трехстворчатый клапан. Как следует из названия, он состоит из трех створок. Из правого желудочка выходит легочная артерия, устье которой расположен легочный клапан. В норме правая и левая половина сердца не сообщаются. При ревматическом процессе. В 85% при ревматизме поражается митральный клапан, реже аортальный и двух клапанное поражение.
Еще 50 лет назад ревматизм был основным фактором, но за последние десятилетия ревматический генез пороков отступает на второй план, а на первое место выдвинулись дегенеративные изменения и инфекционный эндокардит. Многие педиатры расценивают проблему ревматизма у детей как проблему, теряющую свою актуальность. Организационных мероприятий оказалось достаточно, чтобы распространенность болезни снизилась. Профилактика инфекций, вызванных β-гемолитическим стрептококком, введение антибактериальной терапии при ангинах, синуситах, фарингитах, перитонзиллярных и заглоточных абсцессах, отитах значительно снизили распространенность ревматизма. При ревматическом поражении в последнее время отмечаются менее выраженные дегенеративные изменения коллагена, что говорит об эффективности профилактики и лечения этого заболевания.
Ревматоидное поражение сердца у больных ревматоидным артритом сходно с таковым при ревматизме, поскольку также протекает с образованием клапанных пороков. В самих клапанах отмечается деформация, ревматоидные гранулемы у кольца митрального, аортального и трехстворчатого клапанов, в хорде, но поражение клапанов не так выражено, как при ревматизме. Особенности кардита при ревматоидном артрите определяют и своеобразие его симптоматики: стертость клинических проявлений, медленное прогрессирование, нечастая декомпенсация сердечной деятельности и слабая заинтересованность клапанного аппарата.
Причины порока сердца у новорожденного (врожденного)
Врожденные пороки — это результат взаимодействия генетических и средовых факторов, оказывающих влияние на плод. На формирование пороков влияют:
- Генетическая предрасположенность. Риск формирования пороков минимален у детей, родители которых не имеют врожденной патологии. Если родители имеют врожденную сердечную патологию, риск возрастает до 50%. Если первый ребенок родился с пороком, имеется вероятность развития патологии у второго ребенка.
- Прием беременной антидепрессантов, противоэпилептических средств, барбитуратов и бензодиазепинов, противогрибковых средств, сульфаниламидных и нестероидных противовоспалительных препаратов.
- Гипергликемия у матери, фенилкетонурия, ожирение, эпилепсия, инфекции мочевыводящих путей. При сахарном диабете у беременной имеется риск дефектов атриовентрикулярной перегородки, обструктивных пороков левого и правого желудочка, дефектов межпредсердной и межжелудочковой перегородки.
- Вирусные заболевания при беременности.
- Возраст матери. Вероятность развития порока у ребенка выше, чем старше беременная.
- Возраст отца.
- Хронический алкоголизм матери.
- Курение.
- Стресс во время беременности.
- Воздействие вредных факторов. Органические растворители и красители, с которыми имеет контакт женщина во время беременности, увеличивает риска развития гипоплазии левой половины сердца, стеноза легочной артерии, тетрады Фалло, коарктации аорты, септальных дефектов. При поступлении в организм женщины пестицидов возрастает риск появления у плода дефекта межжелудочковой перегородки.
- Употребление продуктов с аспартамом, прочими искусственными подсластителями, глутаматом натрия, нитратами.
Симптомы порока сердца
Порок сердечно-сосудистой системы проявляется различными симптомами, что связано с анатомическим дефектом и степенью нарушений гемодинамики.
Симптомы порока сердца у взрослых
У взрослых чаще наблюдаются приобретенные пороки клапанного аппарата сердца, обусловленные ревматизмом, ревматоидным артритом, инфекционным эндокардитом. Среди поражений можно отметить патологию митрального и аортального клапанов.
Митральный порок сердца
Изолированные врожденные пороки двустворчатого клапана большая редкость, поэтому пороки данного клапана у новорожденных не рассматриваются. Часто изменения самого клапана сочетаются с недоразвитием всей левой половины сердца (недоразвитие левого желудочка).
Гораздо чаще митральный клапан поражается при инфекционном эндокардите или ревматизме, что может встречаться у школьников и у взрослых. Утверждать о полной ликвидации ревматизма преждевременно. На сегодняшний день в структуре ревматических пороков сердца преобладают изолированные: митральная недостаточность, реже — митральный стеноз и недостаточность аортального клапана.
Недостаточность митрального клапана сопровождается неполным смыканием створок в период сокращения левого желудочка. Это вызывает обратный ток крови из левого желудочка в предсердие. Регургитация в количестве 25–30 мл рассматривается как тяжелая степень недостаточности клапана. В левом предсердии оказывается больше крови, которая в период пресистолы поступает в желудочек и вызывает его расширение и гипертрофию.
Митральная регургитация умеренной степени длительное время компенсируется гипертрофией левого желудочка и его гиперфункцией. Поэтому больные в стадии компенсации не предъявляют жалоб. В стадии декомпенсации возникает одышка (сначала при нагрузке, а потом и в покое), появляются приступы сердечной астмы. В легких развиваются застойные явления, что вызывает у больных сухой кашель, нередко с примесью крови. У больного отмечается акроцианоз (посинение кончика носа, пальцев рук и ног), набухание вен шеи.
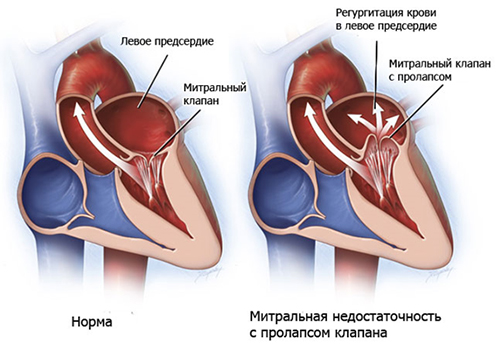
При прогрессировании недостаточности клапана присоединяется правожелудочковая недостаточность. Она характеризуется застоем в большом круге кровообращения — увеличение печени, боли в области печени, отеки на ногах, асцит. Стойкая недостаточность правого желудочка и расширение правых отделов сердца вызывает формирование относительной недостаточности трикуспидального клапана, что усугубляет положение и сопровождается тяжелыми необратимыми изменениями внутренних органов и нарушением функции печени и почек.
Пролапс митрального клапана — генетически обусловленная микроаномалия строения створок, кольца и хорд, связанной с дефектом соединительной ткани. По данным некоторых авторов пролапс сочетается с прочими дисплазиями соединительной ткани. При этой врожденной патологии во время систолы смещается одна или обе створки клапана вверх и сзади, они выпячиваются и провисают в полость предсердия. Степень пролабирования может быть разной (от 3 до 9 мм), также различна степень регургитации и увеличения левого предсердия. Эти параметры обусловливают малосимптомный вариант течения, аритмический, астеноневротический, синкопальный и псевдокоронарный.
Пролапс обнаруживается у детей с 13 лет на фоне вегето-сосудистой дистонии и проявляется различными кардиальными жалобами, утомляемостью, головными болями, приступами тошноты, головокружением, сердцебиением, одышкой. Следует отметить склонность к обморокам. Боли в сердце (жгучие, ноющие, колющие) бывают у 32–65% больных. Они продолжаются 5-15 минут и проходят самостоятельно или же после употребления транквилизаторов.
При выраженном пролабировании и митральной регургитации значительно возрастает риск застойной недостаточности сердца, инфекционного эндокардита, аритмий, а также внезапной смерти. К таким детям необходимо особое внимание: они не должны переохлаждаться, болеть ангинами, гайморитом, отитом, необходимо вовремя санировать полость рта, поскольку у них имеется большая вероятность инфекционного эндокардита, чем у здоровых детей.
Митральный стеноз — это сужение предсердно-желудочкового отверстия, что нарушает поступление крови из предсердия в желудочек во время диастолы. В норме у человека предсердно-желудочковое отверстие составляет 4-6 см2. Если площадь уменьшается вдвое, то появляются признаки нарушений внутрисердечной гемодинамики, критической считается площадь в 1 см2.
Уменьшение площади отверстия значительно затрудняет отток крови и вызывает повышение давления в предсердии и, соответственно, в легочных сосудах.
При субкомпенсации и декомпенсации возникает одышка при нагрузке, которая постепенно прогрессирует до одышки в состоянии покоя. Из-за недостаточности левого предсердия при сохраненной способности к сокращению правого желудочка, возникают приступы кардиальной астмы (приступы выраженной одышки, доходящей до удушья), обусловленные повышением давления в левом предсердии и капиллярах легких.
Легочная гипертензия (повышение давления в легочных артериях) появляется кашлем с отделением мокроты с кровью (кровохарканье). Больных беспокоит сердцебиение, выраженная слабость, утомляемость, боль в сердце. Такие больные имеют хрупкое телосложение, если порок появился в детстве — отставание в росте, инфантилизм. Типичное лицо с бледной кожей и цианотичным румянцем. Отмечается цианоз губ, носа, раковин уха, при физической нагрузке цианоз приобретает пепельный оттенок.
Аортальный порок сердца
В норме аортальный клапан имеет три створки, а двустворчатый аортальный клапан относится к врожденной аномалии. Именно трехстворчатое строение обеспечивают движение крови из сердца в аорту в одном направлении и препятствуют обратному сбросу крови (регургитации) в левый желудочек.
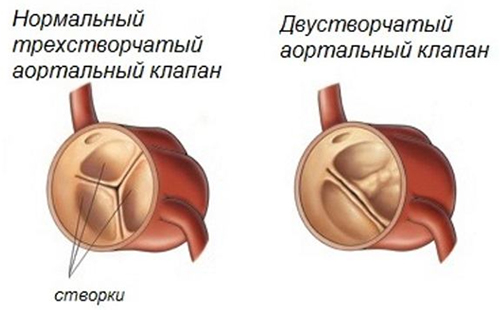 В раннем возрасте эта аномалия клапана не имеет никаких проявлений. Первые десятилетия жизни больного клапанный аппарат функционирует нормально, в большинстве случаев порок компенсирован и проявиться может только в зрелом возрасте. В операции нуждаются больные, у которых со временем развивается нарушение кровотока, связанное со стенозом аортального клапана (сужением просвета) или, что встречается чаще, с аортальной недостаточностью, когда двустворчатый клапан не полностью смыкается, поэтому возникает обратный ток крови из аорты в желудочек. При критическом объеме регургитации левый желудочек испытывает нагрузку, значительно нарушается гемодинамика и появляются жалобы, характерные для недостаточности аортального клапана: одышка при нагрузке, усиливается при подъеме по лестнице, а спустя время начинает беспокоить больного и в состоянии покоя. В стадии декомпенсации появляется тахикардия, головокружение, пульсация вен шеи, обмороки, болевые ощущения в сердце, связанные с гипертрофией левого желудочка.
В раннем возрасте эта аномалия клапана не имеет никаких проявлений. Первые десятилетия жизни больного клапанный аппарат функционирует нормально, в большинстве случаев порок компенсирован и проявиться может только в зрелом возрасте. В операции нуждаются больные, у которых со временем развивается нарушение кровотока, связанное со стенозом аортального клапана (сужением просвета) или, что встречается чаще, с аортальной недостаточностью, когда двустворчатый клапан не полностью смыкается, поэтому возникает обратный ток крови из аорты в желудочек. При критическом объеме регургитации левый желудочек испытывает нагрузку, значительно нарушается гемодинамика и появляются жалобы, характерные для недостаточности аортального клапана: одышка при нагрузке, усиливается при подъеме по лестнице, а спустя время начинает беспокоить больного и в состоянии покоя. В стадии декомпенсации появляется тахикардия, головокружение, пульсация вен шеи, обмороки, болевые ощущения в сердце, связанные с гипертрофией левого желудочка.
Аортальный порок клапана может быть в виде стеноза (сужения) или недостаточности. Стеноз клапана аорты довольно частая врожденная патология. При этом сужение происходит за счет недоразвития и срастания клапанов между собой или за счет узости кольца, к которому крепятся клапаны. Чаще наблюдается сочетание этих структурных изменений и тогда имеет место сочетанный аортальный порок сердца.
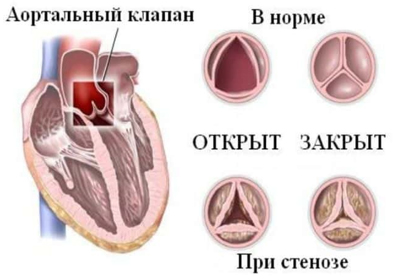
Анатомическая патология в виде сужения создает препятствие кровотоку и разницу давления в желудочке и аорте. На левый желудочек возрастает нагрузка, особенно при значительном сужении.
При выраженном стенозе просвет составляет 1-2 мм и новорожденный оказывается в критическом состоянии. Если экстренно не предпринять оперативное лечение, может умереть. Однако, чаще всего клапанное кольцо сужено умеренно, а створки сращены не полностью, поэтому сердечная функция сохранена, но не на должном уровне. Стенка левого желудочка утолщается, увеличивается масса сердца, а полость камеры уменьшается. Также ухудшается питание миокарда артериальной кровью.
Стеноз у детей старшего возраста протекает более компенсировано и признаков сердечной недостаточности долгое время не возникает. Тем не менее, увеличение сердца в размерах приводит к тому, что появляются признаки порока сердца у детей, у которых раньше не было жалоб. Обращают внимание изменения ритма, боли за грудиной, головокружения, внезапные обмороки. Все эти симптомы являются свидетельством того, что хирургическое вмешательство необходимо. Это связано также с тем, что длительная (10 и более лет) жизнь со стенозом может стать причиной остановки сердца у детей и внезапной смерти.
Аортальный стеноз при ревматизме у взрослых — это один из самых длительно компенсируемых пороков за счет гипертрофии миокарда. Затрудняется наполнение левого желудочка при физической нагрузке и при тахикардии. Развивающаяся одышка является следствием диастолической дисфункции левого желудочка. Увеличение массы его влечет повышенную потребность миокарда в кислороде, а сдавленные коронарные артерии не могут ее удовлетворить. Это объясняет типичные для этих больных стенокардические боли и нарушения ритма. Также характерной жалобой являются: головокружения и обмороки вследствие снижения сердечного выброса. Разрушение створок и отложение в них кальция отмечается после 40-50 лет.
При аортальной недостаточности створка клапана провисает в левый желудочек и одновременно расширяется фиброзное кольцо. В результате кровь возвращается левый желудочек (идет в обратном направлении), его стенки утолщаются, а полость увеличивается.
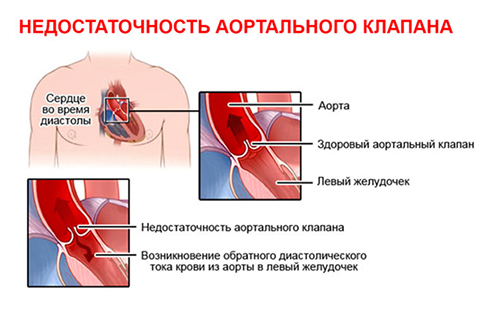
У взрослых вторичное повреждение клапана обусловлено инфекционным эндокардитом, ревматизмом, ревматоидным артритом, кальцинозом створок или их фиброзом. Симптомы зависят от степени компенсации порока. В начальных стадиях жалоб больной не предъявляет, а только определяется увеличение полости левого желудочка.
Позже появляются боли за грудиной, тахикардия, слабость, одышка, усиленная пульсация в области шеи и головы (связано с тем, что в аорту поступает больший, чем в норме объем крови за счет, вернувшейся через несомкнутый аортальный клапан). В конечной стадии развивается недостаточность левого желудочка, которая проявляется удушьем, отеком легких, застоем во внутренних органах из-за снижения силы сокращений всех отделов сердца.
Если рассматривать врожденную патологию, то такое состояние может наблюдаться при двустворчатом и четырехстворчатом клапане, при выпадении створок.
Симптомы порока сердца у новорожденного
Выявляются сразу после рождения:
- Бледная с синюшным оттенком кожа и губы.
- Синюшность усиливается при крике или кормлении.
- Прохладные на ощупь конечности.
- Сердечный горб.
- Усиленное потоотделение.
- Быстрая утомляемость при кормлении.
- Дрожание в перикардиальной области.
- Шумы в сердце при прослушивании (не во всех случаях).
- Одышка (признак сердечной недостаточности).
- Тахи- или брадикардия.
- Изменение границ сердца (чаще увеличение его).
- Быстрый и высокий пульс при открытом артериальном протоке. Ослабление пульса на ногах и руках при стенозе устья аорты, при коарктации аорты — разница между пульсом на ногах и руках.
Признаки порока сердца у грудничков нарастают, и родители могут замечать, что у малыша усиливается немотивированная одышка и нарастает цианоз.
Повышенная утомляемость заключается в том, что ребенок вяло сосет и делает большие перерывы при сосании груди. У него появляется патологическая пульсация и изменение пульса. Также заметно отставание в физическом развитии — отсутствие прибавки веса и роста за первый месяц. При осмотре врач определяет увеличение верхушечного и сердечного толчков, увеличение печени и появление периферических отеков.
Все эти признаки должны насторожить родителей. Не стоит ждать, что все пройдет у младенца. Лечение порока сердца зависит от выраженности нарушения кровообращения и в некоторых случаях должно начаться незамедлительно.
Хирургическое вмешательство у грудных детей с критическими пороками сердца должно быть выполнено в первые часы или дни жизни, за исключением неоперабельных пороков или неоперабельных по своему состоянию детей. Нередкой причиной несвоевременной хирургической коррекции являются вирусные или ассоциированные инфекции, протекающие на фоне измененной иммунной реактивности у новорожденных с пороками сердца.
Синдром гипоплазии левого сердца
Для этой аномалии развития характерна гипоплазия (недоразвитие) левого желудочка, выраженный стеноз аортального или митрального клапанов, недоразвитая дуга аорты и восходящей ее части. Возможны различные анатомические сочетания порока.
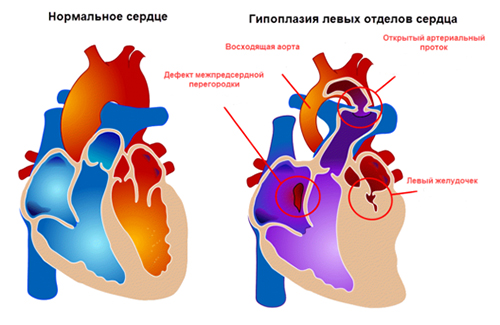
В 95% случаев межжелудочковая перегородка не изменена, а полость левого желудочка представлена небольшой щелью, имеющей плотный эндокард. У 80% пациентов новорожденных встречается коарктация аорты (сужение). При естественном течении порока без кардиохирургической коррекции новорожденные умирают от шока, прогрессирующей гипоксемии и ацидоза. После рождения они находятся в критическом состоянии: выраженная одышка, тахикардия, слабый пульс на периферии, спазм периферических сосудов, хрипы в легких.
При выявлении этого синдрома в первые часы после рождения показана госпитализация в кардиоцентр и подготовка к операции. В роддоме начинают инфузию простагландина Е и продолжают ее при транспортировке в кардиохирургический центр.
Синдром гипоплазии левых отделов сердца подлежит хирургической коррекции, которую производят в три этапа:
- В первые две недели жизни — операция Norwood I.
- В 4–6 месяцев — накладывают частичный кавапульмональный анастомоз.
- После двух лет — тотальный кавапульмональный анастомоз. Только таким образом обеспечивают нормальное качество жизни пациенту.
Открытый артериальный проток
Данный порок сердца у детей относится к врожденным аномалиям крупных артерий и чаще встречается у недоношенных. В норме у плода артериальный проток присутствует, но он закрывается после рождения (максимум за две недели), превращаясь в артериальную связку. В данном случае проток не закрывается и сохраняется аорто-легочное сообщение. Факторами риска этой патологии является недоношенность (чем меньше вес новорожденного, тем чаще встречается эта патология), преждевременные роды, инфекционные и различные соматические заболевания у беременной.
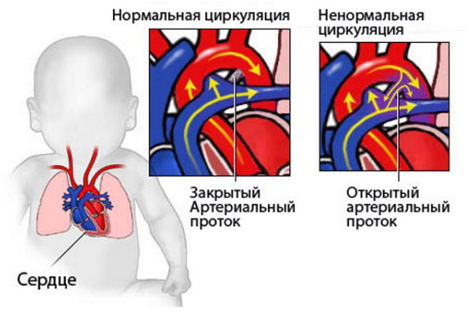
В связи с поступлением крови из аорты в легочную артерию (аорто-легочное сообщение) снижается диастолическое давление (иногда значительно, «до нуля») и у новорожденного увеличивается пульсовое давление. Расширяются сначала левый, а затем правый желудочек.
Открытый артериальный проток у детей (Баталов проток) проявляется неспецифичными жалобами. Клиника зависит от величины протока и выраженности гемодинамических нарушений. Если диаметр протока небольшой, то жалобы отсутствуют и лечения не требуется. Если диаметр большой, то ненасыщенная кислородом кровь идет в неправильном направлении, перегружается и ослабляется сердечная мышца и может развиться сердечная недостаточность.
При узких и длинных открытых протоках дети развиваются без отклонений до 5-6 лет, и тогда впервые порок манифестирует и появляются жалобы: нечастые обмороки, сердцебиение и боли в сердце. Появляется систоло-диастолический шум в сердце. При широком и коротком протоке клинические проявления наблюдаются в первые месяцы жизни. Такие дети бледные (результат синдрома «обкрадывания» большого круга). При натуживании или кашле, крике и сосании появляется преходящий цианоз. Малыши отстают в весе, физическом развитии, часто страдают бронхитами и пневмониями. После 3-5 лет появляются обмороки, сердцебиение, одышка при нагрузке.
При больших размерах протока признаки появляются сердечной недостаточностью с первых недель — плохой аппетит, учащенное сердцебиение и дыхание, одышка при кормлении. У детей появляется цианоз при крике, который более значим в нижней половине туловища (на ножках). Характерно то, что цианоз проходит в спокойном состоянии ребенка, когда нагрузка прекращается.
Недоношенные дети со значительным шунтом имеют дыхательную недостаточность, частый пульс, апноэ. Большой шунт протоков является одной из причин тяжелых заболеваний легких у недоношенных детей.
Часто одновременно с незаращением Баталова протока встречается коарктация аорты у детей — это порок, связанный с сужением аорты. Сужение чаще располагается в месте перехода дуги аорты в нисходящий ее отдел. У младенцев всегда встречается эта локализация и в отличие от взрослых сужение может иметь большую протяженность и выраженность — вплоть до полного перерыва. Кроме того, могут быть и сужения на протяжении всей аорты. В результате этого в большей или меньшей степени развивается препятствие кровотоку и это определяет тяжесть проявления патологии. Около 90% смертности в грудном возрасте обусловлено этой врожденной патологией. Если обструкция не угрожает жизни, то в первые 2–3 месяца жизни наступает фаза фиброза тканей. С ростом ребенка фиброз усиливается и в просвете аорты образуется толстая мембрана.
Из-за сужения аорты резко повышается давление в левом желудочке, поскольку требуется усилие, чтобы протолкнуть кровь через суженную часть. Характерно повышение артериального давления в руках, сосудах головы и сердца (иногда достигает 200 мм. рт. ст.). Высокое давление не поддается лечению («злокачественная гипертензия») и грозит опасными осложнениями. У детей на первом году жизни диагноз затруднителен, поскольку кровообращение компенсируется незаращенным Баталовым протоком. При небольшом сужении аорты и еще функционирующем артериальном протоке симптомы отсутствуют. При тяжелом сужении и уже закрывшемся артериальном протоке характерны симптомы сердечной и почечной недостаточности: одышка, вялость, отсутствие мочи, задержка жидкости и отечность тканей.
Обычно заболевание выявляют позже, когда обнаруживают повышенное артериальное давление в подростковом возрасте. Детей беспокоят головные боли, мигание в глазах, головокружение, носовые кровотечения, шум в ушах, сердцебиение, пульсация сосудов головы, одышка. Нижние конечности недостаточно снабжаются кровью и в них отмечается зябкость, слабость усталость, шаткость при ходьбе и сниженное давление. Характерный признак — значительная разница давления на руках и ногах, а также отсутствие пульса на сосудах нижних конечностей. Для взрослых характерны такие же жалобы. Продолжительность жизни больных без хирургического лечения не более 40 лет.
Порок сердца у взрослых в виде открытого артериального протока встречается редко, поскольку в периоде новорожденности эту патологию распознают, и она устраняется хирургическим вмешательством или эндоваскулярным. Это ведет к уменьшению случаев диагностики заболевания во взрослом возрасте. Однако малый диаметр естественного шунта клинически себя может не проявлять длительное время и иметь благоприятное течение за счет компенсации. Если сброс крови более выражен спустя годы развивается перегрузка правых и левых отделов, изменения в сосудах легких и присоединяется эндокардит. Таким образом, проявления порока разнообразны: от бессимптомного шума до наджелудочковых аритмий до легочной гипертензии и инфекционного эндокардита.
Открытый артериальный проток у взрослых проявляется стойким цианозом и развитием основной жалобы — одышки при незначительной нагрузке из-за легочной гипертензии. Также характерно повышение давления, сердцебиение и боли в сердце. Многие не оперированные доживают до возраста 40-50 лет. Причинами смерти не оперированного открытого артериального протока становятся: сердечная недостаточность (исход гипертрофии миокарда левого желудочка), усугубление легочной гипертензии, инфекционный эндокардит, инфекция легких, развитие аневризмы протока с ее разрывом. Операцию ликвидации ОАП нужно провести до появления стойких изменений в сосудах легких и развития легочной гипертензии.
Порок сердца Тетрада Фалло
Тетрада Фалло включает четыре компонента патологии — дефект межжелудочковой перегородки, стеноз правого желудочка и легочной артерии, гипертрофия правого желудочка, смещение (декстрапозиция) аорты к правому желудочку сердца.
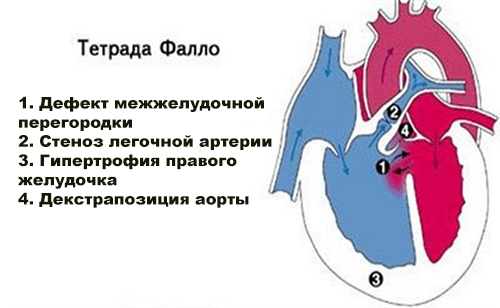
Состояние ребенка зависит от степени стеноза легочной артерии и наличия коллатеральных артерий. Когда стеноз легочной артерии прогрессирует и закрываются открытый проток и коллатеральные артерии, состояние резко ухудшается вплоть до критического.
Клиническими признаками данной патологии являются: синюшность губ и конечных фаланг пальцев, одышка, отставание в физическом развитии. При нарастании одышки состояние ухудшается настолько, что дети могут сделать только несколько шагов без остановки. Тяжелые неоперированные больные умирают от тромбоэмболии, сердечной недостаточности и инфекционного эндокардита. Такие дети имеют характерный внешний вид — они гипостеники, грудная клетка цилиндрической формы без сердечного горба. Кожа и слизистые имеют синюшный оттенок. Они жалуются на утомляемость и одышку. Больные садятся на корточки, так как в этой позе они чувствуют улучшение, поскольку кровь поступает в легкие.
Недостаточность клапана легочной артерии
Данная патология характеризуется неполным смыканием створок легочной артерии, что ведет к возврату крови во время диастолы из легочной артерии в желудочек (правый). Последний перегружается большим объемом крови. Истинная (с органическим изменением клапана) недостаточность этого клапана встречается редко. Причинами ее становятся: ревматизм, инфекционный эндокардит, сифилис, которые вызывают сморщивание и деформацию створок. Относительная недостаточность регистрируется чаще и обнаруживается при заболеваниях, которые сопровождаются легочной гипертензией, а также часто выявляется у пациентов, перенесших операцию по поводу тетрады Фалло. Развитие легочной гипертензии обусловлено закрытием просвета сосудов легких (средних и мелких) — повышается давление в сосудах легких и ухудшается насосная функция правой половины сердца.
Заболевания, сопровождающиеся легочной гипертензией:
- первичная легочная гипертензия;
- митральный стеноз;
- тромбоэмболия легочной артерии;
- любые пороки сердца с легочной гипертензией;
- аномалия аортального клапана;
- системная красная волчанка;
- гематологические заболевания;
- тромбоз левого предсердия,
- склеродермия;
- прооперированные врожденные пороки сердца.
Тяжелая недостаточность клапана встречается редко. В клинической картине обычно преобладают признаки правожелудочковой недостаточности: одышка, которая нарастает со временем, слабость, утомляемость, боли в грудной клетке, головокружения, чувство дискомфорта в правом подреберье, асцит (наличие жидкости в брюшной полости), периферические отеки (особенно на лодыжках).
Анализы и диагностика
Для выявления многих видов пороков проводится УЗИ, эхокардиография. Если УЗИ диагностика не позволяет уточнить диагноз, показана МРТ и мультиспиральная компьютерная томография.
- Одним из основных методов пренатальной диагностики пороков является ультразвуковое исследование, которое должно проводиться при беременности. Основная задача — предотвратить рождение детей с пороками, которые не оперируются — синдром гипоплазии левого сердца, гипертрофическая кардиомиопатия, множественные пороки развития. Внутриутробная диагностика (фетальная диагностика) на 12-й неделе беременности используется для выявления хромосомных аномалий (измерение толщины затылочной складчатости), а также пороков развития сердца. Некоторые дефекты, не сочетающиеся с жизнью, выявляются на 13–14-й неделе беременности, но большую часть пороков диагностируют на 18–22-й неделе (второй скрининг). Беременным группы риска (если у матери есть врожденный порок) назначаются дополнительные УЗИ.
Раннее выявление серьезных пороков дает возможность рассмотреть варианты, в том числе прерывание беременности при выявлении дефектов, несовместимых с жизнью.
При подозрении на порок делают прицельное УЗИ на аппарате экспертного класса. Ультразвуковой аппарат «Philips EPIQ 7» обладает высочайшей точностью диагностики заболеваний сердца и сосудов. Осмотры должны проводить квалифицированные специалисты, которые смогут спланировать дальнейшую тактику лечения новорожденного.
После рождения
- Пульсоксиметрия, как скрининговое обследование, проводится всем новорожденным.
- Эхокардиография считается золотым стандартом диагностики пороков, поскольку позволяет точно определить аномалию развития. Ее разновидности: трансторакальная эхокардиография и транспищеводная эхокардиография с дополнительным допплеровским исследованием — наиболее безопасные методы диагностики при подозрении на открытый артериальный проток и другие аномалии.
- При подозрении на открытый аорто-легочной проток также проводится катетеризация сердца с ангиографией. Данное обследование позволяет оценить сброс крови и его величину, направленность, общее легочное сопротивление. Ангиографией определяют размер и форму протока.
Лечение
Как лечить порок сердца? Базовые принципы ведения новорожденных с этой патологией включают: температурный режим, особенности вскармливания и соответствующее лечение в отделении реанимации новорожденных.
Новорожденному обеспечивают:
- Комфортный температурный режим.
- Постоянное удаление слизи из дыхательных путей.
- При необходимости применение седативных средств (они снижают метаболические потребности организма).
- Насыщение крови кислородом (поддержание в пределах 75-85 %) при нормальном дыхании и отсутствии ацидоза.
- Щадящий режим кормления — частыми небольшими дозами сцеженного молока (смесями) чрез зонд, рассчитывая суточную калорийность (160-200 ккал на кг веса в сутки).
- Мониторинг баланса жидкости.
- Слежение за ЧСС, давлением, ЧДД, оксигенацией крови и температурой.
- Ежедневное взвешивание.
- Мониторинг лабораторных показателей, включая сахар крови, электролиты, КЩС, мочевину и креатинин.
Открытый легочной проток можно попробовать лечить медикаментозно. Лечение в данном случае заключается в назначении Индометацина (ингибирует выработку простагландинов) у недоношенных детей. Снижение концентрации простагландинов вызывает закрытие артериального протока. При энтеральном (прием внутрь) применении закрытие происходит в 20% случаев, а при внутривенном — в 89-90% случаев. Применение Индометацина у доношенных детей обычно неэффективно. Ограничение потребления жидкости также способствует его закрытию.
У новорожденных детей с коарктацией аорты и наличием декомпенсации, наоборот необходимо введение препаратов простагландина E1 и кардиотоников. К лечение добавляют Дигоксин и диуретики. При необходимости выполняется плановая интубация и вентиляция легких, поддержание давления CO2 больше 45 мм рт. ст. Если новорожденный хорошо реагирует на лечение, операция при пороке сердца по коррекции коарктации проводится в ближайшие 24 часа. Однако, если он не реагирует на проводимое лечение улучшением гемодинамики и периодически появляется ацидоз или анурия, то операция выполняется безотлагательно.
Консервативное лечение больных с тетрадой Фалло включает прием:
- Антикоагулянтных препаратов при тромбоэмболиях, ишемических атаках и фибрилляции предсердий.
- Антиаритмических препаратов при наличии аритмий.
- Мочегонных лекарственных средств при сердечной недостаточности.
- Внутривенное введение кристаллоидных растворов для улучшения реологии крови.
В лечении пролапса двустворчатого клапана используются немедикаментозные (режим, ЛФК, психотерапия, диета) и медикаментозные методы, направленные на устранение или уменьшение клинических симптомов. При необходимости прибегают к хирургическому лечению.
При бессимптомном течении или невыраженных симптомах лекарственная терапия не требуется. Дети просто нуждаются в общеукрепляющих мероприятиях, массаже, водных процедурах, умеренных занятиях физкультурой и аутотренинге. Диетотерапия учитывает состояние желудочно-кишечного тракта ребенка. Рекомендуется пища с высоким содержанием белков, аминокислот, витаминов, микро- и макроэлементов. Целесообразно употреблять блюда, содержащие хондроитинсульфаты (заливное из мяса и рыбы, крепкие бульоны, желе).
Лечение начинают с нормализации режима. Для ребенка важно рациональное чередование физической и умственной нагрузки. Если нет значительных функциональных нарушений со стороны сердца, целесообразны занятия физкультурой. Из психотерапевтических методов можно применять аутогенную тренировку, психотерапию или гипноз.
Воздействие на нервную систему начинают с применения растительных седативных средств. При преобладании симпатотонии (возбуждение, тахикардия, повышенное давление, плохой сон, повышенная активность) целесообразно использование препаратов валерианы, пустырника, боярышника. У ваготоников с пониженным давлением рекомендуется применение стимуляторов — препараты женьшеня, элеутерококка, китайского лимонника. В случае неэффективности седативных растительных средств назначают дневные транквилизаторы в течение дня для уменьшения невротических явлений и на ночь для нормализации сна.
При наличии панических атак и недостаточной эффективности транквилизаторов рекомендованы анксиолитики (Клоназепам, Алпрозалам) и антидепрессанты (Амитриптилин, Анафранил, Пиразидол) курсами не более месяца. Если проявлением пролапса является сердцебиение, боли в сердце и повышение давления, которые сопряжены с повышенной продукцией катехоламинов, рекомендуются препараты β-адреноблокаторов (Метапролол, Корвитол, Эгилок).
Для стимуляции синтеза коллагена рекомендуется использовать аскорбиновую кислоту, препараты, содержащие хондроитинсульфат и глюкозаминсульфат (Хондрофлекс, Хондроглюксид, Артра, Терафлекс), стекловидное тело, карнитин, кальцитрин вместе с витаминами группы В и микро-, макроэлементами (магний, медь, цинк, марганец).
Доктора
Лекарства
- Сердечные гликозиды: Дигоксин.
- Кардиотоники: Добутамина гидрохлорид, Допамина гидрохлорид.
- Ингибиторы простагландина Е1: Алпростадил, Индометацин.
- Ингибиторы АПФ: Каптоприл, Эналаприл.
- β-адреноблокаторы: Метопролол, Корвитол, Эгилок.
- Мочегонные препараты: Спиронолактон, Фуросемид, Верошпирон.
- Антибиотики: Цефазолин, Цефуроксим, Цефтазидим, Амикацин.
Процедуры и операции
Хирургия пороков у новорожденных при критическом состоянии больного направлена на раннюю коррекцию патологии. При некоторых пороках вмешательство может быть отложено. Хирургическое закрытие открытого протока (ОАП) проводится при перегрузке левых отделов или повышении давления в легочной артерии. Оптимальный возраст для операции — 2-4 года, однако при осложненном течении возраст берется во внимание, поскольку не является противопоказанием к операции. Большинство хирургов применяют метод перевязки протока или клипирование сосуда (выключение из кровообращения посредством наложения небольших металлических зажимов — клипсов).
Реканализация (повторное открытие) протока встречается редко. После операции могут быть осложнения, связанные с повреждением диафрагмального нерва или внутригрудного лимфатического протока. Результаты хирургического вмешательства подтверждают то, что при проведении своевременной операции можно добиться полного выздоровления. При выраженной легочной гипертензии результат операции будет зависеть от обратимости изменений легочных сосудов и сердечной мышцы.
В последнее время при ОАП применяются малотравматичные методы — внутрисосудистое закрытие окклюзирующим устройством через телескопический катетер. Доставка окклюзирующего устройства проводится через бедренную артерию или нижную полую вену. Транскатетерное закрытие — это метод выбора у детей старше года. Закрытие проводят устройствами — оклюдерами различной формы. У младенцев до года хирургическое связывание протока предпочтительнее операции, проводимой через катетер. В любом случае перед операцией обязательно проводится стабилизация сердечной недостаточности.
Такая патология, как двухстворчатый клапан аорты, требует сложного оперативного вмешательства, включающего не только протезирование клапанов, но и восходящей аорты, а также пересадки устьев коронарных артерий.
Оптимальный возраст для операции детей, имеющих коарктацию аорты, от 7 до 10 лет. При тяжелом состоянии операция проводится и в грудном возрасте, но не раньше 2–3 месяцев, поскольку продолжается созревание коарктации. Операция заключается в устранении сужения. Это выполняется двумя способами: полностью убирают место сужения и сшивают оба участка аорты «конец в конец», или рассекают суженный участок и вшивают в него лоскут из подключичной артерии больного (ангиопластика) или из синтетического материала (пластика аорты). Резекция с анастомозом «конец в конец» возможна, если сужение не длинное и возможно сопоставить концы аорты без ущерба нарушения гемодинамики. Ни один из методов не имеет преимуществ и оба широко примеряются. По крайней мере 10-15 лет рецидива сужения не наблюдается. Коарктация аорты относится к порокам, которые имеют тенденцию к возврату и у 20-25% больных, которые прооперированы в раннем возрасте, может вновь возникнуть сужение в этом месте независимо от метода.
В последнее время для устранения сужения сосуда используют баллонную ангиопластику и стентирование. Данная методика используется если после ранее проведенной коррекции аорты вновь произошло сужение. Эндоваскулярное вмешательство применяется у детей и у взрослых через прокол в бедренной артерии. При помощи проводника в аорту вводится внутрисосудистый баллон, который раздувает сужение. Взрослым или детям старшего возраста в суженный участок устанавливается стент (каркас), позволяющий фиксировать диаметр сосуда. Из недостатков этого метода можно отметить риск расслоения аорты и формирования аневризмы в долгосрочной перспективе.
При пролапсе митрального клапана, протекающем с выраженными нарушениями гемодинамики, в последние годы применяется хирургическая коррекция. Это может быть укорочение сухожильных хорд, создание искусственных хорд или ушивание комиссур (участков соединения створок между собой). У больных с пролапсом, осложненным сердечной недостаточностью, иногда проводят протезирование клапана.
Радикальная коррекция при Тетраде Фалло выполняется при нормальном строении легочной артерии, отсутствии гипоплазии обоих желудочков, удовлетворительной фракции выброса желудочков и насыщении крови кислородом на первом году жизни ребенка или как второй этап операции после паллиативного вмешательства.
При радикальной коррекции выполняется продольная вентрикулотомия в тракте правого желудочка для устранения его стеноза. Иссечение стеноза делают в объеме, необходимом для хорошего доступа к межжелудочковой перегородке для устранения дефекта ее. ДМЖП закрывают лоскутом синтетической ткани и укрепляют ее герметичнным швом. Затем при помощи заплаты делается пластика тракта правого желудочка.
Часто на первом этапе прибегают к паллиативным операциям (создание центрального и легочного анастомоза, стентирование открытого артериального протока, баллонная вальвулопластика стеноза, реконструкция путей оттока из правого желудочка), которые улучшают гемодинамику и подготавливают пациента к радикальной коррекции. В результате повторных операций увеличивается насыщение крови кислородом, развивается система легочной артерии.
Тетрада Фалло с гипоплазией системы легочной артерии — самый сложный вариант для коррекции. Поскольку необходимо увеличить объем легочного кровотока, проводится сначала операция по улучшению оттока из правого желудочка. После этого в первые 6 месяцев отмечается рост легочных артерий и развивается система ЛА. В дальнейшем больным проводится радикальная коррекция порока.
В некоторых случаях может понадобиться трансплантации сердца, которая показана при развитии декомпенсированной хронической сердечной недостаточности (терминальная сердечная недостаточность) на фоне развившаяся у больных врожденных пороков сердца или клапанов сердца. Такое состояние существенно ограничивает физическую активность и сопряжено с риском смерти в течение года.
Абсолютные противопоказания к проведению трансплантации:
- стойкая легочная гипертензия;
- необратимая полиорганная недостаточность;
- острый инфаркт легкого;
- системные инфекционные заболевания.
Пациенты, имеющие показания к пересадке сердца, ожидают несколько лет донорского органа. Единственная возможность поддержания жизни больного весь этот период — использование вспомогательного кровообращения, поскольку их сердце не в состоянии поддерживать кровообращение.
Порок сердца у новорожденных
Пороки сердца у новорожденных — самые распространенные в мире пороки развития. Частота рождения малышей с такой патологией непрерывно растет и каждый год количество больных увеличивается на 10 тысяч. В тоже время увеличивается качество и объем хирургической помощи — ежегодно на 7-10%. Врожденные пороки приводят к инвалидизации и оказываются причиной младенческой смертности.
В периоде новорожденности есть пороки, которые называют критическими. Они проявляются в первые часы и дни и в 95% случаев сопряжены с жизнеугрожающим состоянием. Это отсутствие трехстворчатого клапана, легочной артерии, коарктация аорты, единственный желудочек, стеноз аорты, недоразвитие левого сердца.
Критическое состояние сопровождается дефицитом сердечного выброса, тканевой гипоксией прогрессированием сердечно-сосудистой недостаточности.
Самые распространенные врожденные пороки сердца у детей — дефекты перегородок (межжелудочковой и межпредсердной), тетрада Фалло и открытый артериальный проток. Ключевую роль в появлении пороков развития играет наследственность, воздействие неблагоприятных факторов среды, соматические заболевания беременной, а также дефицит фолатов в организме женщины в этот период.
Врожденный порок сердца у новорожденных манифестирует в разные сроки и клинические проявления зависят от нарушений гемодинамики (изменений кровотока). Первоначальными признаками, по которым можно заподозрить наличие порока, является сердечная недостаточность: одышка, отказ от груди, учащенное сердцебиение, цианоз. Он зависит от концентрации насыщенного кислородом гемоглобина в крови. Чем более выражен дефицит кислорода, тем цианоз более выражен.
- Акроцианоз (синюшный оттенок появляется на стопах и кистях, кончике носа и языка, губах и мочках ушей) возникает при сатурации кислорода 85-90%. Окраска слизистой при этой форме цианоза нормальная.
- Центральный цианоз (затрагивает кожные покровы в целом и слизистые) возникает при сатурации кислорода 80%.
Когда цианоз отмечается в нижней половине туловища — вероятнее это коарктация аорты у новорожденных. Критическая коарктация аорты проявляется ослаблением пульсации на ножках при сохраненной пульсации на ручках. При цианозе верхней половины тела можно подумать о транспозиции магистральных артерий. Иногда единственный симптом порока — патологическая пульсация прекордиальной области. Пороки развития могут касаться сосудов, клапанов или полостей сердца.
Артериальный проток — это необходимая структура в системе кровообращения плода, которая обеспечивает эмбриональное кровообращение. После рождения с переходом на легочное дыхание, надобность в протоке исчезает, и он облитерируется. Открытый артериальный проток у новорожденного означает отсутствие облитерации и, соответственно, нарушение гемодинамики. При этой патологии кровь из аорты поступает в легочную артерию и в систолу, и в диастолу, когда сердце расслабляется. В легкие в свое время поступает увеличенный объем крови, который потом возвращается в левые части сердца и аорту. Величина сброса крови полностью зависит от размеров протока.
Так как сосудистое русло легких отличается большой резервной емкостью, то сброс крови у малышей не вызывает повышения давления в легочной артерии. Однако, при большом протоке возникает перегрузка левого желудочка большим объемом крови, поэтому в первую стадию болезни (первичная адаптация) уже могут развиться нарушения кровообращения, повторные пневмонии и даже критическое состояние, что приводит к летальному исходу в случае невыполнения операции.
У новорожденных при крике может появиться цианоз, отчетливо выраженный на нижней части туловища и стопах. Нередко выявляется деформация грудной клетки («сердечный горб») и хорошо видимая пульсация грудной клетки в области верхушки сердца. При пальпации и перкуссии грудной клетки можно определить дрожание в области сердца и расширенные границы сердца. При большом артериовенозном сбросе пульс быстрый и высокий.
Если проток небольшой, симптомы заболевания развиваются медленнее. Вторая стадия развития заболевания — относительная компенсация. Она наступает в 2-3 года и и длится до 20 лет. Характеризуется расширением левого предсердия и повышением давления в легочной артерии. При дальнейшем естественном течении происходит перестройка мелких сосудов легких до склеротических изменений. Это в конечном счете приводит к увеличению сосудистого сопротивления в легких и преобладанию симптомов легочной гипертензии. Так возникает третья стадия вторичных склеротических изменений в сосудах легких.
Что рекомендуют врачи в этих случаях? В случаях с открытым артериальным протоком есть показания к операции, поскольку повышенное давление в системе легочной артерии вызовет необратимые последствия в виде склероза, который со временем приведет ребенка к инвалидизации. Чтобы отслеживать момент закрытия протока и не упустить время, малышам нужно регулярно делать эхокардиографию.
Диета

Диета после операции на сердце
- Эффективность: лечебный эффект через 3-6 месяцев
- Сроки: пожизненно
- Стоимость продуктов: 1750-1780 рублей в неделю
Новорождённые должны находиться на грудном вскармливании. Детям и взрослым, имеющим признаки недостаточности кровообращения, показано питание с ограничением поваренной соли, животных жиров и жидкости — Диета 10-й стол. В случае перенесенной операции на сердце — диета после операции на сердце.
Профилактика
Большинство факторов риска, которые влияют на формирование ВПС, являются управляемыми.
Беременным следует:
- Отказаться от курения, алкоголя.
- Не принимать фармацевтические препаратов без особой необходимости.
- Правильно питаться и изменить диетические привычки, улучшить образ жизни.
- В период планирования беременности и на ранних сроках беременности использовать комплексы с фолиевой кислотой. Применение высоких доз фолиевой кислоты позволяет предупредить появление дефекта межпредсердной перегородки и обструктивные дефекты левого желудочка. В европейских странах потребление фолатов с пищей доходит до 0,16–0,25 мг.
Чтобы получить это количество фолатов потребуется потребление каждый день 0,5 кг свежего шпината (900 г отварного) или 900 г брокколи. Конечно, в привычной жизни это невозможно обеспечить тем более, что значительная часть фолатов утрачивается при приготовлении пищи. Наиболее эффективной профилактикой развития пороков у плода является употребление 0,4 мг фолатов вместе с витаминами В12, В2, РР и В6. В связи с этим целесообразнее принимать витаминные комплексы, в состав которых входят фолаты и витамины (Элевит Пронаталь).
Профилактика ревматизма заключается в обязательном приеме антибиотиков при лечении ангин, а эндокардита — после экстакции зуба и других врачебных мероприятий.
Последствия порока сердца и осложнения
Осложнения при митральном стенозе развиваются чаще, чем при прочих сердечных пороках:
- Нарушение ритма (фибрилляция предсердий).
- Кровохарканье. Повторные кровохарканья неблагоприятны в плане прогноза, поскольку свидетельствуют о легочном застое или инфаркте легкого в результате тромбоэмболий легочной артерии.
- Тромбоэмболии.
- Отек легких.
Осложнения аортальной недостаточности на разных этапах:
- Стенокардия.
- Довольно рано появляется сердечная недостаточность.
- На стадии недостаточности обеих желудочков возникают нарушения ритма.
Осложнение аортального стеноза:
- Приступы стенокардии.
- Сердечная недостаточность.
- Развитие инфаркта миокарда.
- Нарушение проводимости.
- Внезапная смерть при появлении фибрилляции желудочков.
Последствия порока сердца у новорожденного зависят от вида порока. При тяжелых патологиях — они предсказуемы: отек легких, фибрилляция предсердий, развитие сердечной и легочной недостаточности, внезапная остановка сердца. В связи с этим необходимо хирургическое вмешательство, сроки проведения которого разные — от немедленного вмешательства, если есть угроза жизни маленькому пациенту до отсроченного.
Наиболее частое осложнение коарктации аорты — артериальная гипертензия, которая проявляется частыми головными болями, носовыми кровотечениями, шумом в ушах, сердцебиением, загрудинными болями. Крайне редко у больных, перенесших операцию по поводу коарктации аорты, возникает аневризма аорты (прогрессирующее расширение, которое может приводить к разрыву).
Несмотря на кажущуюся безобидность и бессимтомность течения пролапса митрального клапана, лица с такой патологией имеют риск различных осложнений: нарушения сердечного ритма, кардиалгии, церебральные инсульты. Также возможен летальный исход в следствие тромбоэмболий, отрыва хорд или тяжелых аритмий.
Чем опасен открытый артериальный проток у детей? Длительная перегрузка малого круга кровообращения, которое происходит при данной врожденной патологии, приводит к появлению легочной гипертензии. Она в свою очередь вызывает формирование гипертрофии правых отделов сердца и хронической правожелудочковой и даже тотальной сердечной недостаточности несовместимой с жизнью.
Таким образом, наиболее грозное осложнение открытого легочного протока — легочная гипертензия, которая больше проявляет себя у лиц старшего возраста. При небольших протоках течение заболевания более благоприятное, есть сведения о больных, доживших до 60 лет, но у них отмечался небольшой сброс крови слева направо, поэтому не было большой перегрузки легочного сосудистого русла и значительных изменений гемодинамики. При этом имеется риск инфекционного эндокардита, который сам по себе является очень тяжелым заболеванием. Более редким осложнением данного порока при естественном течении является спонтанная аневризма протока.
Обычно тяжелые не оперированные больные с тетрадой Фалло умирают от тромбоэмболии в головной мозг, сердечной недостаточности или инфекционного эндокардита.
Прогноз
Врожденные пороки сердца являются главной причиной детской смертности, поскольку 40% новорожденных с пороками находятся в критическом состоянии уже с первых месяцев. Без хирургического вмешательства 42% умирают в детском возрасте, причем 90% — в возрасте до одного года. Диагностирование порока у плода позволяет определить тактику лечения в первые недели после рождения и принять решение о необходимости хирургического вмешательства. В период новорожденности (он составляет 28 дней после рождения) коррекцию проводят при критических пороках, когда без операции новорожденный обречен на смерть.
Сколько живут с пороком сердца? Ответить на этот вопрос однозначно невозможно, поскольку это зависит от вида порока и комбинации его с другими пороками сердца. Например, открытый Баталов проток сочетается с дефектом перегородки (межжелудочковой или межпредсердной) и с коарктацией аорты. Это значительно утяжеляет состояние и соответственно прогноз жизни.
Если взять больных с тетрадой Фалло, то с врожденным пороком сердца живут 12-13 лет — это зависит от степени стеноза легочной артерии. Смертность при этом пороке в течение первого года составляет 25%, и увеличивается с каждым годом. К трем годам она составляет уже 40%, а к десяти годам все 70%. При «бледных» формах порока продолжительность жизни больше, чем при цианотической форме.
Смертность от приобретённых пороков в настоящее время снизилась, что свидетельствует о внедрении новейших диагностических методов (трансэзофагеальная эхокардиография, МРТ, КТ) и высокой эффективности хирургического лечения. Особую настороженность вызывают асимптомные формы заболеваний, так как прогноз у этой группы больных неблагоприятный.
Список источников
- Врожденные пороки сердца. Справочник для врачей. Под ред. Е. В. Кривошеева, И. А. Ковалева. Томск, 2009; 285.
- Подзолков В.П., Зеленикин М.М. Особенности течения врожденных пороков сердца у взрослых больных. Грудная и сердечно-сосудистая хирургия. 2009. 2:41-45.
- Шарыкин А. С. Врожденные пороки сердца. Руководство для педиатров, кардиологов, неонатологов. М.: Изд-во «Теремок», 2005; 384.
- Кузьмина Н. Н., Амирджанова В. Н., Добровольская З. Н. Распространенность ревматических заболеваний у детей и состояние детской кардиоревматологической службы в России // Детская ревматология. 1996. № 1. С. 3 - 8.
- Белозеров Ю.М., Болбиков В.В. Ультразвуковая семиотика и диагностика в кардиологии детского возраста. — М.: МЕДпресс, 2001. — 176 с.






 Дигоксин
Дигоксин Индометацин
Индометацин Фуросемид
Фуросемид Каптоприл
Каптоприл Цефазолин
Цефазолин










Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...