Гипергликемия
Общие сведения
Углеводный обмен во многом определяет общее состояние метаболизма. Углеводы принимают участие практически во всех видах обмена веществ: белков (гликопротеины), нуклеиновых кислот (рибоза/дезоксирибоза), липидов (гликолипидов), нуклеотидов (АТФ, АМФ, АДФ), нуклеозидов (аденозин), ионов. Простые и сложные углеводы являются одним из основных источников энергии, обеспечивающих жизнедеятельность организма, и относятся к обязательному компоненту рациона питания. Расстройства углеводного обмена объединяют в несколько типовых форм (групп) патологии: гипо- и гипергликемия, агликогенозы, гликогенозы, гексоз‑ и пентоземии.
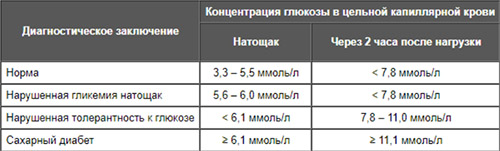
Гипергликемия представляет собой клинический симптом, для которого характерно повышение глюкозы в крови (в плазме крови) более 6,5 ммоль/л натощак и более 8,9 ммоль/л в любое время суток). Код гипергликемии по МКБ-10: R73.9 — Гипергликемия неуточненная. По показателю содержания глюкозы (GLU) различают слабо выраженное состояние 6,7-11,1. Характеризуется значительным и стойким увеличением ГПК до уровня 10,5-11,0 ммоль/л и сочетается с расстройством жизнедеятельности организма. Такого рода гипергликемия определяется как гипергликемический синдром. Наиболее тяжелым проявлением является гипергликемический криз (ГПК> 16,5).
Предметом статьи является ранние нарушения углеводного обмена, которые некоторые авторы определяют как «предиабет». К ранним нарушениям углеводного обмена принято относить состояния нарушенной толерантности к глюкозе (НТГ) и нарушенную гликемию натощак (НГН) или сочетание этих состояний (НТГ+НГН). Принято считать, что предиабет сопровождается высоким риском развития СД2-типа, но в ряде случаев предиабет в СД2Т не конвертируется и оценивается рядом авторов как самостоятельный фактор риска развития сердечно-сосудистых заболеваний. По сути, это пограничные нарушения углеводного обмена, предшествующие развитию сахарного диабета, т.е. гипергликемия при значениях глюкозы, недостаточных для диагноза СД.
Установлено, что при НГН инсулинорезистентность печени и гиперпродукция глюкозы печенью более выражена чем при изолированной НТГ, подтверждением чего является более высокая выработка печенью глюкозы и показатель индекса инсулинорезистентности. Для НТГ характерна периферическая инсулинорезистентность, подтверждением чего являются более низкие показатели индекса чувствительности к инсулину. В случаях комбинации этих состояний (НТГ+НГН) нарушена первая фаза секреции инсулина.
Согласно литературным данным общемировая распространенность НТГ у лиц в возрасте от 30 до 70 лет составляет около 6,7% и продолжает нарастать, а в РФ предиабет имеют около 19% активного населения, то есть эти лица находятся в группе риска развития диабета. Предиабет, как и СД2, ассоциируется с возрастом обследуемых и увеличением массы тела. Гендерные различия в распространенности ранних нарушений углеводного обмена не выявлены.
По экспертным данным риск развития СД2-го типа у лиц с НТГ в 6 раз выше, чем у лиц с нормальной толерантностью к глюкозе, а в случаях сочетания НТГ/НГН риск выше в двенадцать раз. Относительный риск общей смертности у лиц с НТГ в 1,48 раза выше, чем в норме, при этом риск сердечно-сосудистых осложнений повышается в 1,66 раза. При наличии НГН риск развития СД2 в 4,7 раза выше, чем у лиц с нормальной толерантностью к глюкозе. Также НГН ассоциируется с относительно высоким риском развития сердечно-сосудистых осложнений.
Таким образом активное вмешательство необходимо проводить уже на предиабетическом уровне гликемии (этапе НГН и НТГ), тем самым предотвращая развитие СД2-типа, который сопровождается различными осложнениями в виде нарушений зрения, атеросклероза сосудов сердца, нижних конечностей и мозга, нефропатии, поражения нервной системы.
С этой целью всем лицам необходим регулярно проводимый скрининг, позволяющий максимально рано выявить НТГ, НГН, а также СД2-типа и соответственно начать своевременное лечение, а значит, предотвращая тем самым риск развития тяжелых осложнений и потенциальную инвалидизацию пациента в будущем. С этой целью должен регулярно проводиться тест «Постпрандиальная глюкоза», особенно лицам с высоким риском СД, который определяет уровень сахара в крови после приема пищи (через 2 часа). Этот тест позволяет выявить состояние предиабета на ранней стадии, когда еще показатели тощаковой гликемии находятся в норме. Частота самоконтроля уровня глюкозы регулируется в зависимости от потребностей, конкретных обстоятельств и целей пациента. Появление индивидуальных глюкометров различного типа для измерения уровня гликемии позволяет сделать самоконтроль относительно простым и доступным большинству заинтересованных лиц.
Показатели теста постпрандиальной глюкозы кроме диагностики ранних стадий сахарного диабета используются также для оценки риска осложнений со стороны сердечно-сосудистой системы (атеросклероз, ИБС) при СД2.
Патогенез
Патогенез предиабета обусловлен качественным/количественными дефицитом инсулина в основе которого лежит снижение активности инсулина в адипоцитах, мышечной ткани и гепатоцитах, обусловленное дефицитом выработки инсулина β-клетками поджелудочной железы и инсулинорезистентность (снижение чувствительности рецепторов к инсулину). Эти нарушения пострецепторного действия инсулина совместно с нарастающим снижением продуцирования инсулина способствуют повышению глюкозы до соответствующих значений НГН (6,1– 6,9 ммоль/л) и/или НТГ (7,8–11,0 ммоль/л после ПГТТ с глюкозой). У пациентов с умеренной гипергликемией в основе лежит в снижении чувствительности к инсулину периферических тканей, преимущественно мышечной ткани. А при гипергликемии натощак негативно действующим дополнительным фактором может быть увеличение продукции глюкозы печенью.
Классификация
Выделяют:
- Состояние предиабета в виде нарушения толерантности к глюкозе (НТГ), нарушения гликемии натощак (НГН) и сочетания НТГ+НГН.
- Диабет 1 и 2 типа.
Причины
Причины повышения глюкозы в крови варьируют в широких пределах, основными из которых являются:
- Гормонально-обусловленная гипергликемия (гипертиреоз, сахарный диабет, семейный полиэндокринный аденоматоз, акромегалия, феохромоцитома, болезнь Иценко-Кушинга).
- Гипергликемия центрального происхождения (отравления, травмы головного мозга с кровоизлияниями в ІV желудочек мозга, энцефалит, опухоли).
- Психогенные расстройства (стресс).
- Заболевания поджелудочной железы (панкреатит), печеночная недостаточность.
- Глубокая недоношенность ребенка.
- Гипергликемия на фоне развития различных критических состояниях.
- Алиментарно-обусловленная гипергликемия (расстройства питания — булимия/длительное избыточное потребление легкоусваивающихся углеводов; синдром Прадера-Вилли — предрасположенность на фоне ожирения к развитию инсулинрезистентного СД в детском возрасте; липодистрофия Сайпа-Лоренса — предрасположенность к развитию СД2Т; синдром Урбаха-Вите — склонность к гипергликемии натощак).
- Лекарственно-индуцированная гипергликемия (глюкокортикостероиды, антипсихотики второго поколения, станины, тиазидные диуретики, ингибиторы кальциневрина и др.).
К факторам риска развития нарушений углеводного обмена относятся:
- Наличие родства с больными СД2.
- Возраст 40 лет и старше с ИМТ ≥25 кг/м.
- Низкая (недостаточная) физическая активность.
- Лица с артериальной гипертензией, ИБС.
- Синдром поликистозных яичников.
Симптомы
Особенностью предиабета является отсутствие четкой специфической клинической симптоматики, характерной для сахарного диабета, что обусловлено в первую очередь сохраненным обеспечением энергией тканей и органов и незначительной глюкозурией. В редких случаях симптомы гипергликемии на этапе НГН и НТГ проявляются в виде неспецифических жалоб пациента на повышенную утомляемость, снижение трудоспособности, ухудшение заживления раневых дефектов.
К косвенным признакам гипергликемии на ранней стадии относят:
- ожирение или избыточную массу тела;
- артериальную гипертензию;
- нарушения со стороны сердечно-сосудистой системы;
- атерогенную дислипидемию (повышение уровней триглицеридов и снижение уровня холестерина за счет ЛПВП (липопротеинов высокой плотности);
- повышение содержания мочевой кислоты в крови (гиперурикемия);
- нарушение фибринолиза.
При осмотре у большинства пациентов с преддиабетом отмечается увеличение окружности талии до показателей >94 см у лиц мужского пола и >80 см у женщин. При этом, жировая масса распределена преимущественно на туловище при ее относительном уменьшении в области бедер/ягодиц.
Анализы и диагностика
С целью диагностики предиабетного состояния проводится ряд тестов:
- Исследование уровня глюкозы в крови натощак.
- Тест на толерантность к глюкозе.
- Тест на гликозилированный гемоглобин.
Лечение
У большинства пациентов с предиабетом в последующие годы развивается СД 2-го типа, в связи с этим необходимо серьёзно отнестись к этому состоянию. Немедикаментозные методы лечения предусматривают:
- Рациональное питание со снижением калорийности рациона.
- Борьбу с ожирением. Снижение веса на каждый килограмм приводит к снижению риска развития диабета на 16%, снижению риска ангиопатий и сердечно-сосудистых заболеваний.
- Физические нагрузки до 30 минут ежедневно.
В большинстве случаев этих мероприятий достаточно для контроля уровня сахара, и они значительно снижают риск развития диабета. Согласно рекомендациям, нужно стараться достичь показаний гликированного гемоглобина менее 7%. Если диета и физические нагрузки не дают желаемого результата, тогда пациентам рекомендуется медикаментозное лечение. При преддиабете чаще всего назначается Метформин, применение которого является профилактикой сахарного диабета. Основное действие препарата направлено на уменьшение продукции глюкозы печенью и повышение чувствительности мышц и печени к инсулину. В результате ткани активно утилизируют глюкозу, а это улучшает секрецию инсулина поджелудочной железы. Данный препарат не приводит к гипогликемии и не стимулирует секрецию инсулина. Метформин снижает HbA1c на 1,5%. Кроме этого, благоприятно влияет на обмен липидов: снижает содержание холестерина, триглицеридов и липопротеинов низкой плотности. При приеме препарата вес остается стабильным или умеренно снижается.
Наиболее часто при предиабете применяется метформин обычного высвобождения, который принимают 2 раза в день для улучшения секреции инсулина. Препарат Глюкофаж начинают принимать с 500 мг один раз в сутки вечером, а потом к концу первого месяца увеличивают до 850 мг 2 раза в день. При непереносимости этой формы метформина назначают пролонгированный препарат 750 мг по 2 таблетки вечером. Максимально эффективной дозой является 1000 мг 2 раза в день, но чаще всего 850 мг дважды в день. Чем выше доза, тем больше вероятность побочных эффектов со стороны желудочно-кишечного тракта. Эти побочные эффекты ограничивают повышение дозы препарата.
При неэффективности препарата или увеличении уровня гиперкликемии, что свидетельствует о наличии сахарного диабета, лечение проводится различными препаратами, которые подбираются индивидуально. Выбранный гипогликемический препарат должен поддерживать целевой уровень гликемии длительное время. Это могут быть Хлорпропамид, глибенкламид (Манинил, Глиданил, Эуглюкон, Даонил), репаглинид (Диаглинид, НовоНорм), Натеглинид. Прогрессирующий характер заболевания требует комбинированного лечения для достижения гликемии. Также не исключается назначение инсулина.
Показания к назначению инсулина:
- впервые выявленный диабет в стадии декомпенсации при уровне HbA1c>9%;
- отсутствие контроля над гликемией комбинацией препаратов;
- наличие противопоказаний к применению сахароснижающих препаратов;
- необходимость оперативного вмешательства и обострения хронических заболеваний.
У больных всегда имеется опасность декомпенсации углеводного обмена, что проявляется гипо- или гипергликемическими коматозными состояниями.
Если известно, что у больного диабет, но трудно установить причину коматозного состояния, рекомендуется эмпирическое струйное введение глюкозы 40% от 20 до 60 мл. Если у больного состояние гипогликемии, это улучшит его состояние и позволит дифференцировать эти два коматозных состояния. При гипергликемической коме это количество глюкозы почти не скажется на состоянии больного. Быстро некупированная гипогликемия смертельна для пациента. Базисными препаратами для больных в коме, если невозможно определить уровень сахара, являются внутривенно вводимые Витамин В1 100 мг, глюкоза 40% 60 мл и блокатор опиоидных рецепторов Налоксон 0,4-2 мг.
Следует отметить, что гипергликемические коматозные состояния бывают чаще и обусловлены выраженным дефицитом инсулина. Кетоацидотическая кома является осложнением СД 1 типа. Состояние характеризуется повышением сахара более 14 ммоль/л, кетонемией и ацидозом (рН меньше 7,35). Диабетический кетоацидоз может развиваться в течение нескольких часов или нескольких дней, в виде постепенного ухудшения состояния и нарастания декомпенсации. Причина резкого дефицита инсулина:
- неадекватная терапия инсулином;
- уменьшение дозы или количества инъекций;
- сильный стресс;
- травмы;
- хирургические вмешательства;
- инфекции;
- инфаркт миокарда, нарушения мозгового кровообращения.
Первая помощь при гипергликемии прежде всего заключается во введении инсулина малыми дозами, что позволяет постепенного снизить уровень гликемии. В состоянии кетоацидотической комы используют инсулины короткого действия. Если за 2-4 часа не удается снизить гипергликемию, доза инсулина увеличивается.
Диабетический кетоацидоз корригируется также введением жидкости и электролитов, поэтому первая помощь обязательно включает:
- Восстановление объема жидкости. Обычно дефицит жидкости составляет 3-5 л, который нужно полностью восполнить. С этой целью вводят 2-3 л физиологического раствора за первые 2-3 часа.
- При повышении концентрации натрия назначается внутривенно 0,45% раствора Хлорида натрия.
- Коррекция содержания в крови калия. Калия хлорид вводят, ориентируясь на уровень калия в крови. При его уровне ниже 3 ммоль/л вводят 3 гр. сухого вещества калия хлорида в час, с при уровне 6 ммоль/л прекращают введение. При исходной гиперкалиемии растворы, содержащие калий, не вводят до понижения его уровня.
- Введение Бикарбоната натрия для коррекции кетоацидоза проводят только при рН крови ниже 7,0, поскольку имеется высокий риск алкалоза. При невозможности определения рН введение бикарбоната натрия запрещено.
- При снижении артериального давления возможно переливание крови или плазмозамещающих растворов, если восполнение объема жидкости не дает нужного эффекта.
- При гиперкоагуляции вводятся низкомолекулярные гепарины.
- Большое значение при кетоацидотической коме — это лечение заболеваний, послуживших причиной ее развития и инфекционных заболеваний. В случае подозрения на инфекцию назнаются антибиотики широкого спектра.
Доктора
Лекарства
- Сахароснижающие препраты: Глюкофаж, Сиофор, Глюкофаж Лонг, Метформин-Тева, Хлорпропамид, Манинил, Глиданил, Эуглюкон, Даонил, Диаглинид, НовоНорм, Натеглинид.
- Инфузионные растворы: Натрия хлорид 0,9%, Калия хлорид.
Процедуры и операции
Не проводятся.
Гипергликемия у детей
Углеводы играют большую роль в развитии и росте ребенка и являются обязательным и емким компонентом пищи. Они включаются почти во все виды обмена: нуклеиновых кислот, белков, липидов нуклеозидов. Углеводы необходимы для оптимальной жизнедеятельности, особенно для функции головного мозга. Учитывая высокую интенсивность метаболизма у детей, даже незначительные отклонения в обмене углеводов вызывают нарушение других видов обмена.
Причинами гипергликемии в детском возрасте являются:
- нейрогенные расстройства;
- различные эндокринопатии;
- патология печени;
- психогенные факторы;
- переедание.
В неонатальном периоде чаще встречается гипергликемия которая, обнаруживается у 20-80% недоношенных детей с весом меньше 1500 г. Это состояние — прогностически неблагоприятный признак в этом периоде, который может привести к смерти. Основная причина гипергликемии — избыточное вливание растворов глюкозы при интенсивной терапии. Также не исключается, как причина, инфекционный процесс. Гипергликемии часто встречаются у детей, которые перенесли асфиксию и имели дыхательные расстройства. Повышение уровня сахара может быть проявлением преходящего неонатального диабета (снижение функции поджелудочной железы).
Эндокринопатии связаны с повышенной активностью гипергликемизирующих гормонов: при избытке глюкагона активируется образование глюкозы из аминокислот и интенсивный распад гликогена, что сопровождается повышением сахара в крови. Избыток глюкокортикостероидов стимулирует образование глюкозы, а избыток катехоламинов стимулирует распад гликогена. При гипертиреозе усиливается гликогенолиз (расщепление гликогена), тормозится гликогенез (образование гликогена из глюкозы, стимулируется образование глюкозы и ее всасывание в кишечнике.
Повышенная секреция соматотропного гормона усиливает расщепление гликогена и тормозит расходование глюкозы. Нейро- и психогенные расстройства вызывают активацию симпатоадреналовой системы, надпочечников и выброс гормонов щитовидной железы. Гормоны этих систем активируют расщепление гликогена в печени и образование избытка глюкозы.
Переедание (длительное время потребление чрезмерного количества простых углеводов) рассматривается как причина гипергликемии. При этом глюкоза быстро всасывается в кишечнике, повышается ее уровень в крови, а печень не в состоянии преобразовать ее в гликоген в таком количестве. При нарушении функции печени всегда возникает преходящая гипергликемия после еды, что связано с неспособностью клеток печени быстро утилизировать глюкозу.
Гипергликемия проявляется у детей гипергликемическим синдромом и гипергликемической комой.
Гипергликемический синдром включает:
- Стойкое повышение уровня сахара до 10,5–11,5 ммоль/л.
- Выявление сахара в моче (глюкозурия, чего не должно быть в норме).
- Выраженная, неутолимая жажда (полидипсия).
- Полиурия — обильное мочеиспускание (выделение мочи более 3 л/день) вследствие увеличения клубочковой фильтрации, повышения осмоляльности мочи и уменьшения реабсорбции (обратного всасывания) воды в канальцах.
- Сухость кожи и признаки обезвоживания в следствие полиурии.
- Снижение артериального давления в результате потери жидкости и уменьшения сердечного выброса.
- Гипергликемическая (гиперосмолярная) кома у детей развивается при сахарном диабете при недостстке инсулина. Отмечается повышение сахара 22–28 ммоль/л и более. Гипергликемия вызывает повышение осмолярности плазмы. Нарастание осмолярности вызывает увеличение проницаемости гематоэнцефалического барьера, что вызывает неврологическую симптоматику. У новорожденных повышенная осмолярность не только угнетает ЦНС и вызывает отёк мозга, но и вызывает кровоизлияния внутрь желудочков мозга. У новорожденных с повышенным уровнем непрямого билирубина увеличивается его нейротоксичность.
Нарушение функции ЦНС полностью зависит от уровня повышения сахара:
- угнетение сознания;
- тонико-клонические судороги;
- обезвоживание;
- дыхательная недостаточность;
- апноэ;
- нарушения сердечно-сосудистой системы;
- развитие комы.
Диета

Диета 9-й стол
- Эффективность: лечебный эффект через 14 дней
- Сроки: постоянно
- Стоимость продуктов: 1400 - 1500 рублей в неделю

Диета при инсулинорезистентности
- Эффективность: лечебный эффект через месяц
- Сроки: постоянно
- Стоимость продуктов: 1500 руб. в неделю
Основные принципы питания пациентов с гипергликемией включают:
- Снижение общей калорийности до 1500 ккал в день.
- Исключение простых углеводов (сахар, сладости, выпечка, сладкие десерты, кондитерские изделия, мороженое, варенье, сгущенное молоко, сладкие напитки).
- Ограничение потребления жиров из-за их высокой калорийности.
- Увеличение количества белков, а также клетчатки до 30 г/сутки за счет овощей с низким гликемическим индексом.
Гликемический индекс отражает скорость расщепления углеводов до сахара и поступление в кровоток. Продукты с высоким индексом резко повышают уровень сахара в крови, а их преобладание в рационе будет сопровождаться постоянной гипергликемией. В рационе пациентов должны преобладать продукты, содержащие клетчатку, которая медленно переваривается не дает резких скачков повышения сахара в крови. Это могут быть зеленые овощи, листовой салат, все виды капусты, несладкие фрукты, бобовые, цельнозерновые продукты.
Исключаются или резко ограничиваются овощи, имеющие высокий индекс: картофель, морковь, свекла, томаты. Более подробные рекомендации можно найти в статьях Диета при повышенном сахаре крови, Диета 9-й стол и Диета при инсулинорезистентности.
Профилактика
- Здоровое питание.
- Снижение веса и постоянный контроль веса.
- Повышение физической активности.
- Выявление групп высокого риска (наличие абдоминального ожирения, наследственность по сахарному диабету, нарушение липидного обмена, повышенное давление, наличие жировой дистрофии печени, поликистоз яичников) и контроль в этой группе уровня сахара.
- Выявление больных с нарушенной толерантностью к глюкозе, гликемией натощак или HbA1C от 5,7-6,4%.
- Этим пациентам особенно важно соблюдать диету и повысить физическую активность.
- Периодический осмотр врачом (раз в полгода) и решение вопроса о приеме метформина при неэффективности немедикаментозного лечения.
Последствия и осложнения
- Микро- и макрососудистые изменения.
- Дислипидемия.
- Кардиоваскулярные болезни.
- Артериальная гипертензия.
- Нарушения свертываемости крови.
- Развитие сахарного диабета с возможными его осложнениями (комы).
Прогноз
При постоянном выполнении рекомендаций по диетическому питанию и повышению физической активности прогноз благоприятный. В случае развития кетоацидотической комы смерть наступает у 16% больных, с возрастом этот процент увеличивается.
Список источников
- Демидова Т.Ю., Галиева O.P. Профилактика и управление предиабетическими нарушениями углеводного обмена у больных с метаболическим синдромом. «Ожирение и метаболизм», №4 (13), 2007; С.19-С.24.
- Недогода С. В., Барыкина И. Н., Саласюк А. С., Смирнова В. О., Попова Е. А. Преддиабет: основные причины, симптомы, профилактика и лечение//Лекарственный вестник № 2 (70). 2018. Том 12.
- Актуальные вопросы эндокринологии в терапевтической практике: рук. для врачей / Под ред. М. Н. Калинкина, Л. В. Шпак. — Тверь: Фактор и К, 2014. — 698 с.
- Пасиешвили Т.М., Коряк В.В. Пациент с гипергликемией на приеме семейного врача / Восточноевропейский журнал внутренней и семейной медицины. — 2018.— № 2.— с. 35-39.
- П.Ф. Литвицкий, Л.Д. Мальцева Расстройства углеводного обмена у детей: гипогликемия, гипергликемия, гликогеноз, агликогеноз, гексоземия /Вопросы современной педиатрии. — 2017.- ТОМ 16/ № 5 с. 362-368.





 Глюкофаж
Глюкофаж Глюкофаж Лонг
Глюкофаж Лонг Сиофор
Сиофор Манинил
Манинил НовоНорм
НовоНорм















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...