Гипоксия головного мозга
Общие сведения
Гипоксия представляет собой патологическое состояние, характеризующееся недостаточным содержанием кислорода в тканях и крови (гипоксемия) или нарушением процессов его утилизации при биологическом окислении с развитием вторичных неспецифических функциональных/метаболических расстройств и последующей реакцией адаптации.
Термином «гипоксия (hypoxia) принято обозначать различные варианты кислородной недостаточности, но иногда в литературе выделяют термин «гипоксемия», означающую понижение напряжения О2 в крови, «аноксемия» — отсутствие в крови О2 и «аноксия» — отсутствие О2 в тканях, однако истинная аноксемия/аноксия наблюдается крайне редко. Практически аноксия встречается лишь в условиях лаборатории. Достаточно часто в обиходе можно услышать выражения «гипоксия мозга», «гипоксия сердца».
Что это означает? Это значит, что структуры мозга или сердечная мышца испытывают недостаток кислорода. Однако, необходимо отличать гипоксию от ишемии, при которой первично отмечается снижение величины объемного кровотока в тканях, что сопровождается закономерным уменьшением напряжения О2. При ишемии остро развивается недостаточность синтеза АТФ, и она является, результатом, в основном, уменьшения поступления энергетических субстратов (глюкозы) в ткани в отличие от гипоксии, при которой постепенно снижается синтез АТФ в результате у снижения напряжения кислорода в тканях. Поэтому повреждение тканей при развитии ишемии развивается быстрее, чем в случаях гипоксии.
Важно отметить, что не все органы и ткани организма имеют одинаковую чувствительность к недостатку О2. Наиболее остро реагирует ЦНС и прежде всего кора головного мозга, которая реагирует даже на незначительный недостаток кислорода в мозге, а в случаях существенного снижения напряжения кислорода в мозговой ткани развиваются грубые/необратимые изменения. Достаточно чувствителен к недостатку кислорода и миокард.
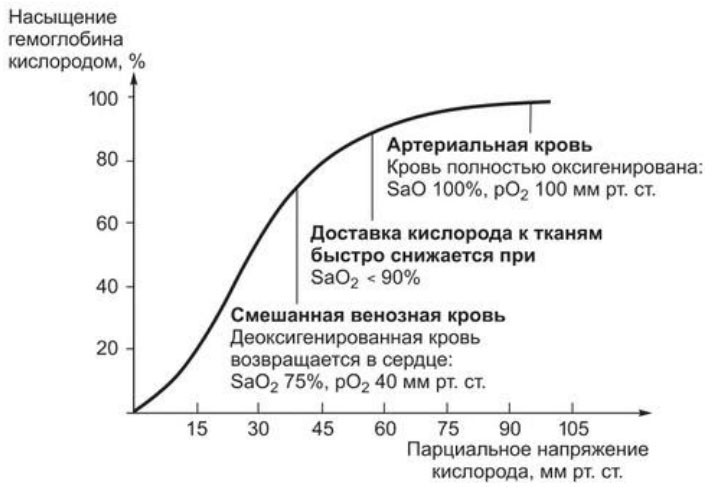
В норме между капиллярной кровью и альвеолярным воздухом существует равновесие и давление О2 в конце легочных капилляров практически не отличается от давления О2 в альвеолярном воздухе. Кислород с кровью переносится к тканям, где он выходит из капилляров и по градиенту парциального давления поступает в клетки. После чего РО2 в венозной крови снижается и становится (в среднем на 55 мм рт. ст.) меньше, чем в артериальной. Кислород в крови связан, в основном, с гемоглобином, и только незначительная часть его растворена в плазме. При этом, 1 г гемоглобина при полном насыщении связывает 1,3 мл кислорода. При дыхании воздухом в норме сатурация О2 составляет около 98%. Связывание гемоглобина с кислородом зависит от давления О2 и эта зависимость описывается S-образной кривой (рис. ниже) диссоциации оксигемоглобина.
Необходимо учитывать, что гипоксия не должна всегда рассматриваться только как патологический процесс. Человек в своей повседневной деятельности часто испытывает воздействие на себе так называемой «физиологической гипоксии», которая может формироваться при интенсивной мышечной работе в скелетной мускулатуре, при выраженном умственном напряжении в мозговой ткани, а также в органах ЖКТ, печени, почках при чрезмерной физиологической активности этих органов (гипоксия нагрузки). Важно учитывать, что периодически возникающая физиологическая гипоксия в различных тканях часто выступает в роли натурального раздражителя, который активирует различные реакции организма, в том числе и рефлекторные, изменяющие в целом активность организма и органов-мишеней.
Организм здорового человека в большинстве случаев подвергается воздействию экзогенной острой гипоксии, которая обусловлена, как правило, снижением парциального давления О2 в вдыхаемом воздухе/смеси газов во время экстремальных состояний в отдельных профессиях/спорте (летчики, водолазы, высокогорные туристы, альпинисты, подводники). С понятием острой гипоксии связана и экстремальная медицина (острые кровопотери, травмы, инфаркты, инсульты, отравления, воздушно-капельные инфекции, эндогенные/экзогенные интоксикации и др.).
Характеристика адаптивных реакций при гипоксиях (острой и хронической)
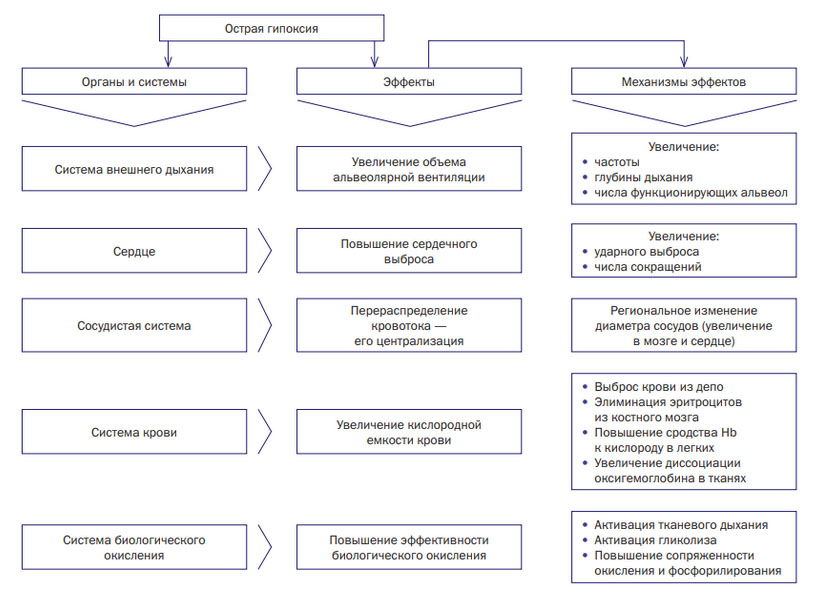
Гипоксия любого типа, вызванная различными факторами, сопровождается немедленным/отсроченным включением характерных приспособительных реакций на всех уровнях — поведенческом, системном/органном, молекулярно-клеточном, направленных на сохранение гомеостаза. В структуру адаптационной системы при гипоксии входят сердце/сосудистая система, легкие, кровь, регуляторные системы и системы биологического окисления. В условиях развития острой гипоксии механизмы адаптации имеют срочный/функциональный характер, в то время как при хронической гипоксии задействована долговременная структурная адаптация.
Реакции адаптации при острой гипоксии
Система внешнего дыхания
Адаптация обеспечивается за счет углубления/учащения дыхательных экскурсий и вовлечения в дыхательный процесс резервных альвеол с адекватным одновременным увеличением легочного кровотока. При этом, минутный объем вентиляции/перфузии может возрастать в 10-15 раз по отношению к спокойному состоянию. Появление гипер/тахипноэ обеспечивается путем активации периферических/центральных хеморецепторов на фоне гипоксии, изменений газового состава крови, гиперкапнии и ацидотических сдвигов крови.
Сердце/сосудистая система
В ответ на недостаток кислорода происходит выброс адаптивных гормонов, резко активируется симпатоадреналовая система, что вызывает тахикардию, повышение МОК, объемной/линейной скорости кровотока, усиленный выброс депонированной крови. При этом, на фоне выброса катехоламинов и активации симпатоадреналовой системы развивается так называемый «феномен перераспределения кровотока», способствующий сужению артериол и снижению притока крови к подавляющему большинству периферических органов/тканей (органы брюшной полости, подкожная клетчатка, мышцы). Как следствие усиливается централизация кровотока в сосудах сердца, мозга, дыхательных мышцах.
Система крови
Со стороны системы крови отмечаются количественные/качественные сдвиги. Количественные адаптивные изменения происходят под воздействием высокой концентрации в крови кортикостероидных/тиреоидных гормонов/катехоламинов и выражаются в увеличении массы циркулирующей крови за счет повышенного выброса из костного мозга эритроцитов/форменных элементов крови из депо. Качественные изменения обусловлены увеличением сродства Hb к кислороду в капиллярах легких.
Системы биологического окисления
Адаптация происходит за счет активации метаболизма и характеризуется улучшением эффективности усвоения кислорода и различных субстратов окисления тканями организма, доставки субстратов окисления к митохондриям, увеличением сопряжения процессов фосфорилирования/окисления и резкой активацией гликолиза.
Ниже на рисунке приведены реакции адаптации при острой гипоксии.
Реакции адаптации при хронической гипоксии
Система внешнего дыхания
В основе обеспечения достаточного уровня газообмена — увеличение мощности дыхательной мускулатуры и емкости грудной клетки, возрастание площади альвеол, численности капилляров в перегородках между альвеолами, активация диффузионной функции альвеолярно-капиллярных мембран.
Сердце/сосудистая система
Базируется на гипертрофии миокарда (увеличивается скорость и сила процессов сокращения/расслабления миокарда, увеличивается объем сердечного выброса, повышается скорость трансмембранных процессов и скорость взаимодействия миозина и актина в миофибриллах кардиомиоцитов). Обеспечение требуемого уровня перфузии тканей кровью осуществляется за счет увеличения количества капилляров, развития артериальной гиперемии.
Система крови
Адаптационные реакции происходят в костном мозге за счет усиление эритропоэза (усиленной выработки почками эритропоэтина). В периферической крови повышается содержание эритроцитов до уровня 6-7 млн и гемоглобина (до уровня 170-180 г/л).
Эндокринная система
Адаптация осуществляется за счет повышения чувствительности клеточных рецепторов к гормонам, что способствует уменьшению их синтеза в железах внутренней секреции. На этом фоне повышается уровень чувствительности гипоталамо-гипофизарно-надпочечниковой системы, что существенно ограничивает патогенные эффекты механизмов стресс-реакций.

Реакции адаптации при хронической гипоксии
Патогенез
Поскольку патогенез каждого вида гипоксии различен и в пределах статьи их рассмотреть не представляется возможным рассмотрим лишь экзогенной гипоксии. Независимо от причины этого вида гипоксии к основным звеньям ее патогенеза относятся:
- Артериальная гипоксемия. Снижение напряжения О2 в артериальной крови является инициирующим и главным звеном экзогенной гипоксии. Развивающаяся гипоксемия приводит к уменьшению насыщения гемоглобина кислородом и общего содержания кислорода в крови, что и вызывает нарушения метаболизма/газообмена в тканях.
- Гипокапния (снижение в крови напряжения углекислого газа). Возникает вследствие компенсаторной гипервентиляции лёгких, обусловленной гипоксемией.
- Газовый алкалоз как результат гипокапнии, сменяющийся ацидозом.
- Артериальная гипотензия. Снижение системного АД, сочетающееся с гипоперфузией тканей. CO2 является одним из основных регуляторов тонуса сосудов мозга, а выраженное снижение CO2 вызывает сужение просвета артериол мозга, сосудов сердца и существенное снижение их кровоснабжения. Такие изменения являются причиной расстройств жизнедеятельности организма (обморока/коронарной недостаточности).
- Одновременно с такими отклонениями происходит нарушение ионного баланса (гипернатриемия/гипокальциемия/гипокалиемия) в биологических жидкостях и тканевых клетках (в межклеточной жидкости, ликворе, лимфе, плазме крови).
Классификация
В основу классификации типов гипоксии положено нескольких критериев — причины развития, скорость их развития, выраженность расстройств в организме, длительность.
По причине развития различают:
- экзогенные типы гипоксии (нормо/гипобарическую);
- эндогенные типы гипоксии (респираторная, циркуляторная, гемическая, тканевая, перегрузочный тип гипоксии, субстратный тип гипоксии, смешанная гипоксия).
По степени выраженности расстройств жизнедеятельности организма выделяют:
- легкую степень;
- умеренную (среднюю) степень;
- тяжелую степень;
- критическую (летальную).
По скорости возникновения/длительности гипоксического состояния выделяют:
- Молниеносную —возникает в течение секунд после воздействия причинного фактора.
- Острую — развивается в течение несколько минут
после воздействия причинного фактора (острая дыхательная недостаточность, острая кровопотеря). - Подострую — развивается на протяжении нескольких часов в пределах первых суток (при отравлениях бензолом, нитратами, окислами азота).
- Хроническую — период развития от нескольких суток до нескольких лет (при дыхательной/сердечной недостаточности, хронической анемии).
Причины
Причины каждого типа гипоксии различны и кратко представлены ниже.
Экзогенные типы гипоксии (нормо/гипобарическая разновидности)
Причиной гипоксии экзогенного типа является уменьшение в воздухе, поступающем в организм парциального давления кислорода. Гипоксия этого типа может развиваться при нормальном барометрическом давлении (нормобарическая гипоксия) или же при снижении барометрического давления (гипобарическая гипоксия). Причинами нормобарической гипоксии являются условия, способствующие ограничению поступления кислорода с воздухом в организм на фоне нормального барометрического давления:
- Нарушение подачи/регенерации воздуха для дыхания в глубинных/летательных аппаратах, автономных костюмах спасателей, летчиков, пожарников, водолазов.
- Нахождение людей в плохо вентилируемом/небольшом замкнутом пространстве (лифте шахте, колодце).
- В случаях нарушения методики проведения искусственной вентиляции легких.
Причинами гипобарической гипоксии является сниженное барометрическое давление. Гипоксическая гипоксия развивается преимущественно при подъеме человека на высоту более 3000–3500 м (гипоксическая гипоксия наблюдается при снижении давления O2 воздуха до 100 мм рт. ст.) или в условиях барокамеры. В таких условиях может развиваться:
- Горная болезнь, которая наблюдается при пешем подъеме человека в горы, где его организм подвергается воздействию пониженного содержания кислорода в воздухе и барометрического давления, а также выраженной физической нагрузке, повышенной инсоляции, охлаждению.
- Высотная болезнь — развивается при поднятии человека в открытых летательных аппаратах на большую высоту или в случаях снижения давления в барокамере.
- Декомпрессионная болезнь (кессонная) наблюдается при резком снижении барометрического давления при быстром подъеме человека с больших глубин на поверхность.
Эндогенные типы гипоксии
Причинами эндогенных гипоксий являются в большинстве случаев патологические процессы в организме человека и болезни, способствующих недостаточному транспорту кислорода, субстратов обмена веществ к различным органам или использования их тканями. Также гипоксии этого типа могут развиваться в результате существенного возрастания потребности организма в энергии при чрезмерной физической/умственной нагрузке.
Дыхательная гипоксия
Основной причиной дыхательной гипоксии является дыхательная недостаточность (недостаточность газообмена в легких), которая чаще всего вызывается гиповентиляцией альвеол; снижением диффузии через аэрогематический барьер кислорода; гипоперфузией ткани легких кровью.
Циркуляторная гипоксия (локальная и системная)
Основной причиной циркуляторной гипоксии является недостаточность кровоснабжения органов/тканей. Причинами локальной гипоксии чаще всего являются местные расстройства кровообращения в виде ишемии, венозной гиперемии, стаза, регионарные расстройства процесса диффузии кислорода к клеткам. Причинами системной гипоксии являются преимущественно сердечная недостаточность, гиповолемия, генерализованные снижения тонуса стенок артериол/венул.
Гемическая гипоксия
Причиной кровяной (гемической) гипоксии является снижение кислородтранспортирующей функции крови, т. е. снижение эффективной кислородной емкости, обуславливающей недостаток кислорода в крови пациента.
Тканевая гипоксия
Основные причины тканевой гипоксии — факторы, нарушающие процесс/снижающие эффективность:
- утилизации клетками тканей кислорода;
- сопряжения в митохондриях процессов фосфорилирования и окисления.
Субстратный тип гипоксии
Основная причина ее развития дефицит субстратов биологического окисления (глюкозы) в клетках при отсутствии существенных нарушений доставки кислорода к клеткам.
Перегрузочный тип гипоксии
Причина — длительное (значительное) увеличение функции органов, систем и тканей. Наиболее часто развивается в ситуациях, вызванных продолжительным/повышенным функционированием скелетных мышц и миокарда.
Симптомы
Недостаток кислорода в организме может манифестировать различными симптомами в зависимости от степени выраженности гипоксии и конкретного заболевания, ее вызывающего. Так, при острой гипоксии вначале появляются симптомы кислородного голодания мозга в виде снижения критического/логического мышления, ощущения дискомфорта, дискоординации движений, расстройства сознания. Симптомы гипоксии головного мозга могут манифестировать появлением различных «бульбарных расстройств».
При подострых формах гипоксии отмечается повышенная сонливость, быстрая утомляемость, ухудшение памяти, снижение концентрации внимания, головная боль, периодические головокружения. Гипоксия миокарда может проявляться снижением артериального давления, тахикардией, увеличение сердечного выброса; бледностью/синюшностью кожных покровов, увеличением глубины/частоты дыхания или наоборот редким и поверхностным дыханием, отечностью нижних конечностей. При этом симптомы могут быть различной степени выраженности и значительно варьировать. В качестве примера более подробно будут рассмотрены симптомы горной болезни.
Горная болезнь
Экзогенная острая гипоксия с гипобарией, как уже указывалось, может развиваться по причине снижения общего атмосферного давления, что имеет место при подъеме в горы, особенно при отсутствии акклиматизации (горная болезнь) или в случаях полетов в летательных негерметизированных аппаратах (высотная болезнь). При оценке влияния гипоксии на физиологические процессы важно понимать, что скорость/выраженность реакции организма на снижение давления определяются некоторыми факторами: степенью гипобарии; скоростью снижения давления; продолжительностью гипобарии; индивидуальной чувствительностью лиц к кислородной недостаточности; физическим состоянием организма. Также важно учитывать, что в условиях высокогорья помимо гипобарии/гипоксии на человека оказывает дополнительное влияние комплекс природных факторов — «горный комплекс», включающий низкую влажность воздуха, воздействие низкой температуры, высокую солнечную радиацию/ионизацию воздуха, ветер и высокую физическую нагрузку.
Для подавляющего большинства нетренированных людей высота, на которой сохраняется нормальный уровень парциального давления кислорода в атмосфере, и нормальная умственная деятельность составляет 3000 м, но первые изменения самочувствия при осуществлении подъема у человека отмечаются уже на высоте 2200-2500 м. Отмечается легкое недомогание, головная боль, головокружение, сонливость, тошнота. Объективно — учащение дыхания, незначительная тахикардия, реже — появление эйфории.
На высоте высоты 3500-4000 м отмечается возникновение одышки, расстройство чувствительности, поведение напоминает состояние алкогольного опьянения. Могут появляться приступы удушья, дыхание становится аритмичным. У некоторых лиц развивается некардиогенный отек легкого. При подъёме на высоту 5000 и более метров появляется острая физическая слабость, бледность кожных покровов, головокружение, тахикардия, сильная одышка, интенсивные головные боли, кровотечения из ушей/носа. Возможны психические расстройства. У пострадавших лиц возникает чувство обреченности/беспомощности, черты лица заостряются, могут появляться клонические судороги.
На фоне низких температур может быстро (8-12 часов) возникать отек легких/головного мозга. Эти осложнения развиваются преимущественно ночью что обусловлено:
- снижением активности ЦНС, что на фоне дыхательного ацидоза способствует ослаблению дыхательной функции;
- усилением венозного возврата (из-за смены положения тела) в верхнюю половину туловища;
- повышением тонуса блуждающего нерва, что усиливает бронхоспазм.
Анализы и диагностика
Диагностика гипоксии включает такие исследования как:
- Пульсоксиметрия, определяющая процентную насыщаемость крови кислородом.
- Общий анализ крови.
- ЭКГ.
- УЗИ/эхокардиография.
Лечение
Лечение гипоксии существенно варьирует в зависимости от типа гипоксии и состояний/заболеваний ее вызвавших. Лечебные мероприятия должны быть направлены на устранение причины гипоксии, борьбу с недостатком кислорода, коррекцию изменений в системе гомеостаза. В ряде случаев лечение гипоксии головного мозга (экзогенная гипоксия) будет эффективным при применение кислородного оборудования (кислородные подушки, аппараты, кислородные баллончики), что позволяет достаточно быстро купировать клиническую симптоматику со стороны ЦНС. Лечение кислородного голодания мозга при дыхательной гипоксии требует назначение антигипоксантов, бронхорасширяющих препаратов, дыхательных аналептиков, использование концентраторов кислорода.
При гемической гипоксии показана стимуляция кроветворения, переливание крови, лечение кислородом. При циркуляторной гипоксии назначаются сердечные гликозиды, антиагреганты, антикоагуллянты. В ряде случаев — кислородотерапия. При тканевой гипоксии — искусственная вентиляция легких, антидоты (при отравлении), препараты, улучшающие утилизацию тканями кислорода, гипербарическая оксигенация.
Более подробно рассмотрим лечение горной болезни. При острой горной болезни (ОГБ) лечебные мероприятия представлены ниже.
Сброс высоты. Это лучший метод лечения (если он возможен). Высоту следует сбрасывать насколько это возможно до исчезновения симптомов. Требуемые показатели сброса высоты могут существенно варьировать для различных лиц, но, как правило симптомы купируются уже после сброса высоты в пределах 500—1000 метров.
Кислородотерапия. Представляет качественную альтернативу сбросу высоты. Кислород должен подаваться с малой скоростью потока через назальную канюлю до поднятия SpO2 до значений >90%.
При легких проявлениях горной болезни показаны прием жидкости (чаи, соки); противорвотные препараты (Реглан, Метоклопрамид); ненаркотические анальгетики (Ибупрофен, Парацетамол, Аспирин); диуретики (Ацетазоламид, Диакарб).
В тяжелых случаях – срочный спуск пострадавшего вниз (кислородная маска в смеси с углекислым газом: 5-7% СО2+O2). Назначается Ацетазоламид в дозе 125-250 мг 2 раза в день, Дексаметазон сразу перорально 8 мг, затем каждые 6 часов по 4 мг в течение суток до полного купирования симптомов. Для снижения температуры до 37°C назначаются жаропонижающие препараты (Ибупрофен, Парацетамол, Аспирин). При головной боли — ненаркотические анальгетики; для купирования гастроинтестинальных симптомов — противорвотные препараты.
Также важно не допускать таких патологических состояний как обезвоживание, гипотермия, гипогликемия, гипонатриемия.
Следует учитывать, что медикаментозные манипуляции не должны являться отсрочкой для спуска пациента вниз, в противном случае появляется высокий риск развития отека легких/головного мозга.
Лечение кислородного голодания народными средствами
К сожалению, лечение гипоксии народными средствами неэффективно. Предлагаемые средства (березовый сок, настойка из почек/листьев берёзы, настойка боярышника, отвар/настойка из настойки из ягод /листьев брусники и др.) скорее можно отнести к общеукрепляющим средствам.
Доктора
Лекарства
- Противорвотные препараты (Реглан, Метоклопрамид).
- Ненаркотические анальгетики (Ибупрофен, Парацетамол, Аспирин).
Диуретики (Ацетазоламид, Диакарб). - Жаропонижающие препараты (Ибупрофен, Парацетамол, Аспирин).
- Глюкокортикостероиды (Дексаметазон).
Процедуры и операции
Отсутствуют.
Диета
Отсутствует, однако в случаях развития хронической гипоксии, вызванной тем или иным патологическим состоянием/заболеванием диетическое питание, может входить в комплексное лечение.
Профилактика
Профилактика ОГБ должна включать прежде всего оценку степени риска индивидуально для каждого участника, собирающегося на большую высоту (см. таблицу ниже).

Для лица низкого риска необходимость в профилактическом приеме препаратов отсутствует и участникам необходимо сосредоточиться на соблюдении графика постепенного набора высоты. Так, на высотах 3000 и более метров участникам не следует повышать высоту остановки на ночлег более чем на 500 метров/день с обязательным днем отдыха. При невозможности соблюдения этого требования (не позволяют рельеф и другие факторы) рекомендуется устраивать день отдыха непосредственно до большого набора высоты или сразу после него в ближайшей точке с расчетом, что общая скорость набора высоты за пройденный период будет ниже 500 метров/день.
Ступенчатый набор высоты/преакклиматизация существенно снижает риск развития горной болезни, улучшает оксигенацию/вентиляцию, снижает при последующем наборе высоты показатели увеличения давления в легочной артерии.
Лицам со средней/высокой степенью риска развития ОГБ рекомендуется прием таблетки от горной болезни — Дексаметазон. Дозы для взрослых составляют 2 мг через 6 часов или каждые 12 часов по 4 мг. Более высокие дозы (каждые 6 часов по 4 мг) могут назначаться лишь в ситуациях высокого риска. При этом длительность приема дексаметазона во избежание подавлении функции надпочечников/развития глюкокортикоидной интоксикации не должна превышать 10 дней.
Ацетазоламид (Диакарб) также достаточно эффективны в профилактике ОГБ (таблетки по 125 мг 2 раза/день). Однако необходимо тщательно контролировать дозы, поскольку их повышение сопровождается высоким риском развития побочных эффектов. Для профилактики высотного отека легких показан Нифедипин, Тадалафил, Сильденафил.
Использование других препаратов (чай с кокой, жевание листьев коки, блокаторы рецепторов лейкотриенов, антиоксиданты, ингибиторы фосфодиэстеразы, Спиронолактон/Суматриптан, салициловая кислота) не оказывает положительного влияния в профилактике ОГБ.
Гипергидратация (усиленный питьевой режим) также положительного эффекта в профилактике ОГБ не продемонстрировал, но при этом, существенно повышается риск гипонатриемии.
Некоторые авторы полагают что устойчивость к гипоксии выражается при занятиях в специальных масках, что, по их мнению, имитируют условиях гипоксии.
Маска кислородного голодания ограничивает поток воздуха, поступающего в нос/рот, тем самым пытаясь имитировать эффект тренировок в условиях высокогорья. При этом маска имеет механизм регулирования поступление воздуха, что позволяет для высоты от 900 до 5500 метров. По заявлению производителя использование масок позволяет добиться существенного увеличения ключевого маркера роста аэробной выносливости — показателя VO2max.
Однако, на сегодняшний день эффективность применения тренировочных масок исследована крайне слабо и многие считают, что ничего общего с походами в условиях высокогорья тренировочная маска не имеет. Несмотря на то, что и на высокогорье, и в маске дышать трудно, но причины этого совершенно разные: на высокогорье в воздухе кислорода меньше, а при использовании маски – кислорода не становится меньше. Человеку просто тяжелее дышать. Поэтому маски не могут относится к спортивному аксессуару, имитирующего походы на высокогорье. Скорее их можно рассматривать в качестве тренажера, использующегося для укрепления инспираторных мышц, участвуют в акте вдоха.
Последствия и осложнения
Независимо от причины, вызвавшей гипоксию ее развитие приводит к снижению аэробного метаболизма (вплоть до его полной остановки), истощению запасов макроэргических внутриклеточных соединений, нарушению функции клеток и последующей их гибели. В условиях гипоксии длительность жизни клетки зависит от запасов энергии/кислорода, метаболических потребностей, а также способности организма поддерживать метаболические процессы в анаэробных условиях. Период сохранения функции составляет около одной минуты для коры головного мозга, около 5 минут для миокарда около 10 минут для печени/почек. Критическое время, после которого невозможно восстановить функции в 4-5 раз превышает период сохранения функции.
Дыхательная система. Развитие гипоксии стимулирует хеморецепторы аортальных/каротидных телец, что приводит к увеличению частоты/глубины дыхания. Не выраженная гипоксия часто не сопровождается одышкой. Потеря сознания происходит обычно без выраженных предвестников.
Сердечно-сосудистая система. Недостаток кислорода способствует повышению симпатического тонуса, что увеличивает ЧСС и сердечный выброс. В случаях легкой недлительной гипоксии, АД остается обычно нормальным. В то время как в легких гипоксия способствуют сужению сосудов и увеличению давления в легочной артерии.
ЦНС. Является наиболее чувствительной к гипоксии. Вначале по мере развития гипоксии отмечается психомоторная заторможенность и ухудшение когнитивных функций. Далее расстройства быстро нарастают и усугубляются: появляются беспокойство, оглушенность, а при показателях РаО2 ниже 30-40 мм рт. ст. развивается сопор, кома с высокой вероятностью смертельного исхода.
Прогноз
Прогноз определяется динамикой/характером и степенью изменений/нарушений жизнедеятельности организма, что зависит от типа гипоксии, степени ее выраженности, скорости развития, состояния организма. Так, при тяжелой молниеносной форме гипоксия быстро приводит к потере сознания, резкому расстройству функций организма и гибели пациента (при острой артериальной массивной кровопотере, фибрилляции желудочков сердца, отравлении цианидами и др.). Хроническая умеренная гипоксия (постоянная/прерывистая) сопровождается в большинстве случаев адаптацией организма к гипоксии.
Список источников
- Гипоксия. Адаптация, патогенез, клиника / Отв. ред. Ю.Л. Шевченко. - СПб: ООО «Элби-СПб», 2000. -384 с.
- Кислицын А.Н. Влияние на организм человека гипоксии при высокогорных восхождениях // Общ. реаниматология. - 2006. - T.II, №1. - С. 39-41.
- Лукьянова Л.Д., Кирова Ю.И., Сукоян Г.В. Новое о сигнальных механизмах адаптации к гипоксии и их роли в системной регуляции // Патогенез. - 2011. - T.9, №3. - С. 4-14.
- Чеснокова Н.П., Брилль Г.Е., Полутова Н.В., Бизенкова М.Н. ЛЕКЦИЯ 10 ГИПОКСИИ: ВИДЫ, ЭТИОЛОГИЯ, ПАТОГЕНЕЗ // Научное обозрение. Медицинские науки. – 2017. – № 2. – С. 53-55.
- Молов А.А., Шхагумов К.Ю., Борукаева И.Х., Абазова З.Х. Адаптация головного мозга и сердца к недостатку кислорода // Современные проблемы науки и образования. – 2019. – № 2.





 Метоклопрамид
Метоклопрамид Ацетазоламид
Ацетазоламид Диакарб
Диакарб Дексаметазон
Дексаметазон Ибупрофен
Ибупрофен Парацетамол
Парацетамол















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...