Отек легких
Общие сведения
Отек легких — это клинический синдром, в основе которого избыточная транссудация жидкости из венул/капилляров в интерстициальную легочную ткань, а затем — в альвеолы и сопровождающийся выраженным нарушением газообмена в легких с развитием гипоксии различных тканей, ацидоза, угнетением функций ЦНС. Код отек легких по МКБ-10: J81. Этот клинический синдром может быть осложнением различных кардиологических, пульмонологических урологических, гинекологических, неврологических, гастроэнтерологических заболеваний.
Отек легких является одним из наиболее тяжелых клинических и частых вариантов острой сердечной недостаточности (ОСН), распространенность которой составляет 0,5–2,1%. При этом, по возрастному признаку «лидирует» отек легких у пожилых людей в возрастной группе старше 65 лет. Показатель летальности при отеке легких, варьирует от 50 до 80% в зависимости от этиологии и достоверно выше у пожилых людей. Принципиальным является разделение отека легких на два типа — кардиогенный и некардиогенный, что обусловлено различной этиологией, патогенезом, особенностями течения, тактикой лечебных мероприятий и дальнейшим прогнозом.
В клинической практике чаще встречается кардиогенный отек легких, являющийся осложнением ОСН. В большинстве случаев кардиогенный отек развивается при ИБС, ХСН, острых нарушений сердечного ритма, патологии клапанов при которых развиваются застойные явления в легких. В пожилом возрасте преобладает ИБС, а в молодом — превалируют пороки сердца, дилатационная кардиомиопатия, миокардиты.
Относится к жизнеугрожающим осложнениям, требующим принятия неотложных мер. Промедление с оказанием врачебной помощи при отеке легких, приводит к летальному исходу.
В основе развития патологического процесса — повышение давления (постепенное/резкое) в малом круге кровообращения. При этом, важнейшее значение имеет непосредственно скорость развития патологического процесса, поскольку вероятность возникновения кардиогенного отека значительно выше при остро возникших нарушениях, так как в таких ситуациях компенсаторные механизмы не срабатывают (не успевают купировать/уменьшить их последствия). В случаях более постепенного развития процесса недостаточности кровообращения и нарастаниях клинических проявлений последствия чаще не столь драматические.
Некардиогенный отек легких развивается как при прямом повреждении легких (ингаляция токсинов/токсичных газов, аспирация содержимого ЖКТ, воды, крови, ожоги, пневмонии), так и при внелегочных заболеваниях (шок, тяжелая политравма, сепсис, массивная кровопотеря, панкреатит/панкреонекроз, гемотрансфузия, уремия) встречается значительно реже. Еще одним синдромом, проявляющимся некардиогенным отеком легких и острой дыхательной недостаточностью является ОРДС — острый первичный/вторичный респираторный дистресс-синдром (синоним мокрое легкое, шоковое легкое). Развитие этого типа отека обусловлено преимущественно нарушением функции/структуры альвеолокапиллярной мембраны.
Согласно современным представлениям о первичном ОРДС повреждающий фактор оказывает влияние непосредственно на альвеолоциты, сурфактант, приводящих к повреждению эпителия альвеол и нарушению целостность альвеолокапиллярной мембраны в результате чего происходит трансфузия жидкой составляющей крови в альвеолярные пространства. При вторичном ОРДС в основе лежит внелегочный фактор, формирующийся на фоне синдрома воспалительной реакции в организме (сепсис, бактериемия). Отек такого типа (шоковое легкое) не подчиняется законам транспорта жидкости и не зависит от уровня гидростатического давления.
Его особенностью является резкое снижение вентиляции/оксигенации организма, вызывающее застой в легких, кислородную недостаточность тканей головного мозга и сердца с быстрым развитием состояний, угрожающих жизни. При неадекватной/несвоевременно оказанной помощи летальность достигает 65-80%.
Патогенез
Патогенез отека легких определяется его типом (кардиогенный/некардиогенный). Соответственно различают гидростатический и мембраногенный механизм развития отека.
Гидростатический отёк лёгких
Основным этиологическим фактором являются заболевания сердечно-сосудистой системы, при которых происходит повышение внутри капиллярного гидростатического давления. При достижении давления 15 мм рт. ст. происходит трансфузия плазмы крови в интерстиций в объеме, который превышает физиологическую возможность удаления её путем лимфооттока. При росте давления до 20 мм рт. ст. и выше жидкость поступает на поверхность альвеол. Механизм развития отека этого типа основан на законе Франка-Старлинга, описывающего закономерности обмена жидких сред в тканях легких. В рамках статьи нет возможности расшифровки каждого из действующих факторов формулы. Выделим лишь основные последовательно сменяющиеся взаимосвязанные этапы патологического процесса:
- Повышение гидростатического давления в малом круге кровообращения, способствующее повышению давления в легочной артерии и затем внутри капилляров легких.
- Повышение фильтрации жидкости из лёгочных сосудов непосредственно в ткань.
- Образование избыточного отрицательного давления в интерстициальном пространстве легких и развитие интерстициального отека.
- Декомпенсация оттока жидкости через лимфопути.
- Развитие альвеолярного отека (наблюдается развернутая клиника отека легких).
- Сокращение площади газообмена и дезорганизация механизма газообмена между наружной воздушной средой и кровью.
- Состояние гипоксии, которое, в свою очередь, провоцирует продуцирование гормонов стресса, катехоламинов, что приводит к еще большему нарастанию артериального давления и снижению проницаемости сосудов, дополнительно увеличивая нагрузку на левый желудочек сердца, формируя тем самым порочный круг.
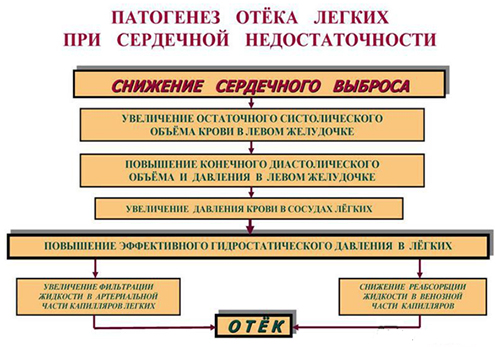
На рисунке схематически представлен патогенез отека легких кардиогенного типа
Мембраногенный отёк лёгких
Его развитие обусловлено первичным повышением проницаемости и нарушением функции альвеолярно-капиллярной мембраны, что вызвано повреждением эпителия альвеол и эндотелия капилляров. Повышение проницательности происходит под воздействием токсичных кислородных радикалов, протеиназ, простагландинов, лейкотриенов, гистамина, образующихся или освобождающихся в ткани под воздействием на нее различного рода раздражителей.
Повышение проницаемости легочных капилляров быстро приводит к появлению большого количества отечной жидкости, в которой содержится много белка. При этом, изменения проницаемости альвеолярной и капиллярной части барьера происходит не одночастно. Вначале повышается проницаемость эндотелиального слоя, что приводит к пропотеванию сосудистой жидкости в интерстиций, где она временно накапливается (интерстициальный отек легких). При этом, интерстициальный отек частично компенсируется за счет ускорения лимфооттока. В большинстве случаев эта приспособительная реакция является недостаточной, и постепенно отечная жидкость проникает через поверхность деструктивно измененных клеток альвеол в их полость, заполняя весь объем.
Развивается альвеолярный отек легких. Выключение из процесса газообмена части альвеол компенсируется растяжением (эмфиземой) еще оставшихся неповрежденных альвеол, что приводит к сдавливанию лимфатических сосудов и капилляров легких. Альвеолярный отек развивается при заполнении альвеол жидкостью и характеризуется появлением выраженных нарушений со стороны дыхательной системы, развитием артериальной гипоксемии/гиперкапнии.
На этом фоне изменяется микроциркуляция/повышается вязкость крови (развитие ДВС-синдрома). Нарушается реактивность сосудов и тонус мышечной ткани бронхов, снижается активность сурфактанта, что приводит к развитию микроателектаз. Нарастает гиповентиляция альвеол, приводящая к несоответствию между перфузией и вентиляцией, изменению диффузии углекислого газа/кислорода и снижению снабжения тканей кислородом с развитием гипоксии и метаболического ацидоза.
Мембраногенный отёк лёгких развивается при воздействии различных типов повреждающих факторов, одним из которых являются токсиканты различного генеза, на примере которых более подробно рассмотрим патогенез токсического отека.
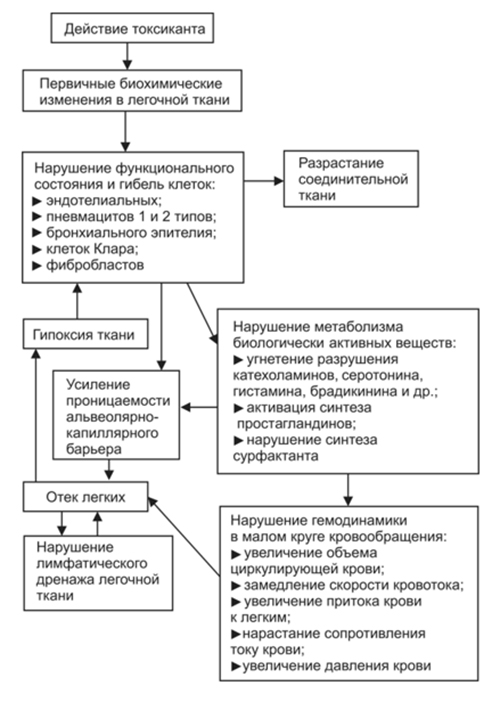
На рисунке схематически представлен патогенез токсического отека легких
Токсический отек легких. Патогенез отека легких такого типа обусловлен воздействием токсикантов непосредственно на клетки альвеолярно-капиллярного барьера с нарушением их функции. Токсический отек имеет различные механизмы повреждения клеток легких, но развивающиеся за этим патологические процессы достаточно схожи. При повреждении/гибели клеток происходит усиление проницаемости барьера и резкому к усилению процессов выработки в легочной ткани биологически активных веществ (гистамина, норадреналина, ангиотензина, ацетилхолина, серотонина, простагландинов) что способствует дальнейшему повышению проницаемости/нарушению функции альвеолярно-капиллярного барьера и развитию нарушений гемодинамики в легких (уменьшается скорость кровотока, растет давление в малом круге кровообращения). По мере прогрессирования отека респираторные и терминальные бронхиолы заполняет жидкость, а под действием турбулентности, возникающей при движении воздуха, образуется пена в дыхательных путях.
Отек легких смешанного типа. В основе развития сочетание механизмов отека обоих типов.
Классификация
Единой общепринятой классификации отека легких нет. Общепризнанным является разделение отека легких на кардиогенный и некардиогенный.
Кардиогенный отек легких в свою очередь разделяют по нескольким признакам.
По наличию/отсутствию в анамнезе ХСН:
- Впервые возникший (без наличия в анамнезе ХСН).
- Декомпенсированный (острая декомпенсация ХСН).
По причине возникновения:
- Левожелудочковая недостаточность (аритмии; острый коронарный синдром; миокардит/перикардит/эндокардит; дисфункции клапанов — митральная недостаточность, аортальный стеноз и др.).
- Увеличение внутрисосудистого объема (почечная недостаточность, объемная перегрузка).
- Легочная венозная обструкция (стеноз митрального клапана).
Некардиогенный отек разделяют на:
- Первичный — связанный с наличием повреждающего фактора непосредственно в легочной ткани.
- Вторичный — развивающегося при наличии внелегочного фактора и выраженном системном воспалении.
По течению выделяют:
- Молниеносный отек – бурное развитие на протяжении нескольких минут, летальный исход.
- Острый отек – быстро нарастает (на протяжении до 4-х часов). Развивается преимущественно при инфаркте миокарда, анафилаксии, черепно-мозговых травмах. Даже при своевременно проведенных реанимационных мероприятиях высокий риск летального исхода.
- Подострый отек – характеризуется волнообразным течением с постепенным нарастанием симптоматики и ее стиханием. Наблюдается чаще при эндогенной интоксикации организма различного генеза (печеночной недостаточности, сепсисе, уремии).
- Затяжной отек – период развития от 12 часов до 1-3 суток. Часто протекает стерто, с невыраженной симптоматикой без характерных клинических признаков. Встречается чаще при хронических заболеваниях легких, ХСН.
Причины отека легкого
Основной причиной отека легкого при болезни сердца (кардиогенного отека) является увеличение гидростатического давления в капиллярной системе легочной артерии. Наиболее частой причиной, от чего бывает отек является застойная сердечная, чаще левожелудочковая недостаточность, обусловленная снижением сократительной возможности миокарда, перегрузкой объемом/давлением или патологией клапанов сердца. Нарастающий дисбаланс артериального/венозного кровенаполнения, развитие в малом кругу кровообращения выраженного венозного застоя является неблагоприятным прогностическим признаком. Венозный застой в легких что это такое? Это нарушение гемодинамики малого круга кровообращения, характеризующийся переполнением венозного участка кровеносного русла кровью, обусловленное расстройствами сердечной деятельности.
Непосредственными причинами и факторами, способствующим развитию кардиогенного отека легких являются «сердечные» факторы— ХСН в стадии декомпенсации, гипертонический криз, обострение ИБС, выраженная патология клапанов сердца, острая аритмия, острый миокардит/эндокардит/перикардит; несердечные факторы — перегрузка объемом (массивное введение кровезамещающих растворов), тяжелый инсульт, почечная недостаточность, злоупотребление алкоголем, передозировка лекарственных средств.
Причинами развития некардиогенного отека легких могут быть: ингаляция токсических субстанций, тяжелая травма грудной клетки, острые вирусные заболевания легких (пневмонии), сепсис, аспирационный синдром, радиационное повреждение легких, переливание крови, панкреонекроз, политравма, кровопотеря.
Симптомы отека легких
Относится к той группе состояний, диагностировать которую можно практически уже на расстоянии, поскольку симптомы отека легких у взрослых относятся к весьма характерным: выраженная одышка, преимущественно инспираторная, значительно реже — смешанная; ортопноэ (одышка в положении лежа); кашель с выделением мокроты; число дыханий превышает 30/мин.; холодный обильный пот; цианоз кожных покровов/слизистых; наличие в легких хрипов; тахикардия (ритм галопа), аускультативно — акцент 2 тона над легочной артерией.
Признаки отека легких у человека определяются патогенетическими процессами. Условно клинически выделяют несколько стадий:
- Диспноэтическая. Проявляется сухими хрипами, диспноэ, что связано с началом отека преимущественно интерстициальной легочной ткани, единичные влажные хрипы.
- Стадия ортопноэ. Характерно нарастание влажных хрипов, которых превалируют над сухими хрипами.
- Стадия развернутой клиники. Выраженное ортопноэ, хрипы отчетливо слышны на расстоянии.
- Тяжелая стадия. Множество разнокалиберных хрипов, выделение пены, обильный холодный пот, прогрессирующий диффузный цианоз.
В практике чрезвычайно важно различать интерстициальную и альвеолярную стадию развития отека. Интерстициальному отеку легких соответствует клиническая симптоматика сердечной астмы, что обусловлено резким ухудшением обмена кислородом и углекислотой между кровью и воздухом альвеол, способствующее повышению сосудистого и бронхиального сопротивления.
Приступ сердечной астмы, как правило, развивается в ночной период времени. Больной просыпается от сильного ощущения недостатка воздуха, вынужденно принимает положение сидя, пытается открыть окно, появляется страх смерти, возбуждение, на вопросы не отвечает, сосредоточившись на борьбе за воздух.
Продолжительность приступа сердечной астмы варьирует от 5-10 минут до 1-3 часов. При аускультации— сухие хрипы, в нижних отделах легких ослабленное дыхание. В случаях хронической сердечной недостаточности, митрального стеноза, сопровождаемых гиперволемией малого круга кровообращения для диагностики интерстициального отека большее значение имеет рентгенологическое обследование. На рентгенограмме отмечаются характерные признаки — усиление легочного рисунка, который особенно выражен в прикорневых зонах, что обусловлено наличием лимфатических пространств и отечной инфильтрации перибронхиальной/периваскулярной и межуточной ткани; наличие линии Керли и субплеррального отека.
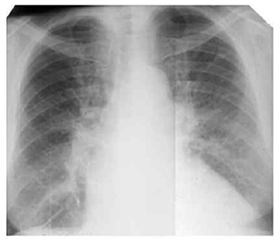
Рентген-снимок. Интерстициальной отек
Далее жидкость из интерстиция поступает в альвеолы, что вызывает альвеолярный отек легких со спаданием альвеол, разрушением сурфактанта, затоплением альвеол транссудатом. На этой стадии может происходить образование стойкой белковой пены, которая перекрывает просвет бронхов/бронхиол, что приводит к гипоксемии и гипоксии.
Острый альвеолярный отек легких относится к более тяжелой форме проявления левожелудочковой недостаточности. Переход интерстициального отека к альвеолярному зачастую происходит достаточно быстро – на протяжении нескольких минут. Бурно протекающий альвеолярный отек чаще развивается в дебюте инфаркта миокарда или на высоте гипертонического криза.
Характерным является громко клокочущее дыхание с выделением белой или из-за примеси эритроцитов розовой пены. На этом фоне резко нарушается оксигенация крови и присутствует высокий риск асфиксии. Как правило, развернутая клиническая симптоматика альвеолярного отека является ярко выраженной и не вызывает затруднений с постановкой диагноза. Дополнительным характерным признаком является появление значительного количества влажных разнокалиберных хрипов, иногда присутствуют и сухие хрипы. Альвеолярный отек, как и сердечная астма, наблюдается преимущественно в ночное время. Приступ может быть как кратковременным, который проходит самостоятельно, так и длительным, продолжающимся несколько часов. В случаях сильного пенообразования может быстро наступить смерть от асфиксии, буквально на протяжении 5-10 минут после появления первых клинических проявлений.
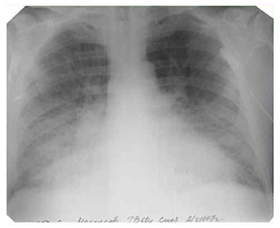
Рентген-снимок. Альвеолярный отек легких.
При альвеолярном отеке легких типичная рентгенологическая картина обусловливается пропитыванием транссудатом симметрично в обоих легких с локализацией отека преимущественно в базальных и прикорневых отделах.
Лабораторные данные клинического значения не имеют и сводятся преимущественно к резким изменениям в газовом составе (гипоксемия) и кислотно-щелочном состоянии крови (метаболический ацидоз). На ЭКГ — тахикардия, повышение/деформация амплитуды зубца Р, снижения сегмента ST.
При застойной сердечной недостаточности, обусловленной снижением сократительной возможности левого желудочка отек чаще развивается при нарушениях сердечного ритма/повышении АД, приводящих к снижению минутного объема крови.
Анализы и диагностика
Диагностическими критериями являются жалобы на резкое ощущение нехватки воздуха, сухой/влажный кашель, позже выделение пенистой мокроты; наличие в анамнезе различных заболеваний сердца (ХСН, ИБС, кардиомиопатии, АГ) или некардинальных причин.
Физикальное обследование: к основным признакам острой левожелудочковой недостаточности относятся пароксизмальная ночная одышка, ортопноэ, двусторонние легочные хрипы, влажные холодные конечности, головокружение, спутанность сознания, олигурия, низкое пульсовое давление.
Вероятные признаки наличия ОСН: тахикардия (ЧСС> 120 уд./мин.)/брадикардия (ЧСС<40 уд./мин.), АД (систолическое) <90 мм рт. ст. ЧД> 25/мин. с вовлечением в дыхательный процесс вспомогательных мышц.
Лабораторные критерии постановки диагноза кардиогенного отека легких:
- Низкая сатурация кислорода (при пульсоксиметрии SaO2<90%).
- Гипоксемия (показатели РаО2 в артериальной крови<80 мм.рт.ст.).
- Дыхательная недостаточность гипоксического типа.
- Гиперкапния (PaCO2 > 45 мм.рт.ст. в артериальной крови).
- Дыхательная недостаточность гиперкапнического типа.
- Метаболический ацидоз.
Инструментальные методы:
- Рентгенография легких – признаки легочного застоя.
- ЭКГ – наличие нарушений проводимости, пароксизмальных нарушений ритма и ОКС, признаки структурного поражения сердца.
- Пульсоксиметрия — сатурации кислорода <90%.
Чрезвычайно важна дифференциальная диагностика между кардиогенным и некардиогенным типом отека легких, поскольку методика лечения и исходы заболевания разнятся.
Лечение отека легких
Кардиогенный отек
Тактика лечения кардиогенного отека (интерстициальной/альвеолярной формы) во многом схожи и направлены на патогенетические механизмы развития отека — уменьшение возврата венозной крови к сердцу, нормализацию функции левого желудочка, снижение пост нагрузки и гидростатического давления сосудах малого круга. При альвеолярном отеке — также и на разрушение пенообразования, энергичную коррекцию нарастающих вторичных расстройств.
Лечение отека легких предусматривает:
- Уменьшение в малом круге кровообращения гипертензии, что достигается путем дегидратации легких, снижением объема венозного возврата к сердцу, уменьшением ОЦК (объема циркулирующей крови), обезболивания.
- Улучшение сократимости миокарда ЛЖ — назначение препаратов, улучающих сократимость сердечной мышцы (инотропных средств), а при необходимости — антиаритмических средств.
- Нормализацию состава газов и кислотно-щелочного баланса крови.
- Вспомогательные мероприятия.
Неотложная помощь
Лечение отека легких начинается с оказания пациенту неотложной первой помощи, включающей немедикаментозное и медикаментозное лечение.
Немедикаментозные мероприятия включают: придать приподнятое положение изголовью/усадить пациента в кресло с опущенными ногами, наложить венные жгуты на конечности, кровопускание в объеме 250-500 мл. Механические методы позволяют уменьшить венозной возврат к сердцу и застой в легких, но этот эффект носит кратковременный характер.
Оксигенотерапия (при гипоксии) 60% кислородом через маску/носовые канюли со скоростью 2-4 литров/минуту до достижения сатурации O2< 90%. Назначения чистого кислорода рекомендуется избегать из-за высокого риска токсического действия. При наличии пены — ингаляция кислорода с пеногасителем (аэрозоль Антифомсилана). У больных с респираторным дистресс-синдромом при показателях (SpO2 <90%/ЧД >25 в мин) проводится неинвазивная вентиляция легких специальными аппаратами в режиме CPAP/BiPAP.
Медикаментозное лечение проводится в зависимости от показателей артериального давления. Именно уровень АД у больных с ОСН имеет наибольшее значение в выборе лечебных препаратов при неотложных мероприятиях.
При АД <90 мм рт. ст. внутривенно вводится Морфин по 2-5 мг повторяется введение при необходимости через 10-25 минут. Препарат эффективно снимает психоэмоциональное возбуждение, оказывает сосудорасширяющее действие, уменьшает одышку, снижает давление в легочной артерии. При расстройстве дыхания и низком АД Морфин вводить нельзя. В случаях появления симптоматики угнетения дыхательного центра внутривенно вводится Налоксон (антагонист опиатов).
Прием Нитроглицерина под язык 0,5 мг способствует снижению периферического сосудистого сопротивления, нормализует насосную функцию сердца и ограничению притока к нему. В тяжелых случаях — раствор 1% нитроглицерина в/в с увеличением дозы через 5 минут, до снижения на 10-15% от исходного систолического АД, однако не менее 100 мм рт. ст. гипертензии. При высоком АД назначается Нитропруссид натрия, эффективно снижающий пред/постнагрузку, а затем переход на введение Нитроглицерина.
Введение Фуросемида внутривенно в дозе 40-60 мг. Оказывает выраженный венодилатирующий эффект, уменьшает застой в легких. Диурез начинается через 15-20 минут после введения и продолжается до 2 часов.
При гипотонии (САД <90 мм рт. ст.) и симптоматике гипоперфузии на фоне кардиогенного шока для улучшения внутриорганной гемодинамики увеличения и сердечного выброса вводятся инотропные препараты — Добутамин, Левосимендан или Допамин (под контролем ЭКГ и АД). Препарат вводится в/в по 50 мг в 250 мл раствора NaCl (изотонического).
В случае брадикардии на фоне гипотонии — введение Атропина внутривенно.
Норадреналин. В дозе 0,2–1,0 мг/кг/мин вводится в/в пациентам с сохраняющимися симптомами кардиогенного шока при недостаточной эффективности инотропных препаратов. При выраженной артериальной гипотонии — Адреналин.
В случаях, когда причиной отека является повышение АД можно вводить капельно внутривенно под контролем АД гaнглиоблокатор короткого действий (Арфонад, Пентамин, Гигроний).
При сопутствующем бронхоспазме — Эуфиллин внутривенно. Не рекомендуется больным с острым инфарктом миокарда.
С целью облегчения работы медицинских работников разработан алгоритм неотложной помощи при отеке легких.
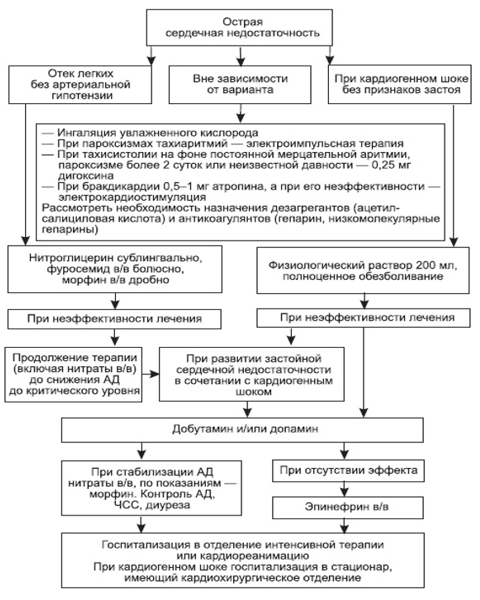
Алгоритм оказания неотложной помощи при ОЛ
После оказания больному неотложной помощи и доставки его в стационар проводится комплексная терапия, согласно клиническому протоколу МЗ — Кардиогенный отек легких. Сроки лечения отека легкого значительно варьируют. Как правило, кардиогенный отек развивается медленнее, стабилизация состояния достигается быстрее, после чего продолжается долгосрочное патогенетическое лечение сердечной недостаточности.
Некардиогенный отек легких
В основе —лечение основного заболевания. Различают ОРДС первичного генеза, связанного с наличием повреждающего фактора непосредственно в легочной ткани и вторичного генеза, развивающегося при воздействии внелегочного фактора и наличии системного воспалительного синдрома. Патогенетической терапии при ОРДС не существует. Если ОРДС связан с развитием бактериемии, тяжелого сепсиса и развивается на фоне синдрома воспалительной реакции, то ведущим компонентом лечения будет назначение адекватной антибиотикотерапии, проведение инфузионной терапии с устойчивым отрицательным водным балансом, введением норадреналина, что способно существенно снизить летальность.
В основе лечения ОРДС на сегодняшний день остается респираторная поддержка организма, что позволяет пациенту пережить стадию острого воспалительного процесса и после стабилизации состояния восстановить паренхиму легких. Ведущим методом поддержания оксигенации при некардиогенном отеке является ИВЛ, что обусловлено длительностью течения ОРДС и высокой потребностью в адекватной оксигенации. К сожалению, традиционная кислородотерапия и неинвазивная вентиляция не могут обеспечить необходимого уровня оксигенации и только ИВЛ с дыхательным объемом 6–8 мл/кг массы тела может доставить в альвеолы легкого высокую фракцию кислорода, что позволяет обеспечить возможность расправления спавшихся альвеол.
Обязательным условием является как можно раннее начало энтерального питания, поскольку это снижает риск бактериальной транслокации (процесса перехода бактерий кишечника в кровоток). Пациентам в обязательном порядке с целью профилактики тромбоэмболии легочной артерии и тромбоза вен нижних конечностей назначают антикоагулянты (Эноксапарин, нефракционированный Гепарин) и дезагреганты (Ацетилсалициловая кислота). Для снижения риска развития язвы желудка назначаются ингибиторы протонной помпы (Омепразол, Лансопразол, Пантопразол).
Доктора
Лекарства
- кислород для ингаляций
- Фуросемид
- Нитроглицерин (таблетка/раствор для инъекций)
- Изосорбида Динитрат
- Эноксапарин
- Нефракционированный Гепарин (НФГ)
- физиологический раствор
- Добутамин
- Норадреналин
- Левосимендан
- Адреналин
- Морфин
- Атропина сульфат
- Ацетилсалициловая кислота
Процедуры и операции
Процедуры — отсутствуют.
Операции: при кардиогенном отеке легких — экстренная реваскуляризации методом чрескожного коронарного вмешательства или аортокоронарное шунтирование.
Диета
Диеты, как таковой при отеке легких нет, однако после купирования кардиогенного отека в период лечения основного заболевания, вызвавшего отек, назначается соответствующая диета, например, диета при сердечной недостаточности, Диета после инфаркта, Диета при гипертонии, Диета при ишемической болезни сердца, Диета при аритмии сердца и так далее.
Профилактика
Профилактика кардиогенного отека легких сводится к раннему выявлению заболеваний, осложнением которых может быть отек легких и их своевременное, и эффективное и лечение. Особую значимость в развитии отека легких имеют такие заболевания как гипертензивная болезнь, ишемическая болезнь сердца, пороки/аритмии сердца, эмфизема легких, а также бронхиальная астма, вызывающие застойные явления в легких. Соответственно, важно, как лечить застой в легких у пожилых пациентов, так и вести за ними постоянное наблюдение, учитывать снижение приверженности лиц этой возрастной группы к лечению.
Последствия и осложнения
Последствия отека легких кардиогенного типа связаны преимущественно с гипоксией и гиперкапнией. Существует риск осложнения в виде ишемическое поражение клеток головного мозга, ишемии миокарда, застойной пневмонии, ателектазов легкого, что приводит к соматическим и когнитивным расстройствам. При некардиогенном отеке легких, особенно в случаях его быстрого развития смерть от отека легких достигает высоких показателей.
Прогноз
Прогноз при отеке легких, независимо от его этиологии, всегда крайне серьезен и зависит от своевременности и адекватности проводимого лечения. Кардиогенный отек легких при оказании адекватной терапии разрешается на протяжении нескольких часов/дней, отек некардиогенного типа характеризуется в большинстве случаев более длительным течением, а стабилизация состояния наступает более медленно, на протяжении нескольких дней и более. Прогноз во многом зависит от этиологии и проводимого лечения, терапии. Так, при остром инфаркте миокарда и развитии отека без адекватного лечения летальность достигает 50%, в то же время при адекватном лечении, снижается в несколько раз.
В немалой степени благоприятному исходу способствует патогенетическая терапия, начатая уже в интерстициальной фазе отека, быстрое выявление основного заболевания и адекватное его лечение специалистами соответствующего профиля. Следует помнить, что даже в случаях благополучного купирования отека легких возможны последующие осложнения в виде застойной пневмонии, пневмосклероза, ателектазов легкого, ишемического поражения внутренних органов. Также, существует высокая вероятность повторения отека, если его первопричина не устранена. Лечение отека легких некардиогенного типа является более сложным, необходима длительная ИВЛ-респираторная поддержка, а также различные меры для поддержания жизнедеятельности организма. Летальность при некардиогенном отеке превышает 60%.
Список источников
- Браунвальд Е. Острый отек легких // Внутренние болезни / Под ред. Браунвальда Е. Кн. 5. Пер. с англ. -Москва: Медицина, 1995. С. 123-124.
- Инькова А. Н. Справочник врача скорой и неотложной медицинской помощи. Ростов н/Д: Феникс; М.: ACT, 2001. - 337 с.
- Страншнов В.И., Воинов В.А. Респираторный дистресс-синдром. В: Корячкин В.А, Страшнов В.И., ред. Интенсивная терапия угрожающих состояний. Санкт-Петербургское медицинское издательство, СПб.,2002. 135 с.
- Власенко А. В., Остапченко Д. А., Павлов Д. П. и соавт. Особенности патогенеза и эффективности терапии острого респираторного дистресс-синдрома. Тезисы докладов XI Съезда Федерации анесте зиологов-реаниматологов России 2008; 508—509.
- Острый респираторный дистресс-синдром в педиатрической практике/Александрович Ю.С., Пшениснов К.В.// Вестник интенсивной терапии. – 2014 - No3.




 Фуросемид
Фуросемид Изосорбида динитрат
Изосорбида динитрат Добутамин
Добутамин Норадреналин
Норадреналин Адреналин
Адреналин Атропина сульфат
Атропина сульфат Ацетилсалициловая кислота
Ацетилсалициловая кислота















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...