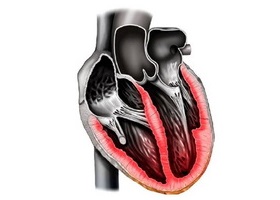
Миокардит
Миокардит сердца — что это?
Под миокардитом понимают воспалительный процесс, коснувшийся мышечной оболочки сердца миокарда инфекционно-аллергического, инфекционного или ревматического характера. Ревматический миокардит может носить острый или хронический характер. Часто заболеванию предшествует перенесённая ранее инфекция (ангина, дифтерия, грипп, скарлатина и т. д.). При ревматическом миокардите возможны рецидивы заболевания. Как осложнение развивается сердечная недостаточность, у пациентов возрастает риск тромбоэмболии сосудов.
Частота заболеваемости миокардитом превышает статистические цифры из-за латентного течения и поздней диагностики. В 4-9% случаев признаки воспалительного процесса в сердечной мышце диагностируются только по результатам аутопсии при патологоанатомическом исследовании. У лиц молодого возраста миокардит становится причиной смерти в 17-21% случаев, в среднем от острого миокардита умирает 1-7% пациентов. На фоне миокардита развиваются жизнеугрожающие нарушения ритма, сердечная недостаточность. Чаще всего заболевание поражает лиц молодого возраста (30-40 лет). Мужчины болеют реже женщин, но у них часто заболевание носит тяжёлый характер и протекает с осложнениями. Код миокардит по мкб-10: I40.0.
Патогенез
В большинстве случаев миокардит сопровождается перикардитом и эндокардитом. Редко воспалительный процесс затрагивает только миокард. Мышечной слой может повредиться под воздействием токсинов, циркулирующих в крови, аллергенов, инфекционных агентов.
Иммунные нарушения при миокардите затрагивают все звенья иммунитета:
- гуморального;
- клеточного;
- фагоцитоза.
Под воздействием инфекционного антигена запускается механизм аутоиммуного повреждения кардиомиоцитов. В мышечных волокнах формируются дистрофические изменения, в интерстициальной ткани развиваются пролиферативные и экссудативные реакции.
В результате воспалительного процесса соединительная ткань разрастается, что приводит к развитию кардиосклероза. При миокардите значительно снижается насосная функция миокарда. Процесс может носить необратимый характер и приводить к недостаточности кровообращения, нарушениям ритма и проводимости сердца, приводить к инвалидности и даже летальному исходу.
Классификация
По механизму возникновения и развития миокардиты подразделяют на:
- токсико-аллергические (при уремии, тиреотоксикозе, алкогольном поражении сердца);
- иммунные, аллергические (трансплантационный, сывороточный, инфекционно-аллергический, миокардиты при системных заболеваниях, лекарственные);
- инфекционные и инфекционно-токсические (при вирусах группы Коксаки, гриппе, скарлатине, дифтерии);
- миокардит Абрамова Фидлера (идиопатический); причина развития миокардита Абрамова Фидлера неизвестна.
По распространённости процесса классифицируют:
- очаговые миокардиты;
- диффузные миокардиты.
По течению классифицируют на:
- острый миокардит;
- подострый;
- хронический (рецидивирующий, прогрессирующий).
По степени тяжести миокардиты классифицируют на:
- лёгкие;
- средней степени тяжести;
- тяжёлые.
Классификация в зависимости от характера воспаления:
- экссудативно-пролиферативный (дистрофический, васкулярный, воспалительно-инфильтративный, смешанный);
- альтернативный (дистрофически-некробиотический).
Принято выделять несколько патогенетических стадий заболеваний, которые встречаются наиболее часто:
- инфекционно-токсическая;
- дистрофическая;
- иммунологическая;
- миокардиосклеротическая.
По преобладающим клиническим симптомам выделяют:
- бессимптомный;
- псевдокоронарный или болевой;
- декомпенсированный (характерно нарушение кровообращения);
- тромбоэмболический;
- аритмический;
- псевдоклапанный;
- смешанный.
Причины
Основными причинами развития миокардита являются инфекционные заболевания:
- бактериальные (стафилококки, сальмонеллы, риккетсии, хламидии, стрептококки, возбудители дифтерии);
- вирусные (вирусы Коксаки, гепатита В и С, герпеса, аденовирусы, гриппа);
- паразитарные (эхинококки, трихинеллы);
- грибковые (кандиды, аспергиллы).
Миокардит протекает в тяжёлой форме при скарлатине, дифтерии, сепсисе, скарлатине. Высокая кардиотропность характерна для вирусов, которые вызывают воспаление миокарда в 50% случаев.
Миокардит может возникнуть на фоне заболеваний соединительной ткани:
- васкулит;
- ревматизм;
- системная красная волчанка;
- ревматоидный артрит;
- аллергия.
Также миокардит может возникнуть под воздействием негативного влияния токсических медикаментов, алкоголя, ионизирующего излучения. Для идиопатического миокардита неясного генеза характерно тяжёлое прогрессирующее течение.
Симптомы миокардита сердца
Клиническая картина заболевания зависит от локализации очага воспаления, степени поражения сердечной мышцы, остроты и прогрессирования воспалительного процесса в миокарде. Симптомы миокардита у детей схожи с симптоматикой у взрослых. На фоне заболевания формируются нарушения ритма сердца и снижается сократительная способность миокарда. В отличие от ревматического миокардита, инфекционно-аллергическая форма начинается на фоне определённой инфекции либо сразу после перенесённого заболевания. На первых стадиях воспалительный процесс можно протекать бессимптомно, латентно с едва выраженными, незначительными признаками.
Жалобы пациентов:
- чрезмерно быстрая утомляемость даже после минимальной физической активности;
- боли ноющего или приступообразного характера в области сердца, за грудиной;
- одышку при подъёме по лестнице, ходьбе привычного темпа;
- ощущение перебоев в работе сердца;
- повышенное потоотделение;
- редко — боли в суставах.
Температура тела у пациентов либо нормальная либо субфебрильная. Для миокардита характерно снижение уровня кровяного давления, увеличение размеров сердца, недостаточность кровообращения.
У пациентов с миокардитом кожные покровы бледные, а в некоторых случаях с лёгким синюшным оттенком. Пульс может быть аритмичным, учащённым, либо наоборот слишком редким (брадикардия). Характерным признаком нарастающей сердечной недостаточности является набухание шейных вен. Изменения касаются и внутрисердечной проводимости. Даже при небольших участках поражения могут развиться жизнеугрожающие аритмии и привести к летального исходу. Такие нарушения ритма, как мерцательная аритмия, наджелудочковая экстрасистолия заметно ухудшают гемодинамику и усиливают прогрессирование сердечной недостаточности.
Чаще всего клиническая картина миокардита носит избирательный характер и проявляется лишь часть вышеописанных симптомов. У каждого третьего пациента заболевание протекает практически бессимптомно. При миокардитах, которые развились на фоне заболеваний соединительной ткани, а также при вирусной этиологии часто дополнительно диагностируется и перикардит. Для идиопатического миокардита характерно тяжёлое, часто злокачественное течение, которое приводит к кардиомегалии, сердечной недостаточности и тяжёлым нарушениям ритма и проводимости сердца.
Анализы и диагностика
Существуют определённые трудности в диагностике миокардита, по большей части это связано с отсутствием каких-либо специфических критериев диагностики. Основные мероприятия по диагностике миокардита перечислены ниже.
Сбор анамнеза. При физикальном обследовании пациента можно обратить внимание на учащённое сердцебиение и специфические признаки декомпенсированной сердечной недостаточности:
- отёчность нижних конечностей;
- нарушения сердечного ритма;
- застойные лёгкие;
- чрезмерное выбухание шейных вен.
Электрокардиограмма. Фиксирует нарушения проводимости, возбудимости, аритмию. При миокардите ЭКГ изменения не являются специфичными и схожи с другими сердечно-сосудистыми и эндокринными заболеваниями.
Эхокардиография. Ультразвуковая диагностика позволяет выявить снижение насосной функции сердца — фракция выброса, расширение полостей и камер сердца, нарушения диастолической функции.
Рентгенография лёгких. Исследование позволяет выявить застойные лёгкие и увеличенные камеры сердца.
Биохимический и общий анализ крови, иммунологические анализы. Не являются строго специфичными, но выявляют повышенный С-реактивный белок, увеличение уровня сиаловых кислот, повышение активности кардиоспецифических ферментов, положительную реакцию на торможение миграции лимфоцитов и повышение титра антител к сердечной мышце. Иммунологические показатели являются показательными только при динамическом наблюдении.
Бакпосев крови и ПЦР диагностика. Позволяют выявить основного возбудителя заболевания.
Сцинтиграфия миокарда. Радиоизотопное исследование показывает область и площадь воспалительного процесса в миокарде. Физиологический метод исследования основан на прослеживании естественной миграции кровяных телец лейкоцитов в очаг нагноения и воспаления.
Эндомиокардиальная биопсия. Осуществляется при помощи зондирования полостей сердца и включает исследование биоптатов миокарда на гистологическом уровне. Оценить динамику и исход воспаления можно при повторной биопсии.
МРТ и радиоизотопное исследование сердца. Определяет зоны некроза и повреждения миокарда.
МРТ сердца с контрастированием. Чувствительность метода составляет 70-75% и даёт полную визуализацию воспаления и отёка в миокарде.
Лечение миокардита
При подозрении на острый миокардит пациент должен быть госпитализирован в кардиологическое отделение. Лечение миокардита у детей аналогично терапии у взрослых. Требуется соблюдение постельного режима в течение 4-8 недель и полной ограничение физической активности. Вышеописанные меры необходимы для восстановления нормальных размеров сердца и достижения компенсации коронарного кровообращения.
Лечение миокардита включает 4 основных направления:
- патогенетическое;
- этиологическое;
- метаболическое;
- симптоматическое.
Правильно подобранная этиологическая терапия позволяет подавить очаг инфекционного воспаления в организме пациента. После выявления возбудителя проводят тест на антибиотикочувствительность для максимального воздействия на патогенные микроорганизма. Вирусный острый миокардит требует назначения противовирусных медикаментов.
Обязательным условием успешной терапии является своевременное выявление и санация очагов воспаления, которые могут поддерживать патологический процесс:
- отит;
- тонзиллит;
- аднексит;
- периодонтит;
- гайморит;
- простатит.
Лекарства
После проведения антибактериальной, противомикробной или противовирусной терапии проводится микробиологический контроль излеченности.
Патогенетическая терапия предполагает назначение иммуносупрессивных, антигистаминных и противовоспалительных средств. В индивидуальном порядке определяется необходимость применения препаратов группы НПВС. Дозировки и длительность терапии определяет лечащий врач.
Критериями завершения приёма медикаментов являются клинические и лабораторные признаки отсутствия воспаления в организме. Глюкокортикостероидные гормоны назначаются только при прогрессирующем, тяжёлом течении миокардита. Антигистаминные средства позволяют заблокировать медиаторы воспаления.
С целью коррекции метаболических процессов в миокарде назначают:
- АТФ;
- Кокарбоксилазу;
- препараты калия, магния (Панангин, Аспаркам, Магнерот);
- Инозин;
- витамины (Мильгамма, Комбилепен).
Симптоматически назначаются гипотензивные средства, антиаритмики, антикоагулянты (профилактика тромбоэмболий).
Процедуры и операции
Основные процедуры и операции при миокардите:
- Экстракорпоральная мембранная оксигенация. Данные метод позволяет насытить кровь кислородом путём её возвратного поступления в мембранный оксигенатор. Кровь не только обогащается кислородом, но и очищается, после чего вновь поступает в венозное русло.
- Внутриаортальная баллонная контрпульсация. Операция заключается в установке специального баллончика из полиуретана объёмом 15-50 мл в грудной отдел аорты ниже области отхождения подключичной артерии слева. Установленный таким образом баллон позволяет поддерживать насосную функцию сердца, раздуваясь в диастолу и спадаясь в систолу. Оперативное вмешательство считается малоинвазивным, проводится под местной анестезией, а сам баллончик вводится через бедренную артерию и доставляется к месту назначения по специальному катетеру.
- Искусственные желудочки. Вспомогательные устройства, которые позволяют имитировать работу желудочков при выраженной сердечной недостаточности. Суть операции заключается в разгрузке собственного желудочка, т.к. кровь сразу из предсердия поступает в лёгочную артерию или аорту.
Профилактика
Основные меры по профилактике миокардита:
- проведение вакцинации против полиомиелита, краснухи, кори, свинки, гриппа;
- предотвращение укусов клещей;
- своевременная санация инфекционных очагов в организме;
- предовтращение контактов с инфекционными больными.
После перенесённого миокардита пациенты должны состоять на диспансерном учёте у врача-кардиолога и посещать медицинское учереждение каждые 3 месяца, соблюдая рекомендованный режим и активность.
Миокардит у детей
Наиболее частой причиной развития врождённых и приобретённых миокардитов у новорождённых и детей раннего возраста являются энтеровирусы Коксаки и ЕСНО, аденовирусы, некоторые типы вируса гриппа, ряд кардиочувствительных вирусов полиомиелита. В литературе описаны случаи вирусных миокардитов при эпидемическом паротите, ветряной оспе, краснухе, Эпштейн-Барр-вирусной инфекции.
Врождённые миокардиты у детей могут возникнуть на фоне:
- гонококковой инфекции;
- сифилиса;
- токсоплазмоза;
- ВИЧ-инфекции;
- Н-герпеса;
- краснухи;
- цитомегаловирусной инфекции;
- ветряной оспы.
Такой разброс объясняется несовершенством иммунной системы новорождённых и детей раннего возраста, высокой кардиочувствительностью вирусов и предрасположенностью к развитию данного заболевания.
Наиболее опасными для детей из бактериальных миокардитов являются:
- инфекционно-токсические (дифтерийные);
- миокардиты при брюшном тифе, скарлатине, туберкулёзе, сальмонеллёзе и иерсиниозах;
- тонзилогенные миокардиты.
Встречаются также спирохетозные миокардиты при приобретённом и врождённом висцеральном лептоспирозе и сифилисе, при грибковых (актиномикоз, аспергиллез, кандидоз), паразитарных (болезнь Чагаса, токсоплазмоз, трихинеллез) заболеваниях, при внутриклеточной хламидийной и микоплазменной инфекциях. Одним из вариантов инфекционного миокардита неизвестной этиологии является болезнь Кавасаки с острой сердечной недостаточностью, миокардитом и коронариитом. Патология может поражать детей любой возрастной категории и даже в первые месяцы жизни младенца.
Диета при миокардите

Диета при сердечной недостаточности
- Эффективность: лечебный эффект через 20 дней
- Сроки: постоянно
- Стоимость продуктов: 1700-1800 руб. в неделю

Диета при аритмии сердца
- Эффективность: лечебный эффект через 30 дней
- Сроки: постоянно
- Стоимость продуктов: 1700-1800 руб. в неделю
Предполагается соблюдение диеты с ограничение потребления жидкости и поваренной соли. Питание должно быть витаминизированным и белковым, чтобы нормализовать метаболические процессы в миокарде.
Последствия и осложнения
Длительно протекающий миокардит может привести к склеротическому поражению миокарда и формированию миокардитического кардиосклероза. При острых миокардитах и тяжёлом течении заболевания сердечная недостаточность прогрессирует очень быстро и может стать причиной внезапного летального исхода.
Прогноз
Самопроизвольное полное клиническое излечение возможно только после малосимптомного латентного миокардита. Во всех остальных случаях прогноз определяется особееностями воспалительного процесса, объёмом поражения сердечной мышцы, тяжестью фоновой патологии.
У каждого второго пациента с сердечной недостаточностью отмечается нормализация работы сердечно-сосудистой системы при правильно подобранной и своевременной терапии, а каждого четвёртого пациента сердечная недостаточность наоборот прогрессирует. Прогноз при миокардите, осложнённом сердечной недостаточностью, зависит от выраженности степени дисфункции левого желудочка.
При некоторых формах миокардита отмечается неопределённый прогноз. К ним относится:
- миокардит, вызванный болезнью Шагаса («американский трипаносомоз»);
- дифтерийный миокардит (показатель летальности 50-60%);
- гигантоклеточный миокардит (показатель летальности — 100% при назначении консервативной терапии).
Таким пациентам показана трансплантация сердца, несмотря на высокий риск развития повторного миокардита и полного отторжения донорского, трансплантированного сердца.
Список источников
- Сорокин Е.В. , Карпов Ю.А. ФГБУ «НМИЦ кардиологии» Минздрава России, Москва «РМЖ» №10 от 16.05.2001
- Гуревич М.А. “Проблема некоронарогенных заболеваний миокарда в клинической практике” РМЖ, 1998, т,6, №24
- Палеев Н.Р. “Миокардиты”. в кн. “Болезни сердца и сосудов” под ред акад Е.И.Чазова. Москва, “Медицина” 1992


















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...