Иерсиниоз (псевдотуберкулез)
Общие сведения
Термин «иерсиниозы/иерсиниозная инфекция» объединяет два инфекционных заболевания — псевдотуберкулез и иерсиниоз, которые вызываются бактериями Enterobacteriaceae рода Yersinia: иерсиниоз — патогенными Y. Еnterocolitica, а псевдотуберкулез — Y. Pseudotuberculosis. Проявляются интоксикационно-воспалительным синдромом, поражением желудочно-кишечного тракта, печени, суставов, а при генерализованных и смешанных формах – полиорганными поражениями.
Присутствует склонность к хроническому течению. Из известных науке 11 видов иерсиний, три являются возбудителями заболеваний человека: кишечные патогены (Yersinia enterocolitica и Yersinia pseudotuberculosis) и Yersinia pestis (возбудитель чумы). Несмотря на то, что возбудители иерсиниоза и псевдотуберкулеза относятся к разным видам, у них много общего, в частности в плане диагностики и клинической картины. Важность и значимость иерсиниозов обусловлены их принадлежностью к так называемым эмерджентным (возвращающимся) инфекциям, одновременно с чумной инфекцией.
Опасность возникновения и непредсказуемость иерсиниозов требуют усиленного контроля, особенно в свете того, что эти возбудители признаны потенциальными агентами биотерроризма. Большую опасность представляет и потенциальная способность популяций патогенных иерсиний к реверсии вирулентных свойств, что обусловлено возможностью изменений в их геноме при попадании в определенные условия внешней среды. Установлено, что возбудитель чумы (Y. Pestis) может эволюционировать из возбудителя псевдотуберкулеза и оба патогена почти генетически идентичны.
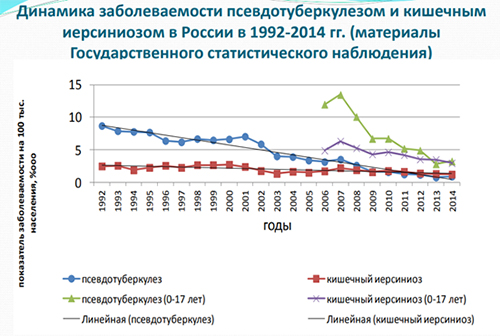
Уровень ежегодной официально регистрируемой заболеваемости иерсиниозами не высок (рис. выше) и фиксируется преимущественно в виде спорадической (2-15 случаев/100 тыс. населения), реже — вспышечной заболеваемости, однако, истинную ситуацию эти показатели не отражают, причиной чего является гиподиагностика инфекции, обусловленная полиморфизмом клинических проявлений, приводящая к постановке ошибочных диагнозов. В некоторых регионах РФ (Сибирский регион, Дальний Восток, Северо-Запад) показатели заболеваемости значительно выше и превосходят средние показатели по стране в 2-3 раза (9,75-24,45/100 тыс. населения).
Поражаются все возрастные группы, при этом, заболеваемость среди детей в 3-4 раза выше, чем у взрослых. Характерна зимне-весенняя сезонность.
Патогенез
Входными воротами иерсиниозной инфекции является ЖК тракт. Микроорганизмы в большинстве случаев через полость рта проходят транзитом и значительно реже смогут повреждать слизистую желудка и внедряться в ткани, а затем проникать в регионарные лимфоузлы, вызывая клинику шейного лимфаденита/фарингита (катаральный синдром). Основная масса возбудителя иерсиниозов попадает в желудок и в тонкий кишечник, где проникает в слизисто-подслизистый слой, вызывая воспаление с развитием илеита или острого аппендицита. Некоторая часть микроорганизмов в толщу тканей не проникает, а фиксируется на поверхности слизистой кишечника, выделяя экзотоксин с развитием клинической симптоматики диарейного синдрома, а при попадании в толстую кишку иерсинии вызывают воспаление с развитием колитического синдрома.
Далее микроорганизмы проникают из стенки кишки в солитарные фолликулы и мезентериальные лимфоузлы. В случаях преодоления лимфатического барьера развивается фаза гематогенной диссеминации. В процессе разрушении микроорганизмов выделяется эндотоксин, который попадая в кровь поражает ЦНС и вегетативную нервную систему. Иерсинии с током крови разносятся по организму и попадают в паренхиматозные органы, что приводит к развитию в печени селезенке, легких вторичных патологических изменений в этих органах. У больных с иммунодефицитом заболевание может протекать в виде сепсиса.

Иерсинии обладают выраженным сенсибилизирующим действием, что проявляется в виде гиперартралгий. Характерен выраженный иммунный ответ. За бактериальным периодом часто развиваются реактивные состояния (синдром Рейтера, узловатая эритема, моно/олигоартриты и др.).
Yersinia pseudotuberculosis служит пусковым механизмом развития коллагенозов. Иммунитет обеспечивается гуморальными/клеточными факторами защиты, ведущим из которых является фагоцитоз. Специфические антитела обнаруживаются 6-8 день болезни, титр которых постепенно нарастает. Иммунитет нестойкий, формируется медленно, сохраняется на протяжении года. Схематически стадии патогенеза представлены на рисунке выше.
Классификация
В основу клинической классификации иерсиниоза положено несколько признаков, в соответствии с чем выделяют:
- Гастроинтестинальную форму с различными вариантами течения (гастроэнтерит, гастроэнтероколит, энтероколит).
- Абдоминальную форму (острый аппендицит, мезентериальной лимфаденит, терминальный илеит).
- Генерализованную форму (смешанный и септический вариант).
- Вторично-очаговую (узловатая эритема, артрит, синдром Рейтера).
По тяжести течения: легкую, среднетяжелую и тяжелую.
По течению: острое (до 1 месяца), затяжное (3-6 месяцев) и хроническое (после 6 месяцев).
Псевдотуберкулез (синоним «дальневосточная лихорадка») также может протекать с разными вариантами клинического течения с развитием изолированных/смешанных синдромов. Выделяют скарлатиноподобную, артралгическую, абдоминальную, смешанную форму и септический вариант течения.
Причины
Этиология
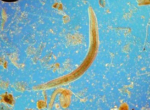
Yersinia enterocolitica/Yersinia pseudotuberculosis представляют собой грамотрицательные короткие (0,8-2 х 0,5-0,8 мкм) палочки (рис. ниже), имеющие капсулоподобную субстанцию, факультативные аэробы, не образуют спор, образуют эндотоксин. Имеют жгутиковый (Н-) и соматический (0) антиген. Вирулентность бактерий Yersinia ассоциируется с наличием плазмиды pYV и pVM 82, которые кодирует комплекс белков, предназначенных для нейтрализации иммунокомпетентных клеток человека/животного.
Хорошо сохраняются во внешней среде при температуре от +4 до 400 С, чувствительны к дезинфицирующим растворам, воздействию солнечного света, высушиванию, но могут длительно сохраняться в холодильнике при температуре до -20°С. Иерсинии погибают практически мгновенно при кипячении, способны длительно существовать и размножаться в пищевых продуктах. Иерсиниозы характеризуются сезонным подъем заболеваемости: пик заражения Y. enterocolitica приходится на февраль – май, а Y. pseudotuberculosis — на март/май.
Эпидемиология
Обе нозоформы инфекций (псевдотуберкулез и кишечный иерсиниоз) имеют фекально-оральный механизмом передачи. Факторами передачи чаще всего при иерсиниозе являются зараженные мясные продукты, овощи, молоко; при псевдотуберкулезе – овощные. Факторами передачи возбудителя являются в основном овощи/корнеплоды и корнеплоды (капуста, репчатый/ зеленый лук, морковь, свекла) и молочные продукты, которые не прошли термическую обработку. Водный фактор (употребление инфицированной воды из открытых водоемов) может явиться причиной заражения обоими видами инфекций.
 Основной резервуар возбудителя иерсиниоза – мелкие дикие грызуны (полевки, суслики, песчанки землеройки, сурки, крысы), в том числе и синантропные (крысы, мыши), свиньи и другие дикие/домашние животные, которые обсеменяют почву, продукты и воду на фермах, овощехранилищах, предприятиях общественного питания, помойках, местах проживания людей. В популяции грызунов возбудитель передается алиментарным путем, через инфицированный корм и воду. Зараженные грызуны инфицируют продукты, воду, растительность путем выделения иерсиний с калом и мочой.
Основной резервуар возбудителя иерсиниоза – мелкие дикие грызуны (полевки, суслики, песчанки землеройки, сурки, крысы), в том числе и синантропные (крысы, мыши), свиньи и другие дикие/домашние животные, которые обсеменяют почву, продукты и воду на фермах, овощехранилищах, предприятиях общественного питания, помойках, местах проживания людей. В популяции грызунов возбудитель передается алиментарным путем, через инфицированный корм и воду. Зараженные грызуны инфицируют продукты, воду, растительность путем выделения иерсиний с калом и мочой.
Восприимчивость к иерсиниозу/псевдотуберкулезу всеобщая, однако наиболее чувствительными к иерсиниозам лица младшего детского возраста и пожилые люди. Передача иерсиний от больных животных (кошек, хомяков, собак, мышей, морских свинок) контактно-бытовым путем теоретически возможна, но на практике встречается редко. Больной человек/бактериовыделитель могут стать источником инфекции лишь при кишечном иерсиниозе. При псевдотуберкулезе инфекция может передаваться и аэрогенным путем (через воздух, пыль). Инкубационный период при иерсиниозе составляет 2–6 дней (при пищевом заражении), а при контактно-бытовом может удлинятся до 15 дней. При псевдотуберкулезе — варьирует в пределах 3-18 суток, чаще 7-10 дней.
Симптомы
Клинические симптомы иерсиниоза
Симптоматика иерсиниоза многообразна и определяется клинической формой заболевания. Наиболее часто иерсиниоз манифестирует в форме энтероколита, для которого характерно острое начало, проявляющееся болевым синдромом в эпигастрии/правой подвздошной области живота, реже — в виде разлитых болей, повышения температуры в пределах 37,5-39°C, тошноты, озноба. Расстройства стула и рвота как правило отсутствуют. Пациенты жалуются на боли в мышцах, суставах, пояснице. Отмечается интоксикации I и II степени. Иногда эти заболевания протекают по типу пищевой токсикоинфекции с расстройством стула. При присоединении явления колита отмечаются спазм сигмы тенезмы, в кале кровь и слизь. При тяжелом течении — повышение температуры до 39-40°C, выраженная интоксикация, длительная диарея, рвота, обезвоживание.
В некоторых случаях после явлений гастроэнтерита через несколько дней/одновременно с ним усиливаются боли в правой подвздошной области и появляются симптомы раздражения брюшины. В крови — увеличение СОЭ до 20-40 и более мм/час и лейкоцитоз (8-10 тыс.). Процессы в аппендиксе могут быть выражены в различной степени (катаральный, флегмонозный, гангренозный). В зависимости от степени изменений заболевание может протекать легко и без оперативного вмешательства, но может быть длительным и тяжелым с периодическими обострениями, приступами болей в животе и с подъемом температуры. Отмечается увеличение воспаленных регионарных мезентериальных лимфоузлов.
В ряде случаев иерсиниоз у взрослых не ограничивается проявлениями регионарно-очаговых реакций и после явлений энтероколита, гастроэнтерита, мезентериального лимфаденита инфекция попадает в кровь, вызывая вторично очаговые поражения органов или генерализованный процесс.
Заболевание манифестирует головной болью, ознобом, болями в мышцах/суставах, повышением температуры иногда 40°C и выраженными явлениями интоксикации. Общее состояние тяжелое, у части больных может появляться коре/краснухоподобная без четкой локализации, иногда по всему телу, характер которой может изменяться. Характерны припухание и гиперемия ладоней и стоп с последующим пластинчатым шелушением. В более тяжелых случаях развивается паренхиматозный гепатит с нарушениями функции печени и желтухой, увеличивается селезенка. Печень увеличена, болезненная. Могут отмечаться симптомы панкреатита. Заболевание длится до 3-4 месяцев и больше, сопровождается появлением новых поражений, которые по времени совпадают с рецидивами.
Довольно часто отмечается поражение суставов, лихорадка, боли в животе, диарея. В процесс вовлекаются большие и малые 2-4 сустава (коленные, межфаланговые, голеностопные). В области пораженных суставов наблюдается отечность, покраснение, повышение температуры, РОЭ, лейкоцитоз. Протекает с обострением и имеет сходства с артритом/полиартритом. Продолжительность от 7-15 дней до 5-12 месяцев. Одновременно с артритом может регистрироваться синдром Рейтера и поражение глаз.
В последнее время участилась септическая форма иерсиниоза, особенно среди лиц пожилого возраста, у страдающих диабетом, заболеваниями печени. У таких больных отмечается длительная температура септического характера, которая сопровождается потливостью, приступами болей в животе. Реже развиваются явления и симптомы менингита. При внутрибольничных вспышках иерсиниоз может протекать с фарингитом, выраженной гиперемией зева, увеличением миндалин, реже — подчелюстных лимфоузлов.
Симптомы псевдотуберкулеза у взрослых
Псевдотуберкулез (дальневосточная лихорадка) протекает с определенной цикличностью, а клиническая картина отличаются полиморфизмом. Типичными проявлениями начала болезни являются признаки развития токсико-аллергического синдрома и изменения в желудочно-кишечном тракте. Для периода разгара характерна выраженная лихорадка и другие симптомы интоксикации, признаки органных поражений, появление экзантемы. Продолжительность периода разгара определяется тяжестью и варьирует в пределах 2-15 дней. Подавляющее большинство пациентов (около 80%) переносят острую форму заболевания, для которой характерно острое начало с выраженностью симптомов на первой неделе заболевания.
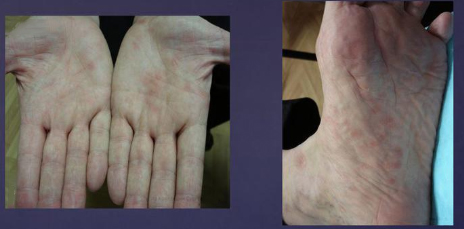
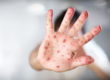
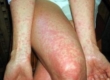
Наиболее часто больные жалуются на головную боль, слабость, мышечные и суставные боли. Ведущим признаком этого периода является лихорадка с субфебрильной температурой и ознобом. У ряда пациентов отмечается катаральный синдром, покашливание, насморк, гиперемия конъюнктивы, гиперемия слизистой ротоглотки. Почти у 50% больных в первые 3-4 дня появляется сыпь, симптом «капюшона»(гиперемия кожи шеи и лица), симптом «перчаток» и «носков» (гиперемия и отечность стоп и ладоней) – рис. ниже.
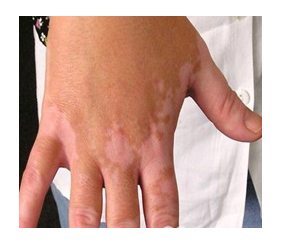
Почти у 84% случаев псевдотуберкулез у взрослых манифестирует экзантемой. Сыпь носит скарлатиноподобный/кореподобный мелкоточечный характер с локализацией в локтевых сгибах, на груди, животе. Элементы сыпи в большинстве случаев обильные, реже — скудная едва заметная сыпь в естественных складках. Геморрагический характер сыпи локтевых и коленных сгибов и шейной складки встречается 10-15% больных. При рецидивах заболевания могут выявляться на тыльной поверхности стоп/передней поверхности голени элементы узловатой эритемы. После угасания сыпи зачастую появляется мелкопластинчатое отрубевидное шелушения кожы пальцев рук и ног (рис. ниже).
 Вовлечение в патологический процесс желудочно-кишечного тракта проявляется болями в правой половине живота и бывают чрезвычайно интенсивными. Для большинства случаев характерна симптоматика гастроэнтерита или гастроэнтероколита (реже).
Вовлечение в патологический процесс желудочно-кишечного тракта проявляется болями в правой половине живота и бывают чрезвычайно интенсивными. Для большинства случаев характерна симптоматика гастроэнтерита или гастроэнтероколита (реже).
Диарейный синдром обильный до 7-9 раз в сутки, стул жидкий с примесью слизи. Печень увеличена и может сопровождаться симптомами паренхиматозного гепатита: темной окраской мочи, желтушностью склер/кожи, гипербилирубинемией.
Клиническим проявлением вовлечения в процесс суставов являются артралгии, которые встречаются почти у четверти пациентов. Как правило, поражаются различные суставы чаще всего крупные суставы конечностей. При развившемся артрите развиваются местные воспалительные изменения кожного покрова над суставом, отечность и сглаженность конфигурации сустава.
Артралгии могут держаться в течение 2-3 недель или проходить самостоятельно за несколько дней. В большинстве случаев проявления мочевого синдрома умеренно выражены. У больных с тяжелыми формами болезни отмечаются изменения со стороны почек вплоть до развития олигурии, нарушения концентрационной функции почек, азотемии.
Анализы и диагностика
В основе диагностики иерсиниозов, кроме клинической симптоматики следующие лабораторные тесты:
- ПЦР (Полимеразная цепная реакция) – определение ДНК микроорганизма в биоматериале (кале). Преимуществами ПЦР являются высокая чувствительность и специфичность, а также, быстрота получения результата.
- Серологические тесты (ИФА, РПГА). Определение специфических антител к энтеропатогенным иерсиниям в парных пробах сыворотки пациентов с интервалом 14 дней.
- Бактериологический метод — бак. посев крови, кала, мокроты, ликвора, мочи, мазка из зева (при всех формах).
Иерсиниозные инфекции необходимо дифференцировать с острыми кишечными инфекциями, аппендицитом, гепатитом другого генеза, тифопаратифозной инфекцией, артритами, инфекционным мононуклеозом, экзантемными инфекциями, острым респираторным заболеванием, ревматизмом, лептоспирозом, сепсисом, системными заболеваниями соединительной ткани.
Лечение иерсиниозов
Лечение иерсиниозной инфекции комплексное и во многом зависит от формы заболевания, ведущих синдромов, тяжести течения и периода болезни. В целом, принципы лечения иерсиниоза и псевдотуберкулеза существенно не различаются. Проводится госпитализация больных в боксы инфекционных стационаров/специализированные отделения, ей подлежат пациенты со среднетяжелыми/тяжелыми формами.
Основой этиотропной терапии являются антибиотики, позволяющие обеспечить уничтожение в организме возбудителя иерсиниоза и псевдотуберкулеза, что позволяет купировать острую симптоматику инфекции, снижает риск развития ее генерализации и переход заболевания в затяжное или хроническое течение. При выборе антибиотика следует руководствоваться чувствительностью патогенных иерсиний к нему. Основным препаратом выбора в лечении иерсиниозов является по-прежнему Левомицетин. Широко назначаются цефалоспорины III поколения (Цефтриаксон, Цефотаксим, Цефоперазон, Цефтазидим).
Штаммы Y. Enterocolitica/Y. pseudotuberculosis высоко чувствительны и фторсодержащим хинолонам (Ципрофлоксацин, Норфлоксацин, Пефлоксацин). При иерсиниозной инфекции высокую эффективность сохраняют аминогликозиды II поколения (Гентамицин, Амикацин). Также хороший эффект достигается при использовании защищенных пенициллинов (Аугментина, Амоксиклава).
При гастроинтестинальной форме оправданно назначение Эрсефурила, Бисептола, Интетрикса. Лечение иерсиниоза антибиотиками у взрослых и у детей проводят по указанной для каждого препарате схеме с учетом дозировки. Лечение септических форм иерсиниозной инфекции проводится назначением 2-3 антибактериальных препаратов различных групп.
Патогенетическая терапия направлена на ликвидацию изменений в органах и системах, вызванных заболеванием. Учитывая высокую вероятность поражения сердечной мышцы показано назначение в острый период кардиотрофиков (Рибоксин, Кокарбоксилаза), мембраностабилизирующих средств (Эссенциале, Аевит). При появлении аллергической сыпи, кожного зуда, выраженных артралгий/миалгий назначаются десенсибилизирующие средства (Супрастин, Кларитин, Тавегил, Зиртек). В случаях развития гепатита показано назначение гепатопротекторов (Гептрал, Гепабене, Хофитол, Карсил).
При длительном артралгическом синдроме и фебрилитете назначают противовоспалительные средства (Ибупрофен, Диклофенак, Индометацин). При выраженном синдроме интоксикации — инфузионная терапия с использованием солевых растворов, раствора Глюкозы, Реополиглюкина, Альбумина, мочегонных средств (Фуросемид). При тяжелом течении заболевания назначают глюкокортикоиды коротким курсом. Псевдотуберкулез зачастую сопровождается снижением фагоцитарной активности моноцитов, нарушениями иммунного ответа, поэтому показано назначение иммуномодулирующих средств (Иммунофан, Полиоксидоний, Ликопид, Диуцифон).
В периоде реконвалесценции может широко использоваться фитотерапия – сборы из кукурузных рылец, подорожника, березы, черной смородины, мелиссы, мяты, бузины черной, крапивы. Больной подлежит выписке из стационара не ранее 21-го дня болезни после исчезновении острых клинических проявлений и нормализации лабораторных показателей.
Доктора
Лекарства
- Антибиотики: Левомицетин, Цефтриаксон, Цефоперазон, Цефотаксим, Цефтазидим, Ципрофлоксацин, Пефлоксацин, Норфлоксацин, Гентамицин, Амикацин.
- Препараты, улучшающие кардиотрофику: Рибоксин, Кокарбоксилаза.
- Мембраностабилизирующие средства: Эссенциале, Аевит.
- Десенсибилизирующие средства: Супрастин, Кларитин, Тавегил, Зиртек.
- Гепатопротекторы: Гептрал, Гепабене, Хофитол, Карсил.
- НПВС: Ибупрофен, Диклофенак, Индометацин.
Процедуры и операции
При кожной форме – обработка 1% спиртовым раствором/бриллиантовым зеленым первичных и вторичных кожных аффектов. При ангинозной форме иерсиниозной инфекции — полоскание горла различными дезинфицирующими растворами. При развитии абсцессов, аппендиците показано хирургическое лечение.
Иерсиниозы у детей
Иерсиниоз у детей протекает аналогично взрослым, однако имеется ряд особенностей. Типичные симптомы иерсиниоза у детей включают выраженную диарею и абдоминальный синдром. Стул жидко-кашицеобразный до 10 раз в сутки, реже с прожилками крови. Характерно острое начало, температура, нарушение аппетита, у маленького ребенка – беспокойство/заторможенность, появление рвоты, обложенность языка, бледность кожных покровов.
У детей раннего возраста возможно развитие тяжелых форм гастроэнтероколита с эксикозом и токсикозом, развивающихся на фоне многократной диареи и рвоты (до 20 раз в сутки). У детей старшего возраста длительно сохраняется выраженный абдоминальный синдром с болями в животе в правой подвздошной области, метеоризмом и синдром общей интоксикации при относительно умеренных проявлениях энтерита.
У 5-12% детей появляется экзантема в виде пятнисто-папулезной сыпи (симптом «перчаток» и «носков»), в области суставов на фоне склерита и «летучих» артралгий. Характерны изменения на языке («малиновый» язык), незначительное увеличение печени, шелушение кожи после экзантемы, панкреатопатии.
Реконвалесценция у детей старшего возраста наступает после 3–7 дней болезни, а у грудных детей — на 2-й неделе.
Для подростков и детей школьного возраста характерна абдоминальная форма иерсиниоза, частое развитие желтушного/безжелтушного паренхиматозного гепатита и артритов, развивающихся на фоне лихорадки и интоксикационного синдрома.
У детей до года, имеющим отягощенный преморбидный фон (синдром мальабсорбции, иммунокомпрометация, дистрофия, болезни крови, микст-инфекции, диабет) может происходить генерализация заболевания, протекающая со стойкой длительной гипертермией с периодами ознобов/потливости, срыгивания на фоне умеренной диареи, потери массы тела, синдрома диссеминированного внутрисосудистого свертывания, гепатолиенального синдромома, повторными высыпаниями, лимфаденопатией. Вне очагов кишечного иерсиниоза наиболее трудны для диагностики клинические варианты иерсиниоза, протекающего в виде фарингита, высыпаниями, сходными с различными токсико-аллергическими/инфекционными экзантемами.
Наиболее патогномоничные симптомы псевдотуберкулеза у детей — диспептические проявления и боли в животе, а также экзантема, развивающаяся на фоне лихорадки и синдрома интоксикации. Клинические проявления псевдотуберкулеза у детей в начальном периоде манифестируют лихорадкой до 39–40°С, выраженной интоксикацией, рвотой, головокружением, снижением аппетита, головной болью.
Жалобы на першение в горле, миалгию, артралгию, при осмотре — «малиновый язык» с разлитой гиперемией зева, лимфаденопатия, гиперемия и одутловатость лица с пастозностью век, бледностью кожи в носогубного треугольнике. Отмечаются симптом «капюшона», выраженные боли в животе, запор, а у детей младшего возраста – диарея. Патогномоничен выраженный симптом «перчаток»/«носков», сыпь сохраняется на протяжении 3–7 дней с дальнейшей пигментацией и шелушением кожи в области ногтевых фаланг, ладоней и стоп, мочек ушей, брюшной стенки, поясницы.
Для детей старше 5 лет универсальным проявлением заболевания является абдоминальная («псевдоаппендикулярная») форма, обусловленная развитием катарального аппендицита, мезаденита, терминального илеита.
Часто встречаются осложнения в виде абсцессов, деструктивного аппендицита, разлитого перитонита и реактивного панкреатита. При неблагоприятном течении возможно присоединение суставного синдрома. У детей старшего возраста, особенно у девочек в пубертатном периоде частыми и тяжелыми проявлениями являются артриты средних/крупных суставов конечностей с дальнейшим анкилозированием и деформацией, выраженные миокардиальные нарушения. Относительно редко у детей заболевание протекает в форме фарингита и энтерита. Псевдотуберкулезный сепсис у детей наблюдается крайне редко. Тяжелые формы часто дополняют пневмония и пиелонефрит, реже — менингит, полинейропатия.
Диета
Назначается общий Стол № 15, важно обильное питье до 2-3 л/сутки. При развитии конкретной формы заболевания/осложнений назначается диета, соответствующая патологии (гепатит, энтерит гастроэнтерит, энтероколит, артит, сыпь и др.). При обильной сыпи из рациона питания следует исключить гистаминсодержащие продукты (шоколад, цитрусовые, субпродукты, клубнику, мясо молодых животных), цельное молоко, некоторые сорта сыра.
Профилактика
Специфическая профилактика до настоящего времени не разработана. Неспецифическая профилактика иерсиниоза/псевдотуберкулеза заключается в соблюдении личных и общественных санитарно-гигиенических норм, правил хранения и приготовления пищи. Большое значение в системе неспецифических профилактических мероприятий при иерсиниозной инфекции отводится борьбе с источником и резервуаром иерсиний — грызунами (дератизационным мероприятиям). Меры направленные на пути распространения иерсиниоза и псевдотуберкулеза включают строгий санитарный надзор за продуктами питания и системой водоснабжения, постоянный контроль за технологическим режимом хранения и обработки пищевых продуктов, не подвергающихся достаточной термической обработке.
Последствия и осложнения
К специфическим осложнениям относятся аппендицит, миокардит, очаговый гломерулонефрит, холецистит, непроходимость и перфорация кишечника, абсцесс головного мозга, менингоэнцефалит, абсцессы почек и другие.
Прогноз
В большинстве случаев благоприятный, за исключением септической формы заболевания, при которой прогноз часто неблагоприятный.
Список источников
- Ющук Н. Д., Ценева Г. Я., Кареткина Г. Н., Бродов., Л. Е. Иерсиниозы. - М.: Медицина, 2003. — 208 с.
- Сомова Л.М., Андрюков Б.Г., Плехова Н.Г., Плехова Н.Г. ПРОБЛЕМА ИЕРСИНИОЗОВ В СОВРЕМЕННОМ МИРЕ // Международный журнал прикладных и фундаментальных исследований. – 2015. – № 12-4. – С. 661-667.
- Ценева Г.Я., Воскресенская Е.А., Солодовникова Н.Ю. и др. Биологические свойства иерсиний и лабораторная диагностика псевдотуберкулеза и иерсиниоза: Пособие для врачей. — СПб, 2001. — 60 с.
- Карбышева Н. В., Бобровский Е. А. Активность природных очагов и заболеваемость при иерсиниозной инфекции // Журнал инфектологии. 2016. Т. 8 (2). С. 52.
- Шестакова И. В., Ющук Н. Д., Балмасова И. П. Клинико-прогностические критерии различных форм и вариантов течения иерсиниозной инфекции // Тер. архив. 2009, т. 81,11: 24–32.






 Левомицетин
Левомицетин Цефтриаксон
Цефтриаксон Цефоперазон
Цефоперазон Цефотаксим
Цефотаксим Гентамицин
Гентамицин Рибоксин
Рибоксин Кокарбоксилаза
Кокарбоксилаза Супрастин
Супрастин Тавегил
Тавегил Гептрал
Гептрал Диклофенак
Диклофенак Ибупрофен
Ибупрофен










Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...