Перикардит
Общие сведения
Перикардит (вода в сердце) это воспаление, которое затронуло перикард, состоящий из париетального и висцерального листков. Под воздействием определённого этиологического фактора происходит фиброзное повреждение перикардиальных листков либо скопление экссудата в самом перикарде. В результате таких изменений физиологические возможности миокарда нарушаются.
В обычном, нормальном состоянии в перикарде содержится небольшой объём жидкости. Благодаря ультрафильтрату плазмы уменьшается трение между листками после каждого сокращения сердца.
По мере прогрессирования заболевания вода в сердце (в перикардильной сумке) увеличивается, меняется её состав, давление на сердце повышается, формируются спайки. Характерная симптоматика и клиника проявляются на фоне происходящих патологических изменений. В более запущенных случаях формируется сердечная недостаточность, именно поэтому заболевание требуется своевременного и грамотного лечения у специалиста.
Патогенез
Перикард — это околосердечная сумка, которая окружает жизненно важный орган. Объём ультрафильтрата плазмы небольшой – всего 5-30 мл, однако он выполняет крайне важную функцию – снижает трение перикардиальных листков. При увеличении объёма перикардиальной жидкости, изменении её состава нарушается работа всей сердечной системы.
Механизм развития перикардита:
- экссудативный перикардит формируется в результате пропотевания большого объёма жидкости в перикардиальную сумку;
- постепенно в полости перикарда повышается давление, что негативно сказывается на сократительной способности сердца;
- нарушение диастолической функции происходит из-за проблем с расслаблением сердца в период диастолы;
- учащённое сердцебиение является первичным компенсаторным механизмом, что позволяет пациенту в первое время не чувствовать особых изменений;
- при длительном отсутствии адекватной терапии развивается сердечная недостаточность.
В случае благоприятного течения заболевания и при небольшом количестве экссудата, выпот из околосердечной сумки рассасывается самостоятельно. На листках перикарда остаются белковые включения, которые в дальнейшем могут образовывать спайки. Чем больше таких включений, тем сильнее нарушается работа сердечно-сосудистой системы.
В запущенных случаях, когда объём жидкости в перикардиальной сумке увеличивается с большой скоростью, развивается опасное состояние – тампонада сердца. В этом случае сердечная деятельность прекращается из-за сильного сдавливания сердечной мышцы в период диастолы, что не даёт миокарду полноценно расправиться.
Классификация
Существует две классификации перикардитов: клиническая и этиологическая. Они позволяют сформулировать окончательное диагностическое заключение и определить дальнейшую тактику лечения и ведения пациента.
Этиологическая классификация по Гогину (1979 г).
Инфекционные перикардиты подразделяются на:
- вирусные;
- бактериальные;
- ревматические;
- туберкулёзные;
- риккетсиозные;
- грибковые;
- вызванные простейшими.
Асептические перикардиты развиваются под воздействием травматических, аллергических и этиологических факторов. Представленные перикардиты могут быть связаны с нарушением метаболизма и обмена веществ, гиповитаминозом С, злокачественными новообразованиями, постинфарктными состояниями, геморрагическими диатезами и болезнями соединительной ткани.
Идиопатические перикардиты. К этой группе относятся все неопределённые формы заболевания.
Клиническая классификация по Волынскому З.М.:
- Острый перикардит. Заболевание протекает по типу сухого, экссудативного, с тампонадой или без тампонады сердца. Экссудативная форма подразделяется на гнилостный; холестериновый; геморрагический; гнойный; серозно-фиброзный.
- Хронический перикардит. Данная форма заболевания может протекать по типу констриктивного перикардита, с выпотом, с отложением известковых образований («панцирное сердце»), с функциональными расстройствами сердца. Также принято выделять адгезивный и бессимптомный хронический перикардит.
Современная классификация подразделяет перикардиты на:
- сухие;
- выпотные;
- констриктивные;
- острые.
Острый перикардит
Причин для возникновения острого перикардита много, однако, чаще всего воспаление развивается при инфаркте миокарда, протекающих инфекционных и вирусных процессах, при почечной недостаточности, аллергии, ревматоидном артрите.
Диагностика заболевания вызывает определённые трудности, поскольку клиническая картина и этиологические факторы очень изменчивы. Острый перикардит развивается быстро, патологический процесс протекает остро, поэтому крайне важно не допустить развития грозного осложнения – тампонады сердца. При скоплении большого количества жидкости прибегают к пункции – перикардиоцентезу. Лечение проводится посиндромное, внутрь перикарда при необходимости могут вводиться глюкокортикостероиды.
Сухой перикардит
Его ещё называют фибринозный перикардит. Заболевания развивается из-за изменений проницаемости сосудистой стенки, что позволяет фибриногену проникнуть в полость перикарда.
Фибриноген способен выпадать в осадок. В этом случае на перикардиальных листках скапливается фибрин и образуется воспалительный инфильтрат, негативно сказывающийся на работе сердечно-сосудистой системы.
При своевременном диагностировании и проведении адекватной терапии сухой перикардит имеет благоприятное течение. При отсутствии должной терапии фибринозный перикардит осложняется экссудативным перикардитом. Его течение проходит намного сложнее и представляет определённую опасность для будущего здоровья пациента.
Констриктивный перикардит
Другие названия – сдавливающий, адгезивный перикардит. В результате хронического воспалительного процесса формируются спайки, а сам перикард утолщается, и на нём образуются большие рубцы и кальцинаты. Всё это ведёт к нарушению работы сердечно-сосудистой системы, сильно повреждается миокард. Адгезивный перикардит чаще связан с цингой, уремией, гнойными воспалительными процессами, травмой сердца, тяжело протекающими инфекциями.
Констриктивный перикардит по своему клиническому течению очень схож с сердечной недостаточностью, для которой характерны выраженные отёки, вплоть до асцита. Пациент не способен выполнять привычную физическую нагрузку, т.к. сердце теряет способность к нормальному сокращению. Констриктивный перикардит требует оперативного вмешательства, т.к. консервативное лечение не даёт должного эффекта из-за слишком выраженных изменений в структуре перикарда.
Выпотной перикардит
Его еще называют экссудативный перикардит. Эта форма развивается на фоне различных заболеваний:
- аллергических;
- инфекционных;
- вирусных.
Довольно часто отмечается связь с туберкулезом, ревматизмом, стафилококковыми и стрептококковыми инфекциями. В околосердечной сумке определяется кровь, гной или транссудат. Под давление перикардиальные листки растягиваются, давление на сердце увеличивается, теряется сократительная способность миокарда.
От объёма скопившегося экссудата напрямую зависит клиническая картина заболевания. Чаще всего пациенты предъявляют жалобы на выраженную слабость, которая носит приступообразный характер. Наличие выпотной жидкости в перикарде может быть и бессимптомным, либо обнаруживаться случайно при обследовании (УЗИ органов брюшной полости, ЭхоКГ, R-графия органов грудной клетки).
Экссудативный перикардит начинает проявлять себя при компрессии сердца. Выпотной перикардит требует своевременного и грамотного лечения из-за риска развития тампонады сердца.
Причины
Причин, по которым может развиться перикардит, довольно много. Одни причины обусловлены инфекционным воздействием, другие являются самостоятельными соматическими патологиями, под воздействием которых развивается воспаление листков перикарда. Чаще всего нарушение сердечной деятельности и работы других органов приводит к перикардиту.
Симптомы перикардита
Для перикардита нехарактерны специфические клинические признаки, т.к. чаще всего он является осложнением других заболеваний. При лёгком течении симптомы перикардита могут маскироваться под симптоматику основного заболевания, а при тяжёлом течении ярко выражены признаки сердечной недостаточности.
Жалобы и симптомы при тяжелом перикардите:
- боль в области сердца;
- ощущение перебоев в работе сердца;
- одышка при минимальной физической активности;
- кровохарканье;
- повышение температуры тела;
- приступы тахикардии;
- сухой кашель без мокроты;
- выраженная слабость.
При увеличении печени у пациентов появляется чувство дискомфорта и тяжести в правом подреберье. При изменении окружности живота можно заподозрить асцит. У определённой группы пациентов напротив, наблюдается похудение, что связано с длительной, хронически протекающей патологией.
Изначально одышка может возникать только при выраженной физической активности, при прогрессировании заболевания одышка начинает беспокоить пациента уже в спокойном состоянии. Клиническая картина зависит от активности патологического процесса. Сроки определяются клинической формой перикардита. Острый процесс занимает 6 недель и более, а хронический – не меньше 2-х месяцев.
Анализы и диагностика
Диагностика заболевания включает сразу несколько методов исследования. В первую очередь проводится объективный осмотр, после чего определяется спектр необходимых инструментальных методов диагностики.
При визуальном осмотре можно обратить внимание на гепатомегалию, цианоз, отёчность нижних конечностей. В более запущенных случаях наблюдается асцит, набухание вен на шее. Границы сердца при перкуссии увеличены, а верхушечный толчок смещён. В некоторых случаях обращает на себя внимание тахикардия, которая носит компенсаторный характер. При аускультации выслушивается шум трения. Сердечные тоны обычно приглушены.
Всем пациентам, которые страдают патологией сердечно-сосудистой системы, в первую очередь делают электрокардиограмму. Характерные особенности на ЭКГ при перикардите:
- снижен вольтаж комплекса QRS;
- зубец Р расширен;
- сегмент ST смещен вверх по типу дуги;
- в грудных отведениях ЭКГ зубец Т определяется как положительный и заострённый.
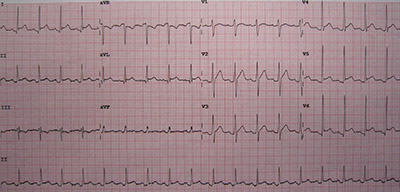
ЭКГ при перикардите
Дополнительно проводится ЭхоКГ. Обследование позволяет выявить даже небольшое увеличение выпота в полости перикарда. В случае необходимости проводится ЭхоКГ с доплерографией. Во время обследования можно диагностировать достоверный признак тампонады – снижение диастолического объёма левого желудочка по время вдоха.
Рентгенография грудной клетки позволяет оценить размеры сердца, его положение в грудной клетке. На начальных этапах заболевания характерные признаки на рентгенограмме отсутствуют, в более запущенных случаях сердце может выглядеть на плёнке как «бутылка с водой».
Пункция перикарда проводится с диагностической и лечебной целью. Пункция позволяет провести биохимические, цитологические, бактериологические и иммунологические анализы.
Дополнительно проводятся лабораторные тесты, которые выявляют наличие воспалительного процесса в организме. Из-за слишком слабой специфичности такие анализы проводятся исключительно для динамической оценки состояния пациента.
Лечение перикардита
Ключевое значение в выборе терапии заболевания имеет его клиническая форма. Лечение перикардита зависит от этиологического фактора, который способствует его развитию. С учётом всех критериев выбирают соответствующее лечение:
- Острый перикардит. Показан постельный режим и применение этиотропных медикаментов.
- Хронический перикардит.В зависимости от самочувствия пациента определяется его активность. Показано соблюдение бессолевой диеты и ограничение интенсивных физических нагрузок.
- Сухой неотягощённый перикардит. Рекомендовано симптоматическое лечение. При выраженном болевом синдроме назначаются анальгетические средства. Хороший эффект дают препараты, улучшающие обмен веществ; экссудативный перикардит. Проводится такая же терапия, как при сухой форме. Дополнительно требуется контроль гемодинамически значимых показателей.
- Вторичный перикардит. Лечение направлено на устранение основного заболевания, которое провоцирует вторичное воспаление перикарда (системная красная волчанка, аллергическая реакция, ревматоидная лихорадка). Нередко назначаются гормональные средства, глюкокортикостероиды.
- Констриктивный перикардит. В этом случае показано только оперативное лечение. Проводится перикардэктомия и удаляются спайки перикардиальных листков.
Пункция перикарда может проводится при любых формах перикардита, если отмечается увеличенное количество экссудата. Манипуляцию выполняют под контролем УЗИ.
Лекарства
Из медикаментов при остром перикардите на первом месте по назначению идут нестероидные противовоспалительные средства. Предпочтение отдаётся Ибупрофену, т.к. он благоприятно воздействует на систему коронарного кровотока, редко вызывает побочные эффекты, имеет широкий диапазон терапевтических дозировок.
Лечение начинают с разовой дозы в 300-800 мг и назначают препарат каждые 6-8 часов. Терапия проводится на протяжении нескольких дней, а порой и недель, до полного исчезновения выпота из околосердечной сумки. Ибупрофен может быть заменён на Диклофенак и Аспирин у пациентов с ишемической болезнью сердца.
Не рекомендуется назначать Индометацин пожилым люядм в виду его способности снижать коронарный кровоток и вызывать осложнения. Важно учитывать негативное влияние препаратов из группы НПВС на слизистые стенки пищеварительного тракта. Поэтому дополнительно назначаются ингибиторы протонной помпы (Омез, Нольпаза, Ультоп), что позволяет избежать развития язвенной болезни желудка.
Эффективность терапии препаратами группы НПВС оценивается через 1-2 недели. Не ранее, чем через 2 недели поднимается вопрос о возможности замены НПВС на его аналог или препарат другой группы аналогичного действия. Терапию НПВС продолжают еще как минимум 1 неделю после исчезновения признаков скопления лишней жидкости в околосердечной сумке. Возможно назначение препарата Колхицин в дозе 0,5 мг дважды в сутки в качестве монотерапии или в дополнении к НПВС (лечение и профилактика рецидивов). Медикамент хорошо переносится и не вызывает выраженных побочных эффектов. При непереносимости НПВС Колхицин является препаратом первого ряда.
Кортикостероидные медикаменты назначают при перикардитах, которые развились на фоне уремии, аутоиммунных процессов (постинфарктный синдром), заболеваний соединительной ткани. Чтобы не прибегать к назначению Преднизолона, рекомендуется как можно раньше начинать терапию Колхицином или Ибупрофеном.
Процедуры и операции
Ряд исследователей предлагают применение определённых диагностических алгоритмов для определения необходимости применения определённых процедур, манипуляция и операций.
На первом этапе, при отсутствии признаков перикардита в течение 1 недели (по результатам ЭхоКГ, лабораторных тестов, R-графии), рекомендуется определение уровня ревматоидного фактора и анти-ДНК антител. Дополнительно проводится 3-кратное микробиологические обследование с целью выявить возбудитель туберкулёза — Mycobacterium tuberculosis. Показанием к проведению торакоцентеза служит наличие плеврального выпота.
На втором этапе показано выполнение перикардиоцентеза – прокола перикардиальной полости для забора выпота. Полимеразная цепная реакция применяется при выявлении возбудителя туберкулёза.
На третьем этапе организовывают дренаж перикарда и биопсия перикарда/эндокарда для дальнейшего морфологического исследования, окрашивания (выявление возбудителя туберкулёза). Показанием к биопсии является неэффеткивность перикардиоцентеза, длительность заболевания более 3-х недель с неутановленным чётким диагнозом, рецидивирование тампонады сердца.
По жизненным показаниям при тампонаде сердца проводится перикардиоцентез. Процедуру также проводят для эвакуации выпота большого объёма (увеличение эхонегативного пространства более 20 мм по результатам ЭхоКГ). Манипуляция может быть проведена и с диагностической целью. Перикардиоцентез противопоказан при тромбоцитопении, применении антикоагулянтов (Варфарин, Прадакса, Эликвис, Ксарелто), расслоении аорты.
Перикардит у детей
У грудных детей довольно часто развивается перикардит при диагностировании и подтверждении обширной стафилококковой инфекции. Заболевание протекает в виде острого экссудативного плеврита. У детей постарше заболевание может быть связано с ревматизмом, вирусными инфекциями или ревматоидным артритом. Довольно часто отслеживается чёткая связь между перикардитом и нарушениями в работе щитовидной железы, опухолью сердца, аутореактивными процессами, заболеваниями крови, авитаминозом С.
Клиническое проявление заболевания такое же, как у взрослых, за исключением того факта, что у младенцев связать симптоматику с перикардитом сразу сложно из-за доминирующего влияния признаков инфекционной или вирусной патологии. Благодаря современным видам диагностики в виде ЭхоКГ у грудничков удаётся выявить даже небольшой выпот с перикарде. Детям постарше оценка состояния сердечно-сосудистой системы проводится посредством кардиовизора.
Последствия и осложнения
Самым грозным осложнением является тампонада сердца, и развивается она на фоне экссудативного перикардита. Недостаточность кровообращения наблюдается при констриктивном перикардите, что обусловлено сдавливанием вен, которые идут от нижних конечностей или печени. Может наблюдаться ложная клиника цирроза или недостаточности правого желудочка сердца.
Длительно протекающий перикардит при отсутствии должной терапии и скоплении даже небольшого объёма жидкости может перейти в миоперикардит. Прогрессирование спаечного процесса может привести к медиастино-перикардиту.
Прогноз
Практически полностью восстановить работу сердца можно только при своевременной и правильно подобранной тактике лечения. Гнилостный и гнойный перикардиты требуют тщательного подбора медикаментов, в противном случае развивается угроза для жизни пациента. Самое важно – не допустить тампонады сердца, чтобы не возникало риска прекращения работы сердечно-сосудистой системы.
Первичной профилактики нет, а вот вторичная поможет предупредить рецидив перикардита. Требуется диспансерное наблюдение у кардиолога и ревматолога. Рекомендуется придерживаться правильного питания, избегать физических перегрузок. По необходимости проводятся контрольные ЭКГ и ЭхоКГ.
Список источников
- Гиляревский С.Р. «Диагностика и лечение заболеваний перикарда», М., 2004
- Гуревич М.А. «Вопросы систематизации, диагностики и консервативной терапии перикардитов», Регулярные выпуски «РМЖ» №9 от 31.05.2016
- Кочмашева В. В., Беликов Е. С., Дергунова М. А.
- «Морфологическая картина констриктивного перикардита» 2010


















Последние комментарии
вера: Сыну было 4 мес, путал день с ночью, укачивала часами, решила попробовать Дормикинд ...
Сергей: Здраствуйте! Подскажите где можно достать этот препарат Денебол гель?
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.