Назальная ликворея
Общие сведения
Назальная ликворея (liqurrhoea) представляет собой патологическое состояние, проявляющееся истечением из ликворных пространств полости черепа цереброспинальной жидкости (ликвора) в полость носа/околоносовых пазух, обусловленное врожденным/приобретенным дефектом основания черепа и мозговых оболочек разной этиологии. Термин «ликворея» переводится как истечение. Цереброспинальная жидкость обеспечивает питание и процесс метаболизма веществ в тканях головного мозга, выполняет амортизационную функцию при механических воздействиях, а также участвует в поддержании внутричерепного давления/постоянства концентрации катионов/анионов крови и pH.
В норме цереброспинальная жидкость у человека находится в промежутке между внутренним сводом костей черепа/мозговыми оболочками и содержится в мозговых желудочках, в сосудистых сплетениях которых она и вырабатывается. Ликвор представляет собой прозрачную водянистую жидкость, иногда (в случаях травмы) разбавленную кровью, химический состав которой схожий с сывороткой крови. У взрослого человека объем ликвора варьирует в пределах 100-150 мл.
Внутричерепная полость отделена от носовой полости придаточными пазухами носа, поэтому ликвор при истечении вначале наполняет какую-либо околоносовую пазуху, чаще, лобную, клиновидную или решетчатый лабиринт, после чего он вытекает из соответствующей придаточной пазухи непосредственно в носовую полость. А затем цереброспинальная жидкость может изливаться наружу через ноздри или же проникать в пищевод через носоглотку.
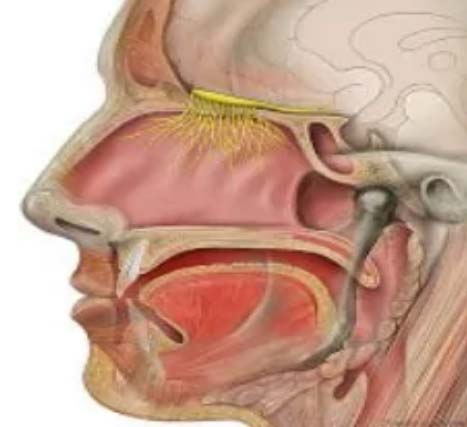 Встречаемость ликвореи больных с травмой головы варьирует в пределах в 2–4%, а у лиц с переломами основания черепа в пределах 5–11%. Ликворея из носа достаточно опасное состояние, которое кроме неприятного выделения из носа жидкости, снижающего качество жизни, сопровождается высоким риском развития серьезных осложнений в виде воспаления оболочек и вещества мозга (менингит), поскольку присутствует благоприятные условия для проникновения в полость черепа из носовых полостей инфекции на фоне простудных заболеваний. Не менее серьезным осложнением является пневмоцефалия (попадание в полость черепа воздуха) через открытую фистулу, что требует срочной госпитализации пациента и пластики ликворного свища.
Встречаемость ликвореи больных с травмой головы варьирует в пределах в 2–4%, а у лиц с переломами основания черепа в пределах 5–11%. Ликворея из носа достаточно опасное состояние, которое кроме неприятного выделения из носа жидкости, снижающего качество жизни, сопровождается высоким риском развития серьезных осложнений в виде воспаления оболочек и вещества мозга (менингит), поскольку присутствует благоприятные условия для проникновения в полость черепа из носовых полостей инфекции на фоне простудных заболеваний. Не менее серьезным осложнением является пневмоцефалия (попадание в полость черепа воздуха) через открытую фистулу, что требует срочной госпитализации пациента и пластики ликворного свища.
Также при наличии объемного дефекта костных структур/мозговых оболочек вещество мозга/оболочки могут провалиться через него, формируя грыжевой мешок (менинго/энцефалоцеле). К тому же в ряде случаев ликворея может длительно оставаться незамеченной, поскольку жидкость стекает внутрь носоглотки и проглатываться пациентом, воспринимающим это как последствие аллергии/насморка.
Наиболее часто назальная ликворея имеет посттравматический характер, реже встречается при наличии объёмных новообразований в структурах мозга, в виде постоперационных осложнений, врожденной патологии костей основания черепа или стенок назальных пазух, например, врожденной патологии целостности черепной решетчатой пластинки и прилегающего участка твердой мозговой оболочки. Реже встречается спонтанная ликворея из носа, обусловленная высоким внутричерепным давлением, тяжелой физической нагрузкой и прекращающаяся самостоятельно.
Патогенез
В основе патогенеза ликвореи из носа лежат повреждения (перелом) передних краниобазальных костей с вовлечением придаточных пазух носа. При этом, каждому виду деформации черепа в зависимости от приложения/направления силы, соответствует специфический перелом основания с повреждением мозговых оболочек смещающимися костными фрагментами.
Существует три механизма повреждений: нарушение свободными костными отломками целостности оболочек, ущемление костными отломками, обширные разрывы без признаков регенерации по краям. В результате образования костного дефекта происходит проникновение мозговых оболочек через дефект, что зачастую приводит к формированию грыжи в месте перелома, состоящей из арахноидальной/мозговой оболочек и мозгового вещества. Образованию костного дефекта основания черепа способствует неоднородность строения костей (наличие множества отверстий через которые проходят сосуды/нервы, черепных нервов, воздухоносных полостей, неплотное прилегание к костям твердой мозговой оболочки, несоответствие между упругостью и эластичностью в базальных/парабазальных отделах черепа), что может вызывать разрывы арахноидальной оболочки даже при незначительной травме головы, сопровождающейся смещение внутричерепного содержимого относительного основания.
Классификация
Классификация назальной ликвореи базируется на нескольких факторах.
По причине развития выделяют:
- Ликворея после черепно-мозговой травмы.
- Ятрогенная ликворея.
- Спонтанная (врожденная).
По времени возникновения:
- Немедленная;
- Отсроченная ранняя (в срок до одного месяца) и поздняя (в срок более месяца).
По локализации фистулы: лобная пазуха; ячейки решетчатой кости/решетчатая пластинка; клиновидная пазуха; множественная.
По источнику ликвореи: желудочковый; субарахноидальный; цистернальный; смешанный.
По характеру (объему) истечения ликвора: скудный (до 1 мл/сутки); умеренный (до 30 мл/сутки); профузный (более 30 мл/сутки).
По типу ликвореи: явная (истечение ликвора во внешнюю среду); скрытая (внешние признаки истечения ликвора отсутствуют).
По вариантам истечения ликворной жидкости: постоянное; периодическое.
По клиническому течению: неосложненная; осложненная формы ликвореи (пневмоцефалия, гнойно-воспалительные заболевания оболочек мозга, гастрит).
По состоянии внутричерепного давления: гипотензия, гипертензия, нормотензия.
Причины
Черепномозговые травмы. Ведущим этиологическим фактором развития назальной ликвореи являются черепномозговые травмы, сопровождающиеся повреждениями/переломами костных структур основания черепа, лобной пазухи, пирамиды височной кости. Незначительная прочность решетчатой пластинки, а также тесное соприкосновение арахноидальной оболочки и решетчатой кости, перфорированной обонятельными волокнами, создают благоприятные условия развитию посттравматических ликворных фистул. Именно переломы лобной/клиновидной пазухи и ячейки решетчатой кости наиболее часто являются причиной развития дуральной фистулы и, соответственно, источником ринореи. Реже истечение ликвора через отверстия решетчатой кости происходит по причине отрыва волокон обонятельного нерва травматического в результате травмы при отсутствии повреждений кости.
На долю посттравматических назальных ликворей приходится около 80%. В перечень основных причин повреждений/переломов костных структур основания черепа и подлежащих оболочек мозга входят: падение с высоты (44,0 %), дорожный травматизм (36,6%) и удар по голове тупым предметом (20%). Посттравматическая ликворея может ранней (в течение 48 часов после полученной травмы) и отсроченной ликвореи — в течение первой недели. При этом, ранняя ликворея может прекращается спонтанно на протяжении первой недели.
Объемные опухоли мозга/костных структур. Преимущественно новообразования с инвазивным характером роста, которые способны формировать костный дефект и повреждать оболочки для истечения ликвора.
Врожденные пороки развития. К ним относятся черепно-мозговые грыжи, при которых формируются патологические пути оттока ликвора. Частой врожденной патологией является формирование канала Штернберга (аномалия строения основы черепа), что приводит к развитию сложной назальной ликвореи/менингоцеле в латеральной части основной пазухи. Манифестирует патология с раннего детства и в большинстве случаев сопровождается различной неврологической симптоматикой.
Ятрогенная ликворея. Возникает как осложнение различного рода нейрохирургических операций на головном мозге/придаточных пазухах носа (ринопластика, удаление опухолей, кист, полипов) вследствие формирования ликворных фистул.
Симптомы
Симптомы назальной ликвореи провялятся прежде всего периодическим/постоянным истечением ликвора из полости носа преимущественно при перемене положения тела/наклонах головы в различном количестве — от незначительного (2-3 мл/сутки) до обильного (30 мл/сутки). Ликвор не имеет запаха и каких-либо посторонних включений, крайне редко (в случаях травмы) может содержать примесь крови.
Пациенты часто жалуются на головные боли, особенно при наклонах головы, сухость кожных покровов, выраженную слабость. При затекании ликвора в просвет трахеи/бронхов и раздражения слизистой дыхательных путей возникает ночной кашель, интенсивность которого снижается в положении сидя. При попадании ликвора в желудок на фоне его профузного истечения развивается клиника острого неинфекционного гастрита: тошнота/рвота, рези и боли в эпигастральной области, дискомфорт после приема пищи.
Посттравматическая ликворея зачастую сопровождается симптоматикой сотрясения/ушиба головного мозга — слабость, сильная тошнота, головные боли, головокружение, которые усиливаются при активных движениях, подъёме с постели. Характерен выраженный астенический синдром, манифестирующий быстрой усталостью, физической/психической истощаемостью, снижением умственной функции, работоспособности и концентрации внимания.
Могут развиваться вегетативные реакции: чрезмерная потливость, приливы крови к лицу, расстройства сердечного ритма и неврологические проявления в виде нистагма, асимметрии сухожильных рефлексов, анизокории, реже — умеренные менингеальные проявления, двигательная дисфункция и ретроградная амнезия.
Анализы и диагностика
Диагноз «носовая ликворея» ставится на основании жалоб пациента на выделение жидкости из полосы носа и другую симптоматику, а также данных инструментальных/лабораторных методов обследований, виляющих:
- ЛОР-обследование (риноскопия), во время которой определяется истечение жидкости по носовым ходам, отечность/гиперемия слизистой оболочки.
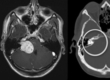
- КТ/МРТ головного мозга. Позволяет с высокой точностью визуализировать костные дефекты, разрывы мозговых оболочек. Такие результаты дает церебральная МРТ, направленная на визуализацию содержимого черепной коробки.
- КТ-цистернография. Методика с введением рентген-контрастных веществ позволяет выявить локализацию ликворных фистул, определить состояние краниобазальных костей и придаточных пазух носа.
- Эхоэнцефалография. Предназначена для визуализации внутричерепных новообразований, признаков повреждения головного мозга.
Из лабораторных методов используются микроскопическое/микробиологическое исследование жидкости, вытекающей из полости носа. Также может использоваться «проба масляного пятна (носового платка)», которая заключается в вытирании вытекающей жидкости носовым платком и оценки результата: в отличие от носовой слизи ликвор оставляет на ткани масляные разводы, а при засыхании ткань с ликвором остается мягкой, в отличие от носовой слизи, которая засыхает/застывает.
Важнейшей составляющей постановки диагноза является дифференциальная диагностика, которая проводится с серозным ринитом, опухолями назальной полости, продуцирующими слизь. В отличии от воспалительного эксудата из носовой полости в цереброспинальной жидкости содержится большое количество глюкозы (в пределах 2,3-4 ммоль/л) и незначительное количество белка (до 0,22 ммоль/л).
Лечение
Лечение посттравматической ликвореи при отсутствии показаний к срочной операции заключается в консервативных мероприятиях, которые могут восстановить герметичность субарахноидального пространства. Консервативное лечение включает:
- снижение внутричерепного давления;
- уменьшение выработки ликвора;
- создание условий для образования рубцов и спаек в месте повреждения мозговой оболочки.
Больным показан постельный режим на 12 дней. Больные должны пребывать в положении полусидя или им приподнимают головной конец кровати. При таком положении снижается или прекращается истечение жидкости. Не рекомендуется сильно кашлять и громко чихать, поскольку может повышаться внутричерепное давление. Пребывая без движения, больные могут жаловаться на появление запоров, поэтому рекомендуется придерживаться диеты (клетчатка, свекла, чернослив) или применять слабительные препараты.
- В остром периоде травмы применяют антибактериальную терапию с учетом выделенного возбудителя и антибиотикограммы. При отсутствии таких результатов назначаются цефалоспорины в течение 7–10 дней.
- Для нормализации давления ликвора проводят дегидратацию (мочегонные препараты) под контролем электролитов крови (корректируют дефицит калия, если он есть назначают Аспаркам, Панангин). В тяжелых случаях применяют осмотические диуретики (Маннитол), в легких – Верошпирон, Диакарб, Фуросемид, Гипотиазид.
- Консервативную терапию дополняют люмбальными пункциями, контролируя ликворное давление — его стараются поддерживать 90–100 мм водного столба. При профузном истечении жидкости назначают длительный дренаж ликвора (люмбальное дренирование) чтобы не травмировать оболочки спинного мозга частыми люмбальными пункциями. Однако этот способ можно применять после черепно-мозговой травмы через две недели, когда не будет признаков дислокации мозга. Прекращение истечения в ходе консервативного лечения в остром периоде отмечается у 85% больных.
- К малоинвазивных операциям, входящим в консервативное лечение, относятся вентрикулярное и люмбальное дренирование для быстрого восстановления его циркуляции. Такие виды наружного дренирования применяются как самостоятельные манипуляции или перед радикальной операцией. Перед любой хирургической операцией проводится люмбальное дренирование, которое сохраняют на несколько суток после операции.
Ликворея более 14 дней — показание к оперативному лечению, поскольку в 10% случаев развиваются гнойно-воспалительные осложнения. Хирургическое лечение любой формы как нетравматической (врожденной), так и травматической ликвореи заключается в восстановлении нарушенного контура циркуляции жидкости.
Из-за недостаточной изученности патогенеза нетравматической ликвореи нет единого алгоритма ее лечения, кроме того, локализацию фистулы не всегда удается установить даже современными методиками. Даже при микрохирургической технике, применении аутопластики и фибриновых композиций клея возможны рецидивы истечения жидкости после первой и второй попытки закрытия фистулы.
Наиболее распространены трансназальные методы доступа и лечения нетравматической ликвореи, которые заменили сложные и травматичные транскраниальные методы. Эндоскопическая эндоназальная методика часто применяется для первичного восстановления дефекта лобного кармана и решетчатой пластинки. Размеры фистул варьируют от 1 до 20 мм.
Для пластики дефектов используют аутоткани и фибрин-тромбиновые композиции. В качестве материалов для закрытия при эндоназальных операциях применяется широкая фасция бедра с жировой клетчаткой, а при транскраниальных операциях — надкостничный лоскут.
Выбирают ткани с хорошим кровоснабжением, которые регенерируют, раны быстро заживают и рубцуются. При фистулах решетчатой пластинки (она отделяет нос от передней черепной ямки) используются: слизистая носа, хрящ перегородки, средняя носовая раковина. Предпочтение отдают пластике двойным лоскутом после закрытия фистулы аутохрящом. Поскольку происходит уменьшение объема аутоткани (например, слизистой) рекомендуется брать больший лоскут слизистой и стараются сохранить связь лоскута со слизистой носа.
Истечение ликвора через клиновидную пазуху — самый сложный вариант локализации, поэтому в клиновидной пазухе для фиксации лоскута применяют латексный тканевый клей, что обеспечивает высокую надежность. Ликворные фистулы в заднем своде полости носа закрываются средней носовой раковиной. Чаще всего проводится многослойная пластика: фрагмент жировой ткани — широкая фасция бедра — коллагеновая пластина с фибриновым клеем (фибрилляр и тахокомб), плотно фиксирующие края фасции бедра к костям.
Доктора
Лекарства
Мочегонные препараты: Маннитол, Верошпирон, Диакарб, Фуросемид, Гипотиазид.
Процедуры и операции
Выбор вида пластики и доступа зависит от места расположения, размеров дефекта, количества фистул, продолжительности ликвореи. Виды хирургического лечения:
- Шунтирующие операции. Они проводятся при неустановленной локализации фистул, повышении ликворного давления, посттравматической гидроцефалии и неэффективности эндоскопической эндоназальной операции. Самыми распространенными вариантами является люмбоперитонеальный шунт (дренирование ликвора в брюшную полость из спинномозгового канала) и вентрикулоперитонеостомия. При хроническом повышении черепного давления накладывается постоянный шунт. Недостатки шунтирующих операций: сохранение фистулы, при длительном стоянии шунта нарушается природная ликвородинамика, нарушение функционирования шунта, рецидивы в 53%.
- Транскраниальные операции с проведением краниотомии (вскрытие черепа). В настоящий момент этот метод используется реже в связи с внедрением эндоскопических операций. Показанием к этому методу является фистула в области передней/средней черепной ямке, задней стенке лобной пазухи, множественные дефекты и дефекты больших размеров. Преимуществами являются: визуализация дефекта и возможность осмотреть поврежденный мозг. При этом есть и недостатки: травматичность, удлинение госпитализации и сроков восстановления, снижение обоняния после операции.
- Эндоскопические эндоназальные операции. Этот доступ наименее инвазивный и применяется при операциях на решетчатой пластинке, полости турецкого седла, решетчатом лабиринте и клиновидной пазухе. Ограничением является расположение фистулы в задней стенке лобной пазухи и неудачные предыдущие эндоназальные пластики. Эндоскопическую операцию делают в сочетании с шунтирующей операцией, поскольку при повышенном внутричерепном давлении операция будет неэффективной. После операции строго контролируют давление и при его повышении более 150 мм водн.ст. назначают Диакарб.
Любой вид операции пластики фистулы предусматривает установление люмбального дренажа непосредственно перед операцией, который сохраняют и после операции. Через дренаж при операции и после нее эвакуируют ликвор. При сильном истечении жидкости после операции дренаж оставляют на 10 суток, при незначительной ликворее — до 6 суток.
Люмбальный дренаж устанавливают туннельной методикой: через небольшой разрез в поясничной области катетер вводят в субпаутинное пространство спинного мозга, а наружный конец катетера проводят из поясничной области в подкожной клетчатке на боковую поверхность живота и присоединяют к емкости для сбора жидкости. Для профилактики гипотензионного синдрома строго контролируют объем удаляемой жидкости и давление. Всем после операции на сутки назначается постельный режим, потом — общий с ограничением движений.
При всех видах операций встречаются рецидивы, что влечет повторные операции. Неудачи эндоназальной пластики связаны с множественными фистулами, неправильным определением местоположения фистулы, со смещением трансплантата или плохим его сопоставлением с краями дефекта, с повышением ликворного давления, с медленным заживлением и присоединением инфекции. При люмбоперитонеальном шунтирование рецидивы бывают чаще, поскольку не устраняется дефект. После этой операции рецидивы встречаются через 2-12 месяцев.
Диета
Специальная диета не предусмотрена.
Профилактика
Профилактика посттравматической ликвореи заключается в предупреждении черепно-мозговой травмы: соблюдение безопасности дорожного движения пешеходами и транспортными средствами. Врожденную патологию костей черепа в какой-то степени можно предупредить здоровым образом жизни и правильным питанием беременной.
Последствия и осложнения
- Гнойно-воспалительные осложнения: менингит, менингоэнцефалит, абсцесс мозга.
- Имеется прямая связь с длительностью ликвореи — при увеличении срока у большинства пациентов развивается это осложнение.
- Вентрикулит (воспаление желудочков мозга).
- Пневмоцефалия (наличие воздуха в полости черепа).
- Аспирационная пневмония. При сильном истечении ликвора в положении на спине он попадает в носоглотку и нижние отделы дыхательных путей.
- Гастрит.
Прогноз
Комплексное лечение, включая операцию, у большинства больных приводит к выздоровлению и восстановлению трудоспособности. В тяжелых случаях черепно-мозговых травм больным устанавливается II и I группа инвалидности. Развитие эндоскопической нейрохирургии дает возможность правильно диагностировать и лечить назальную ликворею — при этом методе одновременно выявляется и закрывается дефект основания черепа. Сразу после операции ликворея полностью прекращается у 60% больных и уменьшается у 21%. В то же время возможны рецидивы заболевания, которые встречаются после первой операции в 25% случаев, а после повторных в 10%, что говорит о том, что еще есть нерешенные проблемы при лечении данного заболевания.
Список источников
- Благовещенская, Н.С. Ринологические и отоневрологические данные в диагностике носовой ликвореи и значение их для выбора вида оперативного вмешательства Н.С. Благовещенская Вестн. оториноларингологии. – 1995. – № 2. – С. 14-19.
- Гаврилов, А.Г. Диагностика и тактика лечения базальной ликвореи в остром периоде черепно-мозговой травмы: автореф. дис. ... канд. мед. наук: 14.00.28 А.Г. Гаврилов. – М., 2003. – 28 с.
- Махмурян М.С., Кравчук А.Д., Потапов А.А., Капитанов Д.Н., Нерсесян М.В., Шахнович В.А., Абузаид С.М. Краниовертебральные объемные соотношения, ликвородинамика и венозное кровообращение головного мозга у пациентов со спонтанной назальной ликвореей // Материалы V съезда нейрохирургов России. Уфа. - 2009.- С.45.
- Махмурян М.С., Кравчук А.Д., Капитанов Д.Н., Потапов A.A., Лихтерман Л.Б., Арутюнов Н.В., Литвицкий П.Ф. Диагностика и лечение спонтанной назальной ликвореи у больных с метаболическим синдромом // Вопросы нейрохирургии имени H.H. Бурденко. - 2011. - №4, Т. 75.- С.82-91.
- Мустафаев Б.С., Мустафаева А.С. «Посттравматическая ликворея: диагностика и хирургическое лечение». АО «Национальный центр нейрохирургии» (журнал «Нейрохирургия и неврология Казахстана» №3, 2017).






 Маннитол
Маннитол Верошпирон
Верошпирон Диакарб
Диакарб Фуросемид
Фуросемид Гипотиазид
Гипотиазид














Последние комментарии
Сергей: Здраствуйте! Подскажите где можно достать этот препарат Денебол гель?
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...