Опухоль головного мозга (рак мозга)
Общие сведения
В последнее время отмечается тенденция роста заболеваемости опухолями головного мозга, которые составляют 3-6% всех новообразований организма и у взрослых занимают 3-5 место. Объяснить увеличение заболеваемости можно общедоступностью методов диагностики (КТ, МРТ, ПЭТ). Частота возникновения опухолей возрастает у пожилых и стариков.
Среди первичных опухолей 40% являются доброкачественными, а 60% составляет онкология — злокачественные опухоли. Если рассматривать опухоль головного мозга у взрослого, то у женщин заболеваемость злокачественными опухолями несколько ниже по сравнению с мужчинами. К опухолям мозга относят не только образования вещества мозга, но и оболочек и нервных корешков.
В связи с этим более правильным обозначением опухолей мозга будет термин «внутричерепные» опухоли. У женщин большей частью встречаются невриномы и менингиомы, а у мужчин — глиомы. Среди всего разнообразия внутричерепных новообразований глиомы, к которым относится глиобластома (самый распространенный вид опухоли), составляют 55%. Код опухоли головного мозга по МКБ-10 C71, а в подрубрики C71.0-C71.9 уточняют локализацию. В большей степени, по сравнению с первичными опухолями, отмечается встречаемость метастатических опухолей мозга. Источником их у мужчин является рак легких, почек и толстой кишки, а у женщин — это рак толстой кишки, груди и меланома. Давайте разберемся, как проявляется опухоль той или иной локализации и возможно ли определить на ранних этапах это заболевание.
Патогенез
При любых опухолях определяющим признаком является размножение клеток, которое выходит из-под контроля. Причиной такого размножения выступает онкоген. Пролиферация клеток, их инвазивный рост и иммунный ответ клеток взаимосвязаны, но являются самостоятельными процессами, связанными с генетическими изменениями. Так, изучен ген TSС-22, который имеет значение при различных злокачественных опухолях мозга. При глиомах мозга имеет значение метаболизм негемового железа.
Изменение генома клеток активирует противоопухолевый иммунитет. Однако иммунная система также способствует прогрессированию опухоли, формируя иммуногенный фенотип опухоли.
По мере роста опухоли происходит:
- инвазия ее в окружающие ткани и разрушение их;
- сдавление подлежащих тканей;
- повышение внутричерепного давления;
- отек мозга;
- затруднение оттока ликвора;
- рост новых сосудов в опухоли, становящихся источником кровотечений;
- нарушение венозного и артериального кровотока.
Классификация
Согласно последней классификации, насчитывается 146 подтипов опухолей. Это может быть как доброкачественная опухоль, так и злокачественная. Термин «рак головного мозга» не совсем правильный. Рак в головном мозге не встречается — опухоль имеет другие названия, просто этот термин используется для простоты. Доброкачественные опухоли имеют медленный рост, и часто достигают больших размеров без симптоматики, поскольку отсутствует отек мозга. Злокачественные опухоли быстро растут, распространяются в соседние ткани, но за пределы ЦНС распространяются (метастазируют) редко.
По первичному очагу различаются:
- Первичные опухоли, развивающиеся из ткани головного мозга, черепных нервов и оболочек.
- Вторичные, имеющие метастатическое происхождение.
По составу клеток:
- Оболочечные (менингиомы). Они происходят из мозговых оболочек.
- Нейроэпителиальные (глиома, эпендимома, астроцитома) локализуются в ткани мозга.
- Опухоли гипофиза.
- Невриномы (опухоли внутричерепных нервов).
- Метастатические опухоли.
- Дизэмбриогенетические, возникающие в течение эмбриогенеза.
У взрослых чаще всего бывают нейроэпителиальные опухоли (из них — глиомы) и опухоли из оболочек мозга. Значительно реже отмечаются аденомы гипофиза и невриномы. В отношении опухолей головного мозга TNM-классификация, которой пользуются в онкологии, не применяется, поскольку отсутствует метастазирование в регионарные лимфоузлы и нет отдаленных метастазов. Но по морфологическим особенностям злокачественные опухоли делятся на высокозлокачественные (Grade III–IV) и низкозлокачественные (Grade I–II). Опухоли высокой злокачественности очень активные, быстрорастущие, диффузно прорастают в окружающие ткани. Это низкодифференцированные или вообще недифференцированные опухоли, примером которых являются пинеобластома и глиобластома.
Глиальные опухоли составляют 50-55% всех внутрикраниальных опухолей. Выявляются они от 30 до 60 лет и если рассматривать их локализацию, то по степени убывания они распределяются следующим образом: полушария мозга (доли — лобная, височная, теменная, затылочная), желудочки мозга, подкорковые ганглии и ствол, мозолистое тело, мозжечок, зрительные нервы.
Глиальные новообразования характеризуются быстрым ростом, склонностью к метастазированию, что не характерно для других опухолей, частым рецидивированием и плохим прогнозом. Характерная особенность глиальных новообразований — это инвазивный рост и отсутствие границы между опухолью и здоровой тканью.
Такой тип роста имеют высокозлокачественные глиомы — глиобластома и анапластическая астроцитома. Для глиом характерно интенсивное образование сосудистой сети, что ускоряет рост опухоли, скорость прорастания в ткани и метастазирования.
Из глиальных опухолей глиобластома является наиболее распространенной, она относится к IV степени злокачественности. Встречается глиобластома у лиц пожилого возраста, причем чаще у мужчин. Располагается такая опухоль чаще всего в полушариях. Метастазирование — редкое явление, но может наблюдаться, что связано с оперативным лечением, проведением лучевой терапии и увеличением жизни больных.
Саркома (вернее глиосаркома) является гистологическим вариантом глиобластомы. В своем составе имеет злокачественную глиальную ткань и саркоматозную — отсюда и происходит название ее. Клиническая картина отличается глиобластом более злокачественным течением: быстрое рецидивирование после лечения, метастазирование (в легкие, лимфоузлы шеи, печень, спинной мозг). Именно из-за метастазирования глиосаркома выделена в отдельный вид. В клинике чаще встречаются пароксизмы эпилепсии и речевые расстройства, которые объясняются локализацией опухоли в височной доле. Радикальное удаление этих опухолей возможно только у 50% больных.
Гемангиоперицитома является злокачественной опухолью, которая происходит из перикапиллярных клеток. Эти опухоли обычно развиваются на ногах, в забрюшинном пространстве и полости таза. Внутричерепная гемангиоперицитома встречаются достаточно редко и представляет собой копию гемангиоперицитомы мягких тканей. «Поведение» гемангиоперицитом отличается от менингиом тем, что для них характерно рецидивирование даже при отсутствии рецидива первичной опухоли. Также имеется риск отдаленных метастазов в послеоперационном периоде. Метастазы вне ЦНС появляются спустя годы после проведенного лечения.
Краниофарингиома — это доброкачественная (по гистологическим характеристикам) медленно растущая опухоль, которая часто располагается в области турецкого седла. Является единственной врожденной опухолью и рассматривается как порок развития. Проявиться она может в любом возрасте или не проявиться совсем. Несмотря на доброкачественность, проявления краниофарингиомы часто похожи на злокачественные опухоли.
Краниофарингиомы могут метастазировать и прорастать в таламус, гипофиз, перекрест зрительных нервов (под гипоталамусом). В клинике они проявляются нейроэндокринным синдромом, атрофией зрительных нервов или частичной слепотой — выпадает височная часть правого и левого поля зрения, а у детей развивается гидроцефальный синдром (накопление цереброспинальной жидкости в желудочках). Если это возможно, то краниофарингиома удаляется полностью, а после частичного удаления выполняют локальную лучевую терапию.
Причины возникновения опухоли головного мозга
Существуют генные предикторы многих опухолей, в том числе и мозга. Однако эти предикторы не являются 100% причиной развития онкозаболевания. В его развитии имеет значение совокупность разных условий и факторов.
- Основными факторами риска возникновения онкозаболеваний мозга являются: наличие генетических синдромов (синдромы Ли-Фраумени, фон Хиппель-Линдау, Тюркот, нейрофиброматоз), опухолей в семье и облучение головного мозга.
- Влияние возраста на рак головного мозга. Пик заболеваемости глиомами у мужчин приходится на 50-59 лет и старше. Причем в этом возрасте встречаются олигодендроглиомы, а астроцитомы в 30-40 лет. Повышение заболеваемости в 60-75 лет возможно связано с приемом гипотензивных препаратов, которые, по мнению некоторых авторов, оказывают канцерогенное действие.
- Заболеваемость менингиомами в урбанизированных городах выше, чем в сельской местности, а в заболеваемости глиомами отмечается обратная тенденция.
- Влияние окружающей среды. Заболеваемость глиомами в областях с неблагоприятной экологией выше.
Влияние профессиональных факторов. Повышенная заболеваемость отмечается у программистов, медработников, сельхоз работников, у лиц, работающих в мясоразделочной отрасли. Низкий уровень заболеваемости у воспитателей дошкольных учреждений. Работа в каменноугольных шахтах не повышает риск заболеваемости, так же, как и достоверно не подтверждено влияние нефтепродуктов, как производственного фактора. - Рассматривая причины рака головного мозга у женщин, можно отметить влияние гормональных изменений в постменопаузе, в котором отмечается рост заболеваемости глиобластомами по сравнению с преклимактерическим периодом. Риск повышен почти в 2 раза у женщин в постменопаузу, которые не кормили грудью. Риск заболевания снижается при приеме гормональных препаратов в менопаузу.
- Влияние магнитного и электрического поля и рентгеновского облучения. Достоверны исследования, которые показали, что опухоли височной доли развиваются на стороне использования мобильного телефона, что связано с локальным действием на структуры мозга. В случае использования телефона увеличивается частота опухолей астроцитарного ряда. Кроме того, повышен риск неврином слухового нерва. При работах, связанных с магнитными и электрическими полями, при частом рентгенологическом исследовании лицевого черепа также увеличивается частота глиом мозга. Имеются исследования, доказывающие влияние домашних электроприборов (электрогрелка, электрощипцы, электроодеяло, вибромассажеры, компьютеры, телевизоры, микроволновые печи, увлажнители воздуха) на возникновение опухолей. По поводу влияния последствий чернобыльской катастрофы вопрос дискуссионный.
- На риск возникновения глиом мозга (на бытовом лексиконе «рак головы») влияет диета с повышенным содержанием нитратов и генетически модифицированных продуктов. Употребление больше 7 чашек кофе тоже повышает риск развития злокачественных глиом. Взаимосвязь опухолей с приемом алкоголя не доказана.
- Фактор курения. У детей, рожденных от курящих матерей, в 1,2 раза больше частота опухолей мозга, которые развиваются в 2-4 года. Этот фактор важен в развитии доброкачественных и злокачественных образований, но особенно это касается астроцитом. Еще выше риск развития опухолей у детей при курении отца. Риск заболеваемости глиомами повышен у женщин, которые курят и у лиц обоего пола, курящих марихуану.
Симптомы опухоли мозга
Как распознать это заболевание? Очень часто первые симптомы появляются, когда опухоль имеет значительные размеры, прорастает и нередко становится неоперабельной. В ряде случаев опухоль находят случайно при обследовании в связи различными жалобами. Опухоль в голове ведет себя по-разному. Глиобластома, если она не лечится, приводит к смерти уже через три месяца, а менингиома растет до 10 лет, не доставляя больному дискомфорта. При доброкачественных опухолях течение заболевания медленное и отмечается постепенное нарастание симптомов, периоды улучшения чередуются с периодическими ухудшениями. При злокачественных образованиях заболевание может начинаться внезапно, напоминая сосудистые заболевания (инсульт), что связано с кровоизлиянием в опухоль. Любые новые или непривычные для больного симптомы, которые имеют нарастающий характер, должны настораживать пациента и стоит подумать об опухолевом процессе.
Для доброкачественных и злокачественных опухолей характерны одни и те же симптомы — общемозговые и очаговые, но степень нарастания их и выраженность будет различной. Общемозговые симптомы включают головную боль, рвоту, глазодвигательные расстройства и застойные диски зрительного нерва. Очаговые симптомы зависят от локализации опухоли — это могут быть нарушение зрения, слуха, параличи и парезы.
Какие симптомы позволяют заподозрить это заболевание? Головные боли при опухоли мозга — наиболее частый симптом. Они имеют разный характер — это зависит от локализации образования и его размеров. Отмечается также изменение психического состояния: сонливость, апатия, когнитивные нарушения. При опухоли в неоперабельном состоянии возникают функциональные нарушения (параличи, парезы, ухудшение зрения), признаки внутричерепной гипертензии (рвота, изменения на глазном дне), изменяется поведение человека и развивается дислокационный синдром (смещение структур мозга).
Симптомы опухоли головного мозга на ранних стадиях
На ранних стадиях у 70-80% больных появляется головная боль. Как болит голова? Чаще всего она появляется ночью и под утро, несколько уменьшается/прекращается днем. Головная боль связана с опухолевым образованием, отеком мозга вокруг опухоли, нарушением венозного оттока и с окклюзионной гидроцефалией (закрытая гидроцефалия, при ней нарушается ток цереброспинальной жидкости из-за закрытия опухолью ликворопроводящих путей).
Первые признаки опухоли головного мозга в виде головной боли могут периодически уменьшаться или даже исчезать при перемене положения головы, при котором отток жидкости улучшается. Однако с течением времени боли становятся интенсивнее, продолжительнее или приобретают постоянный характер. Если рассматривать первые признаки у взрослых, то нужно отметить рвоту, которая появляется ночью или утром при головной боли и при изменении положения головы. У взрослых изолированная рвота является симптомом, характерным для опухоли IV желудочка, что связано с раздражением рвотного центра. Генерализованные и локальные эпилептические припадки встречаются у женщин и характерны для медленно растущих опухолей (менингиомы или глиомы низкой злокачественности). В течение длительного времени припадки могут быть единственным проявлением заболевания.
По мере роста опухоли появляются симптомы со стороны психики. Более характерны нарушения психики для внутримозговых опухолей и у 15-20% больных являются первым симптомом, у остальных больных появляются при увеличении опухоли. Нарушения психики включают: оглушенность или эйфорию, вялость, ослабление внимания, снижение критики и памяти, безучастность, расторможенность, неопрятность.
Симптомы рака головного мозга на ранних стадиях
Известно, что рак протекает более злокачественно. Так, интервал между начальными симптомами гемангиоперицитомы и установкой диагноза составляет 3 месяца. Первые признаки у женщин — головная боль и рвота, на ранней стадии появляются изменения со стороны глаза (экзофтальм) и глазного дна (застой, бледность диска зрительного нерва, расширение вен и артерий. У взрослого с анапластической астроцитомой и мультиформной глиобластомой быстро присоединяются двигательные и чувствительные нарушения, а также появляются эпиприпадки.
При локализации опухоли супратенториально (над наметом мозжечка) очаговые симптомы у женщин появляются раньше повышения внутричерепного давления. На ранней стадии появляются:
- Локальные односторонние судорожные приступы, а позже — генерализованные.
- Нарушение моторики и чувствительности (гипестезия, пирамидная недостаточность).
- Нарушение зрения (экзофтальм, выпадение полей зрения).
- Ожирение либо гипотрофия, полифагия, несахарный диабет, задержка роста, преждевременное половое развитие – при опухолях III желудочка/хиазмы.
- Изменения психики (ухудшается внимание, нарушается речь, появляется заторможенность и изменения личности). На поздней стадии повышается внутричерепное давление.
Если опухоль локализуется под наметом, то ведущими ранними симптомами будут головная боль по утрам, рвота по утрам, косоглазие, ухудшение зрения. Из общей симптоматики отмечается утомляемость, снижение интеллекта, потеря моторных навыков. Для поздних симптомов характерно: нарушение равновесия и координации, неловкие движения, слабость мышц ног, нистагм. Также присоединяется симптоматика поражения ствола мозга: головокружение, гнусавость голоса, разная ширина глаз, диплопия (двоение в глазах), сглаженность носогубной складки, отклонение языка от средней линии, поперхивание.
Опухоль мозжечка сопровождается нарушением координации, неуклюжестью, неустойчивостью при ходьбе, изменением походки, также появляются головокружения и развивается потеря слуха. Опухоль блокирует отток жидкости, она скапливается в полостях (желудочках мозга) в связи с чем резко повышается внутричерепное давление. Поэтому появляются головные боли, рвота, летаргический сон, нарушения зрения (двоение в глазах).
Анализы и диагностика
- Компьютерная томография. Позволяет выявить «очаг», а с контрастным усилением, которое расширяет возможности КТ, можно определить характер роста (внутримозговой или внемозговой) и предположить степень злокачественности. При контрастировании гетерогенность опухоли (отличия клеток опухоли) усиливается, чем выше злокачественность, тем сильнее выражена гетерогенность опухоли, что связано с выраженной васкуляризацией опухоли.
- Магнитно-резонансной томография. Это более информативный метод, определяющий помимо локализации, еще и структуру, взаимодействие с окружающими образованиями и отделами мозга. При планировании операции эти данные являются очень важными.
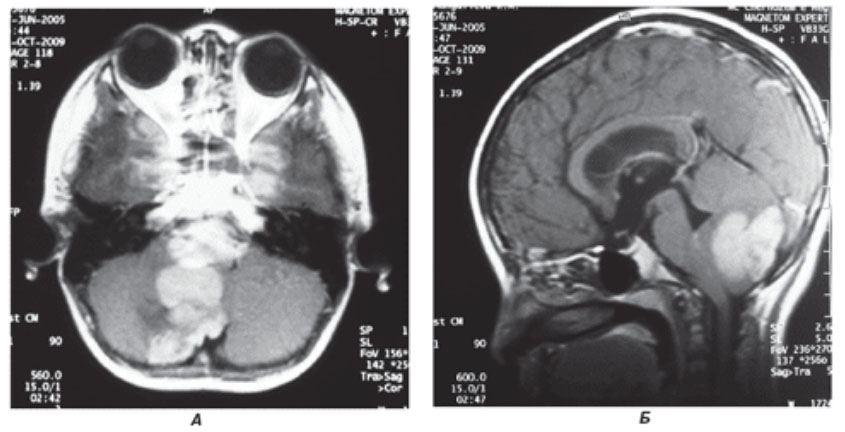
Фото МРТ больного с медулобластомой червя мозжечка (А — коронарная, Б — сагиттальная проекция)
МР-ангиография четко показывает сосуды, снабжающие опухоль кровью, поэтому дает возможность определить, какие сосуды нужно «выключить» при операции, чтобы она была «бескровной». МР-трактография дает топографию трактов, повреждение которых нельзя допустить.
Позитронно-эмиссионная томография. Этот метод позволяет выявить опухоль на ранних стадиях (в «зачаточном» состоянии), а после операции контролировать процесс.
Лечение опухоли головного мозга
Можно ли вылечить данное заболевание? Доброкачественные опухоли полностью излечиваются после оперативного удаления. В остальных случаях эффективность лечения зависит от ранней диагностики, степени злокачественности и локализации опухоли, поскольку от этого зависит возможность ее полного удаления. При операбельных опухолях основным является хирургический метод лечения.
- Удаление опухоли головного мозга. Оно должно быть максимально радикальным, но полное удаление некоторых опухолей возможно только в 50-60%. Например, гемангиоперицитомы имеют развитую сосудистую сеть, и кровопотеря при операции опасность составляет. Учитывая это, выполняется предоперационная эмболизация сосудов или предоперационная лучевая терапия, которая тоже уменьшает кровоснабжение. Инфильтративный рост глиомы и близость важных в функциональном отношении структур также очень ограничивают (и даже исключают) возможность радикального удаления. Применяя комбинированные методы воздействия, стремятся максимально радикальному уничтожению опухоли, поскольку от этого зависит продолжительность жизни больного. Если удаление произведено неполностью, рост новообразования продолжается и приходится прибегать к повторному вмешательству. Значительное уменьшение объема опухоли позволяет предупредить развитие внутричерепной гипертензии и уменьшить неврологическую симптоматику и сдавление структур мозга опухолью.
- Лучевая терапия. Важное место в лечении опухолей, особенно при рецидивах и неполном удалении занимает лучевая терапия. Ее применяют даже во время операции (интраоперационная лучевая терапия) для устранения остатков ткани опухоли. Без гистологического диагноза лучевую терапию не назначают, поскольку не все опухоли чувствительны к лучевому воздействию. Тщательно подбираются источник и параметры, позволяющие разрушить опухоль. Значительно реже в лечении применяется интраоперационная криодеструкция.
- Химиотерапия. Химиотерапевтические средства эффективны в комплексе с лучевой терапией и удалением опухоли. Обязательным перед назначением химиопрепаратов является гистологическое определение типа опухоли. Химиотерапия при глиобластомах почти неэффективна, а при бластических опухолях имеет большое значение. Для снижения общетоксического действия химиопрепарата иногда он вводится локально в место удаленной опухоли. При лечении глиобластомы выполняют максимальную резекцию и внешнюю лучевую терапию, а потом применяют химиотерапию (Темозоломид-Тева или Темодал 6 месяцев). Препарат Тайверб (противоопухолевый препарат) показал небольшой результат при лечении метастазов головного мозга.
- Таргетная или «молекулярно-прицельная» терапия. Глиобластома — это высоковаскуляризированная опухоль, поэтому целесообразно применение бевацизумаба (препарат Авастин), который является рекомбинантным моноклональным антителом, подавляющим образование новых сосудов в опухоли. При рецидивирующей глиобластоме эффективна комбинация Авастин + Ломустин (химиопрепарат).
Ознакомившись с основными методами терапии опухолей, нужно отметить, что лечение народными средствами неэффективно.
Доктора
Лекарства
- Химиопрепараты: Темозоломид-Тева, Винкристин, Ломустин, Нидран, Доксирубицин, Мюстофоран, Цисплатин, Натулан.
- Моноклональные антитела: Ависта.
Процедуры и операции
Рак мозга — серьезное заболевание и удаление опухоли важно проводить точно, поэтому при проведении операции применяют систему нейронавигации. До операции данные исследований больного вводят в программу навигационной системы, получают 3D-компьютерную модель головного мозга с опухолями и сосудами, что помогает виртуально спланировать операцию. При хирургическом лечении исходят из принципа: внемозговые опухоли удаляются тотально, а внутримозговые — максимально, чтобы не страдала функция мозга. Любая операция должна нести минимальную травму, сохранение мозговых структур, сосудов и вен. Некоторые участки мозга считаются неоперабельными — это двигательная и речевая зоны.
Миниинвазивная операция по удалению опухоли проводится с применением лазерной, стереотаксической и эндоскопической техники. Миниинвазивные операции выполняют эндоназальным доступом (через ноздрю), супраорбитальным (через разрез над бровями), ретросигмовидным (разрез за ухом), а также через любую точку, удобную для удаления глубоколежащих опухолей. Минимально инвазивные доступы также эффективны, как и инвазивные. Если операцию выполняют на функционально значимых зонах, то применяются лазерные технологии. Это может быть лазерная термодеструкция. При глубоко расположенных опухолях для их разрушения применяется брахитерапия и фотодинамическая терапия.
Высокоэффективные технологии позволяют провести лечение без операции. К ним относятся методы радиохирургии: линейный ускоритель, гамма-нож. Однако их можно применить при небольших размерах образования.
«Гамма-нож» — это вариант лучевой терапии. Этим сверхточным методом разрушают даже несколько образований за сеанс. Метод применим при множественном поражении (опухоли метастатического происхождения). Система «Кибер-нож» — оборудование, в основе которого лежит линейный ускоритель, который доставляет высокие дозы в опухоль и разрушает ее. Операция не требует открытого вмешательства. Если размеры опухоли большие, то сначала основную массу удаляют хирургическим путем, а потом используют облучение системой «Кибер-нож».
Метод бор-нейтрон-захватной терапии. При этом методе воздействия деструкция опухоли, которая накопила в себе изотоп бор-10, проводится нейтронным облучением. Накопленный в клетках бор повышает чувствительность к излучению. Изотопы бора поглощают нейтроны и происходит «ядерная» реакция, при которой выделяется энергия, разрушающая новообразование. Брахитерапия не получила распространения. Она проводится методом имплантации радиоактивных источников (иридий-192, йод-125, палладий-103) в опухолевую ткань.
Перед операцией учитывается возможность ее проведения и безопасность. Без этих прогнозов оперативное лечение считается нецелесообразным. При любом виде вмешательства возможны последствия в виде нарушений движения, речи, слуха, зрения, чтения, изменения психики. Все зависит от расположения опухоли и степени травматизации окружающих тканей. При удалении опухоли гипофиза нарушается гормональная функция. Двигательные нарушения, возникающие сразу после операции, связаны с отеком мозга. Но при применении противоотечных препаратов больные быстро восстанавливаются.
У детей
Опухоли ЦНС у детей занимают второе место после острых лейкозов. У мальчиков заболеваемость выше и пик ее приходится на 5-9 лет. Расположение всех опухолей оценивается по отношению к намету мозжечка: выше его — это супратенториальное расположение, ниже — инфратенториально. Опухоль головного мозга у детей в 80% случаев располагается ниже намета и поражаются анатомические образования задней черепной ямки, в частности — мозжечок. Среди форм чаще всего встречается медуллобластома, астроцитома и глиома ствола, которая составляет 15% всех опухолей у детей. Ствол мозга включает мост, мозжечок, продолговатый, средний и промежуточный мозг. Опухоли у детей до 3 лет часто имеют большой размер и занимают 1/3 объема мозга. Именно этот факт обуславливает повышение внутричерепного давления, что проявляется головной болью и рвотой, которая у детей бывает в самом начале болезни, а потом исчезает.
Клиническая симптоматика зависит от возраста, выраженности гидроцефалии и больше от локализации опухоли, чем от морфологической структуры ее. У детей раннего возраста симптомы не проявляются длительное время или незначительно выражены, что связано с эластичностью костей, присутствием открытых швов и родничков, поэтому ребенок длительное время остается компенсированным. В связи с чем опухоль диагностируется несвоевременно. При обследовании маленьких детей важно проводить измерение головы (развивается макроцефалия, если внутричерепное давление повышено). Также выявляются изменения на глазном дне. Признаки повышения внутричерепного давления развиваются постепенно: появляется усталость, приступообразные головные боли, у школьников снижается успеваемость, отмечается «смазанность» зрения и нарушение взгляда вверх.
Опухоли мозжечка наиболее часто встречаются в детском возрасте и занимают 60%.
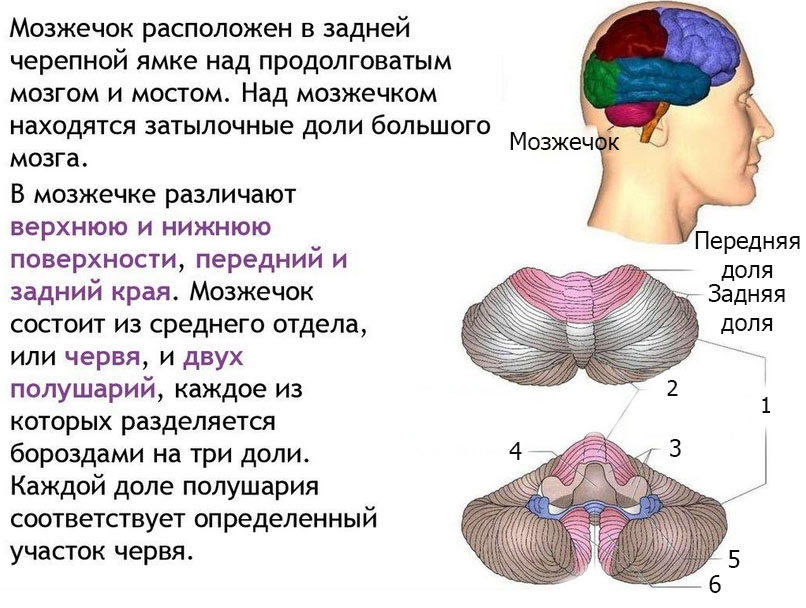
1 — полушария мозжечка, 2 — червь мозжечка, 3 — ножки мозжечка, 4 — крыша четвертого желудочка, 5 — клочок, 6 — миндалины мозжечка
В мозжечке бывают медуллобластомы и астроцитомы. Опухоли располагаются только в мозжечке или распространяются в 4-й желудочек и ствол при больших размерах, вызывая гидроцефалию. При опухоли мозжечка появляется нарушение походки и координации, головокружение, нарушение почерка, слабость в ногах, снижается мышечный тонус. При выраженной мозжечковой атаксии ребенок не может ходить и сидеть, развивается нистагм, у ребенка теряются приобретенные навыки. В большинстве случаев заболевание начинается с гидроцефалии, поскольку опухоль сдавливает пути тока ликвора. Помимо нарушения координации, ребенок жалуется на головную боль, его беспокоит тошнота и рвота. При опухоли больших размеров появляется сдавление ствола мозга.
Для диагностики опухолей мозжечка у детей используется КТ или МРТ. Детям до 1 года можно проводить УЗИ мозга. Методом выбора является хирургическая операция по удалению новообразования. Оно должно быть полностью удалено, поскольку от этого зависит результат и прогноз для жизни. Если опухоль злокачественная проводят курс лучевой терапии или химиотерапию, если ребенку меньше 3 лет.
Глиома ствола головного мозга.
Ствол мозга связывает структуры ЦНС и участвует в организации поведения человека. Глиома представляет собой диффузную опухоль, не имеющую определенную форму. Она распространяется пальцевидными выростами в здоровую ткань. Из-за такого характера роста и локализации удаление глиом моста хирургически невозможно, а также не существует метода излечения этих опухолей. В связи с этим выживаемость детей очень низкая — 10% живут 2 года после установления диагноза.
Глиомы ствола растут быстро и симптомы развиваются в течение одного месяца и быстро прогрессируют.
Симптомам диффузной глиомы моста включают:
- Нарушение глотания, слюнотечение.
- Слабость в руках и ногах (чаще односторонняя).
- Потеря равновесия, нарушение ходьбы.
- Движения рывками.
- Двоение в глазах, нечеткость зрения, опущение век, косоглазие, движения глазами.
- Слабость мускулатуры лица или паралич.
- Отставание в развитии.
- Аномальные рефлексы.
- Изменения поведения, трудности в обучении.
Краниофарингиома часто диагностируется в возрасте 5-14 лет. Опухоль является доброкачественной — медленно растет, редко распространяется на здоровые ткани, очень редко малигнизирует, но достаточно часто рецидивирует. Тем не менее, при сдавлении жизненно важных структур мозга новообразование может стать опасным. Часто локализуется в области гипофиза и гипоталамуса. Такое ее расположение влияет на эндокринные функции. При расположении опухоли возле зрительного нерва нарушается зрение.
Краниофарингиома диагностируется на поздней стадии (через много лет после появления первых симптомов). В дебюте болезни появляется внутричерепная гипертензия, потом присоединяются зрительные нарушения и гормональные (нарушается секреция гонадотропинов, гормона роста, тиреотропного гормона). У больных также наблюдается несахарный диабет. Нарушение циркуляции церебральной жидкости при увеличении опухоли становится причиной гидроцефалии.
Диета
Специальной диеты не существует.
Профилактика
Профилактики первичных опухолей мозга не существует, также, как и не разработаны меры предупреждения метастазов в головной мозг. Поэтому нет возможности остановить заболеваемость опухолями мозга.
Рекомендуются общие мероприятия, отвечающие здоровому образу жизни:
- Укрепление иммунитета, поскольку при снижении его повышается риск развития новообразований.
- Не подвергаться вирусным заболеваниям.
- Отказ от вредных привычек.
- Здоровое питание (по возможности употреблять экологически чистые продукты).
Последствия и осложнения
Последствия опухоли головного мозга при ее росте включают:
- неврологические ухудшения;
- изменения личности;
- нарушение памяти;
- эмоциональные нарушения;
- эпилептические приступы;
- дислокацую мозга, кому и смерть.
Прогноз
Доброкачественная опухоль при применении прогрессивных технологий удаляется радикально, и больной полностью излечивается. Если опухоль злокачественная, то невозможно добиться полного излечения. В ряде случаев прогноз заболевания зависит не от степени злокачественности, а от локализации опухоли и возможности ее тотального удаления. Сколько живут при раке головного мозга? У больных с первичными опухолями прогностическим критерием является гистологический диагноз. Очень неблагоприятный прогноз при глиобластоме, которая относится к 4 степени злокачественности и глиосаркоме, являющейся гистологическим вариантом глиобластомы. Продолжительность жизни без лечения составляет 3-4 месяца, а при лечении она увеличивается до 9 месяцев (по другим данным до 14 месяцев). Выживаемость при глиосаркоме зависит от возраста, объема операции и возможности проведения лучевого лечения.
Сколько живут после удаления? Если произошел рецидив после удаления, проведения лучевой терапии и химиотерапии, то прогноз неблагоприятный. В таких случаях пятилетняя выживаемость меньше 10%. При глиосаркоме, при мультиформной глиобластоме — один год, анапластической астроцитоме — три года, а при астроцитоме (высокодифференцированной) более 5 лет. Если у больного пилоцитарная астроцитома с ней живут более 10 лет, и она излечивается хирургическим путем.
Список источников
- Дзеранова Л.К., Пигарова Е.А., Петрова Д. В. Объемные образования гипоталамической области и нарушения центральной регуляции гомеостаза/ Ожирение и метаболизм. - 2014. - №3. С 45-50.
- Балканов А.С. Злокачественная глиома головного мозга: возрастные особенности, новые подходы к диагностике и лечению: Автореф. дис. … д-ра мед. наук / А.С. Балканов. – Москва, 2010. - С. 145. 2.
- Мацко Д. Е. Классификация опухолей центральной нервной системы (ВОЗ) / Д. Е. Мацко, М. В. Мацко // Российский нейрохирургический журнал им. проф. А. Л. Поленова. – 2016. – Т. VIII, № 4. – C. 5-11.
- Трашков А. П., Спирин А. Л., Цыган Н. В. Глиальные опухоли головного мозга: общие принципы диагностики и лечения/Педиатр. - 2015. - №5.- С. 8-10.
- Бельский К. К. Заболеваемость злокачественными глиомами головного мозга в Волгоградской области. /Российский онкологический журнал. - 2010. - № 4. - С. 39-42.





 Винкристин
Винкристин Ломустин
Ломустин Цисплатин
Цисплатин









Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...