Менингиома головного мозга
Общие сведения
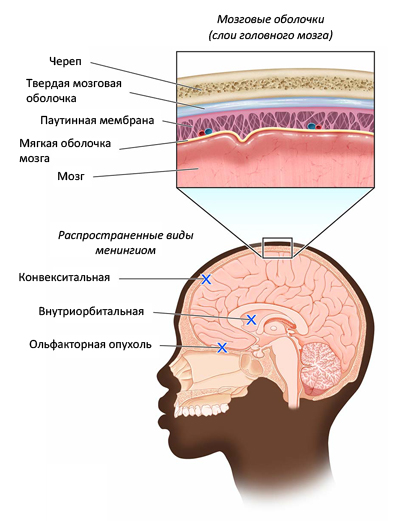
Менингиомами называют опухоли оболочек головного и спинного мозга. Краткое рассмотрение строение оболочек головного мозга поможет в дальнейшем разобраться в локализации опухолей. Мозг покрывают три оболочки: твердая, паутинная (она называется арахноидальная) и мягкая (сосудистая). Твердая оболочка — это плотная соединительная ткань, наружная поверхность которой прилежит к костям черепа, а внутренняя поверхность обращена к мозгу и выстлана паутинной.
Последняя прозрачная, тонкая и в ней отсутствуют сосуды. Особенностью паутинной оболочки являются грануляции (пахионовы грануляции) — это выросты в виде круглых телец. Пахионовы грануляции расположены группами и хорошо развиты в области верхнего сагиттального синуса. Они служат для оттока ликвора в кровеносное русло. Паутинная оболочка не заходит в борозды мозга, а обволакивает мозг снаружи. Именно из грануляций происходят опухоли оболочки. Мягкая оболочка непосредственно прилегает к мозгу и заходит во все его борозды. В толще мягкой оболочки проходят кровеносные сосуды.
Менингиомы в 90% случаев — это доброкачественные опухоли и чаще исходят из клеток арахноидальной оболочки, значительно реже — из мягкой оболочки. Отличаются медленным ростом и представляют собой отграниченный узел, часто спаянный с твердой оболочкой. Размер опухоли составляет несколько миллиметров, иногда достигает 10-15 см. Расположены они чаще вдоль основания черепа, над выпуклостями возле венозных синусов, а также в задней ямке.
Расположение менингиом в головном мозге
Характерным является то, что это вне мозговые образования — они не прорастают в вещество самого мозга, но сдавливают его и могут поражать кости черепа, расположенные рядом. Одиночные менингиомы являются классической нейрохирургической патологией, но могут развиваться и множественные, которые часто сложны для лечения. Данное заболевание чаще встречается у женщин, возникает в возрасте 40-60 лет и заболеваемость возрастает с возрастом. У женщин менингиома с локализацией в головном мозге отмечается в 2 раза чаще, а спинного мозга — в 4 раза.
Патогенез
Арахноидальные клетки в опухоли представлены скоплениями до 10 слоев клеток и формируют наружный слой паутинной оболочки и грануляции. Процесс гиперплазии паутинной оболочки плохо изучен, но, возможно, он является стадией, которая предшествует образованию опухоли. Чаще он связан с провоцирующим событием — травма, кровотечение, воспаление, химическое раздражение.
Другими провоцирующими процессами являются: пролиферация сосудов и образование рубцовой ткани. Так, утолщенная твердая оболочка мозга, расположенная на границе менингиомы, представлена обильно снабженный сосудами участок твердой оболочки. Стимуляция же роста опухоли связана с инактивацией белков из семейства белка 4.1. Генетические изменения при атипичных менингиомах характеризуются потерями в хромосомах в области 1p, 10, 6q, 14q, 18q, однако значимые гены неизвестны.
Если рассматривать анапластические опухоли, то они проявляют более сложные генетические нарушения.
Классификация
Большей частью менингиомы являются доброкачественными, но и определенная часть — это злокачественные. По степени агрессивности они подразделяются на:
- типичные;
- атипичные;
- злокачественные (анапластические).
Типичные менингиомы по гистологическому строению подразделяются на 13 вариантов. Они могут прорастать в кость, мягкие ткани, твердую оболочку, пазухи носа, но это не является признаком злокачественной стадии.
Атипичные имеют агрессивный рост и повышенную способностью к рецидивированию после операций.
 Третий тип — самые злокачественные (менингосаркомы). Они могут прорастать в вещество мозга, кости черепа и часто метастазируют в различные органы. Анапластические опухоли встречаются редко и являются высокоагрессивными. Чаще локализуются в области турецкого седла, полушарий и парасагиттально. При лечении атипичных и злокачественных форм в дополнение к хирургической операции используют лучевую терапию.
Третий тип — самые злокачественные (менингосаркомы). Они могут прорастать в вещество мозга, кости черепа и часто метастазируют в различные органы. Анапластические опухоли встречаются редко и являются высокоагрессивными. Чаще локализуются в области турецкого седла, полушарий и парасагиттально. При лечении атипичных и злокачественных форм в дополнение к хирургической операции используют лучевую терапию.
В зависимости от расположения различают следующие виды менингиом:
- Парасагиттальная. Регистрируется в 30% случаев. Она располагается в зоне саггитального синуса и области серповидного отростка.
- Фалькс менингиома располагается в различных отделах твердой мозговой оболочки, которая в виде серпа (falx cerebri) заходит в щель мозга между полушариями. Начинается оболочка от решетчатой кости, проходит назад и переходит в намет мозжечка. Фалькс образование проявляется судорогами. По мере развития патологии может наступить парализация ног и нарушение работоспособности органов в области таза.
- Внутриорбитальная.
- Намета мозжечка. Редкая опухоль, основным методом хирургического лечения является полная резекция. Сразу после операции у многих больных ухудшается функциональное состояние, но через две недели восстанавливается.
- Менингиома бугорка турецкого седла. Опухоли этой локализации составляют до 10% всех менингиом. Распространенной локализацией является хиазмальная борозда (впереди от бугорка) и диафрагма турецкого седла. В большинстве случаев менингиомы располагаются над турецким седлом, в непосредственной близости к зрительным нервам, смещая хиазму (перекрест) зрительных нервов назад. В 67-77% случаев отмечается прорастание менингиом в зрительный канал. Оперативное лечение образований бугорка турецкого седла — сложная задача, поскольку опухоль расположена глубоко и близко к важным нервным образованиям и сосудам. Во время операции стремятся к максимальному сохранению зрения и функции гипофиза. Эти опухоли удаляют транскраниальным доступом (через череп). Однако удалить опухоль из зрительного канала очень сложно. Поэтому рассматривается возможность применения аппарата КиберНож или аппарата Новалис (можно удалять опухоли до 3 см, имеющие точные границы).
- Конвекситальная менингиома располагается в выпуклой части полушарий и встречается в 60% случаев. Может локализоваться в области лобной, затылочной, височной и теменной кости. Чаще встречается в лобной области. Конвекситальная опухоль характеризуется быстрым ростом и признаками злокачественности. В связи с этим по злокачественности выделяют 3 типа менингиом. I тип — это доброкачественные, мелкие, медленнорастущие (не более 1-2 мм в год). Наибольший размер новообразования не более 50 мм. От здоровых клеток образование отделено капсулой, что снижает риск рецидива новообразования после операции и имеется возможность полностью выздороветь. Опухоли II типа быстро увеличиваются, в них изменена структура клеток, а это повышает возможность рецидива. Опухоли III типа протекают с выраженными клиническими симптомами, поскольку их размер более 50 мм. Отмечается разрастание метастаз в органы и почти 100% вероятность рецидива после операции через 2-3 года.
Фалькс менингиома
Если рассматривать экстрамедуллярные опухоли спинного мозга, то нужно отметить, что они исходят из твердой оболочки и могут располагаться под ней (субдуральные) и над оболочкой. Субдуральные опухоли встречаются в 2,5 раза чаще.
Менингиома позвоночника характеризуется ранним появлением корешковых болей, расстройствами чувствительности в зоне иннервации корешков, а также снижением/исчезновением рефлексов (сухожильных, кожных и периостальных). Также отмечаются локальные парезы и атрофия мышц в соответствии с поражением корешка позвоночника. Эти симптомы появляются постепенно по мере сдавления спинного мозга — сначала боли, парестезии и расстройства чувствительности, потом парезы на стороне поражения (синдром Броун-Секара при сдавлении спинного мозга с одной стороны). Со времени происходит сдавление всего поперечника мозга и появляется парапарез. Снижение силы в руках или ногах вначале проявляются в дистальных отделах и потом поднимаются вверх. Спинальная МРТ точно визуализирует спинной мозг, нервы, размеры и локализацию опухоли. Удаление опухолей показано на всех стадиях и сразу после установления диагноза. Удалять их несложно, но они могут рецидивировать.
Причины
Достоверно не установлено, что стимулирует рост менингиом, но предполагается, что это может быть совокупность причин:
- Генетическая предрасположенность. Выявлен генетический дефект в 22 хромосоме (моносомия).
- Рентгеновское облучение кожи головы. Радиотерапия стригущего лишая малыми дозами, которые получал ребенок в детстве.
- Воздействие магнитных полей.
- Облучение при лечении онкологических заболеваний.
- Травма головы.
- Туморогенная роль гормонов. Это подтверждается тем, что имеется склонность к увеличению опухоли в лютеиновую фазу менструального цикла и при беременности. В менингиомах обнаружены рецепторы стероидных и нестероидных гормонов.
- Инфекции мозга и неадекватное их лечение.
- Употребление большого количества нитратов.
- Неблагоприятные экологические факторы.
- В группу повышенного риска входят лица, которые имели онкологические заболевания.
Симптомы
Длительное время опухоль протекает без симптомов, а потом они нарастают постепенно по мере ее роста. Все симптомы можно разделить на общемозговые, связанные с повышенным внутричерепным давлением, и местные, которые обусловлены давлением опухоли на близлежащие анатомические образования, что проявляется специфическими симптомами.
Из общемозговых признаков можно назвать:
- головную боль, которая нарастает со временем, может усиливаться ночью и после сна;
- тошнота и рвота.
Очаговые симптомы проявляются нарушением/выпадением функции, за которую ответственен участок головного мозга, сдавленный опухолью:
- При локализации в основании черепа возможны зрительные нарушения.
- При парасаггитальных опухолях — эпиприступы и психические нарушения, а при парацентральных локализациях нарушение мочеиспускания и слабость в ногах.
- Локализация в задней черепной ямке сопровождается нарушениями координации.
- Расположение опухоли под навесом мозжечка проявляется судорогами и гемипарезом.
- При менингиоме бугорка турецкого седла развивается снижение зрения (с одной стороны или с двух) и слепота. Зрение ухудшается медленно — в течение 3-4 лет, а иногда и более длительно. Большей частью они понижается на одном глазу, а потом и на другом. Поскольку процесс снижения зрения не затрагивает сразу оба глаза, наблюдается значительная разница в остроте зрения двух глаз. Прогрессирующее снижение является показанием к операции, которая помогает его сохранить, а в некоторых случаях и улучшить. При росте опухоль оказывает давление на зрительные нервы, вызывая их атрофию. Достигнув больших размеров, вызывает изменения со стороны турецкого седла, а при давлении на гипофиз и гипоталамическую область — эндокринные расстройства.
- Ольфакторная опухоль проявляется нарушением обоняния.
- При локализации в области височной доли появляются эпилептические припадки, нарушения речи и слуха.
- Опухоли, расположенные по срединной линии, становятся причиной деменции у пожилых лиц.
- Опухоль в области крыла основной кости проявляется двоением в глазах и глазодвигательными нарушениями.
- Менингиомы области орбиты протекают с экзофтальмом (пучеглазие) и снижением зрения.
- Симптомы конвекситальной менингиомы теменной области включают нарушения координации движений и ассоциативного мышления. Также появляются приступы эпилепсии и психические расстройства. Больной теряет элементарные навыки (завязывание шнурков или приготовление пищи) и не может на ощупь определять предметы.
- При размещении опухоли в лобной области появляются психоэмоциональные нарушения: апатия, рассеянность, отсутствие инициативы. Со временем состояние ухудшается и у больных появляется раздражительность, депрессия и даже галлюцинации. Кроме этого, появляется нарушение речи и слабость в конечностях.
- При опухолях затылочной области утрачивается способность оценивать предмет зрительно (зрительная агнозия).
- При менингиомах позвоночника больных беспокоят локальные боли в позвоночнике в месте локализации опухоли. При локализации ее в шейном отделе боль иррадиирует в руки, а при опухолевом процессе в грудном отделе — отдают в грудную клетку. Если менингиома располагается в поясничном отделе боль отдает в ноги. При прогрессирующем сдавливании спинного мозга отмечаются онемение, расстройства мочеиспускания, нарушение походки, также возможен паралич.
Анализы и диагностика
Ведущим методом исследования является магнитно-резонансная томография (МРТ), которая дает картину патологии с разных ракурсов, размер образования и степень поражения близлежащих анатомических структур.
Компьютерная томография мозга и КТ-ангиография с контрастированием являются дополнительными методами обследования. КТ-ангиография определяет сосуды, питающие опухоль, что важно знать, если предстоит операция. При интенсивном кровоснабжении есть риск интраоперационной кровопотери во время операции, поэтому сначала проводится эмболизация сосудов микроэмболами.
Стереотаксическая биопсия с целью получения образцов патологической ткани редко проводится при менингиомах — только в случае, если есть сомнения в отношении диагноза и злокачественности образования. Биопсия имеет решающее значение для выбора тактики лечения. Под местной анестезией к голове больного винтами фиксируется стереотаксическая рама. Затем проводится МРТ мозга с внутривенным контрастированием, что повышает информативность при биопсии. С помощью специальной программы проводятся математические расчеты, по которым определяют целевую точку биопсии. По координатам на координирующей раме собирается стереотаксическая система. Биопсию проводят под местной анестезией: выполняют разрез, делают фрезевое отверстие, разрезают твердую оболочку мозга. Устанавливается стереотаксическая дуга и пункционной иглой с режущим механизмом выполняют 2-3 биопсии на разной глубине.
Лечение менингиомы головного мозга
При данном заболевании не всегда необходимо хирургическое вмешательство. Так, на ранних стадиях развития опухоли, когда симптомы отсутствуют или не выражены, принимается решение о динамическом наблюдении. С этой целью больному рекомендуется проведение МРТ раз в полгода.
Часто нейрохирургическое вмешательство откладывают:
- при крупных опухолях;
- при связи их с кровеносными сосудами;
- при близком расположении к жизненно важным отделам мозга (ствол мозга).
При наличии жалоб и в случае, когда операция противопоказана, проводится консервативная терапия, которая предусматривает:
- устранение отека мозга;
- устранение воспалительных процессов, если они есть (назначаются глюкокортикостероиды);
- борьбу с судорогами (применяются антиконвульсанты).
Симптоматические или растущие опухоли необходимо удалять. Если их расположение не позволяет удалить полностью или по общему состоянию больного нельзя провести микрохирургическое вмешательство, применяется лечение менингиомы головного мозга без операции — бесконтактное высокоточное радиохирургическое лечение на системе Гамма-нож. Также без операции возможно лечение с помощью роботизированной системы КиберНож, в которой проводится локальное воздействие ионизирующим излучением, разрушающим клетки опухоли. Чем меньше размер опухоли, тем эффективнее лечение на системе КиберНож, которая считается мировым стандартом лечения. Стоимость лечения в Москве зависит от вида нейрохирургической операции и колеблется в пределах 100000-250000 рублей.
Лечение менингиомы головного мозга народными средствами сомнительно, поскольку лекарственных растений, излечивающих доброкачественные и злокачественные опухоли, нет. Безусловно, каждый может попробовать предпринять лечение народными средствами и периодически делать контрольную МРТ. Из народных средств наиболее распространенными являются отвар цветов каштана, картофеля (учитывать, что они ядовиты), омелы белой (также ядовиты), спиртовые настойки корня дуба, барбариса и барвинка. Врачи скептически относятся к подобным методам лечения, поскольку нет доказательств их эффективности.
Доктора
Лекарства
- Глюкокортикостероиды: Преднизолон, Метипред.
- Мочегонные препараты: Фуросемид, Лазикс, Верошпирон, Арифон Ретард, Торасемид.
- Антиконвульсанты: Суксилеп, Клоназепам, Ривотрил, Вальпроат Тева, Ламиктал, Веро-Ламотриджин.
Процедуры и операции
Основным методом лечения является хирургический. Если опухоль доступна, ее удаляют полностью. Наибольшие трудности составляет удаление образований задней черепной ямки и основания черепа, где расположены жизненно важные центры, близко проходят сосуды и черепные нервы.
Применяются следующие методы лечения:
- традиционный с применением микрохирургического инструментария;
- лазерное удаление;
- стереотаксическая радиохирургия.
Хирургическом удалении проводится трепанация черепа, после вскрытия твердой мозговой оболочки удаляют опухоль. При применении традиционного и микрохирургического инструментария не всегда удается избежать последствий (повреждение сосудов и черепных нервов), поэтому идет постоянный поиск менее травматичных методов при одновременном увеличении радикальности операции.
Первые случаи применения лазерного излучения были в начале 80-х годов. Сейчас данный метод более широко применяется. Используется углекислотный лазер, неодимовый и их одновременная комбинация. Из преимуществ использования лазера можно отметить:
- применение щадящего хирургического доступа;
- снижение механических манипуляций в ране;
- улучшение точности операции;
- возможность вапоризации и коагуляции ножки опухоли;
- возможность послойного удаления образования;
- локальный характер деструкции;
- контроль дозы лазерного воздействия;
- уменьшение кровопотери в ходе операции.
Если опухоль очень плотная, то при лазерном иссечении исключается ее смещение и механическое давление на мозговые структуры.
Лазерная техника используется на основных этапах операции, когда она имеет преимущества перед обычными методами с применением традиционных инструментов.
Применение лазера не вызывает «сморщивания» оболочки мозга при отделении ее от опухоли. Затем лазером отделяют опухоль от здоровой мозговой ткани, а потом пересекают ножку опухоли. Питающие образование мелкие артерии коагулируют. Парасагиттальные менингиомы являются трудными в удалении, поэтому рекомендуется не удалять маленькую опухоль, врастающую в верхний сагиттальный синус (ВСС), а использовать радиохирургию. При больших, которые прорастают ВСС, делают резекцию опухоли только вне синуса, а внутрисинусную часть подвергают радиохирургии.
Стереотаксическая радиохирургия на аппаратах Гамма-нож, Кибер-нож, системе Новалис — это вариант для удаления опухолей, которые недоступны и их невозможно удалить традиционным вмешательством. Также применяется при неполном иссечении опухоли, когда остаются ее фрагменты. При этом методе применяют локально большую дозу излучений. Облучается только опухоль, а здоровая ткань не повреждается. Можно сказать, что это дополнительный метод после неполного удаления опухоли. Данные методики не применяются при больших размерах опухоли. При радиохирургических методиках не применяется анестезия, они безболезненны и отсутствует послеоперационный период. Если стереотаксическую радиохирургию невозможно применить или менингиома рецидивирует, тогда применяют лучевую терапию. Применяют ее при обширных очагах новообразований. По сравнению с прочими способами она малоэффективна.
Диета
Питание больных при данной патологии не отличается от питания здоровых людей. Как и всем лицам, нужно придерживаться здорового питания свести к минимуму жирные, жареные блюда, копчености, наваристые бульоны, не допускается употребление «фастфуда» и продуктов с химическими добавками. Нужно перейти на натуральные продукты, забыть об алкоголе.
Профилактика
Профилактических мер, которые бы предупредили развитие менингиом, на сегодня нет. Можно лишь сказать, что здоровый образ жизни, употребление здоровой пищи и отказ от вредных привычек сыграют в этом определенную роль. Активный образ жизни и забота о своем здоровье (периодические осмотры врачами) также имеют значение. Здоровый образ жизни в данном случае — лучшая профилактическая мера.
Последствия менингиомы головного мозга и осложнения
Рост опухоли менингеальной оболочки может вызывать:
- Отек ткани мозга вокруг опухоли. Большая степень его связана с расположением в области черепной ямки, большими размерами образования, поражением сосудистой оболочки.
- Ухудшение зрения.
- Прорастание в кость и гиперостоз (утолщение кости) часто встречается при расположении опухоли на основании черепа. Гиперостоз типичен и означает прорастание в кость.
- Судороги.
- Прорастание в твердую оболочку.
- Переход в злокачественную опухоль.
- Блокирование циркуляции спинномозговой жидкости.
- Метастазы, которые выявляются очень редко (0,1% случаев), но бывают. Способность к метастазированию отмечается у атипических или анапластических менингиом. Отдаленные метастазы чаще бывают у больных с опухолями, рецидивирующими несколько раз.
Менингиомы головного мозга, последствия после операции
Несмотря на доброкачественную природу, после операции новообразование продолжает рост, а рецидивы вызывают необходимость нескольких хирургических вмешательств. Разумеется, что вмешательства не проходят бесследно и есть вероятность следующих последствий:
- деформация черепа;
- головная боль;
- эпидприпадки, рубцовые изменения головного мозга после операции также могут являться провоцирующим фактором;
- неврологический дефицит;
- лейкоареоз головного мозга (очаг повреждения в белом веществе);
- инфаркт мозга;
- парез конечностей;
- поведенческие нарушения;
- тревога, депрессия;
- повреждение обонятельных нервов;
- риск озлокачествления при повторных операциях;
- назальная ликворея.
Нужно отметить, что качество жизни пациентов до оперативного лечения и после него снижается, если сравнивать со здоровыми. Влияние на качество жизни оказывают головная боль, эпилептические припадки, тревога и депрессия. Через полгода после операции качество жизни пациентов повышается в сфере социальных и семейных взаимоотношений.
Прогноз при менингиоме головного мозга
Процесс выздоровления полностью зависит от вида новообразования, локализации, вовлечения соседних структур, кровоснабжения и возможности радикального удаления его. На прогноз оказывают влияние: сахарный диабет, ишемическая болезнь сердца, атеросклероз, возраст (у молодых лиц прогноз лучше).
Радикальное удаление практически обеспечивает излечение или же снижает риск рецидива. Радикальность удаления — основной фактор, который влияет на продолжительность жизни. Вместе с опухолью при радикальном удалении устраняется пораженная твердая оболочка и кость. При радикальном удалении доброкачественной опухоли прогноз жизни благоприятный, но в 3%-20% случаев все же имеется вероятность рецидивов, при атипичной форме — в 30-35%. Рецидивирование зависит от времени после операции. В течение 5 лет у 5% больных встречаются рецидивы, а через 15 лет уже у 33% пациентов.
Прогноз зависит также от локализации образований. При опухолях парасагиттальной области инвалидизация наступает у 29-47% больных — они имеют неврологические нарушения и остаются глубокими инвалидами. Об этом свидетельствуют и отзывы пациентов. Это связано с тем, что парасагиттальные опухоли средней трети синуса трудные для удаления, в этой области много вен, имеется риск кровотечений и возникновения неврологических расстройств.
Если же рассматривать прогноз жизни при менингиоме головного мозга, то при типичной форме он благоприятный. В незапущенных случаях и при хирургическом лечении показатель 5-летней выживаемости составляет 70-90%. При атипической менингиоме больные могут умереть от продолжающегося роста опухоли. Прогноз жизни (5-летняя выживаемость) при атипичных менингиомах составляет 30%. Выживаемость при злокачественной форме 2 года. Неблагоприятный прогноз при множественных менингиомах, что связано с большим риском летального исхода.
Список источников
- Григорьев, Д. Г. Опухоли и опухолеподобные процессы центральной нервной системы (классификация, частота, определение степени злокачественности, патоморфологическая диагностика): учеб.-метод.пособие / Д. Г. Григорьев, Е. Д. Черствой, А. И. Герасимович. Минск: МГМИ, 2001. 72 с.
- Тиглиев, Г. С. Внутричерепные менингиомы / Г. С. Тиглиев, В. Е. Олюшин, А. Н. Кондратьев. СПб., 2001. 560 с.
- Ступак В.В., Бузунов А.В., Струц С.Г., Рабинович Е.С. Отдаленные результаты хирургического лечения парасагиттальных менингиом головного мозга // Современные проблемы науки и образования. – 2015. – № 5.
- Чудакова И.В., Григорьева В.Н. Качество жизни больных с менингиомами головного мозга до и после оперативного лечения // Бюллетень сибирской медицины. Тематический выпуск. — 2009. — № 1 (2). С. 90-94.






 Суксилеп
Суксилеп Клоназепам
Клоназепам Преднизолон
Преднизолон Метипред
Метипред Фуросемид
Фуросемид Лазикс
Лазикс Верошпирон
Верошпирон Торасемид
Торасемид











Спасибо за статью. Настоятельная просьба ответить по поводу онлайн-консультации. Возможно ли это сделать?
Спасибо за статью. Очень грамотно и доходчиво написана. Возможна ли консультация onlain c нейрохирургом?