Парапарез, параплегия, спастический тетрапарез и болезнь Штрюмпеля
Общие сведения
Двигательные нарушения являются симптомом, который сопровождает различные неврологические заболевания. Связаны они с поражением двигательных отделов как центральной, так и периферической нервной системы, что ведет к частичному или полному нарушению движений. Парез — это ограничение движений и снижение мышечной силы. Более тяжелая форма — паралич (или плегия), при которой полностью отсутствуют произвольные движения.
Можно сказать, что двигательное возбуждение передается по «двухэтажному» корково-мышечному пути — от головного мозга к мышцам (пирамидный путь). Верхний этаж — это головной мозг, откуда импульс передается к спинному мозгу. Если нарушается этот двигательный путь, развивается центральный паралич или парез. Центральные двигательные нарушения характеризуются слабостью в руках или ногах, повышением рефлексов и постепенным развитием спастичности.
Нижний этаж пути включает спинной мозг, из которого импульс передается к нервам на периферии, которые и обеспечивают движение мышц. Если нарушается этот двигательный путь развивается периферический паралич или парез. Периферические парезы и параличи — вялые за счет развивающейся мышечной гипотонии и протекают со слабостью и атрофией мышц. Таким образом, вызывать двигательные нарушения могут поражения не только головного, но и спинного мозга, а также периферических нервов, которые по какой-либо причине перестают передавать импульсы, поступающие от мозга к мышцам. Для центрального паралича характерна мышечная спастичность — напряжение мышц, которое происходит непроизвольно. Спастичность характерна для ДЦП, рассеянного склероза, энцефаломиелита, черепно-мозговых травм, инсультов. Код спастического парапареза по МКБ 10 — G82.1
Патогенез
Если рассматривать приобретенные двигательные нарушения при травме, то в момент воздействия травматической силы развивается непосредственное повреждение ткани мозга. В ней происходят сдавление, контузия паренхимы и расстройства кровообращения. Исходом этих патологических изменений является некроз, развивающийся в головном или спинном мозге. Одновременно запускается механизм вторичного повреждения — ишемия и воспаление. Некротический очаг постепенно превращается в рубец из соединительной ткани, который окружен посттравматическими кистами.
Последствиями повреждения мозга является прерывание проводящих путей на разных уровнях, связанное с некрозом и атрофией. При травме спинного мозга утрачивается контроль над мышцами, которые иннервируются сегментами ниже уровня травмы. Возможность восстановления функций зависит от восстановления проводимости по спинному мозгу. Если полностью нарушена проводимость спинного мозга при перерыве его, развивается автоматизация тех отделов, которые расположены ниже перерыва. При частичном нарушении проводимости имеется возможность медленного восстановления функций после устранения отека, воспаления и нарушений кровообращения за счет сохранившихся волокон.
Патогенез детского церебрального паралича различный. Считается, что родовая травма приводит к асфиксии и повреждению мозга. Однако, как причина ДЦП родовая травма имеет значение только в 5-10%. Существуют другие и более весомые механизмы развития заболевания: нарушение закладки мозга, внутриутробное повреждение нейронов, заболевания, возникающие в первую неделю жизни. Не исключаются повреждения мозга (ишемия или травма) до трехлетнего возраста ребенка, которые тоже вызывают двигательные нарушения.
Классификация
Различают следующие виды двигательных расстройств в зависимости от их распространенности:
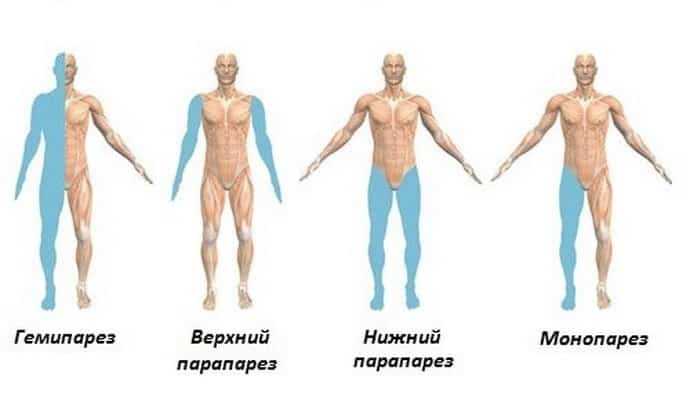
- Монопарез (моноплегия) – слабость мышц или утрата движений в одной конечности и с одной стороны.
- Парапарез (параплегия) — слабость мышц или утрата движений в двух конечностях (или в обеих руках или в обеих ногах). В зависимости от этого в неврологии встречается парапарез нижних конечностей или параплегия нижних конечностей и, соответственно, парапарез или параплегия верхних конечностей (синонимы нижний парапарез/плегия и верхний парапарез/плегия).
- Гемипарез (гемиплегия) — слабость мышц или утрата движений в верхней и нижней /конечности, но с одной стороны. То есть, гемипарез гемиплегия могут быть правосторонними и левосторонними.
- Диплегия — поражение обеих половин тела.
- Трипарез (триплегия) нарушение движений трех конечностей.
- Тетрапарез (тетраплегия) – в случае нарушений движений в четырех конечностях.
По уровню поражения нервной системы двигательные нарушения подразделяются на:
- Периферические.
- Центральные.
- Смешанные.
По степени выраженности двигательные нарушения бывают:
- Легкой степени.
- Умеренной.
- Глубокой.
- Полный паралич.
По состоянию мышц:
- Спастический паралич (парез) — патологическое напряжение мышц со слабостью движений, которые развиваются в руке или ноге.
- Вялый паралич (парез) — выраженная расслабленность мышц, но укорочения их не происходит. При поражении периферических мотонейронов развиваются периферические параличи — их называют вялые.
Спастическая форма паралича с повышением мышечного тонуса свидетельствует о поражении центральных двигательных нейронов. Спастичность встречается при многих заболеваниях ЦНС: инсульт, энцефалит, болезнь Штрюмпеля, черепно-мозговая травма, ДЦП, рассеянный склероз, спинальная травма, опухоли и абсцессы мозга, боковой амиотрофический склероз. Острое повреждение центральных нейронов сначала проявляется вялым параличом, а потом повышается тонус мышц. Так при инсультах развиваются различной степени двигательные нарушения и вместе со снижением силы изменяется мышечный тонус в сторону спастичности. Постинсультная спастичность развивается у 68% больных, охватывая руку и ногу.
При спинальной травме, рассеянном склерозе и спинальном инсульте появляется нижний спастический парапарез. При рассеянном склерозе и ДЦП спастичность сопровождается болью в мышцах и развитием контрактур.
Спастическая диплегия — распространенная форма ДЦП, в клинике которой присутствует тетрапарез — поражаются все конечности, но превалирует поражение ног. Двигательные нарушения могут быть различными — от неловких движений в конечностях до выраженных парезов.
Спастическая диплегия называется болезнь Литтля. Выявляется у недоношенных детей с внутрижелудочковым кровоизлиянием или лейкомаляцией. В легких случаях заболевания симптомы появляются к шести месяцам, а в более тяжелых тетрапарезы заметны уже с рождения. При такой патологии дети начинают поздно сидеть, а при ходьбе делают «танцующие» движения, ноги у них перекрещиваются и идет упор (на пальчики). У детей нарушается рост костей, очень рано развиваются искривления позвоночника и контрактуры суставов. При этой болезни отмечается задержка речи и нарушение речи. Может отмечаться патология черепных нервов, что проявляется в косоглазии и атрофии зрительных нервов, а также нарушении слуха.

Тетраплегия связана с более тяжелым поражением полушарий мозга, ствола мозга или шейного отдела спинного мозга. Может быть связана с врожденным (ДЦП) или приобретенными заболеваниями. Приобретенные формы развиваются после тяжелых черепно-мозговых травм, кровоизлияний, в результате опухолей головного или спинного мозга, энцефалита или осложнений нейрохирургических операций. Вялый тетрапарез протекает с мышечной слабостью в руках и ногах. При наличии повышенного тонуса мышц развивается спастический тетрапарез (двойной гемипарез или двойная гемиплегия), который у детей рассматривается как форма ДЦП. У больных постоянно повышен тонус мышц и расслабить их они не могут. Без лечения происходит полная утрата движений и моторных навыков. Повышенная спастика сопровождается болью в мышцах. Спастика отмечается также в шее и языке, поэтому такие дети не могут говорить (язык не подчиняется им). Отмечается также задержка умственного развития.
Болезнь Штрюмпеля
Спастическая параплегия Штрюмпеля — наследственное заболевание, которое обусловлено дегенеративными изменениями в мотонейронах спинного мозга. Мотонейроны входят в пирамидный путь, который начинается в коре головного мозга и заканчивается мононейронами спинного мозга. Википедия уточняет, что особенностью заболевания является прогрессирующая спастичность и нарушение походки. По неизвестной причине в клетках мотонейронов нарушается транспорт белков и липидов, которые необходимы для поддержания структуры клетки. Данное заболевание не является формой ДЦП, хотя проявляется как спастическая диплегия.
Начальные признаки болезни Штрюмпеля появляются в 10-15 лет, но есть случаи развития болезни с раннего детства. Характерно симметричное поражение ног. Больных беспокоит утомляемость и скованность в ногах, которые появляются после длительной ходьбы или интенсивной нагрузки. Ведущим является спастичность мышц и повышение сухожильных рефлексов. Повышение тонуса мышц вызывает симптом «перекрещенных ног», появляются защитные рефлексы и сгибание ног по ночам. Чем позднее появляется заболевание, тем более выражены спастичность и повышение рефлексов. Также развиваются контрактуры сухожилий (больше в голеностопных суставах). Поскольку заболевание прогрессирует, в развитой стадии больные с трудом ходят, спотыкаются и падают. В мышцах отсутствуют трофические расстройства (нет атрофии), также нет нарушений функции органов таза.
Причины
Большинство расстройств двигательной функции обусловлено дегенеративными заболеваниями — врожденными или приобретенными.
Парапарез у взрослых и его причины
Если исключаются врожденные заболевания (адренолейкодисторофия, которая протекает с миелонейропатией, болезнь Штрюмпеля) и ДЦП, то чаще всего парапарез нижних конечностей обусловлен у взрослых следующими патологиями и состояниями:
- Компрессионными поражениями (выпадение межпозвонковой грыжи, костные шипы, утолщенные спинальные связки, которые сужают спинномозговой канал и сдавливают спинной мозг).
- Печеночной энцефалопатией, при которой спастический парапарез связан с токсическим действием эндотоксинов.
- Травмой позвоночника и спинного мозга, что влечет утрату движений и нарушение функции тазовых органов. Позвоночно-спинномозговые травмы очень часто приводят к значительным двигательным нарушениям и инвалидизации больных.
- Опухолями спинного мозга.
- Инфекционными заболеваниями (энцефалиты, болезнь Лайма, СПИД, нейросифилис).
- Аутоиммунными заболеваниями (системная красная волчанка).
- Эпидуральным абсцессом.
- Сосудистой патологией спинного мозга (эпидуральные и субдуральные кровоизлияния, закупорка передней спинальной артерии).
- Отравлениями (медикаментами и алкоголем).
Причины центральных парезов:
- Черепно-мозговые травмы.
- Межпозвоночные грыжи.
- Детский церебральный паралич.
- Инсульты.
- Травмы спинного мозга.
- Опухоли (головного мозга и спинного).
- Боковой амиотрофический склероз.
- Рассеянный склероз.
Симптомы
Рассмотрим часто встречающиеся нарушения двигательной функции.
Спастическая диплегия
Наиболее частая форма ДЦП. В клинической картине отмечается спастический тетрапарез, то есть нарушена функция рук и ног, но нижние конечности поражаются больше. У больных повышен тонус не только мышц рук и ног, но и тела, а также языка. Маленькие дети не могут сидеть и ходить. У большинства отмечается псевдобульбарный синдром — страдает артикуляция (членораздельное проговаривание), фонация (звукообразование), глотание и жевание. Эта форма может осложняться судорожным синдромом. Отмечаются патологические установки и формируется спастическая походка с перекрестом. Из-за напряжения мышц пациент с трудом сгибает ноги в коленных суставах и не отрывает ноги от пола.
У больных рано появляются деформации рук и ног, контрактуры, а также искривление позвоночника. Высокий тонус мышц является причиной патологических установок — перекрёст ног и сгибание в коленных суставах. Развиваются характерные позы: поза тройного сгибания и поза балерины.

Интеллект у детей нормальный или снижен, могут быть нарушения слуха. Степень повышенного тонуса варьирует от лёгкой степени до выраженной. В зависимости от этого часть больных может ходить самостоятельно, другие — с опорой, а остальные нуждаются в передвижении в коляске.
Спастический гемипарез
При этой форме ухудшаются движения руки и ноги на какой-либо одной стороне туловища. В клинике может проявляться лево- или правосторонним гемипарезом. При этом выраженность его больше в руке. Для этой формы характерно то, что спастичность более выражена в мышцах-разгибателях ног и сгибателях рук. Поэтому пораженная рука согнута в локте и приведена к туловищу, кисть и пальцы тоже согнуты (применяется выражение «рука просит»).
Если говорить о ДЦП, то с рождения у малыша появляется разница в движениях в руке и ноге на пораженной и здоровой половине. Конечности с парезом отстают в росте от здоровых — заметна разница в их длине. Поза при положении стоя становится неправильной и характерна установка стопы «на пальчиках». Укорочение конечности влечет нарушение осанки и перекос таза.

Когда ребенок начинает уверенно ходить, у него появляется гемипаретическая походка. При ходьбе он «обводит» круг пораженной ногой: она разогнута в коленном суставе и выполняет круговые движения наружу, а туловище отклоняется в противоположную сторону. Такое согнутое положение руки и ноги, которая при ходьбе совершает круговые движения, называется позой Вернике-Манна.
Гемипаретическая походка встречается при поражениях головного и спинного мозга: инсульты, абсцессы, энцефалиты, травма мозга, опухоли, токсические повреждения и наследственные дегенеративные процессы. У больных мышцы на пораженной стороне плотные на ощупь и резко контурирован их рельеф. Если в конечности производится несколько пассивных движений кряду, то напряжение мышц уменьшается. При исследовании больного часто встречается симптом «складного ножа» — при пассивном движении в локтевом или в коленном суставе, исследуемый ощущает сопротивление мышц, а потом оно уменьшается.
Нижний вялый парапарез
Эта форма нарушения двигательной функции связана с поражением периферических нейронов и для нее характерно:
- снижение или полная утрата тонуса мышц;
- атрофия мышц;
- перерождение нервов;
- снижение или исчезновение рефлексов;
- перерождение мышц.
Острый вялый парез ранее был связан с полиомиелитом, но после того, как более 50 лет назад созданы вакцины и благодаря проведению массовой иммунизации территория РФ с 2002 г. считается зоной, свободной от полиомиелита. Это расстройство движения может связано со многими другими причинами и как симптом возникает при многих заболеваниях:
- инфекционные поражения периферических нервов (миелиты, полиневропатии, мононевропатии);
- травматические невропатии;
- энцефаломиелит;
- опухоли спинного мозга в области грудного отдела позвоночника;
- повреждение спинного мозга в области «конского хвоста»;
- демиелинизирующие заболевания ЦНС;
- преходящие нарушения кровообращения спинного мозга;
- ботулизм;
- наследственные болезни обмена (НБО);
- отравление тяжелыми металлами;
- синдром Гийена-Барре (острый идиопатический полиневрит — аутоиммунное заболевание);
- токсическое действие лекарственных препаратов (винкристин, изониазид);
- действие миорелаксантов;
- миастения;
- ботулизм.
У больных первоначально появляется слабость в мышцах ног, которая прогрессирует, и больной не может самостоятельно стоять и передвигаться. Передвижение с большим физическим напряжением возможно только с помощью посторонних лиц или костылей. Пациенты не могут удерживать себя вертикальной позе, если у них не фиксированы коленные суставы. Попытки удержать вертикальное положение приводят к сгибанию ног. Все это приводит к тому, что больному приходится большую часть времени пребывать в постели или инвалидном кресле.
Свое положение в постели они изменяют за счет напряжения мышц рук и плечевого пояса. Пассивные движения совершаются больными без мышечного напряжения, а активные — с трудом, и их амплитуда очень ограничена из-за выраженной мышечной слабости. Вялые параличи протекают с глубокими нарушениями движения и трофики мышц. Тонус мышц резко понижен, мышцы дряблые и атрофичные, поэтому стопа приобретает положение pes equinus (конская стопа) — стопа висит и согнута в сторону подошвы, что очень затрудняет ходьбу.
В острых случаях (энцефаломиелит, острый вялый парез) эти явления проявляются в течение 7-10 дней, а при хронических вялотекущих заболеваниях мышечная слабость и паралич развиваются постепенно.
Анализы и диагностика
Прежде всего парезы и плегии выявляются при клиническом осмотре. Для них характерны:
- снижение объема движений и силы мышц;
- изменение тонуса мышц;
- гипотрофия или атрофия мышц;
- повышение или снижение нормальных рефлексов;
- фибрилляции мышц паретичных конечностей;
- наличие патологических рефлексов.
Для уточнения диагноза больным назначаются следующие обследования:
- Эхоэнцефалография мозга — обследования мозга с помощью ультразвука.
- Электроэнцефалография — исследование электрической активности мозга.
- Рентгенконтрастное и радионуклидное исследование. С их помощью оценивают состояние желудочков мозга и субарахноидального пространства.
- Ультразвуковая допплеросонография — вариант исследования сосудов головного мозга.
- Электромиография. Позволяет выявить изменения мотонейронов спинного мозга, характерные для нейропатий.
- Биопсия пораженных мышц с исследованием биоптата.
- Пункция спинномозговой жидкости.
- Компьютерная томография.
- МРТ головного мозга.
Лечение парапареза
В лечении данной патологии применяются консервативные и хирургические методы.
Комплексное медикаментозное лечение парапареза нижних конечностей у детей
- Ноотропная терапия, которая улучшает функции головного мозга. В эту группу входят препараты с различным механизмом действия: Глиатилин (внутримышечно и внутрь), Пантогам (курсом не меньше 2-х месяцев), Когитум (внутримышечно не менее 2-х месяцев), Семакс (внутрь до 3-х месяцев), Кортексин (внутримышечно), Церебролизин, Энцефабол, Ноотропил, Фенибут. Курсы лечения ноотропными препаратами повторяются 3 раза в год.
- Сосудистая терапия для улучшения мозгового и периферического кровообращения: Винпоцетин, Трентал, Сермион, Ницерголин, Циннаризин, Актовегин, Инстенон, Эскулюс композитум, Убихинон композитум.
- Антиспастическая терапия (миорелаксанты), которая снижает тонус мышц и в результате этого улучшаются активные движения: Мидокалм, Сирдалуд, Баклофен, Баклосан. У детей старше 2 лет применяется ботулинический токсин — препарат Диспорт.
- Витаминно-минеральные комплексы.
Реабилитационные мероприятия
- Массаж. Детям показаны любые виды массажа — периостальный, сегментарный, классический, точечный — их сочетание и чередование курсами.
- Гимнастика и лечебная физкультура. Двигательные расстройства нуждаются в длительных занятиях физкультурой. Особенно важна ЛФК на первом году и чем раньше начата разработка суставов и мышц, тем эффективнее будет восстановление. С возрастом ребенок должен выполнять упражнения наращивания выносливости и мышечной силы, поэтому все упражнения должны выполняться с большей интенсивностью. Комплекс упражнений всегда должен заканчиваться расслаблением мышц.
- Занятия на тренажерах (иппотренажер, тренажер Гросса, тренажер Мотомед, Орторент МОТО).
- Гидротерапия.
- Терапия по Войту. Включает комплекс упражнений с активными движениями, которые методист вызывает у больного.
- Иммерсионные ванны, создающие эффект невесомости. Нахождение в условиях невесомости улучшает все процессы в организме и приводит к «перезагрузке» организма: вызывает полное расслабление мышц, нормализует нервную систему, восстанавливает энергию и силы.
- Физиотерапевтическое лечение. Применяется переменное магнитное поле, электрофорез, лазеротерапия, синусоидальные модулированные токи (СМТ), парафинотерапия.
- Лечение музыкой и цветом.
Доктора
Лекарства
- Ноотропные средства: Церебролизин, Фенибут Кидс, Энцефабол, Энерион, Ноотропил, Кортексин, Ноофен, Пантогам, Глиатилин, Винпотропил, Аминалон, Когитум, Пантокальцин, Семакс, Пикамилон.
- Миорелаксанты: Мидокалм, Баклосан, Диспорт, Сирдалуд, Баклофен, Ботокс.
- Сосудистые препараты: Стугерон, Вазонит, Циннаризин, Винпоцетин, Трентал, Актовегин, Трентал, Сермион, Ницерголин, Инстенон.
- Витамины: Мильгамма, Нейромультивит, Аевит.
Процедуры и операции
При неэффективности консервативного лечения больным могут быть выполнены ортопедические и нейрохирургические операции. Лучший срок проведения нейрохирургических операций — от 3 до 7 лет.
Нейрохирургические методы борьбы со спастичностью подразделяются на:
- Деструктивные.
- Нейромодуляционные.
- При деструктивных операциях разрушаются участки, которые отвечают за повышенный тонус мышц. С этой целью проводят селективную невротомию (частичное пересечение двигательных волокон нервов) и операции на подкорковых структурах мозга. В результате невротомии частично денервируются мышцы, что приводит к снижению их тонуса.
- При нейромодуляционных операциях устанавливаются устройства, которые подавляют активность нервной системы. Больным имплантируются системы постоянной электростимуляции мозга (головного и спинного) или имплантируются помпы для инфузии лекарственных препаратов (баклофен — препарат Лиорезал) под оболочку спинного мозга. Такой метод позволяет доставлять препарат в спинномозговую через имплантированный катетера. Сама помпа имплантируется в подреберную область и к ней присоединяется катетер. Помпа периодически заправляется препаратом (обычно 4-5 раз в год).
- При нижнем спастическом парапарезе делают электростимуляцию спинного мозга. Электрод вживляется в область поясничного утолщения спинного мозга, фиксируется выводится наружу. Генератор электрических импульсов имплантируется подкожно в подвздошную или ягодичную область. Больному подбирают программу нейростимуляции. Длительность сеансов по 10-15 минут 3-5 раз в сутки. В некоторых случаях используют постоянную стимуляцию. Деструктивные операции на подкорковых структурах показаны при гиперкинетической форме церебрального паралича.
Если рассматривать ортопедические операции, то при спастических формах в коррекции нуждаются:
- деформация стоп и кистей;
- нестабильность тазобедренных суставов;
- контрактуры суставов.
При мышечном укорочении также проводятся вмешательства. На конечностях выполняются сухожильно-мышечные пластики и костно-пластические реконструкции. Ботулотоксинотерапия часто предшествует сухожильно-мышечным пластикам. На нижних конечностях чаще всего делают коррекцию типичных контрактур тазобедренного сустава, коленных суставов и эквинусной контрактуры стопы. При сгибательной контрактуре пальцев ноги и эквиноварусной деформации значительно улучшает ходьбу рассечение большеберцового нерва. У больных при постинсультной и постравматической спастичности удлиняются сухожилия мышц плеча и сгибателей локтя.
На верхних конечностях устраняются флексионно-пронационные контрактуры и возможно несколько вариантов вмешательства:
- транспозиция места прикрепления круглого пронатора;
- тенотомия квадратного и круглого пронаторов;
- ротационная остеотомия предплечья с остеосинтезом.
После всех типов вмешательства необходимо раннее восстановление функции кисти и пальцев. После устранения контрактур на ногах делают фиксацию гипсовыми повязками. Срок фиксации зависит от возраста и объема ортопедического лечения. Если устраняются только контрактуры, сроки иммобилизации не составляют не более 3-4 недель. Нужно сказать, что ортопедические операции не устраняют спастичность, поэтому возможен рецидив контрактур.
Парапарез у детей
Из патологии ЦНС на первом году жизни у 80% детей встречаются перинатальные поражения разной степени выраженности. Они связаны с действием различных повреждающих факторов на плод или ребенка в первые месяцы жизни. В остром периоде пренатальные поражения ЦНС проявляются судорожным синдромом, врожденным гипертонусом, внутричерепной гипертензией или врожденным гипотонусом. В восстановительном периоде возникают двигательные нарушения — монопарез, гемипарез (спастический и вялый), парапарез (вялый и спастический), тетрапарез (вялый и спастический). Количество гемипарезов увеличивается за счет внутрижелудочковых кровоизлияний и лейкомаляции.
Для всех парезов и параличей, развившихся после родовой травмы, характерно поражение центрального двигательного нейрона, протекающее с мышечным гипертонусом, повышением сухожильных рефлексов и пирамидными симптомами. Выраженность спастичности у детей колеблется в широких пределах — от локальных мышечных спазмов до серьезных поражений, которые проявляются геми-, пара- и даже тетрапарезами. К счастью, у многих детей отклонения минимальны и слабо выраженный парапарез нижних конечностей у детей, как следствие родовой травмы, при правильном лечении устраняется к году.
При этом двигательном расстройстве малыш плохо опирается на ноги, перекрещивает их и становится на цыпочки. С такими проявлениями детям до года устанавливают диагноз «Перинатальная энцефалопатия, симптом двигательных нарушений, нижний спастический парапарез». Код МКБ G82.2 — Параплегия неуточненная. Это не ДЦП, но симптоматика и методы лечения схожи. Чем раньше начато активное лечение и реабилитация, тем эффективнее оно будет. Период до одного года — это время самого эффективного восстановления, поскольку у ЦНС есть высокий потенциал для этого. В этот период должны проводиться: массаж, мануальная терапия, лечебная физкультура и выполняться назначения невропатолога по медикаментозному лечению. Если этого не делать у ребенка в пораженных конечностях развиваются трофические изменения и мышечные контрактуры. Если нижний спастический парапарез не устраняется до года, тогда устанавливается диагноз ДЦП.
Детский церебральный паралич является причиной стойкого пареза и наиболее распространена гемипаретическая форма (поражены рука и нога на одной половине туловища), которая сопровождается эпиприступами. Спастический тетрапарез у детей до года — это тяжелое двигательное нарушение, при котором отмечается нарушение движений в обеих руках и ногах. Связано это состояние с аномалиями головного мозга, инфекций плода и гипоксией с повреждением головного мозга. Спастичность выражена в равной степени и в верхних и в нижних конечностях (может преобладать в руках). Кроме этого, при этой форме ДЦП отмечается патология черепных нервов (нарушения слуха, косоглазие, атрофия зрительных нервов), речевые дефекты, нарушения памяти, эпилепсия. Быстрое формирование ортопедических осложнений (контрактуры, подвывихи и вывихи) усугубляет двигательные нарушения, вынуждает использовать средства передвижения и ограничивает в дальнейшем самообслуживание. Спастичность становится причиной боли и нарушений энергетического обмена. Она усложняет реабилитацию и ухудшает прогноз. Сопротивление, которое возникает в мышцах при растяжении, связано не только с повышенным тонусом, но и вторичными изменениями (фиброз, атрофия).
Поэтому важно бороться со спастичностью с самого раннего возраста. Основные методики устранения спастического синдрома:
- Применение миорелаксантов (Мидокалм, Баклосан, Сирдалуд, Баклофен).
- Нервно-мышечные блокады с ботулотоксином (Диспорт, Ботокс, которые лицензированы при ДЦП).
- Нейрохирургические операции.
В первые годы проводится консервативное лечение (массаж, ЛФК, ортезирование, гипсовые повязки, применение ботулотоксина). Ботулинотерапии придается большое значение при развитии двигательных установок и «пограничных» контрактур и считается наиболее эффективным методом лечения. В последующем при неэффективности консервативного лечения ребенку проводится хирургическое лечение.
Среди медикаментозного лечения основное место принадлежит ноотропным препаратам, которые активируют деятельность мозга, восстанавливают мыслительные функции, интеллект и память, уменьшают неврологический дефицит.
Диета
Больные, у которых не нарушен акт глотания, могут принимать обычную пищу и находиться на общем столе. Если ребенок может самостоятельно жевать и глотать, его рацион должны составлять овощи, фрукты, яйца, орехи, мясо, рыба, крупы, но готовую пищу нужно измельчать (пюрировать), чтобы ее удобно было глотать.
Нужно следить за тем, чтобы в рационе было достаточное количества белковых продуктов (мясо, рыба, творог, сыр и другая молочная продукция, яйца) и сложных углеводов, поскольку реабилитационное лечение требует повышенного поступления белка и энергии. В питании обязательно должны присутствовать жиры — сливочное масло и растительные масла холодного отжима (оливковое, кунжутное, льняное).
Тяжелые нарушения глотания требуют специального питания, приспособленного к особенностям ребенка, поскольку проблемы при приеме пищи постепенно приводят к дефициту основных веществ и энергии. У таких детей прогрессирует белковая недостаточность и энергетическая недостаточность. При сохранении глотания ребенку дополнительно дают смеси через трубочку (метод сипинга). Современное энтеральное питание представляет собой смеси с оптимальным составом питательных веществ, витаминов, макро- и микроэлементов.
Есть сухие смеси (Нутриен стандарт), которые нужно готовить, разводя водой, или готовые смеси — Нутризон стандарт, Нутриен стандарт, Нутризон энергия и прочие. Детям 3-5 лет с дефицитом питания назначают смеси для недоношенных детей до года. В тяжелых случаях больные нуждаются в специальном питании — энтеральное зондовое или парентеральное.
Профилактика
Учитывая то, что основной причиной парезов у детей является детский церебральный паралич, то его профилактика включает:
- оздоровление подростков и женщин детородного возраста;
- лечение половых инфекций при планировании беременности;
- регулярные обследования и своевременное выявление патологии беременных;
- своевременная диагностика коагулопатий у будущих мам;
- профилактика преждевременных родов;
- адекватное родовспоможение;
- правильная реанимация, адекватный уход и применение гипотермии у новорожденных, своевременное лечение гипербилирубинемии.
У взрослых важными являются:
- профилактика травматизма (черепно-мозговых травм и спинальных травм);
- своевременное лечение гипертонической болезни, которая при отсутствии лечения осложняется кровоизлиянием в мозг;
- исключение алкоголизма и отравлений алкогольными суррогатами.
Последствия и осложнения
При параличах и парезах осложнения возникают со стороны опорно-двигательного аппарата:
- контрактуры суставов;
- патологические установки;
- артрозы;
- формирование порочных поз;
- атрофия мускулатуры.
Контрактуры суставов являются вторичными и выраженность их зависит от тяжести заболевания и возраста больного. Сначала контрактуры развиваются рефлекторно (от сокращения мышц на фоне длительного возбуждения), а потом становятся постоянными из-за дистрофических изменений в мышцах, связках и сухожилиях. Комбинация различных контрактур формирует у больных порочную позу. Двигательные установки проявляются вынужденным положением конечности из-за чрезмерно высокого тонуса мышц. Пример двигательной установки — эквинусная установка стопы, которая формируется вследствие тяги икроножной мышцы и камбаловидной мышцы. При болезни Литтля больной часто падает, поэтому получает травмы (гематомы, переломы).
Прогноз
Восстановление функций зависит от тяжести повреждения нервной системы. В связи с этим в итоге возможны компенсация неврологических нарушений, частичная компенсация или формирование стойких синдромов.
Четвертая часть пациентов передвигается самостоятельно, остальные не могут обходиться без ходунков или инвалидной коляски. При хорошем лечении дети с параплегиями или гемиплегиями доживают до возраста зрелости и проживают практически нормальную жизнь. Эффективность реабилитации при спастической диплегии зависит от того, насколько выражены двигательные нарушения и сохранен интеллект. Если с раннего детства проводилась активная реабилитация, человек может приобрести профессию. Если сохранены умственные способности, то они хорошо адаптированы в социальной жизни. При наличии эпилептических припадков прогноз ухудшается.
При тетраплегии, сопровождающейся нарушением глотания и необходимостью кормлении через гастростому, продолжительность жизни резко уменьшается. Наследственные заболевания с поражением пирамидной системы (болезнь Штрюмпеля) медленно прогрессируют и имеют благоприятный прогноз в отношении жизни. Однако трудоспособность больных в начале болезни ограничена, а по мере прогрессирования утрачивается.
Список источников
- Студеникин В. М., Шамансуров Ш. Ш. Неонатальная неврология (коллективная монография). М.: Медфорум, 2014. 120–135.
- Семенова К. А. Восстановительное лечение детей с перинатальным поражением нервной системы и детским церебральным параличом. М.: Кодекс, 2007.
- Немкова С. А., Заваденко Н. Н., Медведев М. И. Современные принципы ранней диагностики и комплексного лечения перинатальных поражений центральной нервной системы и детского церебрального паралича. Методическое пособие. М., 2013. 76 с.
- Мартынова, Г.П. Острые вялые параличи у детей. Алгоритмы диагностики и тактика ведения – Методические рекомендации для врачей-педиатров, инфекционистов и неврологов / Красноярск, 2013. – 48 с.






 Диспорт
Диспорт Ботокс
Ботокс Мидокалм
Мидокалм Церебролизин
Церебролизин Кортексин
Кортексин Ноотропил
Ноотропил Актовегин
Актовегин Конвулекс
Конвулекс Мильгамма
Мильгамма














Последние комментарии
Сергей: Здраствуйте! Подскажите где можно достать этот препарат Денебол гель?
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...