Миопатия (мышечная дистрофия)
Общие сведения
Что это такое миопатия, симптомы ее характеризующие? Миопатии (мышечные дистрофии) — это обобщённое название целого ряда генетически детерминированных и приобретенных первичных мышечных дистрофий, в основе которых лежат нарушения различного характера в строении мышечной ткани и метаболизме, приводящие к прогрессирующему снижению мышечной массы, снижению силы мышц и ограничению двигательной активности (так называемый миопатический синдром).
К типичным признакам миопатий относятся: атрофия мышц (истончение мышечных волокон и частичное их замещение жировой тканью), резко прогрессирующая мышечная слабость, снижение тонуса мышц и сухожильных рефлексов. Миопатии могут передаваться при рождении по доминантному, аутосомно-рецессивному и сцепленному с полом типам. В основе механизма развития миопатии — изменения обменных процессов в мышечных клетках, нарушение синтеза нуклеиновых кислот, выраженное преобладание процесса распада белков мышечной ткани над их измененным синтезом.
Распространенность мышечных дистрофий аутосомно-рецессивных и аутосомно-доминантных форм в человеческой популяции варьирует от 0,9 до 32,6 случаев/100 тыс. населения. Как уже указывалось, миопатии представлены разнородными группами заболеваний мышечной ткани, в основе клинических проявлений которых лежит миопатический синдром. Краткая характеристика некоторых из них приведена ниже.
Врожденные миопатии
Включает широкий спектр генетически детерминированных заболеваний, которые различаются по времени манифестации клинической симптоматики, преимущественной локализации мышечных атрофии, темпу нарастания и характеру распространения патологических изменений, типу наследования. Наиболее тяжёлой группой этих заболеваний являются наследственные прогрессирующие мышечные дистрофии (ПМД), которые во многих случаях являются причиной ранней инвалидизации и приводят к летальному исходу.
Прогрессирующая мышечная дистрофия. Для этой группы заболеваний характерно поражение определённых мышц, при сохранности других рядом расположенных мышц. Наиболее распространена болезнь Дюшенна и врожденная прогрессирующая миопатия Беккера, манифестирующая у детей, а также юношеская миопатия Эрба-Рота в различных формах (миопатия Эрба-Рота наследуется по аутосомно-рецессивному типу).
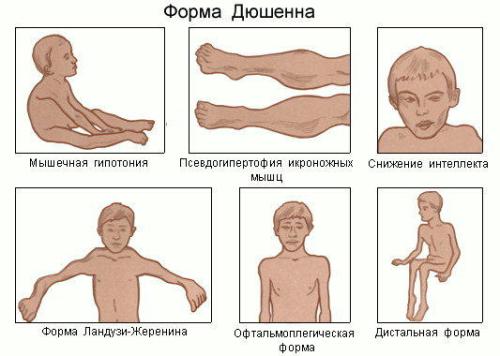
Мышечная дистрофия Дюшенна и миодистрофия Беккера. В их основе аберрации, связанные с хромосомой X (дистрофин-дефицитные дистрофии). Болеют только мальчики, поскольку болезнь наследуется сцеплено с половой (Х) хромосомой. Заболевание передается по материнской линии. Частота прогрессирующей миопатии Дюшенна варьирует от 9,7 до 31,0 случаев на 100 000 новорожденных мальчиков.
Ферментемия выявляется уже в неонатальном периоде, однако клинические симптомы начинают манифестировать в 2-4-летнем возрасте. Такие дети начинают поздно ходить, они часто падают при попытке бежать, им трудно прыгать, из-за слабости проксимальных мышц они с трудом поднимаются по ступенькам, лестнице или по наклонному полу, из-за контрактуры сухожилий стопы ходят на больших пальцах Характерна нарастающая псевдогипертрофия икроножных мышц.
У части детей отмечается снижение интеллекта. Процесс постепенно принимает восходящее направление. Больной ребенок для вставания с пола использует характерные «миопатические» приёмы. К 8-10 годам формируется кифосколиоз и гиперлордоз, грубо нарушается походка. Развивается кардиомиопатия. Как правило, к 14-15 годам такие дети обездвижены и к 17-20 годам умирают от слабости дыхательной мускулатуры грудной клетки или сердечной недостаточности.
Мышечная дистрофия Беккера является более доброкачественно текущей формой миодистрофии. Миопатия Беккера начинает манифестировать в возрасте 5-15 лет. Характерна выраженная слабость проксимальных отделов ног и мышц тазового пояса. Отмечается изменение походки, появляются выраженные затруднения при подъёме по лестнице/вставании с низкого стула, развивается и псевдогипертрофия икроножных мышц.
Затем миопатия у детей распространяется на мышцы плечевого пояса и проксимальных отделов рук. Инвалидизация происходит лишь на фоне травм или развившихся сопутствующих заболеваний.
К наследственным миопатиям относится: метаболическая миопатия и митохондриальные миопатии. Как правило, метаболическая миопатия имеет более легкое течение. Эта, относительно медленно прогрессирующая миопатия, характеризуется ранним (обычно с рождения) началом и характерным симптомокомплексом (получившего название синдром «вялого ребёнка»). Проявляется синдром мышечной гипотонией, недержанием головы, слабым сопротивлением мышц, повышенной подвижностью суставов, задержкой двигательного развития. Мышечная слабость присутствует уже с рождения. Дети начинают поздно держать голову, не могут сидеть с прямой спиной, самостоятельно переворачиваться и садиться.
Позже развивается искривление позвоночника (кифосколиоз). Митохондриальная миопатия и энцефаломиопатии — совокупность заболеваний, в основе которых находятся генетические дефекты в митохондриях (клеточные органеллы, участвующие в тканевом дыхании). В патологический процесс вовлекается как мышечная ткань скелетной мускулатуры, так и другие органы. Поэтому митохондриальная миопатия характеризуются полиорганностью поражения в виде инсульт-подобных эпизодов, эпилептических приступов, нарушений проводимости сердца, нейросенсорной тугоухости и других симптомов. Причиной врожденного поражения мышц в виде миопатий/мультисистемных заболеваний могут быть также различные нарушения метаболизма (обмена липидов и гликогена).
Приобретённые миопатии
Приобретенные миопатии могут развиваться на фоне хронических интоксикаций (алкоголизм, токсикомания, наркомания, профессиональных вредностей), эндокринных расстройств (болезни Иценко-Кушинга, гиперпаратиреоза), авитаминозов и мальабсорбции, тяжелых хронических заболеваний (сердечной/почечной недостаточности, ХОБЛ, заболеваний печени), опухолевых процессов. Выделяют несколько групп:
- Воспалительные миопатии — группа разнородных приобретённых миопатий. Представлена такими заболеваниями как дерматомиозит, полимиозит и «миозит с включениями». Заболеваемость варьирует в пределах 0,2-0,8/100 000 населения, при этом, показатели заболеваемости среди женщин превосходят заболеваемость у мужчин практически в 2 раза. Полимиозит/дерматомиозит проявляются атрофиями и симметричной мышечной слабостью, сопровождаются миалгиями. При отсутствии лечения существует высокий риск развития нарушения акта глотания, выраженной слабости мышц туловища шеи и дыхательной мускулатуры. Для дерматомиозита характерно острое развитие (в течение нескольких недель), а для полимиозита — от 3-4 недель до нескольких месяцев, не встречается у детей, а возникает у взрослых в возрасте после 20 лет. И наоборот, миозит с включениями развивается в возрасте старше 50 лет, постепенно. Основной клинический признак — нестабильность коленных суставов, атрофия и слабость мышц бедра, что приводит к частым падениям.
- Эндокринные миопатии — обусловлены вторичным поражением мышц, вызванные нарушением функции эндокринных желёз. К таким миопатиям относятся: гипертиреоидная/гипотиреоидная миопатии, стероидная миопатия. Тиреоидная миопатия развивается на фоне острого тиреотоксикоза и проявляется выраженной потерей массы тела, тремором гипергидрозом, тахикардией, тревожностью, плаксивостью, бульбарными нарушениями, быстро нарастающей мышечной слабостью. Миопатия на фоне гипотиреоза отличается гипертрофией скелетных мышц, а также сердечной мышцы. Характерна одутловатость лица, отёки, брадикардия, сонливость, сухость кожи, ломкость тусклость волос и ногтей, отмечаются судороги икроножных мышц и скованность.
- Стероидная миопатия развивается на фоне длительно проводимой кортикостероидной терапии в высоких дозах (в частности, фторсодержащих кортикостероидов — Дексаметазон) и проявляется в виде прогрессирующей слабости в проксимальных мышечных группах, является частой причиной развития нарушений ходьбы.
- Токсические миопатии — развиваются под воздействием на организм токсических веществ (алкогольная, лекарственная, наркотическая миопатия). Острая алкогольная миопатия, как правило, развивается при длительных частых запоях у лиц, злоупотребляющих алкоголем на протяжении 15-25 лет. Симптомы развиваются медленно и проявляются резко выраженной мышечной слабостью, бульбарными нарушениями, миалгиями, мимической неподвижностью, атрофиями мышц.
Следует отметить, что в целом симптомы и лечение миопатии значительно варьируют, поэтому чрезвычайно важным является индивидуальный подход к пациентам.
Патогенез
В основе развития врожденных прогрессирующих миопатий — мутации на Х-хромосоме человека в гене DMD, кодирующего белок дистрофина, который является структурным компонентом мышечной ткани с локализацией в мембране скелетных мышечных волокон и клетках сердечной мышцы (кардиомиоцитов).
Дистрофин — важнейший компонент, участвующий в формировании устойчивой связи между внеклеточным матриксом и цитоскелетом мышечных волокон. При отсутствии/дефекте дистрофина мышечные волокна приобретают хрупкость, что вызывает разрыв и увеличение проницаемости мембран при сокращении мышц и, соответственно, выход растворимых ферментов из клеток (креатинкиназа) в обмен на ионы кальция, что способствует активации фермента фосфолипаза и обуславливает дальнейшее повышение проницаемости мембран. Увеличение на ранней стадии заболевания уровня активных форм кислорода также способствует перекисному окислению липидов и последующему повреждению мембран мышечных клеток, открытию ионных каналов.
Патоморфологические изменения происходят преимущественно в мышцах и выражаются атрофией отдельных мышечных волокон. При этом, миофибриллы утрачивают поперечную сегментацию, а зачастую и полностью разрушаются. Ядра мышечных клеток становятся крупнее и в них появляются различного рода включения. На месте атрофированных мышечных волокон интенсивно разрастается соединительная/жировая ткань. Выраженные изменения происходят и в сосудах мышц, в которых прослеживается выраженная тенденция к сужению и образованию тромбов. Нервные волокна остаются относительно сохранными.
Классификация
Выделяют следующие формы миодисторофий (сокращенно):
Прогрессирующие мышечные дистрофии
Х-сцепленные мышечные дистрофии:
- Миодистрофия Дюшенна и Беккера.
- Миодистрофия Эмери-Дрейфуса.
- Дистрофинопатия с синдромом Тернера у девочек.
- Миодистрофия Мэбри.
- Лопаточно-плечевой синдром с деменцией.
- Тазово-бедренная миодистрофия Лейдена-Мебиуса.
- Миодистрофия Роттауфа-Бейера-Мортье.
Аутосомные мышечные дистрофии
- Лице-лопаточно-плечевая миодистрофия Ландузи-Дежерина.
- Конечностно-поясная миодистрофия Эрба-Рота.
- Скапулоперонеальная миодистрофия Давиденкова.
- Миодистрофия Бетлема.
- Окулофарингеальная миодистрофия.
- Окулярная миодистрофия.
- Дистальные миодистрофии.
Врожденные миодистрофии
- Врожденная миодистрофия c поражением глаз и головного мозга.
- Врожденная миодистрофия с лейкодистрофией.
- Цереброокулярная миодистрофия.
Врожденные структурные миопатии (группа заболеваний)
Воспалительные миопатии:
- Полимиозит.
- Острый инфекционный миозит.
- Дерматомиозит.
- Х-сцепленная вакуольная миопатия.
- Миозит с включениями телец.
- Гранулематозный миозит.
Причины возникновения миопатии
Ведущая причина заболевания мышечной дистрофией врожденного генеза — генетически обусловленные дефекты (мутации) в различных генах, что вызывает нарушения функционирования митохондрий и ионных каналов миофибрилл, процесса синтеза белков/ферментов, участвующих в регуляции метаболизма мышечной ткани, что обуславливает нарушение структуры мышечных волокон (атрофию и парез мышц), разрастание соединительной ткани и (жировое перерождение мышечных волокон), инфильтрацию лимфоцитами. Наследование заболевания (дефектного гена) может происходить доминантно, рецессивно и сцеплено с полом (Х-хромосомой). В роли триггеров, запускающих патологический процесс, часто выступают внешние/внутренние факторы — инфекционные заболевания (частые ОРЗ, хронический тонзиллит, сальмонеллез, бактериальная пневмония, пиелонефрит и др.), физическое перенапряжение, тяжелые травмы, интоксикации различного генеза, алиментарная дистрофия.
Ведущими причинами возникновения приобретенных миопатий чаще всего являются эндокринные расстройства (болезнь Иценко-Кушинга, гиперпаратиреоз, гиперальдостеронизм), опухолевые процессы, хронические интоксикации (профессиональные вредности, токсикомании, хронический алкоголизм, наркомании), авитаминозы, мальабсорбции, тяжелые хронические заболевания (ХОБЛ, ХПН, хроническая печеночная/сердечная недостаточность.
Симптомы миопатии
Симптомы дистрофии мышц определяются формой заболевания, темпом прогрессирования патологического процесса и индивидуальными особенностями организма. Характерными и общими симптомами большинства прогрессирующих мышечных дистрофий являются выраженная мышечная слабость и атрофия мышц, проявляющиеся в различные возрастные периоды, но чаще — в детском/юношеском возрасте.
Для таких детей характерно позднее начало самостоятельной ходьбы, неуклюжесть в ходьбе, быстрая утомляемость, затруднения при подъеме по лестнице, частые падения и спотыкания при беге. Постепенно двигательные нарушения прогрессируют и развивается характерная «утиная» походка. При поражении мышц нижних конечностей и тазового пояса переход ребенка из горизонтального в вертикальное положение затруднен; при вовлечении в процесс дистальных групп мышц ног развивается петушиная походка. Как правило, наличие такой симптоматики и ее нарастание позволяют миодистрофию диагностировать уже на ранних стадиях. У таких детей при обследовании на ранних стадиях заболевания выявляется локальная атрофия мышц, которая по мере прогрессирования заболевания приобретает генерализованный характер.
Атрофированные мышцы при пальпации дряблые, истончены, однако при некоторых формах заболевания (миопатии Дюшенна) выявляется псевдогипертрофия (замещение атрофированных мышц соединительной тканью/жировой клетчаткой). Процесс миодистрофии сопровождается миосклерозом, поражением соединительной ткани, развитием сухожильно-связочных ретракций, укорочением пяточного сухожилия, ограничением объема движений в суставах и даже контрактурами. Параллельно на фоне развития мышечных атрофий выраженно снижаются сухожильные рефлексы (коленные).
При вовлечении в процесс мышц плечевого пояса появляются ограничения движений в плечевых суставах. Такие пациенты не в состоянии поднять выше горизонтального уровня руки, при этом, объем движений в локтевых/лучезапястных суставах и сила мышц на протяжении долгого периода остаются сохранными.
Развиваются такие симптомы как симптом «свободных надплечий» (при подъёме больного за подмышки его голова проваливается в плечи); симптом «крыловидных лопаток» (лопатки отстают от туловища). При поражении мышц тазового дна на уровне таза у больного возникают затруднения при вставании из положения сидя/подъеме на лестницу. При этом пациент сам себе помогает, опираясь на посторонние предметы или встает лесенкой» (в несколько этапов).
Изменяется характер походки: она становится раскачивающейся/переваливающейся (утиная походка). Слабость длинных мышц спины значительно нарушает осанку, приводит к выпячиванию живота/искривлению позвоночника. При атрофии косых мышц живота — развивается «осиная» талия. В стадии выраженных нарушений (отсутствия движений вследствие атрофии мышц) могут формироваться контрактуры (невозможность движения в суставах или тугоподвижность).
Как правило, атрофия мышц ног и стоп сопровождается их слабостью, что формирует своеобразную «петушиную» походку (больные вынужденно поднимают высоко голень). При атрофии и слабости мышц лица (плечелопаточно-лицевая форма Ландузи—Дежерина) развивается симптом «полированного лба» (отсутствие морщин на лбу), в ряде случаев отмечается гипомимия — пациенты не в состоянии надуть щеки, плотно зажмурить глаза, вытянуть губы в трубочку. При замещении мышц губы соединительной/жировой тканью губы значительно утолщаются.
При поражении наружных глазных мышц (офтальмоплегическая мышечная дистрофия) отмечается миопатия глаз. Основные симптомы миопатии глаз: птоз и ограничение объема движения глазных яблок вплоть до их полной неподвижности. При вовлечении в процесс мышц глотки и гортани развивается осиплость голоса и страдает акт глотания. На фоне метаболической миопатии может развиваться нетравматический рабдомиолиз с развитием острой почечной недостаточности.
Рабдомиолиз возникает на фоне массивного поражения поперечнополосатых мышечных волокон, что сопровождается появлением в крови свободного миоглобулина. Симптомы рабдомиолиза зависят от массивности миоглобинурии и степени нарушений, сопутствующих ей. Типичные симптомы рабдомиолиза — пациенты отмечают общую слабость, резкую мышечную слабость, боли в мышцах, тошноту, тяжесть в пояснице. Рабдомиолиз может сопровождаться анурией, моча окрашивается в темно-бурый цвет. В дальнейшем развивается симптоматика острой почечной недостаточности.
Врожденная миопатия у детей очень часто сопровождается и нарушениями вентиляционной функции легких, которые в большинстве случаев обусловлены внелегочными причинами (патология опорно-двигательного аппарата — деформация позвоночника, туловища). Сопутствующая кардиальная патология (кардиопатии, миокардиодистрофии) способствуют нарушениям кровообращения в малом круге, что ухудшает микроциркуляцию легких и постепенно приводит к развитию явной/скрытой хронической дыхательной недостаточности.
Подавляющее большинство форм прогрессирующих мышечных дистрофий снижением интеллекта не сопровождается, реже появляются выраженные эмоциональные нарушения (замкнутость, повышенная раздражительность, подавленность настроения). В целом, пациенты относятся к своему дефекту критически и большинство из них успешно обучается в школьных учебных учреждениях.
При прогрессирующих миопатиях весомую часть клинических проявлений составляют ортопедические проявления, среди которых в клинике наиболее часто преобладают деформации позвоночника, туловища, конечностей; вывихи/подвывихи тазобедренных суставов, деформация стоп, нестабильность надколенника, гипермобильность суставов, сухожильные ретракции, контрактуры мышц и суставов.
Клинические особенности некоторых форм миопатий
Болезнь Дюшенна
Мышечная дистрофия Дюшенна в Википедии определяется как наиболее тяжелая и распространенная форма прогрессирующих миопатий. Ее особенностями являются ранняя манифестация (в возрасте 2–3 лет) и быстро развивающаяся слабость проксимальных мышц вначале нижних, а позже и верхних конечностей.
Больные дети обычно ходят вразвалку, на пальцах, имеют выраженный лордоз. Им сложно вставать с пола, прыгать, бегать, подниматься по ступенькам. Характерны частые падения с переломами рук или ног (почти у 20% больных детей). Характерно стабильное прогрессирование слабости, практически у всех детей развивается сколиоз, сгибательные контрактуры конечностей и достоверная псевдогипертрофия (замещение отдельных групп мышц жировой/соединительной тканью).
Специфической особенностью дистрофии Дюшенна является вовлечение в патологический процесс сердечной мышцы (в 90% случаев) с развитием дилатационной кардиомиопатии, сопровождающейся нарушениями проводимости, реже аритмией.
Еще одной особенностью является легкое непрогрессирующее слабоумие, затрагивающее вербальные способности и вызывающее нейроповеденческие расстройства (синдром гиперактивности и дефицита внимания, расстройства аутистического спектра, отклонения в когнитивных функциях и др.), что затрудняет процесс обучения ребенка. Большинство детей прикованы к инвалидной коляске и умирают от осложнений к 20 годам.
Прогрессирующая миодистрофия Беккера
Вовлекаемые мышечные группы при миодистрофии Беккера
По клинической симптоматике она во многом напоминает форму Дюшенна, однако протекает более доброкачественно. Манифестирует эта врождённая позднее, в возрасте 10-15 лет, протекает мягко, пациенты сохраняют работоспособность на протяжении длительного периода, в 20-30 лет, иногда и позже могут еще ходить.
Фертильность не страдает, поэтому иногда заболевание прослеживается в 2-3 поколениях (“эффект деда”) — больной мужчина передает через свою дочь заболевание внуку. Заболевание прогрессирует медленно. Реакция ахилловых сухожилий менее резко выражена. Сердечно-сосудистые расстройства отсутствуют или выражены умеренно (кардиалгии, блокада ножек пучка Гиса). Интеллект сохранен.
Плечелопаточно-лицевая форма миопатии Ландузи—Дежерина
Манифестирует в возрасте 10-20 лет. Атрофии и мышечная слабость локализуются в мимической мускулатуре лица, плеч и лопаток. Лицо становится гипомимичным (толстые, вывороченные губы, «полированный» лоб, «поперечная» улыбка). Атрофии мышц плеча и трапециевидной мышцы вызывают появление специфических симптомов («крыловидных» лопаток, симптом свободных надплечий, сколиоза, уплощения грудной клетки). Мышечный тонус снижен в ранних стадиях болезни преимущественно в проксимальных группах мышц. Болезнь прогрессирует медленно, работоспособность длительно сохраняется.
Окулофарингеальная миопатия
Характерно сочетанное поражение глазодвигательных мышц с выраженной слабостью мышц глотки/языка. Особенностью является позднее начало (в 40-60 лет). Манифестирует первоначально двусторонним птозом с последующим развитием расстройства глотания.
Анализы и диагностика
Постановка диагноза «мышечная дистрофия» проводится на основании:
- Характерных клинических проявлений.
- Данных ДНК-диагностики (наличие мутации в генах).
- Данных биопсии нервно-мышечного лоскута (выявления характерных для дистрофических изменений мышечной ткани).
- Показателя в плазмы крови креатинфосфокиназы (КФК) — значительное повышение.
- Магниторезонансной томографии мышц (наличие соединительнотканного/жирового перерождения мышц).
Дифференциальная диагностика проводится с нервно-мышечными заболеваниями другого генеза (невральные, спинальные мышечные атрофии, травматические поражения мышц/нервов, наследственные болезни, обусловленные поражением двигательных нейронов спинного мозга, воспалительные мышечные заболевания).
Лечение миопатии
На сегодняшний день какое-либо специфическое лечение мышечной дистрофии отсутствует. Основная задача заключается в максимальном продлении активного периода, в течение которого пациент может передвигаться самостоятельно, поскольку в лежачем положении у больного быстро развиваются сколиоз, контрактуры, дыхательные расстройства. Лечебный комплекс включает медикаментозную терапию, массаж, лечебную гимнастику и ортопедические мероприятия. Основу медикаментозной терапии составляет симптоматическое лечение, которое направлено на замедление прогрессирования миопатий, поддержание функционирования органов и жизненно важных систем организма.
Для замедления прогрессирования дистрофических процессов используются глюкокортикоиды (Преднизолон в таблетках по 5 мг, в дозировке 0,75 мг/кг/сутки, курсами продолжительностью по 2 месяца и с перерывами 2-3 месяца; Оксазолон (Дефлазакорт) предпочтителен больным со склонностью к ожирению).
При легкой, средне-легкой степени тяжести болезни и стойкой компенсации, целесообразно назначать препараты с выраженным «метаболическим» действием, направленным на поддержание/нормализацию обменных и улучшение, «энергетических» процессов в кардиомиоцитах и неповрежденных миоцитах — Элькар (Левокарнитин), АТФ-лонг, Метионин, Цитофлавин, Тиоцетам, Пирацетам, Кардонат, Милдронат, Магнерот, Рибоксин, витамин Е, А, Никотиновая кислота (курсами по 1–2 препарата 2–3 раза в год). При выраженных болях и чувстве «стягивания» мышц нижних конечностей хороший эффект оказывает Цитруллина малат, который, обладая метаболическими свойствами, способствует «утилизации» молочной кислоты.
В стадии субкомпенсации при доброкачественных формах, в стадии компенсации при быстро прогрессирующих формах ПМД (Дюшенна, Эрба-Рота) на ранних стадиях патологического процесса назначается раствор Карнитина хлорида, обладающий выраженным метаболическим, кардиотрофическим, нейротрофическим и антиоксидантным свойствами совместно с Аскорбиновой кислотой и Кокарбоксилазой на фоне перорального приема Метионина и в/м введения Пиридоксина гидрохлорида (3–4 курса в год № 10). При этих же формах назначаются антигомотоксические препараты — Предуктал МВ (Триметазидин), а также препараты нейротрофического действия (Траумель, Церебрум композитум).
На стадии выраженной клинической картины при миодистрофии Дюшенна назначается иммуноглобулин человека в дозе 5,0–7,0 мл/кг на инфузию. Применение иммуноглобулина достоверно вызывает нарастание силы и повышает переносимость физических нагрузок. Для стимуляции процессов регенерации тканей назначается р-р Актовегина. Проводится метаболическая терапия, направленная на улучшение метаболизма в костной ткани, скелетных мышцах, клетках миокарда, печени, нормализацию жирового обмена (витамины группы В – Цианокобаламин и Тиамин-хлорид, препараты кальция, витамин Д3, Левокарнитин). Широко используются и антихолинэстеразные препараты пролонгированного действия (Нивалин, Нейромидин, Прозерин, Оксазил, Галантамин).
При наличии когнитивных нарушений (при ПМД Дюшенна) наряду с традиционно используемыми ноотропными препаратами (Луцетам, Церебролизин, Тиоцетам и др.) эффективно назначение Семакса, чередуя с приемом Когитума и Цераксона.
Лечение ортопедических проявлений
При начальной симптоматике контрактур, ретракции сухожилий проводится щадящий (легкий) массаж с использованием фармакопунктуры с Траумель С и трофических мазей, нормализующих на трофику суставов; проводится фиксация конечности в положении уже достигнутой коррекции суставной контрактуры, а также фиксацию конечностей на ночь в физиологическом положении. Для адаптации передвижения больного применяются ортопедические стельки и обувь, надколенники.
Для укрепления/поддержания мышечного корсета назначается паравертебрально фармакопунктура с актовегином, нейромидином, церебролизином, кортексином, цианокобаламином. В стадии субкомпенсации в моменты высокой нагрузки на позвоночный столб (ходьба, сидение и др.) показано 2-4 часовое ношение реклинаторов, корсетов, а при тяжелой декомпенсации показано постоянное ношение корсетов. При развитии остеопороза назначаются кальцийсодержащие препараты (Кальцемин Адванс).
Терапия приобретенных форм миопатий
Заключается в лечении основного заболевания: дезинтоксикации организма и устранении токсического воздействия, купирование инфекционного процесса, коррекции эндокринных нарушений/заболеваний, перевод хронической формы заболевания в стадию устойчивой ремиссии и др.
Большое значение в лечении заболевания играет психологическая настроенность родителей и ребенка. Для этого рекомендуется прохождение родителями семейной, а ребенку — индивидуального курса психотерапии. Родителям важно не замыкаться на своей проблеме, а активно общаться с семьями, имеющими аналогичную проблему, что можно делать через интернет ресурсы (миопатия форум или миопатия портал), а также постоянно отслеживать новую информацию по перспективным методам лечения и новостям в этой области медицины на информационном ресурсе «миопатия ру».
Доктора
Лекарства
- Глюкокортикоиды (Преднизолон, Дефлазакорт).
- Препараты с «метаболическим» действием (Элькар, АТФ-Лонг, Метионин, Цитофлавин, Тиоцетам, Пирацетам, Кардонат, Милдронат, Магнерот, Рибоксин, витамин Е, А, Никотиновая кислота, Цитрулина Малат).
- Препараты кальция (Кальцемин Адванс).
- Антихолинэстеразные препараты (Нивалин, Нейромидин, Прозерин, Оксазил, Галантамин).
- Ноотропные препараты (Луцетам, Церебролизин, Тиоцетам, Семакс, Когнитум).
Процедуры и операции
Используются различные методы физиотерапии: парафиновые/грязевые аппликации, электростимуляция мышц, ультразвук, электрофорез (с нейромидином, неостигмином, прозерином, никотиновой кислотой), ионофорез с кальцием, легкий массаж, ЛФК. Особое значение отводится регулярно проводимой лечебной гимнастике, включающей пассивные и активные движения в различных положениях и во всех суставах: активные движения, рекомендуется выполнять в изометрическом режиме. Однако, необходимо предостеречь от чрезмерных нагрузок и особенно упражнений, сопровождающихся перерастяжением мышц. Немаловажное значение имеют дыхательные упражнения (особенно при иммобилизации больного).
По показаниям проводятся ортопедические операции по удлинению ахиллова сухожилия, исправление деформации стопы, рассечение фасций, пластика суставов.
Диета
Специально разработанной диеты при врожденных прогрессирующих миопатиях не существует, однако, имеются некоторые рекомендации, соблюдение которых способствует улучшению состояния больного. В основе — сбалансированная диета с высоким содержанием животного белка (диетические сорта мяса, рыба, морепродукты, творог, куриные яйца), снижением животных жиров, и достаточное употребление растительных масел и продуктов из цельного зерна, свежих овощей, фруктов, позволяющих обеспечить физиологические потребности организма в природных антиоксидантах, токоферолах, аскорбиновой кислоте, каротиноидах и других компонентах, повышающих систему антиоксидантной защиты. Кроме основных продуктов в рацион питания рекомендуется включать:
- Продукты, содержащие селен. В ряде исследованиях показано, что в сыворотке крови пациентов с прогрессирующей мышечной дистрофии уровень селена снижен. Селен обладает выраженными антиоксидантными свойствами и оказывает влияние на уровень свободных радикалов/пероксидов липидов. Источниками селена являются морепродукты, чеснок, грибы, зародыши пшеницы и цельные зерна, пивные дрожжи, куриное мясо, бурый рис, красные водоросли, брокколи, лук, лосось.
- Таурин. Аминокислота, необходимая для нормального обмена кальция, натрия, калия и магния. Способен повышать внутриклеточную концентрацию калия и улучшать мембранную проводимость. Содержится в птице, яйцах, рыбе, моллюсках, мясе.
- Кофермент Q10. Является митохондриальным дыхательным кофактором и антиокислителем, обладает мембраностабилизирующим действием. Наибольшее содержание кофермента Q10 обнаружено в печени, мясе, бычьем сердце, сардине, макрели, лососе, арахисе, шпинате.
- Зеленый чай. Исследование на животных показало, что при частом употреблении зеленого чая у лабораторных животных отмечается уменьшение мышечной слабости в конечностях. То есть, зеленый чай (в объеме 5-7 чашек в день) имеет терапевтический потенциал для предотвращения атрофии миоцитов. Исследователи пришли к выводу, что при наследственных дистрофиях мышц целесообразно употребление зеленого чая как антиоксиданта и скавенджера (ловушки) свободных радикалов, способствующего снижению уровня окислительного стресса в скелетной/сердечной мускулатуре.
Для поддержания необходимого уровня минералов в организме рекомендуется включать в рацион питания в виде крутого чая из моно травы или комплекса нескольких трав, которые настаиваются 10–20 минут из корней и 5–10 минут из цветков/листьев и употребляют по 2–3 чашки в день. При прогрессирующей мышечной дистрофии рекомендуются чаи из следующих трав:
- Для минерализации рациона питания — хвощ полевой, крапива двудомная, овес посевной, пырей ползучий.
- При мышечной слабости и миалгии: таволга вязолистная, писцидия ярко-красная.
Профилактика
Профилактика наследственных миопатий сводится к тщательному сбору семейного анамнеза, особенно у пар, у которых были родственники с диагнозом наследственной миопатии. Таким парам необходима медико-генетическая консультация (желательно на стадии планирования беременности) с оценкой вероятности рождения ребенка с диагнозом «миопатия».
На сегодняшний день мышечная дистрофия Дюшенна уже определяется в дородовом периоде, для чего необходимо проведение исследования амниотической жидкости, клеток плода на наличие мутации и их наличие является противоказанием к деторождению, однако этот вопрос решается врачами медико-генетической консультации и родителями индивидуально в каждом конкретном случае.
Основой профилактики приобретенных форм миопатий является своевременное лечение эндокринных/инфекционных заболеваний, исключение воздействий на организм токсических веществ, коррекция метаболических нарушений.
Последствия и осложнения
Врожденные прогрессирующие миопатии в большинстве случаев сопровождаются высоким риском развития:
- Деформаций позвоночника.
- Нарушения сердечной деятельности.
- Утрата способности двигается и последующей инвалидизации.
- Развитие заболеваний дыхательной системы, приводящих к дыхательной недостаточности.
- Нарушений памяти, интеллекта, способности к обучению.
- Раннего летального исхода.
Прогноз
Прогноз при наследственных врожденных миопатиях в целом неблагоприятный, однако, он во многом определяется формой миопатии, тяжестью течения, скоростью развития и степенью дистрофии скелетной мускулатуры, а также вовлеченностью в процесс дыхательных и сердечной мышц. Наиболее неблагоприятный процесс при мышечной дистрофии Дюшенна, при которой пациенты умирают в возрасте до 20-25 лет. Поздно развивающиеся формы миопатии (после 20-30 лет), протекают более доброкачественно и имеют щадящий характер.
Больной может вести более-менее нормальный образ жизни и даже получить профессию, соответствующую его возможности двигаться в зависимости от уровня поражения мышц (ручной/умственный труд). Однако и при других формах миопатий риск развития инвалидизации остается высоким. Прогноз приобретенных миопатий при условии успешного лечения заболевания, вызвавшего миопатию, более благоприятный.
Список источников
- Гринио Л.П., Агафонов Б.В. Миопатии. — М.: Медицина, 1997. — 213 с.
- Казаков В.М. Клинико-молекулярно-генетическая классификация мышечных дистрофий (научный обзор с комментариями) // Неврол. журнал. — 2001 — № 3. — С. 47-52.
- Дадали E.О., Мальмберг С.А., Подагова Е.В., Поляков A.B., Петрухин A.C. Особенности клинических проявлений прогрессирующей мышечной дистрофии Дюшенна у гетерозиготных носительниц мутации в гене дистрофина// Российский медицинский журнал. - 2007. - № 3. - С.18-21.
- Шаймурзин М.Р., Евтушенко С.К. Новые современные технологии в терапии нервно-мышечных заболеваний, направленных на замедление их прогрессирования// Вестник физиотерапии и курортологии. - 2010.- №6. - С.40-41.
- Шишкин С.С., Шаховская Н.И., Крахмалева И.Н. Клинический полиморфизм, генетическая гетерогенность и проблемы патогенеза первичных миопатий // Журн. неврол. и психиатрии. — 2002. — № 2. — С. 54-60.





 Преднизолон
Преднизолон Пирацетам
Пирацетам Метионин
Метионин Колекальциферол
Колекальциферол Луцетам
Луцетам Рибоксин
Рибоксин Цианокобаламин
Цианокобаламин

















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...