Золотистый стафилококк
Общие сведения
Стафилококки — бактерии круглой формы, которые в мазках часто располагаются в виде грозди винограда. Данный род микроорганизмов включает до 40 видов, но три из них выделяются у человека: эпидермальный, сапрофитный и золотистый. Золотистый стафилококк (стафилококк ауреус, латинское название staphylococcus aureus) — наиболее агрессивный представитель, вызывающий до 100 инфекционных заболеваний у человека, от гнойных процессов кожи до поражений внутренних органов. Среди всех бактерий данный патоген стоит на первом месте как возбудитель, вызывающий тяжелые заболевания (сепсис, менингит) со смертельным исходом. Стафилококковая инфекция — предмет особого внимания врачей, что связано с обширным спектром инфекций, тяжелым течением их и недостаточной эффективностью антибиотиков. Среди всех стафилококков золотистый продуцирует энтеротоксины, к которым чувствительны почти все органы и ткани.
У человека возбудитель обнаруживается на коже, слизистой носа, в носоглотке, ротоглотке, подмышечных складках, промежности, в кишечнике и во влагалище. Относится к условно-патогенным микроорганизмам, которые многие годы колонизируют различные ткани, не вызывая заболеваний. Однако в стрессовых ситуациях, при снижении иммунитета, приеме преднизолона, после травм, операций он активизируется и может развиться инфекция.
Носительство золотистого стафилококка в носовой полости, на коже, на миндалинах отмечается у 20–30% населения. Значительный уровень хронического носительства выявляется у персонала больниц, а также больных с атопическим дерматитом. Носительство у медицинских работников часто становится источником внутрибольничных инфекций. Опасны в этом отношении ожоговые отделения, отделения интенсивной терапии и новорожденных.
Патогенез
В патогенезе инфекции имеют значение сами микроорганизмы, выделяемые ими биологически активные вещества, ферменты и составляющие клеточной мембраны. Эти вещества способствуют прилипанию микроба к клеткам и подавляют активность фагоцитоза (нейтрофилы становятся неспособными поглощать и обезвреживать стафилококки). Фермент стафилококковая гиалуронидаза способствует быстрому проникновению микробов в ткани, а другие ферменты противодействуют клеточной иммунной защите. Фермент лецитиназа, разрушая лецитин оболочки лейкоцитов, вызывает их разрушение и развитие лейкопении (снижение уровня лейкоцитов). Фермент нуклеаза расщепляет связи ДНК и РНК. Продукция фермента коагулаза — важный признак патогенности микроба. Плазмокоагулаза вызывает свертывание (коагуляцию) плазмы.
Помимо этого, S. Aureus вырабатывает токсины, которые отличаются механизмом действия на организм — это α-токсин, β-токсин, γ-токсин, летальный, энтеротоксин, эксфолиативный, лейкоцидин. Основной фактор вирулентности S. Aureus — α-токсин, вызывающий гемолиз, повреждение тканей и клеток (эритроцитов, макрофагов, тромбоцитов, клеток печени). Токсин лейкоцидин вызывает разрушение лейкоцитов. В механизме поражений кожи имеет значение эксфолиативный (эпидермолитический) токсин, который вызывает ожогоподобный кожный синдром у малышей (эксфолиативный дерматит Риттера). Из очага инфекции эксфолиативный токсин быстро распространяется и вызывает повреждение эпидермиса — образуются пузыри, заполненные жидкостью, которые лопаются, и кожа новорожденного приобретает вид ожоговой. В поражениях желудочно-кишечного тракта имеют значение энтеротоксины, вызывающие пищевые отравления. Энтеротоксины индуцируют образование ИЛ-2 в избыточном количестве, что проявляется симптомом возбуждения мускулатуры кишечника и интоксикации.
Классификация
Инфекции, которые вызывает S. aureus, включают более 100 нозологий. При прямом воздействии на ткани и органы развиваются следующие заболевания:
- кожи (пиодермия, ячмень, абсцесс, дерматит, фурункул, карбункул);
- органов дыхания (ангина, плеврит, пневмония);
- кожно-мышечной системы (остеомиелит, артрит);
- органов чувств (конъюнктивит, отит);
- нервной системы (менингит);
- органов пищеварения (энтероколит, энтерит);
- мочеполовой системы (уретрит, цистит);
- сердечно-сосудистой (перикардит, миокардит, эндокардит).
Заболевания, вызываемые токсинами:
- пищевое отравление с воспалением кишечника;
- синдром токсического шока;
- синдром ошпаренной кожи;
Уникальность золотистого стафилококка заключаются в том, что он обитает в носовой полости, не вызывая заболеваний (носительство), а с другой стороны, вызывает инфекционные заболевания: от поражений кожи до тяжелого сепсиса. С эпидемиологической точки зрения имеет значение носительство этого микроорганизма, в связи с чем здоровых людей разделяют на три группы:
- постоянные носители (около 20%);
- периодические бактерионосители (60% лиц);
- возбудитель не выявляется (20% клинически здоровые лица).
У постоянных носителей накапливаются самые вирулентные штаммы и нечувствительные к антибиотикам. При этом слизистая носа является местом первичной колонизации бактерий, а потом они расселяются в другие места тела.
Постоянно или периодически золотистый стафилококк у взрослых встречается в носу (в передних отделах) у 30–60% здоровых лиц и только 20% людей свободны от носительства. При носительстве стафилококка ауреус в носу при определенных условиях развивается не только гнойный насморк, но и синусит, в том числе и полипозный. Наличие носительства S. аurеus обуславливает более тяжелое течение полипозного синусита. Нужно отметить, что интраназальное носительство опасно для заражения других. Особое внимание уделяется определенным группам: медицинский персонал, работники пищевой промышленности, торговли, питания, детских учреждений, которым необходим особый контроль. Обсемененность слизистой носа значительно выше у врачей, работающих в стационаре.
Если сравнивать золотистый стафилококк в носу и горле, то из зева эти бактерии выделяются в 2 раза реже, чем из носа. При активизации возбудителя в горле при определенных обстоятельствах (снижение иммунитета, мутация штаммов, возрастание вирулентности, снижение местных факторов защиты) человека беспокоят частые ангины и хронический тонзиллит. Золотистый стафилококк также выделяется в посевах из мазков, взятых во рту — с миндалин, поверхности щек, десневых карманов. Можно сказать, что это основной микроорганизм, вызывающий стоматиты и гингивиты. Чаще всего колонии, выделенные из ротовой полости, чувствительны к гентамицину, эритромицину и левофлоксацину. Для лечения эффективны обработки полости рта культурами Lactobacillus.
Золотистый стафилококк на коже встречается тоже часто, а инфекция кожи, считается самой распространённой формой заболевания. Способность колонизировать кожу связана с активными адгезинами в клеточной мембране стафилококков. При носительстве, но при высокой бактерицидной способности кожи высыпания не появляются, но при снижении таковой на коже появляются буллезные и небуллезные образования.
Кроме этих заболеваний установлена роль стафилококков в запуске воспаления при атопическом и себорейном дерматите. S. аurеus высевается с кожи маленьких детей с атопическим дерматитом в 100% случаев. Заселенность им кожи больных атопическим дерматитом выше, чем при себорейном дерматите. При этом высокая контаминация возбудителем характерна для тяжелого атипического дерматита (диффузная форма заболевания). Также отмечается зависимость между выраженностью поражений кожи и выраженностью кишечного дисбактериоза.
В глазах встречается различная микрофлора. Даже у здоровых детей при отсутствии симптомов воспаления в 44% случаев обнаруживается эпидермальный и в 13% золотистый стафилококки.
Если рассматривать флору глаз при хронических воспалительных заболеваниях глаз, что микрофлора еще более разнообразна (микст-флора).
Золотистый стафилококк в кишечнике пребывает в норме, не вызывая дискомфорта. В составе микрофлоры кишечника есть основная флора, представленная бифидобактериями, фузобактериями бактероидами, кишечной палочкой, энтерококком и лактобактериями и факультативная. Последняя представлена эпидермальным стафилококком, грибами и условно-патогенными золотистым стафилококком и гемолитическим стрептококком. Снижение количества основной микрофлоры, создает условия для быстрого развития условно-патогенной флоры, что является показателем тяжелого дисбиоза. Например, при воздействии цефалоспоринов снижается содержание кишечной палочки, бифидобактерий и лактобацилл с одновременным увеличением энтерококков, стафилококков, клебсиелл, энтеробактера. При размножении условно-патогенной флоры в кишечнике выше нормы появляется расстройство стула, вздутие и боли.
Это состояние нельзя путать со стафилококковым пищевым отравлением, которое связано с поступлением в кишечник продуктов, обсемененных стафилококком и действием энтеротоксинов. Чаще всего это молочные и молочнокислые продукты, в которых хорошо размножаются бактерии, консервы, мясные и овощные салаты, изделия с кремом. В процессе размножения стафилококков выделяется токсин и большом количестве накапливается в продуктах, поэтому очень быстро (иногда через 2 часа) у человека, употребившего зараженный продукт, развивается пищевая токсикоинфекция.
Стафилококковый артрит чаще всего возникает после операции на суставах или протезировании суставов. Протекает с повышенной температурой, ознобом, интоксикацией, отёком в области сустава, резкой болью и значительным ограничением движения. Стафилококковый артрит протекает тяжело и за несколько дней может разрушиться суставной хрящ.
Для золотистого стафилококка характерна способность образовывать биопленку при воздействии неблагоприятных факторов (антисептики, антибиотики). Такая особенность помогает им выживать в среде, но с другой стороны инфекционный процесс становится длительным и хроническим. Другая особенность золотистого стафилококка — быстрое приобретение резистентности (нечувствительности) к антисептикам и антибиотикам. Наиболее распространены штаммы, которые устойчивые к β-лактамным антибиотикам. Данный штамм S.aureus синтезирует β-лактамазу, которая разрушает β-лактамное кольцо пенициллина и называется метициллин-резистентный золотистый стафилококк (MRSA). В то же время есть и метициллин-чувствительный (MSSA). Бактериальная резистентность MRSA бывает двух форм:
- HCA-MRSA — внутрибольничные штаммы — инфицирование ими происходит при пребывании в стационаре (отделении интенсивной терапии, гемодиализа, ожоговом, контакт с инфицированными пациентами) и оказании медицинской помощи. В группе риска находятся больные с сахарным диабетом, хронической экземой и атопическим дерматитом. У HCA-MRSA множественная резистентность — не только к β-лактамным антибиотикам, но и к макролидам, аминогликозидам, хлорамфениколу, тетрациклинам. Риск заражения HCA-MRSA есть у пациентов, долго пребывающих в стационаре, а также у медицинских работников. Кроме того, медицинский персонал с носительством в полости носа служит источником внутрибольничных инфекций. «Больничные» стафилококки приводят к госпитальной (нозокомиальной) инфекции.
- CA-MRSA — внебольничные штаммы — выделяются у пациентов, заразившихся вне стационара. Эти штаммы являются проблемой в детских коллективах (сады, школы, детские дома, лагеря отдыха). Распространению возбудителей способствуют тесные контакты, общение, несоблюдение гигиены. CA-MRSA резистентны только к β-лактамным антибиотикам. Данный штамм вызывает поражения кожи, некротизирующую пневмонию и синдром токсического шока. У многих отмечается бактерионосительство, не проявляющее себя симптомами.
Причины
Как указывалось выше, у большинства золотистый стафилококк входит в состав микрофлоры и не проявляется инфекцией. Иммунная система и местный защитный барьер кожи и слизистых сдерживают рост бактерий, поэтому они безопасны для организма. В ситуации, когда повышается вирулентность микроорганизма, а у человека снижается иммунная защита (на фоне стресса, тяжелых болезней, травм, операций), развивается стафилококковая инфекция. В связи с этим носительство нельзя рассматривать как безопасное состояние, поскольку «здоровое носительство» часто переходит в активный процесс. Механизм инфицирования часто связан с переносом возбудителя из области колонизации на другие участки.
Заразен ли стафилококк и как им можно заразиться? Любой вид микроорганизмов заразен, заразиться можно от больного и от носителя. Самые опасные источники инфекции — бактерионосители, тесный контакт с которыми играет большую роль. Восприимчивость к инфекции зависит не только от состояния организма, но и от возраста. Наиболее восприимчивы к инфекциям новорожденные и дети до одного года.
Существуют различные пути передачи. Как передается золотистый стафилококк?
- Контактно-бытовой (загрязненные игрушки, предметы обихода, полотенца, дверные ручки и прочее).
- Воздушно-капельный. Бактерии выделяются при кашле, разговоре и чихании больного или носителя. Окружающим возбудитель передается при носительстве на коже и в носоглотке.
- Пищевой. В данном случае передача идет через воду, загрязнённую посуду и продукты (йогурт, кефир, творог, простокваша).
- Вертикальный путь передачи. У детей передается во время родов от матери. У новорожденных актуально прямое инфицирование от сотрудников родильного дома, а в старшем возрасте от работников детского сада.
Нужно отметить, что не все люди подвержены инфекции. Можно выделить некоторые факторы риска развития инфекции:
- гиповитаминоз;
- стресс;
- плохое питание;
- приём антибиотиков, иммунодепрессантов и гормональных препаратов;
- несоблюдение личной гигиены;
- недоношенность ребёнка;
- дисбактериоз кишечника;
- искусственное вскармливание;
- иммунодефицитные состояния (ВИЧ инфицированные, состояние после трансплантации органа;
- больные сахарным диабетом;
- пациенты, находящиеся на диализе;
- беременные;
- пожилые люди;
- алкоголизм.
Симптомы золотистого стафилококка
Признаки стафилококковых поражений разнообразны, поскольку возбудитель может поражать любые ткани и органы. Наиболее частой локализацией инфекции являются кожа. При кожной инфекции всегда развивается очаг с нагноением и возникает реакция лимфатических узлов (лимфаденит и лимфангит). Стафилококковое поражение кожи встречается двух вариантов: буллезные пиодермии (протекают с образованием огромных пузырей) и небуллезные. Буллезные поражения протекают с формированием на коже пузырей (булл), заполненных серозным содержимым с воспалительным венчиком. Размеры пузырей до 10–15 см. Буллезная форма характерна для маленьких детей.
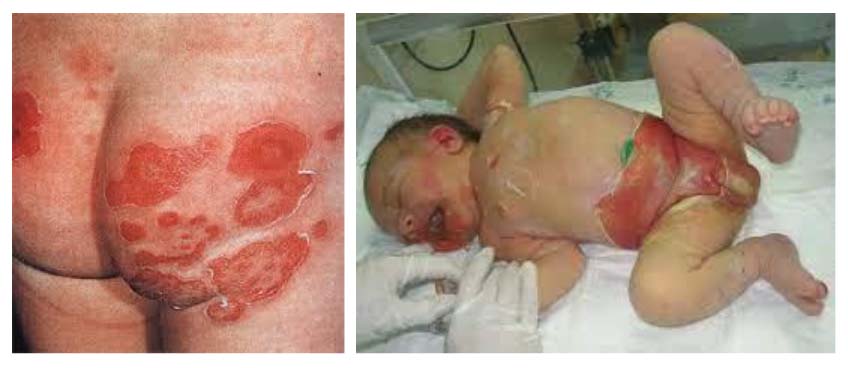
Буллезная стафилодермия: фото на коже ягодиц и паховой области.
У новорождённых часто развивается «синдром ошпаренных младенцев». Данный синдром (его называют дерматит Риттера) и распространенные буллезные высыпания относятся к генерализованной форме стафилококковой инфекции. Обусловлены они выделением токсинов-эксфолиатинов, которые вызывают такие характерные изменения кожи. Синдром ошпаренных младенцев развивается бурно: тяжёлая интоксикация, формируются большие участки покраснения на коже, а через 2 суток образуются большие пузыри как при ожогах, отходит субэпидерма и обнажаются эрозированные участки. Данный синдром также встречается у старших детей и взрослых.
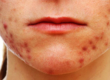
Небулезные пиодермии очень часто встречаются у взрослых и детей старшего возраста. Они включают фолликулиты (в просторечье — прыщи, которые появляются на лице или туловище), фурункулы, карбункулы и гидроадениты. Элементом пиодермий является пустула с полостью по центру, которая заполняется гноем.
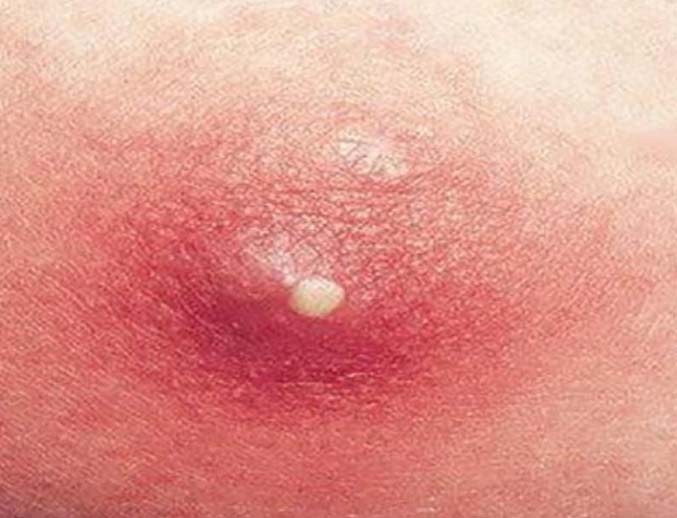
Фото на теле фурункула
Карбункул протекает тяжелее фурункула, а на лице опасен тем, что возможно распространение гноя по кровеносной системе внутрь черепа с развитием менингита, который протекает тяжело и трудно поддается лечению.
Симптомы золотистого стафилококка в горле проявляются частыми ангинами. У взрослых ангины могут быть каждый месяц при малейшем переохлаждении или употреблении холодной воды, молока. Со временем миндалины увеличиваются, становятся рыхлыми и заболевание переходит в хроническую форму — хронический тонзиллит, который часто обостряется. При наличии стафилококка в носу взрослые и дети часто болеют респираторными заболеваниями и у них развивается стафилококковый ринит. Повышается температура, появляется боль в носу и носоглотке, затрудняется дыхание через нос, а через несколько дней из носа выделяется желто-зеленая слизь. Если лечению не придается должного внимания, воспалительный процесс переходит на придаточные пазухи (гайморит, фронтит) и может вовлекаться среднее ухо.
Носительство патогена в кишечнике не доставляет дискомфорта, но при быстром размножении появляется жидкий стул, боли в животе, вздутие, слабость, головная боль. Пищевые отравления связаны с употреблением продуктов, в которых присутствует энтеротоксин, выделяемый стафилококком. Проявляются рвотой, болями в животе и водянистой диареей уже через 2–6 ч после употребления в пищу инфицированных продуктов, обычно кондитерских консервов, мясных и овощных салатов и т.д. Высокая устойчивость стафилококков к высоким концентрациям NaCl позволяет им длительно сохраняться в различных пищевых концентратах.
При сепсисе стафилококк высевается в крови. Риск развития сепсиса (или синдром токсического шока) очень высокий при иммунодефицитных состояниях, онкологии, ожогах, при хирургических вмешательства на придаточных пазухах носа, а также у рожениц и недоношенных детей. Развитию сепсиса способствуют продолжительная катетеризация сосудов и вентиляция легких. Синдром токсического шока развивается при заражении стафилококком, синтезирующим определенный токсин. Для септического синдрома характерная высокая лихорадка. Температура с первых дней доходит до 39-40°C и держится не менее 12 дней. Характерна лихорадка с большими колебаниями температуры, озноб, когда температура повышается и потоотделение при ее снижении. Возникает тахикардия, одышка и снижается давление, что приводит к фатальным последствиям. Выражена интоксикация: бледность, отсутствие аппетита, сон нарушен. На туловище и ногах появляются как при скарлатине, пузырьки, пустулы с гноем. Несмотря на инфузионную терапию развивается острая задержка мочи. Увеличивается печень и селезенка.
Анализы и диагностика
- При заболевании обнаруживают изменения в общем анализе крови: увеличение количества лейкоцитов, нейтрофилов и повышение СОЭ. В анализе мочи обнаруживают повышенное количество лейкоцитов, стафилококки и белок.
- Основным является микроскопический анализ на золотистый стафилококк, который позволяет выявить рост на питательных средах и детально рассмотреть специфические колонии возбудителя под микроскопом. Биоматериалом служит мокрота, кал, грудное молоко, соскоб из зева, отделяемое из уха, носа, моча, отделяемое из гнойных ран. Если подозревается сепсис, делают посев крови. Биоматериал засевают на специальные смеси, где бактерии хорошо размножаются. Сразу добавляют антибиотики, чтобы установить чувствительность к ним стафилококков. Для выделения возбудителя нужно 3–4 дня. При рассмотрении под микроскопом возбудитель выглядит одиночными круглыми кокками или гроздьями, имеющими ярко-желтый, золотой цвет. Где сдать анализы? Их можно сдать в любой лаборатории, важно, чтобы мазок был взят в стерильных условиях. Как берут мазок? Это безболезненная процедура забора материала специальной палочкой или шпателем.
- Идентификация Staphylococcus aureus методом ПЦР. Это точная идентификация возбудителей. Выявление фрагмента ДНК S.aureus методом ПЦР делают в любом биологическом материал. Результаты дают качественные и количественные. При исследовании крови спинномозговой жидкости значение имеет обнаружение возбудителя в любой концентрации. В нестерильном материале значение придается высоким концентрациям. Одновременно количественно определяют ДНК метициллинрезистентного S.aureus. В тоже время выявление фрагмента ДНК S.aureus ПЦР не определяет чувствительность к антибиотикам.
Норма золотистого стафилококка в кале составляет 104. Это максимальное содержание бактерий в кале годовалого ребенка и норма staphylococcus aureus у взрослых. В то же время у грудничка нормой считается 103 степени бактерий. При беременности для выявления S.aureus берут мазок из носа, зева и влагалища. Если в мазке при беременности стафилококк имеет 1–2 степень роста и выявлен количестве 103 КОЕ/мл, то это носительство. Носительство S.aureus при беременности нужно лечить с целью профилактики заражения плода внутриутробно (из влагалища), в родах (при прохождении через родовые пути) и ребенка после рождения (носительство в полости носа) при уходе и близком контакте с новорожденным.
Лечение золотистого стафилококка
Как лечить золотистый стафилококк у взрослых? При лечении основываются на проявлениях заболевания и результатах посева. Положительный результат означает или наличие инфекции (дополнительно учитываются жалобы) или бессимптомное носительство. Норма стафилококка в носу и зеве — 0-10 в 3 степени КОЕ/мл., разумеется, что лечение не требуется. Показатели Staphylococcus aureus 10 в 4 и 10 в 5 степени у взрослых — это пограничные показатели и при отсутствии проявлений лечение не проводится. Хотя существует мнение о том, что носительство может перейти в активный инфекционный процесс. В то же время при таких показателях обязательно проводится эрадикация возбудителя у определенного контингента — медики, работники пищеблока, детских учреждений, беременные.
Лечение кожных проявлений
Как мы выяснили чаще всего поражается кожа. На коже некоторые штаммы (например, госпитальные) приобретают устойчивость к антисептикам, что не дает возможности полностью избавиться от возбудителя.
- В последнее время широко применяются препараты йода и его комплексные соединения. Препарат Бетадин (содержит повидон-йод) имеет широкий спектр действия, в том числе действует и на стафилококк ауреус. Этот препарат применяется наружно для профилактики осложнений в гинекологии, акушерстве, неонатологии, хирургии. Обработка кожи новорожденных Бетадином исключает развитие нозокомиальной инфекции. В дерматологии данный препарат применяется для лечения в составе комбинированной терапии — он уменьшает колонизацию возбудителя на коже, повышает эффективность лечения и предупреждает тяжелое течение пиодермий.
- Нужно ли применять антибиотики? Лечение стафилококковых пиодермий вызывает трудности из-за устойчивости возбудителя ко многим антибиотикам, поэтому их трудно подобрать. Золотистый стафилококк не чувствителен к гентамицину, тетрациклину, левомицетину, поэтому для лечения гнойничковых заболеваний применяют препараты на основе мупироцина (мази Бактробан, Супироцин, Бондерм, Бактопик) и фузидиевой кислоты (Фузидерм, Фуцидин). Но и к этим препаратам возбудитель уже формирует устойчивость. Разрабатываются новые средства для лечения гнойных поражений кожи — линезолид (таблетки, раствор для внутривенных введений) и ретапамулин (мазь Альтарго). Также применяются мази на основе серебра, но более эффективным является сочетание серебра с сульфаниламидами (крем Аргосульфан), которые усиливают действие против штаммов MRSA.
- Системное лечение антибиотиками назначается только при тяжелом генерализованном поражении кожи и выраженной интоксикации (повышение температуры тела). В данном случае нужно дождаться результатов анализов на чувствительность к антибиотикам. Если такой не выполнялся, то препаратами выбора являются цефалоспорины и клиндамицин.
- Для лечения гнойных инфекций кожи используются лечебные фаги — стафилококковый бактериофаг — это могут быть монофаги и комбинированные бактериофаги, содержащие фаги нескольких видов патогенов. Бактериофаги выпускаются в жидком виде. Пиобактериофаг комбинированный и Пиобактериофаг поливалентный очищенный. Для лечения инфицированных ран и пиодермий делают аппликации — салфетку смачивают бактериофагом и прикладывают на пораженную кожу дважды в день. Однако нужно учитывать то, что стафилококки тоже могут быть нечувствительный к фагам, поэтому нужно проверять чувствительность к ним выделенных штаммов из раны.
Лечение золотистого стафилококка в носу и горле
Обязательная эрадикация возбудителя проводится декретированному контингенту, о котором указывалось выше, и лицам с частыми обострениями заболеваний горла и носа. Чем лечить проявления стафилококковой инфекции в носу? При наличии жалоб (гнойный насморк, заложенность носа), а также с целью эрадикации возбудителя системные антибиотики не применяются, но эффективно местное лечение. Для борьбы с золотистым стафилококком в полости носа у взрослых применяется мазь для носа Бактробан, которая эффективна и в отношении резистентных штаммов. Активное вещество мупироцин в зависимости от концентрации дает бактерицидный или бактериостатический эффект. Поскольку резистентность микроорганизмов к нему развивается редко, можно вылечить эту патологию. Препарат наносят на слизистую 2 раза в день в течение 5 дней. В слизистой создаются высокие концентрации мупирацина и эрадикация возбудителя отмечается через 3–5 дней.
Мазь применяют и при носительстве стафилококка, особенно у беременных, медицинских работников и работников детских учреждений. Через 5–7 дней после окончания лечения эрадикация достигается в 100% случаев. Санация работников детских учреждений и медицинских работников должна проводиться всем носителям одновременно. Есть смысл проводить повторные курсы носителям 1 раз в 6 месяцев. Также для лечения полости носа применяется закапывания масляного раствора хлорофиллипта, а из физиопроцедур — тубус кварц, однако эти методы не очень эффективны.
При хроническом носительстве необходимо повышение местного специфического иммунитета к стафилококку. С этой целью применяются:
- Стафилококковый бактериофаг (Пиобактериофаг) — 3–4 пипетки раствора в ноздрю дважды в день в течение 10 дней. В нос можно вставлять турунды.
- ИРС—19 по одному вдуванию в ноздрю дважды в день на в течение месяца.
- Через 1–2 месяца после лечения делают контрольный посев. В 90% случаев носительство прекращается. Если носительство сохраняется проводят вакцинацию стафилококковым анатоксином по инструкции.
При обнаружении возбудителя в горле местно применяются полоскания раствором хлорофиллипта, орошения стафилококковым бактериофагом (Пиобактериофаг) дважды в день 10 дней и ИРС-19 (аэрозольная вакцина) для орошения зева в течение месяца. При лечении стоматитов и парадонтитов Пиобактериофаг применяют в виде полосканий 3–4 раза в день, в пародонтальные карманы вводят турунды пиобактериофагом, оставляя их на 10 минут.
Лечение стафилококковых поражений глаз
Стафилококковая инфекция в глазах (конъюнктивит) развивается при прямом воздействии возбудителя на слизистую. Попасть в глаз возбудитель может через грязные руки, чужие полотенца и при попадании воды из водоема. При отсутствии правильного лечения болезнь приобретает хронический характер, при котором состояние то улучшается, то ухудшается. Поэтому первичный конъюнктивит нужно лечить не менее двух недель. Применяются
- Глазные капли с антибиотиком: Тобрадекс, Флоксал, Макситрол, Ципромед, Тобрекс. Некоторые из них содержат два антибиотика.
- Антисептик в виде глазных капель Окомистин по 2 капли до 5 раз в день. Этот антисептик разрешен детям с рождения для санации конъюнктивальной полости.
Лечение стафилококкового дисбиоза
При выраженном дисбиозе важно:
- освобождение кишечника от возбудителей;
- восстановление состава микрофлоры.
Многие врачи считают назначение антибиотиков основным методом лечения, а другие предпочитают назначать только пробиотики. При незначительных отклонениях в биоценозе лечение начинают с пробиотиков, но если у пациента есть упорная диарея и вздутие, то лечение начинают с эрадикации патогенных микроорганизмов антибиотиками. Показания для назначения антибиотиков: воспалительный процесс в кишечнике, избыточный бактериальный рост в тонкой кишке и наличие условно-патогенной микрофлоры.
Оптимальными считаются препараты, которые подавляют рост протея и стафилококков, но оказывают минимальное влияние на нормальную микрофлору. К таким антисептикам-эубиотикам относятся: Энтерол, Интетрикс, Нифуроксазид, Бактисубтил. При тяжелом стафилококковом дисбиозе назначают антибиотики: Аугментин, Оксациллин, Офлоксацин в течение 14 дней.
Бактериофаги также входят в комплексное лечение всех пациентов и даже новорожденных. При кишечных формах бактериофаг применяют в клизме или через рот. Это могут быть таблетки (Стафилофаг или Пиополифаг), а в жидкой форме — Пиобактериофаг за 1 ч до еды трижды в день. В клизме назначают один раз, заменяя один прием через рот.
На втором этапе для восстановления микрофлоры назначаются пробиотики: Бификол, Тревис, Бифилакт, Линекс, Наринэ, Бион 3, Бифиформ, Пробифор, Полибактерин, Нутролин В, Лактиале, Флориум не менее 1–2 месяца. Эти препараты постепенно заселяют кишечник, вытесняя болезнетворные штаммы. Длительность лечения 1–2 месяца. Пребиотики — вещества, которые стимулируют рост и развитие микрофлоры (Дюфалак, Лактусан, Порталак). С учетом того, что многих беспокоит вздутие живота и распирающие боли, отрыжка, применяется Эспумизан.
Доктора
Лекарства
- Антибактериальные мази: Бактробан, Супироцин, Бондерм, Бактопик, Фузидерм, Фуцидин, Альтарго, Аргосульфан.
- Капли в глаз: Окомистин, Флоксал, Ципромед, Тобрекс, Тобродекс, Макситрол.
- Препараты бактериофагов: Стафилофаг, Пиополифаг, Пиобактериофаг комбинированный, Пиобактериофаг поливалентный очищенный.
- Пробиотики: Бификол, Тревис, Бифилакт, Линекс, Наринэ, Бион 3, Бифиформ, Пробифор, Полибактерин, Нутролин В, Лактиале, Флориум.
У детей
Стафилококковая инфекция остается актуальной проблемой в педиатрии особенно у новорожденных и грудных детей, у которых имеется физиологический иммунодефицит. Золотистый стафилококк у детей пребывает на коже и поверхности слизистых дыхательных путей в 30% случаев, а у новорожденных в 90% случаев обнаруживается в носу. Отсюда следует, что с первой недели жизни почти все новорожденные — назальные носители этих бактерий. К двум годам носителей среди детей становится меньше (только 20%), а к 4–6 годам количество снова возрастает до 50%. Заражаются новорожденные в родильном отделении, различных стационарах, если попадают туда на лечение и при контакте (поцелуи) с носителями дома — мамы и ближайшие родственники. В связи с этим важно выявлять носителей в окружении малыша и проводить эрадикацию возбудителя.
Разумеется, что инфекция развивается только у ослабленных новорожденных с недостатком веса при определенных условиях:
- длительный безводный период до и во время родов;
- трудные и осложнённые роды;
- длительное нахождение новорожденного в неонатальном отделении;
- инфицирование в стационаре при контакте с инструментами;
- несоблюдение гигиены ребёнка и матери (инфицирование через грязные соски, посуду, игрушки и трещины сосков).
Признаки золотистого стафилококка у детей разнообразны и зависят от локализации очага инфекции: боль в ухе, горле, покраснение и нагноение глаз, боль в суставах, гнойнички на коже, фурункулы и карбункулы, кишечные проявления (диарея, вздутие живота, рвота). В дошкольном и школьном возрасте инфицирование вызывает ринит, синусит, фарингит и пневмонию. Если ребенок часто и длительно болеет, можно заподозрить у него наличие стафилококка. Бактериологическое обследование показывает, что у таких детей в дыхательных путях (мазки с миндалин, мокрота) в 57% случаев выделяется S. Aureus и в 30% случаев S. epidermidis. Наличие этих возбудителей имеет большое значение в развитии аденоидита. У старших детей присутствие S. Aureus проявляется постоянно рецидивирующим фурункулезом.
В таких случаях детям проводят иммунизацию стафилококковым анатоксином с ревакцинацией через месяц.
Симптомы золотистого стафилококка у грудничка
Возбудитель чаще всего обитает на коже и уже в первые дни золотистый стафилококк у грудничка может вызвать гнойно-воспалительные процессы. При этом высеваются штаммы, резистентные к антибактериальным препаратам. Поражения кожи у новорождённых специфичны:
- Синдром ошпаренной кожи — острое поражение, вызываемое стафилококковым токсином.
- Отслойка эпидермиса с большими пузырями напоминает ожог.
- Эксфолиативный дерматит Риттера — поражение кожи новорождённых с образованием пузырей (чаще всего в ягодичной области).
- Пузырчатка новорождённых — инфекционное заболевание, характерным для которого является образование пузырей с содержимым. Пузыри быстро лопаются при незначительном прикосновении, а инфицированная жидкость провоцирует развитие других пузырей.
- Острый мастит — гнойное заболевание молочной железы, появляющееся на 10-й день после рождения. Железа болезненна и уплотнена, повышена температура.
Выявление возбудителя в кале у ребенка может проводиться даже в родильном доме, если подозрение о стафилококковом дисбактериозе. В норме у грудных детей в кале стафилококк должен отсутствовать или присутствовать в количестве не более 103 КОЕ/мл. Уровень возбудителя нужно наблюдать в динамике. Умеренное колебание количества S. Aureus говорит о том, что состояние ребенка не нарушено. Наличие возбудителя в кале у грудничка при отсутствии жалоб не может быть поводом для того, чтобы начинать лечение, считает доктор Комаровский. Стафилококк у грудничка в кале может присутствовать и важно различать два состояния: наличие стафилококка и стафилококковая инфекция. В первом случае важно грудное вскармливание, слежение за питанием кормящей матери с исключением продуктов, вызывающих вздутие у грудного ребенка. Показано наблюдение за состоянием ребенка и его испражнениями.
Если ребенок не добирает вес, а в кале обнаружили стафилококк, важно не прекращать кормление и маме сделать вакцинацию стафилококковым анатоксином (5 инъекций подкожно, через день). Уже через неделю от начала вакцинации кормящей женщины в молоке обнаруживаются защитные антитела, которые передадутся ребенку с молоком. Таким образом, стафилококковый дисбактериоз лечится на фоне иммунизации матери. В этой ситуации также важно сделать посевы из носа всем в окружении малыша. Если есть семейный очаг носительства, то есть вероятность повторного инфицирования матери и малыша.
Если в повторных посевах кала отмечается бурный рост бактерий — это инфекция, которая проявляется частым пенистым калом с зеленоватым оттенком, боли в животе, вздутие, беспокойство ребенка и ухудшение его состояния. В таком случае нужно лечить малыша. При расстройствах стула у ребенка нужно обследовать не только кал, но и определить наличие возбудителя в грудном молоке матери, поскольку имеется риск инфицирования через него. С другой стороны, взять грудное молоко стерильно не получится, поскольку на коже есть этот возбудитель.
Лечение золотистого стафилококка у детей
При высоком уровне стафилококка в кале, наличии жалоб (диарея, примесь слизи и гноя), выявленном дисбактериозе, интоксикации назначаются:
- Антибиотики, к которым чувствителен возбудитель или Энтерол, Интетрикс, Нифуроксазид, Бактисубтил.
- Пиобактериофаг поливалентный внутрь и в клизме. Пиобактериофаг оказывает иммуностимулирующее действие и вызывает лизис микроорганизмов. В высоких клизмах (через катетер или газоотводную трубку) детям вводят 3–5 мл бактериофага ежедневно в течение недели. Внутрь дают вместе с грудным молоком по 5 мл трижды в день в течение двух недель.
- Прием пробиотиков: Симбитер, Линекс, Баксет беби, Примадофилус, Биоспорин. Биоспорин содержит высушенные живые бактерии B. Subtilis и B. Licheniformis. и проявляет активность против патогенных и условно-патогенных микроорганизмов. Применяется для нормализации микробиоценоза. Можно применять с рождения.
- Энтеросорбенты (Энтеросгель, Смекта).
- Контрольный анализ через один месяц после окончания лечения.
При кожных стафилококковых проявлениях помимо антисептиков, мазей на основе антибиотиков Пиобактериофаг применяется местно (примочки, турунды) до 10–15 дней. При необходимости проводятся повторные курсы лечения. При рецидивирующем течении кожной стафилококкковой инфекции с лечебной целью вводят стафилококковый анатоксин два курса (через месяц) по 5 уколов. Иммунный ответ формируется в течение 3–5 месяцев.
При лечении омфалитов у новорожденных Пиобактериофаг применяют в виде примочек два раза в день — смоченная бактериофагом марлевая салфетка прикладывается на пупочную ранку. При внутриутробном инфицировании для профилактики энтероколита или сепсиса новорожденным бактериофаг вводят в виде клизм в течение 7 дней.
Часто в горле у ребенка, страдающего частыми ангинами, при посеве материала с миндалин выявляется S. Aureus и именно зев становится очагом инфекции. Чаще всего возбудитель выявляется осенью. Дети младше 5 лет несколько реже являются носителями. Лечение антибиотиками проводят в том случае, если количество возбудителя выше допустимого содержания. Учитывая то, что микроорганизмы устойчивы к антибиотикам, при проведении посева нужно определить и чувствительность колоний к антибиотикам. Если такой возможности нет, известно, что большинство штаммов чувствительны к линезолиду, кларитромицину, амикацину, моксифлоксацину, линкомицину и левофлоксацину.
Часто рекомендуют полоскания раствором Хлорофиллипта, но такое лечение мало эффективно. Большей эффективностью обладают иммунобиологические препараты: стафилококковый бактериофаг (орошения зева) и бактериальные вакцины (ИРС-19). С целью повышения иммунитета ребенку назначают Имудон, Бронхо-мунал П (это лизат бактерий, который ребенку дают 3,5 мг утром 10 дней, проводится три курса через 20 дней).
При высевании стафилококков в носу детям закапывают стафилококковый бактериофаг (2 полные пипетки дважды в день в течение недели), спрей в нос ИРС-19 в течение месяца и Бронхо-мунал внутрь. После окончания лечения делают контрольные бакпосевы. При сепсисе помимо прочего лечения применяется противостафилококовый гамма-глобулин.
При беременности
Беременность сопровождается снижением иммунитета, что создаёт условия для размножения и активации условно патогенной флоры и развития инфекций. При выделении эпидермального стафилококка в моче, влагалище или носу, избавляться от него не нужно. Сапрофитный стафилококк локализуется в мочеполовой системе и может вызвать цистит, уретрит и пиелонефрит, поэтому при выявлении его принимаются меры чтобы не было развития инфекции в дальнейшем.
Золотистый стафилококк при беременности — самый опасный для женщины и плода, поэтому проводится его эрадикация. С одной стороны, высевание его из полости носа и зева не опасно внутриутробным заражением плода, но после рождения при контакте с малышом имеется риск передачи ему возбудителя. С другой стороны, при носительстве и ослаблении иммунитета S. Aureus может активизироваться, поэтому проводится лечение.
При носительстве в носу или в горле беременным назначают:
- Полоскание спиртовым раствором Хлорофиллипта.
- Закапывание в нос масляный раствор Хлорофиллипта.
- Бактериофаг стафилококковый. Раствором закапывают нос, вставляют турунды с препаратом и орошают зев два раза в день. Процедуры проводят между едой.
- Сразу после обработки носоглотки бактериофагом слизистые обрабатывают спреем ИРС-19, курс 30 дней.
- Проводится иммунизация от стафилококка — стафилококковый анатоксин вводится подкожно на 34-й, 36-й и 38-й неделях. При таком лечении уже до родов ребенок получает защитные антитела.
- Для повышения иммунитета назначают Витрум Пренатал, Прегнавит, Активин, Тималин.
- Также применяют кварцевание.
- При высевании стафилококка членов семьи им проводится такое же лечение.
Во влагалище стафилококк встречается в небольшом количестве, хотя и не является нормальной микрофлорой генитального тракта. S. Aureus колонизирует влагалище периодически и обнаруживается у 5% беременных. Наличие его во влагалище не является патологией, но значение имеют количественные показатели. Опасность при беременности представляет количество колоний более 10 в 4 степени и выявление обильного роста, концентрации до 10 в 3 не подлежат санации. При выявлении эпидермального стафилококка санация не проводится.
Состав вагинальной флоры беременной влияет на состав флоры слизистой глаза, кишечника, кожи новорожденного, которую он получает при прохождении через родовые пути. Риск возникновения инфекции у новорожденного зависит от обсемененности околоплодных вод — возможен выкидыш, внутриутробные инфекции, патология развития, а после рождения менингит, пневмония, сепсис. Заражение ребёнка при родах опасно инфекцией кожи.
Санация влагалища перед родами включает:
- Вагинальные таблетки Тержинан (в составе тернидазол, нистатин, неомицина сульфат, преднизолон).
- Раствор Цитеал — комбинированный пенообразующий антисептик для слизистых.
- Пиобактериофаг (после определения чувствительности бактерий к фагам) в виде тампонов, которые вставляют во влагалище 2 раза в день. Можно делать промывания или спринцевания с бактериофагом.
- Вакцинация беременной стафилококковым анатоксином в 34, 36 и 38 недель для профилактики заражения новорожденного. У ребенка и беременной вырабатывается активный иммунитет (ребенок через плаценту получает готовые антитела).
В моче при беременности также часто выявляется стафилококк, но в большинстве — эпидермальный. Микроорганизмы попадают в мочу при прохождении ее через уретру, в которой они присутствуют в большом количестве. Если в анализе мочи лейкоциты в пределах нормы и жалоб нет, то антибиотики не назначаются. При жалобах на боль при мочеиспускании, субфебрильную температуру и выявлении золотистого стафилококка 10 в 5 степени беременной назначают лечение с включением антибиотиков. Цефтриаксон противопоказан в I триместре, с 4 месяца его назначают. С 34-й недели показана вакцинация стафилококковым анатоксином по схеме.
Диета

Диета 15 стол
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1600-1800 рублей в неделю

Диета при дисбактериозе кишечника
- Эффективность: лечебный эффект через 15-21 день
- Сроки: 1-2 месяца
- Стоимость продуктов: 1280-1360 рублей в неделю
Диетическое питание взрослым и детям необходимо при кишечном дисбиозе. Ориентироваться можно на диету при дисбактериозе кишечника. Питание должно быть полноценным по нутриентам и калорийности. В то же время исключаются продукты, которые агрессивно действуют на микрофлору — тугоплавкие жиры, консервы, мясные и рыбные полуфабрикаты, субпродукты, сладости, консервированные овощи. Рацион составляется в зависимости от вида диспепсии.
При бродильной диспепсии, которая проявляется диареей, вздутием, урчанием, зловонным газообразованием, важно уменьшить брожение. Для этого уменьшают содержание углеводов (картофель, сладкие фрукты, сдоба, варенье, кисели, виноград) и исключают продукты, вызывающие газообразование (газированные напитки, бобовые, бананы, молоко). Учитывая склонность к поносам, исключаются пищевые волокна (бобовые, капуста, отруби, сухофрукты, орехи, сырые фрукты-овощи редис, редька, грибы). Одновременно увеличивают потребление белков до 120 г (отварное нежирное мясо, белковые омлеты).
При гнилостной диспепсии вздутие не выражено, стул кашицеобразный и имеет гнилостный запах, беспокоят спазмы в прямой кишке. Данный вид диспепсии развивается при преобладании белковых продуктов, поэтому их ограничивают в рационе (мясо, творог, сыр, яйца, орехи, бобовые) и увеличивается потребление жиров и углеводов.
В том и другом случае в рацион вводятся кисломолочные продукты с бифидобактериями (Бифидок, Бифилюкс, Биокефир) и кумыс. При отсутствии поносов нужно употреблять пребиотические продукты, которые стимулируют воспроизводство микрофлоры — морковь, кабачки, топинамбур, тыква, свежие соки с мякотью, фрукты и овощи.
В лечении диcбиоза важны фитонциды растений, которые имеют антибактериальные свойства, уменьшают брожение и стимулируют иммунобиологические реакции. При хорошей переносимость можно есть барбарис, бруснику, арбуз, абрикос, гранат, кизил, клюкву, малину, морковь, рябину, плоды шиповника, яблоки и укроп. Бактерицидный эффект дают настои зверобоя, календулы, тысячелистника, подорожника, душицы, шалфея и эвкалипта.
Профилактика
- Подготовка к беременности — здоровый образ жизни, лечение очагов инфекции (кариес, хронический тонзиллит, гнойнички на коже), обследование на наличие стафилококка и эрадикация его.
- При выявлении носительства беременной ей профилактически до родов делают три вакцинации стафилококковым анатоксином (адсорбированный или нативный). Это повышает специфический иммунитет — образуются антистафилококковые антитела, которые передаются плоду через плаценту. Стафилококковый анатоксин применяется и для лечения,
- Для профилактики заражения новорожденных в родильных домах персонал должен проходить осмотры на носительство S. аureus и устранять его, а также тщательно проводить дезинфекцию в отделении.
- Правильное питание, которое важно всем, а не только беременным. Рациональное питание и устранение витаминной недостаточности поддерживает иммунитет на высоком уровне.
- Соблюдение личной гигиены (мытье рук, чистоте тело) и гигиенических норм в быту (содержание в чистоте дома, детских игрушек, кухонных принадлежностей). На чистой и увлажненной коже бактерии быстро погибают.
- Предупреждение травматизма чтобы избежать проникновения стафилококка в раны. При травмах и порезах обязательная обработка зеленкой или Бетадином.
Последствия и осложнения
Чем опасен золотистый стафилококк? Носительство беременной опасно внутриутробным инфицированием плодных оболочек и плода, ранним отхождением вод, а в послеродовом периоде есть риск септических осложнений. Особенно опасен стафилококк для грудных детей, поскольку вызывает:
- тяжелые поражения кожи;
- инфекционно-токсический шок;
- сепсис (септицемия);
- менингит;
- пневмонию;
- эндокардит;
- тромбоз синусов мозговой оболочки;
- эпидуральный абсцесс;
- летальный исход.
Прогноз
Прогноз зависит от тяжести заболевания и своевременности лечения. При правильном установлении диагноза, определении чувствительности возбудителя к антибиотикам и своевременном начале лечения прогноз благоприятный. При формировании затяжного и рецидивирующего течения прогноз относительно благоприятный. При быстром инвазивном течении заболевания и септических состояниях прогноз неблагоприятный. S. aureus распространяется в органах и системах: суставы, кости, почки, легкие. Скопления гноя являются очагами рецидива, которые практически не поддаются лечению. При эндокардите, связанном с внутривенным введением наркотиков, прогноз ухудшается при ассоциации с ВИЧ-инфекцией.
Список источников
- Тамразова О.Б. Возможности преодоления антибиотикорезистентности в терапии пиодермий/Клиническая дерматология и венерология, 2014, № 6, с. 64-73.
- Бржеский В.В., Прозорная Л.П., Ефимова Е.Л., Бржеская И.В. Новые возможности антибактериальной терапии в детской и взрослой офтальмологии/ Офтальмология. 2019; 16(1): 56-62.
- Чеботарев В.В., Тамразова О.Б., Чеботарева Н.В., Одинец А.В. Дерматовенерология (учебник). М 2013.
- Гончаров А. Е., Зуева Л. П., Суворов А. Н., Глазовская Л. С. Пцр-идентификация фрагментов генов островов патогенности в метициллинрезистентных штаммах Staphylococcus aureus/ Эпидемиология и инфекционные болезни, 2013, №1, с. 19-23.
- Бережной В.В. Проблемные подходы к стафилококковой инфекции у детей/ Педиатрия, 2019 №3 (50).





 Бактробан
Бактробан Супироцин
Супироцин Фузидерм
Фузидерм Фуцидин
Фуцидин Аргосульфан
Аргосульфан Бификол
Бификол Линекс
Линекс














Добрый день. Подскажите по факту заражения-это дело случая? Либо обрабатывать всю пищу термически, потому что если есть конфеты чистыми руками, то фантики то все равно могут быть зараженными? и еще как обрабатывать фрукты и овощи сырые? пишут, что их надо просто мыть чистыми руками, т.е. с рук эта зараза смывается с мылом, а с овощей или зелени просто водой? Прошу понять меня правильно, я написала не с целью пристать и обвинить в чем-то, а с целью определиться для себя.