Лимфангит
Общие сведения
Лимфангит (лат. lymphangoitis) представляет собой острый воспалительный процесс лимфатических сосудов различной локализации/калибра (лимфатических капилляров, сосудов, стволов), развивающийся как осложнение локальных гнойно-воспалительных очагов или инфицированных повреждений кожного покрова. То есть, лимфангит является вторичным заболеванием, наиболее часто развивающимся на фоне инфицированной раны, фурункула/карбункула, панариция, флегмоны, абсцесса, трофических язв, рожистого воспаления и др. или повреждений кожи (микротравм, потёртостей, расчесов, укусов). Как правило, лимфангит сопровождается лимфаденитом (увеличением подчелюстных, шейных, над/подключичных, подмышечных, паховых, подколенных и других лимфатических узлов). Местом преимущественной локализации гнойно-воспалительного процесса и лимфангита являются верхние/нижние конечности (фото лимфангиита приведены ниже), но поскольку лимфатическая система человека чрезвычайно обширна, патологический процесс может развиваться на любой части тела.
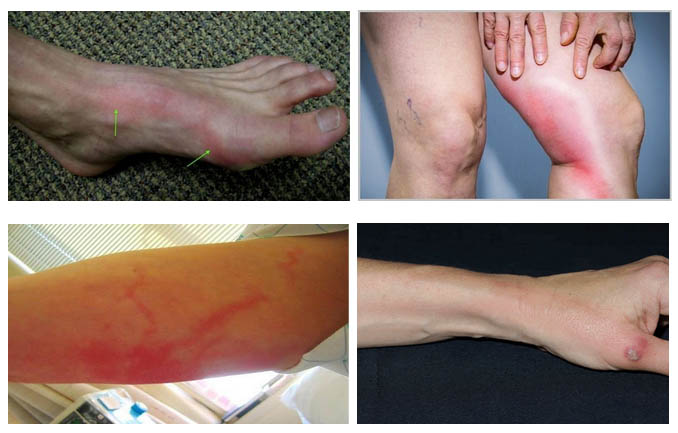 Лимфангит сопровождается болезненной припухлостью/гиперемией воспаленных лимфатических сосудов по их ходу, регионарным лимфаденитом, отеками, слабостью, ознобами, повышением температуры тела.
Лимфангит сопровождается болезненной припухлостью/гиперемией воспаленных лимфатических сосудов по их ходу, регионарным лимфаденитом, отеками, слабостью, ознобами, повышением температуры тела.
В андрологии/урологии часто диагностируется такое состояние, как «невенерический лимфангит полового члена». Невенерический лимфангит развивается при травмировании тканей пениса (во время затяжных половых актов/частой мастурбации). Его проявлением является появление безболезненного уплотненного (при пальпации) лимфатического сосуда с локализацией вдоль ствола полового члена или параллельно венечной борозде. Как правило, такие проявления лимфангита лечения не требуют, и они бесследно/самопроизвольно исчезают на протяжении 1-2 суток.
Патогенез
В развитии лимфангита существенную роль играют анатомо-физиологическая специфика лимфообращения в той или иной части тела, локализация/глубина раны или первичного воспалительного очага, вирулентность патогенной микрофлоры и состояние общего иммунитета. Патогены/их токсины первоначально попадают в межтканевые пространства, а далее в лимфатические сосуды из первичного очага инфекции передвигаются с током лимфы в большие по калибру лимфососуды или прилегающие лимфоузлы.
Их действие проявляется реактивным воспалительным процессом стенок лимфатических сосудов с набуханием сосудистого эндотелия, повышением его проницаемости, выделением эксудата и выпадением фибрина с образованием сгустков (тромбов), что способствует развитию нарушения локального лимфообращения (лимфостаза). Патологический процесс развивается по типу эндолимфангиита/панлимфангиита с его распространением по направлении к лимфатическим узлам.
По мере прогрессирования воспалительного процесса развивается гнойный лимфангит, а при отсутствии лечения — и гнойное расплавление тромбов. При переходе патологического процесса на прилегающие ткани развивается перилимфангит с поражением мышц, кровеносных сосудов, суставов и др.
Классификация
В основе классификации лежат несколько факторов, согласно которым выделяют:
- В зависимости от этиологического фактора различают неспецифический и специфический лимфангит.
- По течению – острый и хронический.
- По глубине пораженных сосудов – поверхностный и глубокий.
- По характеру воспаления ─ серозный (простой) и гнойный.
- По калибру пораженных сосудов – капиллярный (ретикулярный/сетчатый) при котором в патологический процесс вовлекается обширная сеть мелких капилляров и трункулярный (стволовой), в основе которого воспаление одного/нескольких крупных сосудов.
Причины
Этиологическим фактором неспецифического лимфангита является патогенная гноеродная микрофлора. К наиболее часто встречаемым возбудителям заболевания относятся кокковая флора (золотистый стафилококк/бета-гемолитический стрептококк), синегнойная палочка, кишечная палочка, протей как в форме монокультуры, так и их комбинаций, а у пациентов с иммунодефицитом — анаэробы и грамотрицательные бактерии.
Специфические лимфангиты у пациента связаны преимущественно с наличием туберкулезной инфекции (палочка Коха), сифилиса (бледная трепонема), чумы (чумная палочка), актиномикоза (бактерии актиномицеты), генитального герпеса (вирус простого герпеса 1/2 типа) и др.
Предрасполагающими факторами являются наличие локальных гнойно-воспалительных очагов/инфицированных повреждений кожи, снижение иммунитета.
Симптомы
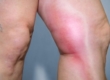
Для острого лимфангоита характерна сопровождающая гнойно-воспалительный процесс выраженная общая интоксикация, манифестирующая слабостью, ознобом, высокой температурой (39-40°С), потливостью и головной болью. При ретикулярном лимфангите вначале появляется поверхностная выраженная гиперемия в области очага инфекции (абсцесса, фурункула и т. д.) с выраженным сетчатым рисунком на фоне нарастающей эритемы. При этом, сетчатый лимфангит по клинической симптоматике напоминает рожу, но гиперемия имеет нехарактерные для рожистого воспаления нечеткие границы.
Местным проявлением стволового лимфангита является наличие на кожных покровах красных полос узких воспаленных лимфатических сосудов по направлению к регионарным лимфоузлам. Отмечается уплотнение, припухлость и болезненность воспалённых тяжей по типу шнура, напряженность/отечность окружающих тканей, часто — развитие регионарного лимфаденита.
При поражении глубоких сосудов локальная гиперемия отсутствует, но при этом быстро нарастает боль и отек в пораженной зоне; при пальпации — резкая болезненность, часто развивается лимфедема.
При хроническом течении лимфангитов клиническая симптоматика стерта и манифестирует преимущественно стойкими отеками и лимфостазом, обусловленным закупоркой лимфатических глубоких стволов при минимальных появлениях общего характера.
Анализы и диагностика
Диагностика поверхностного лимфангита не представляет трудностей и базируется на клинической симптоматике и наличии очага первичной инфекции. Для диагностики лимфангита глубоких лимфоузлов проводятся дополнительные лабораторно-инструментальные исследования:
- Общий анализ крови (повышение СОЭ/умеренный лейкоцитоз).
- Анализ крови (бакпосев) на стерильность.
- Бактериальный посев отделяемого из первичного очага инфекции с целью идентификации возбудителя и определения его чувствительности к антибиотикам.
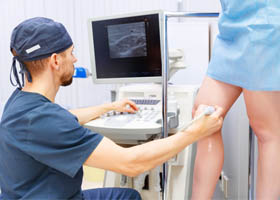
- УЗДГ/дуплексное сканирование/ КТ. Позволяет визуализировать сужение просвета лимфатических сосудов/уплотнение мягких тканей, степень распространенности патологического процесса.
Дифференциальная диагностика с тромбофлебитом глубоких вен, флегмоной мягких тканей, остеомиелитом, рожистым воспалением.
Лечение лимфангита
Не зависимо от локализации лечение данного заболевания включает:
- Устранение первичного очага, который стал причиной воспаления лимфатических сосудов и поддерживает воспаление. Это основной этап лечения, без которого вылечить невенерический лимфангит невозможно.
- Выполняют вскрытие абсцессов, панарициев, карбункулов, фурункулов или флегмон с последующей санацией или обрабатывают антисептиками инфицированные раны.
- Постельный режим.
- Иммобилизация и создание возвышенного положения больной конечности. Такой прием улучшает отток лимфы и уменьшает отек.
- Антибиотикотерапия с учетом того, что лимфангит имеет бактериальную природу, показана.
- Нестероидные противовоспалительные средства.
- Антигистаминные препараты для уменьшения воспаления и отека (Лоратадин, Кларитин, Цетиризин, Цетрин, Зодак, Зинцет).
- При переходе воспаления с сосудов на окружающую клетчатку выполняется операция, как при гнойной флегмоне.
Для того, чтобы купировать распространение инфекции и воспалительного процесса применяются антибиотики:
- группа полусинтетических пенициллинов (Ампиокс, Ампициллин, Амоксициллин, Оспамокс, Флемоксин Солютаб);
- аминогликозиды (Амикацин, Бруламицин, Канамицин);
- линкозамиды (Клиндамицин, Далацин, Линкомицин);
- цефалоспорины (Аксетин, Акосеф, Зинацеф, Зиннат, Цефуроксим);
- макролиды (Азитромицин, Азитрал).
Выбор препарата делают на основании результатов посева и чувствительности к антибиотикам. Однако на практике антибиотик назначается неотложно и эмпирически до получения ответа микробиологического исследования. После получения результатов проводят коррекцию лечения уже с учетом чувствительности возбудителя. Схема приема и способ введения (внутримышечно или внутрь) зависит от особенностей проявлений, тяжести и состояния больного.
Для лечения инфекции легкой и средней степени выбирают пероральный путь введения, а для тяжелых состояний — внутримышечный. При улучшении состояния пациента переводят на пероральный прием препарата, если в этом будет еще необходимость. Эффективность лечения антибиотиками оценивают в первые двое суток — должны уменьшиться локальное воспаление, симптомы интоксикации и облегчиться состояние больного. Длительность лечения антибиотиками тоже определяется индивидуально. Если первичный очаг инфекции хорошо санирован, курс антибиотиков составляет не более 5-7 дней.
С целью уменьшения воспаления и боли применяются нестероидные противовоспалительные препараты: Найсулид, Нимелок, Нимесил, Нимесулид, Диклофенак, Аркоксия, Апонил, Мовалис, Алгезикам.
Параллельно рекомендуется прием гастропротекторов (Контролок, Пантопрозол-Вертекс, Нольпаза, Лансопрозол, Эпикур). По показаниям (при выраженной интоксикации) проводят инфузии детоксицирующих препаратов (Сорбилакт, Реосорбилакт, Гекодез, Неогемодез, Ксилат, раствор Рингера).
При хроническом рецидивирующем лимфангите применяют:
- мазевые повязки с Левомеколем, Левосином, Бактробаном, Далацином, Фуцидином;
- компрессы с Димексидом;
- местное УФО;
- рентгенотерапия (облучение очагов низкими дозами).
Невенерический лимфангит полового члена нет необходимости лечить, поскольку симптомы проходят самостоятельно без лечения. В случае рецидивирования или стойких проявлений исключаются заболевания, передающиеся половым путем, болезнь Мондора и уретрит.
Доктора
Лекарства
- Антибиотики: Ампиокс, Ампициллин, Амоксициллин, Оспамокс, Флемоксин Солютаб, Амикацин, Бруламицин, Канамицин, Клиндамицин, Далацин, Линкомицин, Аксетин, Акосеф, Зинацеф, Зиннат, Цефуроксим.
- Нестероидные противовоспалительные средства: Найсулид, Нимелок, Нимесил, Нимесулид, Диклофенак, Аркоксия, Апонил, Мовалис, Алгезикам.
- Антигистаминные препараты: Лоратадин, Кларитин, Цетиризин, Цетрин, Зодак, Зинцет, Алерза, Аллертек, Зиртек.
- Инфузионные растворы: Сорбилакт, Реосорбилакт, Гекодез, Неогемодез, Ксилат, раствор Рингера.
Процедуры и операции
Из физиопроцедур показаны:
- Магнитолазер.
- Внутривенное лазерное облучение крови (ВЛОК), которое устраняет воспаление, улучшает кровообращение и метаболизм.
- Ультрафиолетовое облучение крови (УФОК) для подавления активности бактерий и повышения антиоксидантной защиты.
Противопоказан массаж и прогревание места воспаления.
Диета
Питание больных не отличается от привычного. В случае осложнений — выраженный лимфостаз, рекомендуется ограничение соли.
Профилактика
Профилактика заключается в недопущении гнойной инфекции. Здоровый образ жизни и крепкий иммунитет играют в этом большую роль. При наличии порезов или других ран важно вовремя сделать обработку антисептиками в домашних условиях. При появлении гнойников (фурункул, карбункул, абсцессы после укусов насекомых и прочее) нужно вовремя обратиться к хирургу для санации очагов и выполнять его назначения в отношении приема антибиотиков (при необходимости).
Последствия и осложнения
Простой лимфангит обычно протекает без осложнений. Только при тяжелом течении и обширном вовлечении в воспалительный процесс лимфатических сосудов или хронической форме возможны осложнения:
- расстройство лимфообращения;
- облитерация (закрытие) лимфатических сосудов;
- лимфатический отек (лимфостаз) различной степени выраженности;
- абсцесс лимфатических узлов.
Прогноз
При устранении первичного очага инфекции и своевременно начатом лечении лимфангит полностью излечивается за 5-6 суток. При хронической форме прогноз менее благоприятный, поскольку возможны осложнения, которые ухудшают качество жизни больного.
Список источников
- Ермолаев В. Л., Макарова Н. П. Заболевания лимфатических сосудов и узлов. Екатеринбург: ГБОУ ВПО УГМУ Минздрава России, 2015. – 264 с.
- Шляпников С. А. Хирургические инфекции мягких тканей – старая проблема в новом свете // Инфекции в хирургии, 2003, № 1(1). – С. 14-21.
- Белоусова Т.А., Каюмова Л.Н., Горячкина М.В. Системные антибиотики в терапии бактериальных инфекций кожи и мягких тканей: фокус на макролиды / РМЖ. - 2011. - №5.
- Гучев И.А., Сидоренко С. В, Французов В.Н. Рациональная антимикробная химиотерапия инфекций кожи и мягких тканей. Антибиотики и химиотерапия. 2003, т. 48, 10, с.25–31.
- Хирургическая инфекция: Руководство для врачей общей практики/ Столяров Е.А., Грачев Б.Д., Колсанов А.В., Батаков Е.А., Сонис А. Г. - 2004.





 Ампиокс
Ампиокс Ампициллин
Ампициллин Канамицин
Канамицин Клиндамицин
Клиндамицин Зинацеф
Зинацеф Мовалис
Мовалис Найсулид
Найсулид Диклофенак
Диклофенак Цетиризин
Цетиризин Зодак
Зодак











Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...