Псориатический артрит
Общие сведения
Псориатическим артритом (сокр. ПсА) называется хроническое воспалительное заболевание, сочетающиеся с псориазом и поражающее суставы, причем преимущественно мелкие — межфаланговые, позвоночные, крестцово-подвздошные и т.д. Код псориатического артрита по мкб-10: М07.0-М07.3 или L40.5.
От псориаза обычно страдает не более 2-3% населения, при этом артрит обнаруживается в 13-47% случаев вне зависимости от пола, у людей среднего возраста – 20-50 лет, у детей наблюдается крайне редко. Инвалидизация и наиболее тяжелое течение псориатической болезни характерно для мужчин молодого возраста. Патология может осложняться дополнительными висцеральными поражениями поджелудочной железы, лимфатической системы, почек, а также вызывать различные неврологические и психиатрические симптомы.
Псориатический артрит является серонегативным, так как у больных не обнаруживается ревматоидный фактор, то есть в сыворотке крови не невозможно найти антитела к Fс-фрагменту иммуноглобулина G, поэтому болезнь считается особой нозологической формой артрита, ассоциированной с псориазом.
Патогенез
В основе патологии лежит патологический процесс – синовит, проявляющийся в виде увеличения объема и скопления выпота (биологической жидкости) в полостях суставов. Суставной синдром представляет собой утолщение синовиальной оболочки суставов, увеличение периартикулярных межмышечных соединений и разрастание внутрисуставных жировых тканей.
Деструктивные изменения суставов обычно происходят под воздействием фактора некроза опухолей, внеклеточного белка ФНО-α, активирующего клетки эндотелия и стимулирующего пролиферацию фибробластов. При этом возникает экспрессия матриксной металлопротеиназы, стимуляция синтеза коллагеназы и простагландина PGЕ2, активация остеокластов и регуляция продукции некоторых хемокинов. Важную роль также играет формирование взаимодействия иммунокомпетентных клеток с кератиноцитами, клетками синовиальной оболочки, цитокинами, нарушения процессов иммунорегуляции, активизации индукторов воспаления и тканевой деструкции.
Артропатия и псориатическая болезнь в целом вызывают альтеративные изменения основного вещества стенок сосудов, деполимеризацию фибриллярных составляющих соединительной ткани, при этом происходит накопление периваскулярных клеточных инфильтратов, а также обратимые и необратимые изменения в нейронах.
Классификация
Псориазный артрит бывает тяжелым, обычным и злокачественным. В зависимости от места локализации пораженных суставов различают такие формы псориатической артропатии:
- Изолированная «центральная» форма – достаточно редкий вариант патогенеза (не более 2-4%), может сочетаться с признаками периферического артрита, при этом воспалительные процессы происходят в позвоночнике, крестцово-подвздошных сочленениях, что напоминает анкилозирующий спондилит.
- Дистальная форма – патология развивается преимущественно в дистальных межфаланговых суставах конечностей — в стопах и кистях.
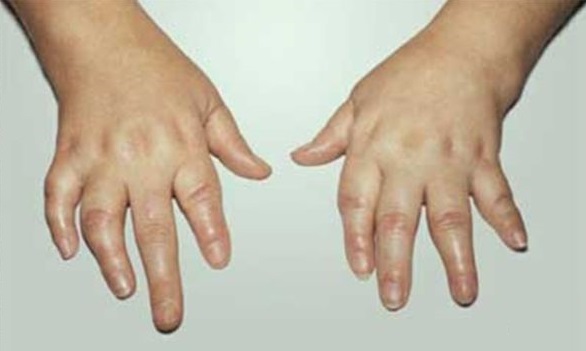
- Ассиметричная форма моно- или олигоартрита наиболее часто встречаемый вариант патологии, который отличается локализацией деструктивных процессов в коленных, лучезапястных, голеностопных, локтевых суставах и проксимальных межфаланговых суставах верхних и нижних конечностей. Поражение мелких сочленений кистей и стоп приводит к «сосискообразной» деформации пальцев, вызванной осевым теносиновитом межфаланговых суставов.
- Ревматоидоподобная обычно симметричная форма – это патология, при которой происходит поражение парных суставов тех областей, которые характерны для ревматоидного артрита. Встречаемость составляет примерно 15-20% случаев, отличается от ревматоидного артрита отсутствием характерных ревматоидных узелков.
- Мутилирующая форма наблюдается примерно у 7% пациентов и характеризуется прогрессированием контрактур и анкилозов, остеолиза с уменьшением размеров пальцев на кистях рук и/или стопах, вызывает формирование «телескопических» деформаций пальцев и самой кости, а также возникновение необратимых костных изменений — подвывихов и вывихов разной направленности. В патогенез также могут быть вовлечены крестцово-подвздошные сочленения и позвоночник. Клиническая картина обычно дополнена слабостью, расстройствами пищеварения и стойким понижением температуры тела.
Телескопические деформации при мутилирующем артрите
Важно понимать, что классификации достаточно условны, ведь разные формы артритов нестабильны и имеют свойство переходить одна в другую.
Причины
Псориатиечский артрит на сегодняшний день рассматривается как клиническое проявление системного псориатического заболевания. Несмотря на то, что причина развития псориатического артрита до сих пор не выяснена, отмечается этиопатогенетическая гетерогенность. Исследователи считают этиологию многофакториальной и выделяют ряд факторов, способствующих возникновению и манифестации болезни:
- генетические;
- иммунологические;
- экологические (средовые).
Симптомы псориатического артрита
Симптомы периферического артрита включают боль, припухлость, ограниченность подвижности суставов. Чаще всего наблюдается асимметричное поражение суставов стоп, в дальнейшем трансформирующиеся в псориазный осевой полиартрит с признаками дактилита и сосискообразными деформациями пальцев на ногах и руках, которые приобретают багровый или багрово-синюшный цвет. Патологическая подвижность фаланг и других суставов, спондилит приводят к существенному нарушению функциональности конечностей, значительно снижают работоспособность, качество жизни и могут даже привести к функциональной недостаточности опорно-двигательного аппарата и как следствие — инвалидности.
Клиническая картина помимо проявлений периферического артрита включает триаду симптомов — дактилит, энтезит и спондилит, которая характеризуется:
- острым или хроническим воспалением тканей пальцев, сочетающихся с болевым синдромом, плотным отеком, цианозом кожных покровов пальцев, ограниченностью при сгибании, дактилит при псориатическом артрите приводит к деформации пальцев и одновременному поражению сгибателей и разгибателей перст, межфаланговых сочленений;
- болевым синдромом и припухлостью в области хода сухожилий (энтезит), а также ограниченностью функции сгибания пальцев свойственных теносиновиту;
- воспалительной болью возникающей при спондилите — в области спины и ограничивающей гибкость разных отделов позвоночника, его деформацию и как следствие — нарушение осанки.
Причем артропатия в 75% возникает через несколько лет после появления первых признаков псориаза, который представляет собой различные высыпания (вульгарные, пустулезные, папулезные) и возникновение обильно шелушащихся бляшек на различных участках кожи, чаще всего над суставами.
Течение заболевания упорное с хроническим характером, бывают небольшие и неполные клинические ремиссии, частые обострения, причем наблюдается параллелизм – распространение сыпи и образование бляшек происходит на фоне обострения суставного синдрома.
Злокачественная форма псориатического артрита достаточно часто сопровождается лихорадкой, нарушениями метаболизма, лимфаденопатией, амиотрофией, анемией, интоксикацией, органическим поражением внутренних органов (кардитом, гепатитом, циррозом печени, диффузным гломерулонефритом, неспецифическим уретритом, полиневритом, конъюнктивитом, иритом, энцефалопатией) и может даже стать причиной генерализованного амилоидоза и летального исхода.
Анализы и диагностика
Для постановки диагноза псориазный артрит необходимо соответствие критериям CASPAR, которые определяют наличие признаков воспалительных процессов в суставах — артрита, спондилита и энтезита. Для подтверждения опасений и исключения ревматоидного артрита, реактивного артрита, анкилозирующего спондилита, остеоартрита, микрокристалического артрита (подагры) достаточно выполнения 3 и более пунктов:
- наличие рентгенологических признаков краевого разрастания и пролиферации внесуставных костных структур кистей и/или стоп;
- жалобы в анамнезе или обнаружение в момент осмотра признаков осевого дактилита – припухания и боли в пальцах;
- отрицательный результат анализа на ревматоидный фактор, (исключение: латекс-тест);
- выявление точечных вдавливаний, онихолизиса, гиперкератоза и других признаков псориатической дистрофии ногтевых пластинок;
- обнаружение псориаза во время осмотра или сведений о данных в личном либо семейном анамнезе.
Лечение псориатического артрита
Лечение назначают обычно консервативное медикаментозное с применением таких препаратов как:
- НПВС – чаще всего используемыми нестероидными противовоспалительными препаратами является Диклофенак, Ацетилсалициловая кислота и Индометацин;
- глюкокортикоидные препараты короткими курсами, к примеру, Метилпреднизолон, β-метазон;
- противопсориатиечские средства – Неотигазон;
- базовые противовоспалительные препараты – чаще всего это Сульфасалазин или Метотрексат, среди таргетных синтетических – наиболее популярны Апремиласт и Тофацитиниб.
В связи с новыми данными об участии фактора некроза опухолей в патогенезе первой линией терапии могут быть препараты, ингибирующие его действие, конечно, если у пациентов нет противопоказаний к их применению, например, хронической сердечной недостаточности, тяжелых инфекционных заболеваний в анамнезе или повторяющихся инфекций, а также демиелинизирующих заболеваний.
Псориатический артрит требует комплексного длительного лечения с применением различных процедур и вспомогательных средств, например препаратов дегтя, производных мочевины, кератолитиков (салициловой кислоты, цинк пиритиона), молочной кислоты и т.д.
В борьбе с таким тяжелым хроническим заболеванием людям может понадобиться психологическая поддержка. Кроме того, достаточно действенными и популярными становятся сеансы групповой психотерапии, гипнотерапии и применение различных методов релаксации.
Доктора
Лекарства
- Диклофенак – производное уксусной кислоты с обезболивающим и противовоспалительным действием. Препарат выпускается в таблетках, для достижения терапевтического эффекта достаточно суточной дозы 100-150 мг, разделенной на 2-3 приема.
- Индометацин — НПВС препарат в таблетках с противоотечным, жаропонижающим, обезболивающим и противовоспалительным действием. Для взрослых рекомендуемая суточная доза не должна превышать 100 мг за 2-3 приема.
- Метилпреднизолон – глюкокортикоид обладает противовоспалительным, противоаллергическим, иммунодепрессивным и противошоковым действием. При псориатическом артрите вводится парентерально, внутрисуставно, непосредственно в патологический очаг или принимается перорально внутрь. Позволяет добиться выраженного действия на нормализацию процессов метаболизма и изменений иммунного ответа организма.
- Неотигазон – дерматропное средство с противопсориатическим эффектом. Выпускается препарат в капсулах, принимать его следует до полного заживления псориатическх бляшек. Эффективная суточная доза — не менее 50 мг.
- Сульфасалазин – сульфаниламид с противовоспалительным, антибактериальным и бактериостатическим эффектом, активен по отношению к диплококкам, стрептококкам, гонококкам и кишечной палочке. Имеет ряд противопоказаний и не рекомендован к применению во время беременности или в период грудного вскармливания.
- Метотрексат – антиметаболит с цитостатическим, антиангинальным, сосудорасширяющим и коронародилатирующим действием, выпускающийся в форме таблеток, а также инъекций для внутримышечного и внутривенного введения. Схема лечения подбирается индивидуально.
- Апремиласт – иммунодепрессант, который может применяться в качестве монотерапии либо в комбинации с противоревматическими препаратами. Схема лечения предполагает прием таблеток перорально по 30 мг внутрь каждые 12 часов.
Метотрексат: плюсы и минусы терапии
Прежде чем решить принимать ли длительно такой препарат как Метотрексат лучше всего сначала изучить отзывы, которые оставляют на различных форумах и медицинских порталах люди с таким же диагнозом.
Метотрексат считается «золотым стандартом» в решении проблемы ПсА, ведь он имеет положительное влияние, как на суставной, так и на кожный синдром.
В отличие от других цитотоксических препаратов у Метотрексата лучшее соотношение эффективности и переносимости.
Наиболее рекомендовано применение препарата при сочетании поражений суставов и кожи в дозе 7,5-25 мг в неделю, так как низкие дозы могут оказаться не эффективными для замедления темпов прогрессирования болезни.
Процедуры и операции
Для купирования суставного синдрома и артралгии больным могут быть назначены следующие процедуры:
- аппликации с диметилсульфоксидом;
- фонофорез с гидрокортизоном;
- гепарин-фибринолизиновый электрофорез;
- плазмаферез;
- криомассаж.
Профилактика
Этиология псориаза артропатического до сих пор не выяснена, что не дает возможности предупредить развитие заболевания. Поэтому чаще всего используются методы вторичной профилактики, позволяющие снизить ущерб для здоровья больных после манифестации заболевания, сохранить работоспособность суставов и замедлить темпы прогрессирования патологии. Важно прислушаться к таким рекомендациям:
- отказаться от курения;
- вести подвижный образ жизни;
- нормализовать массу тела;
- регулярно заниматься лечебной физкультурой;
- соблюдать специальную диету.
У детей
В детском возрасте патология обычно встречается в виде псориатической эритродермии, чаще наблюдается у девочек. Медики выделяют отдельную ювенильную форму заболевания, её пик приходится на пубертатный период — возраст 10-12 лет. Проявлениям артрита предшествует псориаз, при этом не возникает лихорадка, гепатолиенальный синдром или лимфаденопатия. Прогноз обычно благоприятный: у детей в 20-50% случаев возникает стойкая ремиссия, в 25-30% — отмечается вялое прогрессирование хронического полиартрита, и только у 10-15% детей патология приводит к инвалидности.
Диета при псориатиечском артрите

Диета при артрите
- Эффективность: Лечебный эффект через 2-6 месяцев
- Сроки: 2-6 месяцев
- Стоимость продуктов: 1780-1880 рублей в неделю
Как и при других формах артритов для предупреждения прогрессирования псориатического важно соблюдение специальной диеты, которая содержит рекомендации по составлению рациона и ограничению в некоторых продуктах (форум диетологии при различных формах артрита):
- мясо и бульоны должны быть диетическими и легкими, лучше отдавать предпочтение кролику, индейке, курице, нежирной рыбе;
- нужно отказаться от красного мяса, субпродуктов и колбасной продукции;
- жиры должны быть представлены в большей степени растительными нерафинированными маслами, к примеру, льняным, оливковым, которые нужно добавлять в блюда, состоящие из отварных овощей (винегрет, рагу);
- в меню должны быть регулярно маложирные кисломолочные продукты и напитки;
основой рациона должны составлять злаковые – каши и цельнозерновой, ржаной хлеб; - сладости можно только полезные и натуральные, в ограниченном количестве – не более 50 г пастилы, мармелада;
- пить лучше всего различные морсы и компоты, квас, цикориевый или шиповниковый напиток, слабоминерализованную щелочную воду;
- под запрет подпадает: алкоголь, крохмалосодержащие продукты, бобовые, помидоры и другие красные овощи/фрукты, морепродукты и икра, крепкий кофе и черный чай, конфеты и шоколадки, хлебопекарские изделия из белой муки или содержащие сахар.
Список источников
- Насонов Е.Л. Ревматические заболевания. Заболевания мягких тканей. Гэотар-Медиа, 2011. 20 с.
- Беляев Г. М. Псориаз. Псориатическая артропатия. М.: МЕД-пресс-информ. 2005. 272 с.





 Диклофенак
Диклофенак Ацетилсалициловая кислота
Ацетилсалициловая кислота Метилпреднизолон
Метилпреднизолон Неотигазон
Неотигазон Сульфасалазин
Сульфасалазин Метотрексат
Метотрексат














Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...