Остеохондроз поясничного отдела позвоночника
Общие сведения
Дорсалгии (боли в спине) относятся к одной из наиболее частых причин жалоб и обращений за медицинской помощью. При этом, в течение жизни с проблемой дорсалгии сталкивается 70-90% населения, а у 28% из них развивается хронический болевой синдром, приводящий к временной/длительной потере трудоспособности и снижению качества жизни. Боли в спине кроме ограничения жизнедеятельности оказывают влияние на поведение/психику людей, что проявляется развитием хронического эмоционального напряжения.
Болевые синдромы связаны преимущественно с остеохондрозом в пояснично-крестцовом отделе (поясничный остеохондроз), для которого характерны высокая подвижность/большая физическая нагрузка, и обусловлены дегенеративно-дистрофическими изменениями практически во всех составляющих позвоночно-двигательных сегментов позвоночника (телах позвонков, межпозвонковых дисках и соединяющих их тканях).
В классическом определении остеохондроз позвоночника представляет собой широко распространённое хроническое, с частыми рецидивами заболевание позвоночного столба, проявляющееся выраженным снижением гидрофильности пульпозного ядра межпозвонкового диска и последующей деструкцией его ткани, грыжевидным выпячиванием в направлении позвоночного канала и изменениями в прилежащих тканях, проявляющееся полиморфными неврологическими синдромами (компрессионными, рефлекторными и их комбинациями). Код по МКБ-10: M42 (Остеохондроз позвоночника).
Остеохондроз пояснично-крестцового отдела вызывается низкой/недостаточной двигательной активностью, высокими статодинамическими нагрузками при длительном нахождении в вынужденной позе, повышенной массой тела, ухудшением качества потребляемой пищи (высокое содержание в продуктах питания ксенобиотиков, т.е. чужеродных химические веществ для живых организмов — пестицидов, минеральных удобрений, лекарственных препаратов и др.), экологическими проблемами.
Несмотря на то, что существенная роль в развитии заболевания принадлежит возрастному изнашиванию структур позвоночного столба, первые (начальные) признаки дегенеративно-дистрофического процесса обнаруживаются уже в относительно молодом возрасте. Так, некомпрессионные/компрессионные формы остеохондроза диагностируются уже в возрасте 15-19 лет с частотой 2,6 случая/1000 населения этой возрастной категории; к 30-летнему возрасту клинические проявления заболевания диагностируются у 12%, а к 60-летнему возрасту у 85% населения.
Следует учитывать, что процесс дегенерации межпозвонкового диска протекает не изолированно, а сопровождается аналогичными патологическими процессами в других подвижных структурах позвоночно-двигательного сегмента позвоночника, что в результате приводит к постепенному образованию спондилёза/спондилоартроза. Симптомы и лечение остеохондроза поясничного отдела позвоночника существенно варьируют в зависимости от стадии развития патологического процесса.
Патогенез
Ведущим пусковым моментом развития остеохондроза является нарушение питания диска. Межпозвонковый диск (МПД) является наиболее аваскулярной тканью (т.е. тканью с плохим кровоснабжением) в человеческом организме. По мере его роста васкуляризация снижается, что способствует снижению поступления в ткани питательных веществ и в свою очередь снижает способность клеток МПД синтезировать новый матрикс, а также ограничивает потенциал их пролиферации, что в конечном итоге, по мере старения организма приводит к снижению их плотности. Как показывают данные гистологических исследований причиной начала дегенеративных (иволютивных) изменений межпозвонковых дисков являются нарушение питания, развивающееся на фоне уменьшения/исчезновения в замыкательных пластинках позвонков кровеносных сосудов.
Дегенерация диска на молекулярном уровне проявляется снижением интенсивности диффузии питательных веществ/продуктов катаболизма и жизнеспособности клеток, уменьшением синтеза протеогликанов, накоплением фрагментов клеток и дегенерированных макромолекул матрикса, повреждением коллагенового каркаса. Эта совокупность изменений и является причиной дегидратации. При этом пульпозное ядро утрачивает свою способность равномерно распределять вертикальные нагрузки по всему объёму их-за потери гидростатической функции т.е. теряет возможность предохранять фиброзное кольцо от повышенной компрессии.
Являясь объектом постоянных повышенных механических воздействий, фиброзное кольцо подвергается патологическим изменениям, проявляющихся повреждением коллагенового матрикса и дезорганизацией слоистой структуры, что приводит вначале к появлению трещин, а позже разрывом фиброзного кольца. По мере развитии этих изменений МПД становится чрезвычайно уязвимым для процессов разрушения, возникающих в условиях биомеханического воздействия физических нагрузок даже при нормальной физической активности. В результате снижения давления в МПД уменьшается напряжённость волокон фиброзного кольца, что приводит к нарушению фиксационных свойств диска и таким образом в позвоночно-двигательном сегменте формируется патологическая подвижность.
Немаловажным моментом в развитии дегенеративных изменений в диске является врастание в фиброзное кольцо МПД кровеносных и сосудов нервов, что является характерной особенностью разрушенной структуры дисков. Врастание внутрь обусловлено, прежде всего, потерей гидростатического давления, присущего внутренним областям «здоровых» дисков. Также облегчает врастание капилляров/нервов и снижение в дегенерированных дисках содержания протеогликанов. Эти изменения и приводят к утрате ультраструктурного взаимодействия всех составляющих позвоночно-двигательного сегмента.
Классификация
В основу классификация остеохондроза положен патогенетический подход, отражающий патологический процесс в виде последовательных стадий/степеней дегенеративно-дистрофического поражения, в соответствии с чем, выделяют следующие.
Остеохондроз поясничного отдела 1 степени
Это первая (начальная) степень внутридискового патологического процесса, генерирующего из пораженного диска патологическую импульсацию. Остеохондроз 1 степени характеризуется перемещение пульпозного ядра внутри диска, т. е. студенистое ядро проникает через трещины в фиброзном кольце и его хорошо иннервированные наружные волокна. Соответственно при остеохондрозе 1 степени происходит раздражение нервных окончаний и начинают проявляться болевые ощущения, которые и формируют различные рефлекторные синдромы остеохондроза.
Остеохондроз поясничного отдела 2 степени
Остеохондроз 2 степени — это степень нестабильности, т.е. утрата пораженным диском присущей ему фиксационной способности. Характерно динамическое смещение вышележащего относительно нижележащего позвонка, что обусловлено растрескиванием пульпозного ядра и элементов фиброзного кольца. 2 степень остеохондроза характеризуется синдром нестабильности, появляются рефлекторные и частично компрессионные синдромы.
Остеохондроз 3 степени
Это степень/стадия образования грыж межпозвонковых дисков, вызванная нарушением целостности структуры фиброзного кольца (пролапса/протрузии). При остеохондрозе 3 степени могут сдавливаться: корешок спинномозгового нерва, а также прилежащие к МПД сосудисто-нервные образования.
Остеохондроз 4 степени
Это стадия фиброза МПД и постепенного формирования костно-хрящевых краевых разрастаний тел позвонков. При этом в качестве компенсаторного механизма происходит увеличение площади опоры позвонков на неполноценные диски, возникает неподвижность. Эти костные разрастания, в ряде случаев, как и грыжи дисков, могут оказывать давление на прилежащие нервно-сосудистые образования.
Ниже на рисунке показана последовательность дегенеративно-дистрофического поражения позвоночника.
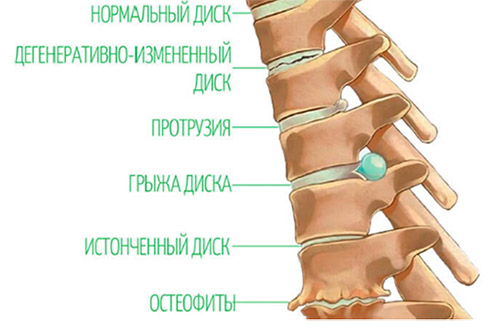
Причины
К основным этиологическим факторам развития остеохондроза позвоночника относятся:
- Аномальное развитие в стадии эмбриогенеза внутреннего слоя межпозвонкового диска и другие костные аномалии развития позвоночника.
- Преждевременное старение и ускоренная изношенность межпозвонковых дисков.
- Макро/микротравмы позвоночного столба (поднятие тяжестей, падения, ушиба позвоночника, неловкие движения).
- Нарушения тропизма (неправильное расположение суставных поверхностей позвонков) пояснично-крестцового отдела.
- Преморбидная гипермобильность двигательных сегментов позвоночного столба.
- Формирование неадекватного мышечного-двигательного стереотипа, приводящего к физической перегрузке компонентов межпозвонкового сегмента.
- Слабость мышц живота.
- Узость позвоночного канала, перидуральные сращения, спондилолистез, опухолевый процесс, нейромиозит.
К провоцирующим обострение остеохондроза относятся следующие факторы: поднятие/перенос тяжестей, локальное/общее переохлаждение, рывковые движения, длительное статическое напряжение, стресс/психогении.
Симптомы остеохондроза пояснично-крестцового отдела позвоночника
Остеохондроз пояснично-крестцового отдела позвоночника манифестирует в достаточно широких пределах: от незначительного чувства дискомфорта в зоне поясничного отдела до острых интенсивных болей, которые могут провоцироваться перенапряжением, переохлаждением, подъёмом тяжести и др. Всю совокупность клинических проявлений поясничного остеохондроза разделяют на вертебральную (компрессионную) симптоматику и экстравертебральные (рефлекторные) симптомы.
Начальная стадия
Клинические симптомы остеохондроза поясничного отдела позвоночника на первой стадии обусловлены протрузией диска в сторону позвоночного канала (назад) и раздражением богатой болевыми рецепторами задней продольной связки. Ведущим симптомом на этой стадии является различной степени выраженности локальный болевой синдром — люмбаго, люмбалгия, которые условно отличаются степенью выраженности болевого синдрома и длительностью патологических проявлений. Для этой стадии характерен «симптом доски» (уплощение поясничного лордоза) и выраженное ограничение из-за боли в острый период движений в поясничном отделе позвоночника.
Кроме локальной боли на уровне пораженного межпозвоночного диска из-за рефлекторной мышечной реакции в большинстве случаев возникает выраженное напряжение паравертебральных мышц («дефанс»), что способствует усилению болевого синдрома, а также сглаживанию/уплощению физиологического поясничного лордоза и ограничению подвижности позвоночника. Дефанс паравертебральных мышц в остром периоде рассматривается как защитная реакция.
При остеохондрозе первой стадии признаки корешкового синдрома и других неврологических проявлений (симптомы натяжения) отсутствуют. Как правило, со временем к раздражению рецепторов (болевых) задней продольной связки отмечается адаптация, чему способствует иммобилизация пораженного межпозвоночного диска. Выраженность острой/подострой постепенно уменьшается при адекватном лечении строгом и соблюдении ортопедического режима. То есть, отмечается трансформация обострения в стадию ремиссии, длительность которой варьирует в широких пределах, как и частота обострения люмбалгии.
При этом, каждое новое обострение свидетельствует о дополнительном смещении МПД (пролапс/протрузия), что обуславливает усиление давления диска на заднюю продольную связку. Со временем это приводит к истончению связки и снижению ее прочности и соответственно к риску дополнительного пролабирования диска и перфорации задней продольной связки при очередном эпизоде в сторону позвоночного канала, что приводит к развитию следующей стадии неврологических осложнений.
Стадия дискогенного радикулита (корешковая стадия)
В результате перфорации продольной задней связки прокламирующая ткань межпозвоночного диска проникает (чаще в дорсолатеральном направлении) в эпидуральное пространство вблизи от проходящих через межпозвонкое отверстия спинномозговые корешки и корешковых артерий. При этом, может отмечаться непосредственное раздражение спинальных корешков и спинномозговых нервов, что и обуславливает симптомы корешкового синдрома на уровне конкретного пораженного спинального сегмента или нескольких сегментов (полисегментарный остеохондроз).
Существенную роль играют не только механические факторы, но и иммунологические и биохимические, которые развиваются из-за реакции тканей эпидурального пространства на фрагмент хрящевой ткани МПД, проникающего в него. То есть, хрящевая ткань, попав в эпидуральное пространство выполняет функции антигена и вызывает развитие очага аутоиммунного асептического воспаления с вовлечением в воспалительный процесс нервных корешков, что способствует пролонгации болевого синдрома. Эта стадия при остеохондрозе пояснично-крестцового отдела характеризуется люмборадикалгией, проявляющейся в форме люмбоишиалгии/ишиорадикулита.
Характерна латерализованная поясничная боль, которая, как правило, сочетается с иррадиирущей болью по ходу седалищного нерва, что обусловлено преимущественной уязвимостью нижних ПДС на уровне поясницы, поскольку на них приходится большая нагрузка, и именно корешки/спинальные нервы L4–S1 чаще других вовлекаются в патологический процесс. Поражаться могут как отдельные корешки, так вовлекаются в патологический процесс сразу несколько корешков (полисегментарный остеохондроз).
Для люмбоишиалгии кроме выпрямления физиологического лордоза на уровне болевого синдрома, также характерен и сколиоз, выпуклостью преимущественно в направлении раздражаемых корешков. Для пациентов характерно стремление к иммобилизации не только поясничного отдела позвоночника, но и больной ноги, которую они предпочитают держать полусогнутой в коленном/тазобедренном суставе.
При обследовании пациента могут прощупываться болевые точки Хары, болезненные при надавливании: передняя — на средней линии живота ниже пупка; задняя — над отростками позвонков LIV–LV, подвздошная точка Хари — над верхней задней остью гребешка подвздошной кости и подвздошно-крестцовая, располагающаяся над одноименным сочленением. Эти точки имеются также на пятке (при постукивании неврологическим молоточком) и в зоне ахиллова сухожилия (болезненность при сдавливании). Также характерно наличие и других болевых точек: болевые точки Раймиста (при боковом сдавливании остистых отростков), точка Бехтерева, расположенная посредине подошвы стопы, точки Вале, расположенные между седалищным бугром и местом выхода из малого таза седалищного нерва, на задней поверхности бедра (посредине), на средине икроножной мышцы, у края наружной лодыжки и др. Также, при пояснично-крестцовом остеохондрозе присутствуют симптомы натяжения — симптом Ласега, который определяется при сгибании в тазобедренном суставе ноги, выпрямленной в коленном суставе.
Для ишиорадикулита характерен «симптом посадки», когда больной, лежащий на спине на постели, не может сесть с выпрямленными в коленных суставах ногами из-за сильной боли по ходу седалищного нерва. Также характерным является «симптом треножника», когда пациент при попытке сесть из положения «лежа на спине» в постели опирается руками позади туловища. При люмбоишиалгии сидящий в постели пациент может вытянуть больную ногу лишь после сгибания ноги в коленном суставе на здоровой стороне (симптом Бехтерева). Характерны и другие симптомы: симптом отведения туловища, симптом Алажуанина-Тюреля и др.
Важно также учитывать, что при ишиорадикулите может отмечаться не только раздражение спинномозговых нервов/нервных корешков, но и нарушение проводимости по нервным волокнам нервных импульсов, что проявляется подавлением миотатических (сухожильных) рефлексов, снижением силы мышц в зоне иннервации пораженного спинального нерва (снижение коленного/ахиллова рефлекса). При том, межпозвонковый остеохондроз пояснично-крестцовой зоны проявляется наряду с двигательными расстройствами, парестезиями, гипалгезией, анестезией в соответствующих дерматомах и нарушением трофики в зоне денервированных тканей. Важно учитывать и то, что таз стоящего больного при дискогенной люмбоишиалгии несмотря на наличие сколиоза находится в горизонтальном положении, а сгибание туловища больного в положении стоя происходит в сторону поражения.
Сосудисто-корешковая стадия (стадия неврологических расстройств)
Совокупность патологических проявлений (ишемия соответствующих корешков/спинномозгового, осложненные формированием грыжи межпозвоночного диска и возникновение окклюзии сопутствующей корешковой артерии) способствует развитию двигательных расстройств в определенном миотоме и снижению чувствительности в конкретной дерматоме. Как правило, развитию пареза/паралича мышц и расстройств чувствительности предшествует резкое движение, за которым сразу — боль в пояснично-крестцовой области появляется острая кратковременная, иррадиирущая по ходу седалищного нерва (так называемый «гипералгический криз ишиаса»). Параллельно возникает мышечная слабость в зоне иннервации того или иного ишемизированного спинномозгового нерва и возникают чувствительные расстройства. Как правило, возникает окклюзия корешковой артерии, которая проходит вместе со спинномозговым нервом L5 в позвоночный канал.
Характерным является острое развитие синдрома «паралитического ишиаса», проявляющегося парезом/параличом на пораженной стороне разгибателей стопы/пальцев («степпаж» или «петушиная походка»), развивающаяся при нарушениях функций малоберцового нерва. Такой пациент высоко поднимает ногу во время ходьбы, выбрасывая ее вперед и хлопает передней частью носка стопы о пол.
Последняя стадия неврологических проявлений
Остеохондроз позвоночника, как правило, является причиной нарушения кровотока в крупных корешковых артериях, которые снабжают кровью спинной мозг (корешково-спинномозговые артерии). Кровоснабжение спинного мозга пояснично-крестцового уровня обеспечивает лишь одна артерия Адамкевич, а у некоторых людей присутствует добавочная спинномозговая артерия Депрож—Гуттерона, обеспечивающая кровоснабжение каудального отдела/конского хвоста спинного мозга.
Их функциональная недостаточность обуславливает медленное развитие сосудисто-мозговой недостаточности спинного мозга, клиническим проявлением которой является синдром перемежающейся хромоты, сопровождающийся слабостью ног и онемением, возникающий при ходьбе и исчезающий после незначительного отдыха (остановки). Наиболее тяжелым проявлением неврологических нарушений на этой стадии являются острые нарушения кровообращения спинного мозга по типу спинального ишемического инсульта.
Анализы и диагностика
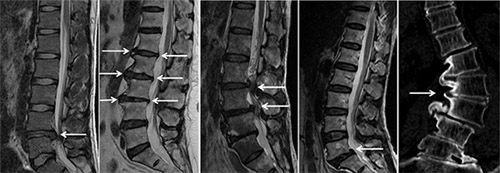
Диагностика пояснично-крестцового остеохондроза в большинстве случае не вызывает затруднений и базируется на анализе характера и локализации болевого синдрома и связью их с физическими нагрузками (история болезни), наличия триггерных болевых точек и симптомов натяжения. Из инструментальных методов ведущее значение отводится рентгенографии, компьютерной и магнитно-резонансной томографии (фото ниже). Для исключения соматической патологии (метастазы в позвоночник, мочекаменная болезнь, пиелонефрит) может назначаться общий/биохимический анализ крови и мочи.
Лечение остеохондроза пояснично-крестцового отдела позвоночника
Вопрос как лечить остеохондроз поясничного отдела относится к одним из наиболее часто задаваемых. Прежде всего, лечение дегенеративно–дистрофического поражения позвоночного столба должно быть поэтапным и комплексным, включающим лечение медикаментами, физиопроцедуры и при необходимости хирургические методы.
Медикаментозное лечение
При начальной стадии неврологических проявлениях остеохондроза пояснично-крестцового отдела (люмбалгия) в первую очередь следует обеспечить пациенту щадящий двигательный режим/иммобилизацию вовлеченных в патологический процесс позвоночно-двигательных сегментов. Как правило, на этом этапе проводится лечение в домашних условиях. Пребывание в постели при люмбалгии должно быть не мене 3-5 дней, после чего на протяжении 5-7 суток показано носить корсет/пояс во время ходьбы и при поездках.
На фоне коррекции двигательного режима проводится блокада болезненных/триггерных точек раствором Прокаина, Лидокаина или, как вариант, использование одного из этих препаратов совместно с Гидрокортизоном. Также показаны витамины В12. Препаратом с доказанной высокой эффективностью является Мильгамма, содержащая высокие дозировки трех активных препаратов (тиамина гидрохлорид, цианокобаламина гидрохлорид и пиридоксина гидрохлорид).
Также достаточно эффективным методом купирования невыраженного болевого синдрома является перидуральная/паравертебральная блокада при остеохондрозе пояснично-крестцового отдела.
 Лечение остеохондроза поясничного отдела позвоночника при выраженной боли дополняют уколы простых анальгетиков (Анальгин, Парацетамол) с переходом на таблетки или НПВП (Диклофенак, Мелоксикам, Лорноксикам, Ибупрофен, Целекоксиб, Нимесулид и др.). Эти лекарства оказывают комплексное воздействие (жаропонижающее, противовоспалительное, анальгезирующее), обусловленное подавлением синтеза фермента циклооксигеназы (ЦОГ–1/ЦОГ–2), ответственного за процессы трансформации арахидоновой кислоты в тромбоксан, простагландины, простациклин. При этом важно учитывать, что у пожилых людей и пациентов с факторами риска развития побочных эффектов использование НПВП следует проводить под «прикрытием» препаратов-гастропротекторов (Ранитидин, Омепразол), а после завершении курса уколов целесообразно перевести пациента на таблетированные формы (Нимесулид, Мелоксикам).
Лечение остеохондроза поясничного отдела позвоночника при выраженной боли дополняют уколы простых анальгетиков (Анальгин, Парацетамол) с переходом на таблетки или НПВП (Диклофенак, Мелоксикам, Лорноксикам, Ибупрофен, Целекоксиб, Нимесулид и др.). Эти лекарства оказывают комплексное воздействие (жаропонижающее, противовоспалительное, анальгезирующее), обусловленное подавлением синтеза фермента циклооксигеназы (ЦОГ–1/ЦОГ–2), ответственного за процессы трансформации арахидоновой кислоты в тромбоксан, простагландины, простациклин. При этом важно учитывать, что у пожилых людей и пациентов с факторами риска развития побочных эффектов использование НПВП следует проводить под «прикрытием» препаратов-гастропротекторов (Ранитидин, Омепразол), а после завершении курса уколов целесообразно перевести пациента на таблетированные формы (Нимесулид, Мелоксикам).
 Для локальной терапии могут использоваться мази, гели и кремы с обезболивающим действием (содержащие местно-раздражающие вещества и НПВП) — Фастум гель, Вольтарен, Кетонал, Нимид, Траумель, Долобене, Никофлекс мазь и др., которые наносятся 2-3 раза в день на область пораженного участка позвоночника. При этом, в качестве основы назначаются уколы при остеохондрозе поясничного отдела, а мази/кремы используются в качестве дополнительного средства. В случаях неэффективности указанных препаратов кратковременно может назначаться препараты-наркотические анальгетики (Трамадол сочетанно с Парацетамолом). Как правило, как свидетельствуют отзывы пациентов, этого достаточно, чтобы купировать болевой синдром в домашних условиях быстро.
Для локальной терапии могут использоваться мази, гели и кремы с обезболивающим действием (содержащие местно-раздражающие вещества и НПВП) — Фастум гель, Вольтарен, Кетонал, Нимид, Траумель, Долобене, Никофлекс мазь и др., которые наносятся 2-3 раза в день на область пораженного участка позвоночника. При этом, в качестве основы назначаются уколы при остеохондрозе поясничного отдела, а мази/кремы используются в качестве дополнительного средства. В случаях неэффективности указанных препаратов кратковременно может назначаться препараты-наркотические анальгетики (Трамадол сочетанно с Парацетамолом). Как правило, как свидетельствуют отзывы пациентов, этого достаточно, чтобы купировать болевой синдром в домашних условиях быстро.
При длительной миофасциальной боли медикаментозное лечение остеохондроза поясничного отдела позвоночника дополняется назначением миорелаксантов (Тизанидин, Мидокалм, Толперизон). По мнению многих авторов, при пролонгированном течении остеохондроза с неврологическими проявлениями предпочтение следует отдавать Тизанидину, поскольку при сниженном мышечном тонусе на фоне его приема не происходит снижение мышечной силы.
Также Тизанидин оказывает и гастропротективное действие, что позволяет его комбинировать с НПВП. При пролонгированном болевом синдроме, показаны наряду с НПВП короткие курсы кортикостероидов (Метилпреднизолон), фонофорез с гидрокортизоном. Также, рекомендуется с первых дней заболевания назначать на длительный срок (1-2 месяца) хондропротекторы внутрь для восстановления хрящевой ткани (Артрон комплекс, Хондроитин сульфат, Глюкозамин, Артра, Терафлекс и др.).
По мере уменьшения болевого синдрома постепенно расширяется двигательный режим, однако, рекомендуется еще некоторое время избегать резких движений, в частности, вращений позвоночника и наклонов. Для этого пациента необходимо обучить выполнению ряда движений без существенного повышения нагрузки на позвоночный столб. Как свидетельствуют отзывы о лечении остеохондроза пояснично-крестцового отдела позвоночника, на этой стадии удается купировать болевой синдром и ликвидировать (если имеют место) мышечно–тонические расстройства.
Лечение поясничного остеохондроза с неврологическими проявлениями на корешковой стадии проводится по аналогичной схеме, однако сроки лечения продлеваются в среднем до 1,5-2 месяцев. При этом, должен быть более длительным постельный режим, а по возможности нужно целесообразно проводить лечение в условиях неврологического стационара. Наряду с перидуральными/паравертебральными блокадами проводится энергичное лечение анальгетиками, НПВП, назначаются сосудистые препараты (Пентоксифиллин, Продектин, Актовегин). В тяжелых случаях — 3-5-дневный курс кортикостероидов. При затяжном течении у пациента могут развиваться тревожно-депрессивных симптомы и соответственно необходима коррекция психоэмоционального состояния путем назначения антидепрессивных препаратов — Миансерин (Леривон), Амитриптилин, Тианептин (Коаксил) и др.
При лечении заболевания могут широко использоваться немедикаментозные методы (физиотерапевтические методы), а в восстановительной период — лечебная физкультура и массаж.
Процедуры и операции
В лечении поясничного остеохондроза широко используется физиотерапия: ультрафонофорез/электрофорез с лекарственными препаратами (в том числе анальгетики и спазмолитики) гальваническими/импульсными токами; электронейромиостимуляция; УВЧ; лазеротерапия; магнитотерапия; КВЧ (крайне высокочастотная терапия); СВЧ (сверхвысокочастотная терапия); ударно-волновая терапия, иглорефлексотерапия.
В острый период рекомендуется соблюдение двигательного (ортопедического) режима с ношением поясничного стабилизирующего корсета. Лечебная физкультура при остеохондрозе поясничного отдела позвоночника в остром периоде носит преимущественно общеукрепляющий характер. В этом периоде следует ограничить/исключить физические упражнения по амплитуде, вызывающие боль или мышечное напряжение. Заниматься «через боль» категорически запрещается, упражнения должны выполняться очень медленно с повтором по 8-10 раз. Также важно не допускать увеличения поясничного лордоза при движениях ногами, что может вызвать усиление боли. На следующем этапе острого периода по мере уменьшения боли можно включать постепенно изометрические упражнения для больших ягодичных мышц и брюшного пресса.
При стихании болей увеличиваются возможности и включаются в комплекс обще развивающие/специальные физические упражнения. Кроме упражнений на увеличение силы разгибателей бедра и брюшного пресса включаются упражнения, увеличивающие силу мышц спины и со сгибанием в поясничном отделе позвоночника. Которые выполняются в среднем темпе по 15-20 повторений. Следует отдавать отчет, что зарядка при остеохондрозе поясничного отдела должна быть регулярной, а не от случая к случаю.
Упражнения при остеохондрозе поясничного отдела позвоночника в периоде ремиссии направлены преимущественно на укрепление мышечного корсета этой зоны и увеличение подвижности позвоночного столба, однако, они должны выполняться крайне осторожно. Количество повторений упражнений этого периода можно увеличивать до 50-100 раз. Важной задачей является формирование автоматизма мышц в поддержании специфической осанки в любом положении (стоя/сидя, при ходьбе).
ЛФК при остеохондрозе поясничного отдела позвоночника можно проводить в бассейне (в воде, но она лишь дополняет основные «сухие» занятия). Из других методов ЛФК крайне полезными являются: плавание, которое часто рассматривается как «самая эффективная физиотерапия при пояснично-крестцовом остеохондрозе», а также бегущая дорожка, терренкур, лыжи, велоэргометр, упражнения с резиновым бинтом. Заниматься такими видами спорта как волейбол, большой/малый теннис, ритмической гимнастикой не рекомендуется из-за множества резких движений, которые могут спровоцировать обострение заболевания.
Зарядка с гантелями выполняется лишь в положении лежа (на спине) для исключения вертикальных нагрузок на позвоночный столб. Следует помнить, что при выборе физических упражнений частая/постоянная перегрузка/микротравма позвоночника или некоординированные толчки и движения по оси позвоночника создают риск разрыва дегенерированного диска и очередного обострения боли.
Чрезвычайно полезным занятием для позвоночника может быть йога, однако многие йога-упражнения являются довольно сложными и должны выполняться исключительно под руководством и наблюдением инструктора.
Оптимальным вариантом на первых порах будет, если лечебная гимнастика при остеохондрозе поясничного отдела позвоночника проводится в специализированном кабинете, где врач ЛФК покажет вам комплекс упражнений, которые затем можно будет выполнять в домашних условиях.
Эти упражнения выполняются как утренняя гимнастика при остеохондрозе. Не следует искать различного рода видео ЛФК или лечебной гимнастики, видео при остеохондрозе, поскольку видео не позволяет сформировать правильную биомеханику упражнения и может стать причиной обострения. Не менее широко используется и медицинский массаж (ручной, подводный, вакуумный, гидромассаж). Массаж при остеохондрозе поясничного отдела позволяет снять/уменьшить болевые ощущения, устранить напряжение мышц этой зоны, восстановить подвижность позвоночника.
Операционное лечение проводится в случаях значительного сдавления спинного мозга и направлено на декомпрессию спинномозгового канала. Включает различные виды оперативного вмешательства: удаление грыжи межпозвонкового диска, проведение микродискэктомии, лазерной реконструкции диска, пункционной валоризации диска, замены межпозвоночного диска имплантатом, операции по стабилизации позвоночного сегмента.
Доктора
Лекарства
- Анальгетики (Новокаин, Лидокаин, Анальгин, Парацетамол).
- Хондропротекторы (Терафлекс, Артра, Глюкозамин, Хондроитин сульфат).
- Гастропротекторы (Ранитидин, Омепразол).
- Наркотические анальгетики (Трамадол).
- Витамины (Мильгамма).
- НПВП (Ибупрофен, Кетопрофен, Кеторолак, Диклофенак, Целекоксиб, Мелоксикам, Напроксен, Пироксикам, Лорноксикам, Нимесулид).
- Миорелаксанты (Сирдалуд, Мидокалм, Толперизон, Баклосан, Тизанидин).
- Кортикостероидные препараты (Гидрокортизон, Дексаметазон).
Диета

Диета при остеохондрозе
- Эффективность: нет данных
- Сроки: постоянно
- Стоимость продуктов: 1450-1780 рублей в неделю
Для пациентов с пояснично-крестцовым остеохондрозом рекомендовано соблюдать Диету при остеохондрозе, предусматривающей включение в рацион питания натуральных продуктов с ограничением блюд на основе концентрированных бульонов, жирных/копченых мясопродуктов и рыбы, консервов и тугоплавких жиров, черного крепкого чая/кофе. В основе питания должны быть продукты, содержащие различные витамины и минеральные элементы и особенно важно, натуральные хондопротекторы (мясо кур, твердый сыр, хрящи, красная рыба, говядина и др.).
Профилактика
Профилактические мероприятия можно разделить на две категории.
Первичная профилактика пояснично-крестцового остеохондроза
Должна начинаться с детского/юношеского возраста (до окончания развития позвоночно-двигательного сегмента и фиксации в лимбусе фиброзного конца, которое заканчивается в 7-20 лет). Важно сформировать у подростков хороший мышечный корсет за счет сбалансированного развития брюшного пресса и мышц спины, а также стереотипы физиологически правильного выполнения физических упражнений для разных групп мышц и поддержания осанки. По возможности следует избегать высоких физических нагрузок, особенно рывковых, поднятия тяжестей при наклоне вперед, бесконтрольных занятия с отягощением, частых динамичных с большой амплитудой наклонов вперед при выполнении гимнастических упражнений. Особенно важно сведение к минимуму у подростков монотонных видов деятельности, а также работы за компьютером в фиксированных позах.
Вторичная профилактика
Направлена на предупреждение обострений остеохондроза и включает выполнение ряда требований:
- Необходимо часто менять положение своего тела. т. е не находится слишком долго в положении стоя или сидя.
- Избегать местного/общего переохлаждения и сквозняков, а также местного перегрева (в горячей ванне), при котором происходит расслабление мышц позвоночника, что временно ослабляет мышечный корсет.
- Правильно поднимать тяжести: не наклоняться вперед при подъеме предметов с пола, а согнув ноги в коленях приседать, при этом начальная фаза происходит при прямой спине (в состоянии поясничного лордоза) и обеспечивается за счет разгибания ног, а не за счет напряжения мышц поясничного отдела и разгибания в пояснице. При наклонах, подъеме тяжестей/наклонах важно исключить рывковые движения. При выполнении работы, связанной с подъемом/переноской тяжестей, необходимо использовать специальный корсет или широкий пояс.
- Избегать деятельность, сочетающую скручивание позвоночника и динамическое напряжение мышц, которая является чрезвычайно травмоопасной для позвоночника даже при незначительных нагрузках.
- Сидеть за столом в правильной позе, то есть, с сохранением естественного лордоза в области поясницы, поскольку в этом положении нагрузка на межпозвоночные диски минимальная. При длительном сидении следует чередовать разные положения посадки (заднее, переднее и промежуточное положение), избегать фиксирования позвоночника в одном положении, а также не вставать очень резко.
- При стоянии у рабочего/кухонного стола/умывальника следует поддерживать туловище в вертикальном положении и вперед не наклоняться. Для этого рекомендуется согнутую в коленном суставе одну ногу, поставить впереди другой ноги.
- Соблюдать гигиену своего рабочего места (индивидуальный подбор высоты стола, верстака, стула, использование в автомобиле специального сиденья и др.).
- Постоянно (циклами) выполнять специальные упражнения по укреплению мышц спины, брюшного пресса, рук и ног.
Последствия и осложнения
При отсутствии адекватного лечения остеохондроз может трансформироваться в спондилоартроз или его течение может сопровождаться осложнениями в виде грыжи диска, парезом конечностей, искривлением позвоночного столба и потерей подвижности.
Прогноз
При своевременном и адекватном лечении прогноз благоприятный. Ухудшает прогноз появление латеральной грыжи диска L-S1 с ранним вовлечением в патологический процесс корешка и последующее формирование радикулопатии. Прогноз резко ухудшается при остром развитии у синдромов сдавления спинного мозга/конского хвоста с парезами в ногах, нарушениями тазовых функций, выпадениями чувствительности, при этом, прогноз будет улучшаться, чем раньше устранена компрессия (грыжевой секвестр).
Список источников
- Грачев Ю.В., Шмырев В.Н. Вертебральная поясничная боль: полифакторное происхождение, симптоматология, принципы лечения // Лечащий врач. 2008 № 5. с. 6–10.
- Абдухаликов O.K. Дифференцированный подход к лечению поясничного остеохондроза Текст. / O.K. Абдухаликов, Ф.Н. Ташланов, А.Р. Кадыров // Сб. тезисов докладов 8-го съезда травматологов-ортопедов России. Самара, 2006. – 660 с.
- Кукушкин М. Л. Комплексная терапия боли в пояснично-крестцовой области. //Лечение нервных болезней. - №2. -2008. - C.59.
- Жулев Н. М. Остеохондроз позвоночника: руководство для врачей / Н.М. Жулев, Ю.Д. Бадзгарадзе, С.Н. Жулев. – СПб.: Лань, 2001.– 592 с.
- Продан А. И. Дегенеративные заболевания позвоночника / А. И. Продан, В. А. Радченко, И.А. Корж. – Харьков: ИПП «Контраст», 2009.– 272 с.




 Диклофенак
Диклофенак Лидокаин
Лидокаин Анальгин
Анальгин Мелоксикам
Мелоксикам Мидокалм
Мидокалм Терафлекс
Терафлекс Кетопрофен
Кетопрофен Дексаметазон
Дексаметазон Глюкозамин
Глюкозамин Гидрокортизон
Гидрокортизон














Последние комментарии
Сергей: Здраствуйте! Подскажите где можно достать этот препарат Денебол гель?
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...