Ахондроплазия, карликовость
Общие сведения
Рост — один из показателей, который характеризует здоровье ребенка, и он сопряжен с некоторыми заболеваниями. Патология роста у детей занимает ведущее место среди эндокринной патологии. Причины задержки роста разнообразны — она является признаком некоторых наследственных, эндокринных и соматических заболеваний. Карликовость — наиболее тяжелая форма задержки роста, связанная с дефицитом гомона роста. Википедия дает следующее определение карликовости: «…это аномально низкий рост человека (меньше 140 см), что связано с недостатком гормона роста (или нарушением его структуры) и нарушением формирования скелета.
Основным эффектом этого гормона является активация анаболических процессов и роста, увеличение мышечной массы, повышение абсорбции кальция, усиление физической активности. Гормон роста влияет и на другие процессы, способствующие увеличению роста. Низкорослость у взрослого считается в том случае, если рост при отсутствии лечения у мужчин до 130 см, а у женщин до 120 см. Проблемы пациентов с недостаточностью соматотропного гормона не ограничиваются одним ростом. Доказано, что эти лица стареют раньше сверстников и у них отмечается повышенный риск сердечно-сосудистых заболеваний. Поэтому карликовость у детей — это проблема, с которой нужно бороться с детского возраста.
Патогенез
Рост и развитие детей определяются экзогенными и эндогенными факторами и регулируются гормональной системой. Во внутриутробном развитии регулирующее влияние имеют генетические факторы, а после рождения ведущую роль играют гормоны. Почти все гормоны участвуют в процессах роста непосредственно или опосредованно. До трех лет ведущее значение придается гормонам щитовидной железы, которые влияют на линейный рост и дифференцировку тканей. С 3 лет до полового созревания ведущим является соматотропный гормон, усиливающий деление клеток (преимущественно хрящевых). До полового созревания на рост также влияет инсулин, но его влияние невелико (он усиливает действие гормона роста). С началом полового созревания рост увеличивается под воздействием половых гормонов (большей частью за счет андрогенов), но они больше ускоряют дифференцировку кости, чем рост. При нарушении любого звена, регулирующего рост, появляются нарушения роста и развития детей, а также нарушается половое развитие.
Безусловно, ключевым является гормон роста, а также тканевой ростовой фактор (или инсулиноподобный фактор роста). Синтез гормона осуществляются клетками гипофиза, а секреция регулируется гипоталамусом через рилизинг-гормоны — стимулирующий или подавляющий. Именно с ними связан пульсирующий характер секреции это гормона, которая колеблется в течение суток. Самые высокие уровни гормона роста отмечаются ночью — в это время выделяется 70% его суточного количества. В регуляции секреции участвуют многие активные вещества — серотонин, цитокины, допамин, гистамин, глюкагон, норэпинефрин, кальцитонин. На уровне тканей регуляция осуществляется ИФР (инсулиноподобными факторами роста), точкой приложения которых — эпифизы костей. При участии ИФР происходит разрастание хондроцитов увеличивается линейный рост.
В целом, дефицит гормона роста обусловлен:
- полным отсутствием секреции;
- частичным отсутствием секреции;
- секрецией патологического (аномального по строению) гормона;
- снижением инсулиноподобных факторов роста или нечувствительностью к ним тканей.
Дефицит гормона роста бывает изолированным или сочетается с недостаточностью других гормонов гипофиза (пангипопитуитаризм — выпадение всех функций аденогипофиза).
При большинстве хондродисплазий, которые относятся к патологии костного скелета и сопровождаются низкорослостью, определяется дефект белков: матрилина, коллагена, а также олигомерного протеина, которые составляют хрящевую ткань. При их недостаточной выработке или патологическом строении, что связано с мутациями генов, будет дефект структуры и развития хрящей. При хондродисплазиях появляются типичные деформации конечностей и их укорочение, которые сочетаются с нарушением энхондрального окостенения (процесс развития костей и их линейный рост). Ряд хондродиспалазий проявляется разрастанием костных выступов, которые называются экзостозы.
Классификация
Различают варианты соматотропной недостаточности:
- Идиопатическая. Встречается чаще и при этой форме нет признаков повреждения ЦНС, патологический процесс связан с нарушением функции гипоталамических структур. У мальчиков эта форма встречается в 3 раза чаще.
- Органическая. Отмечаются врожденные или приобретенные дефекты гипоталамуса и гипофиза. Наиболее часто выявляется врожденная опухоль (краниофарингеома). При органическом варианте дополнительно отмечается неврологическая симптоматика: ухудшение зрения и ограничение полей зрения, повышение внутричерепного давления. При прогрессировании процесса выпадает функция гормонов (щитовидной железы, надпочечников и половых гормонов), характерен несахарный диабет.
Соматотропная недостаточность бывает:
- Врожденной.
- Приобретенной (после рождения в любое время).
Гормон роста секретируется в передней доле аденогипофиза. Ген, который отвечает за синтез этого гормона, локализован в 17-й хромосоме (17q 22-24). Как мы выяснили, соматотропная недостаточность проявляется карликовостью, которая бывает пропорциональная и непропорциональная. При пропорциональной тело нормальных пропорций, но они уменьшенные. При непропорциональной пропорции нарушены.
Пропорциональная карликовость наблюдается при:
- гипофизарном нанизме;
- тиреогенном;
- надпочечниковом;
- инфантильном типе, связанном с воздействием токсинов;
- быстром половом созревании, поскольку зоны роста раньше положенного времени закрываются.
Непропорциональная карликовость отмечается при:
- рахитическом нанизме;
- хондродистрофическом.
Факторы задержки роста действуют с зачатия до прекращения роста (до 20–23 лет). Если нарушения возникают во время беременности, отмечается внутриутробная задержка роста и после рождения у ребенка выявляется примордиальная (врожденная) карликовость.
Внутриутробная задержка роста определяется на несоответствии веса и роста при рождении срокам беременности. Доношенные новорожденные имеют небольшой рост и вес и на всех этапах жизни они могут отставать от своих сверстников и в будущем остаются низкорослыми. Уровень гормона роста в норме в отличие от эндокринно-обусловленной задержки роста. У этих детей костный возраст соответствует хронологическому, а половое созревание наступает в правильные сроки.
Факторы риска этой патологии: многоплодная беременность, внутриутробная инфекция, токсикоз, курение, плохое питание во время беременности, гипертензия, краснуха, сифилис, токсоплазмоз, цитомегалия. Внутриутробная задержка роста — проявление «фетального алкогольного синдрома», который характерен для детей, матери которых страдают хроническим алкоголизмом. Примордиальная карликовость может быть составляющей наследственных генетических синдромов (например, Рассела-Сильвера). Отдельно выделяется очень редкая врожденная патология — зародышевая карликовость, при которой дети имеют очень маленький рост и вес, множественные патологии и дефекты, значительно отстают в развитии и не доживают до 5 лет.
Рассмотрим часто встречающиеся формы задержки роста.
Гипофизарный нанизм (синонимы карликовость, микросомия) развивается при первичной недостаточности гормона роста. Для этого заболевания характерна пропорциональная задержка роста. Новорожденные, у которых в последствии развивается гипофизарная карликовость, не отличаются от здоровых, так как дефицит гормона роста внутриутробно не вызывает задержку роста. Ее замечают на втором году при динамическом наблюдении за ребенком. Темпы роста постепенно ухудшаются, а после 4 лет прибавка роста составляет только 2 см. Костный возраст отстает от хронологического, «зоны роста» открыты даже у взрослых. В 5-летнем возрасте отставание наиболее выражено. Дети растут очень медленно. При этом на фоне отставания в росте у ребенка отмечается пропорциональная карликовость (то есть он имеет нормальные пропорции). Часто у детей бывает избыточный вес, жир откладывается равномерно, волосы тонкие, а кожа сухая с желтым оттенком. Кости лица недоразвиты, западает переносица. Внутренние органы имеют меньшие размеры, чем у здоровых детей. Половое развитие значительно задерживается. Большая часть детей имеет дефицит гонадотропинов, тиреотропного и адренокортикотропного гормона, а также инсулина.
Соматогенный нанизм — это карликовость, связанная с общими заболеваниями внутренних органов. Эта форма бывает у болеющих детей, хронической пневмонии, почечной недостаточности, бронхиальной астме, врожденных пороках сердца и инфекционных заболеваниях. Причиной этого могут быть различные патогенетические факторы – тканевая гипоксия, нарушение транспорта питательных веществ, снижение чувствительности к гормону роста и/или ростовым факторам и секреции этих гормонов.
Во многих случаях соматогенной карликовости задержка роста связана с дефицитом белка, азотемией, ацидозом. У больных с целиакией, язвенным колитом и болезнью Крона нарушается кишечное всасывание, усиливается потеря белка, в организм не поступают микроэлементы и аминокислоты, что вызывает нарушение синтеза инсулиноподобных факторов роста. Белковое голодание сказывается на периодах вытяжения роста — 5-7 лет и 11–16 лет (у детей отсутствует ускорение роста в эти периоды). Назначение при целиакии безглютеновой диеты с параллельным адекватным питанием нормализует рост. При соматогенной задержке наступает функциональная недостаточность гипофиза, поэтому уровень соматотропного гормона имеет нижнюю границу нормы.
Нанизм на фоне дефицита гормонов щитовидной железы (тиреоидный нанизм) развивается при гипотиреозе и от тяжести его зависит степень задержки развития ребёнка. У большинства отставание заметно после прекращения вскармливания грудью. Тиреоидные гормоны регулируют секрецию гормона роста, поэтому при их снижении отмечается недостаточность и гормона роста. Однако при своевременном лечении гипотиреоза уровень последнего нормализуется. В связи с этим важно выявлять врожденную форму гипотиреоза, которая проявляется в первые недели после рождения. При несвоевременном выявлении заболевания дети начинают поздно ходить, у них поздно прорезываются зубы, костный возраст отстает на 3–5 лет от паспортного, рос маленький, а пропорции тела как при хондродистрофии.
Тиреоидные гормоны производят анаболический эффект (вызывают рост мышц) и в большей степени оказывают влияние на созревание костной ткани и рост ее в ширину, чем в длину. Поэтому у ребенка отмечается диспропорциональное развитие. У него одутловатое лицо, язык большой и толстый, голос низкий, отмечается заторможенность. При длительной нехватке тиреоидных гормонов и отсутствии лечения появляются изменения в ЦНС — развивается умственная отсталость. В дальнейшем развивается гипоплазия половых желез. Определение функциональной активности щитовидной железы является обязательным для всех детей с задержкой роста.
К заболеваниям, которые сопровождаются нарушением роста, относятся также болезни костной системы: ахондроплазия, гипохондроплазия, несовершенный остеогенез. Это различные формы дисплазий, связанные с нарушением развития хряща. Хондродистрофия — объединяет несколько врожденных генетических заболеваний, для которых характерна задержка роста и непропорциональное развитие скелета — любая хондродистрофия характеризуется укорочением конечностей. Рост детей замедляется из-за нарушения энхондрального окостенения длинных костей (больше плечевых, бедренных, большеберцовых). Энхондральное окостенение — это процесс развития и линейного роста костей. В трубчатых костях имеются ростовые пластинки, за счет которых происходит рост кости и конечности
Ахондроплазия — наиболее частая форма хондродистрофий, проявляющаяся низком ростом и непропорциональным укорочением рук и ног. Во взрослом возрасте рост у человека только 120–130 см. Причина этого заболевания — мутация гена FGFR3 (он отвечает за рост хряща и окостенение), поэтому рост хряща подавляется. В 80% случаев ахондроплазия связана с мутацией, происходящей в сперматозоиде или яйцеклетке. Считается, что отцовство после 40 лет значительно увеличивает риск заболевания.
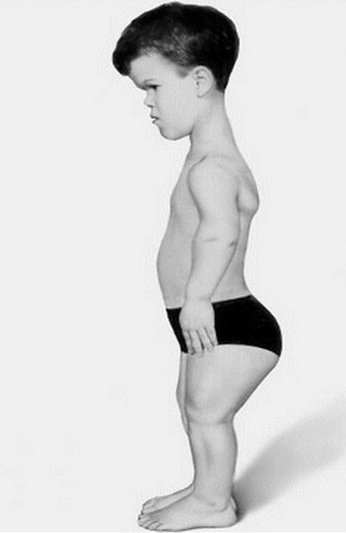 Дети, у которых хондродистрофия, имеют характерный вид: нормальное туловище, низкий рост большая голова с выпуклыми лобными и теменными костями, уплощенный нос, укороченные конечности, ноги и позвоночник деформированы. Роднички закрываются поздно, ходить дети начинают с задержкой. Мышцы развиты хорошо, половое развитие в норме, патологии нервной системы нет, поэтому интеллект сохранен.
Дети, у которых хондродистрофия, имеют характерный вид: нормальное туловище, низкий рост большая голова с выпуклыми лобными и теменными костями, уплощенный нос, укороченные конечности, ноги и позвоночник деформированы. Роднички закрываются поздно, ходить дети начинают с задержкой. Мышцы развиты хорошо, половое развитие в норме, патологии нервной системы нет, поэтому интеллект сохранен.
Еще одним видом нарушений развития костного скелета является экзостозная хондродисплазия — это костно-хрящевое разрастание, которое бывает линейным, конусовидным или шаровидным. Костно-хрящевые разрастания появляются в 4–6 лет и могут быть незначительными, которые расцениваются как косметический дефект, и выраженными, которые обезображивают больного и вызывают нарушения функции суставов.
Множественная экзостозная хондродисплазия является наследственной. Проявляется деформацией и укорочением всех костей, что связано с ослаблением ростковой зоны, ее дистрофией или деструкцией.
 Укорочение костей нижних конечностей влияет на рост ребенка. При быстро разрастающихся экзостозах размер их увеличивается за короткое время. В образовании превалирует хрящевая ткань, беспокоит боль, сдавливаются сосуды и нервы, нарушается функция суставов. Некоторые врачи предлагают выполнять операцию после завершения роста скелета. Большинство рекомендуют операции сразу при появлении деформаций и осложнений. Обязательное условие для вмешательства — отсутствие связи разрастания с зоной роста.
Укорочение костей нижних конечностей влияет на рост ребенка. При быстро разрастающихся экзостозах размер их увеличивается за короткое время. В образовании превалирует хрящевая ткань, беспокоит боль, сдавливаются сосуды и нервы, нарушается функция суставов. Некоторые врачи предлагают выполнять операцию после завершения роста скелета. Большинство рекомендуют операции сразу при появлении деформаций и осложнений. Обязательное условие для вмешательства — отсутствие связи разрастания с зоной роста.
Синдром Ларона характеризуется нечувствительностью тканей к гормону роста, но причина неизвестна. Возможно, это связано с дефектом рецептора гормона роста и мутацией генов инсулиноподобных факторов роста. В любом случае введение гормона роста не стимулирует рост и не вызывает повышение инсулина.
 Дети рождаются с нормальным весом, но с незначительно уменьшенным ростом.
Дети рождаются с нормальным весом, но с незначительно уменьшенным ростом.
Пропорциональное отставание появляется в первые месяцы жизни, а потом прогрессирует. Синдром Ларона имеет характерные внешние проявления: повышенный вес, низкий рост, высокий голос, частые приступы гипогликемии, медленное развитие моторики, редкие волосы, кукольное лицо и выступающий лоб, задержка полового развития. Все эти внешние черты придают детям облик купидона. При этом больные фертильны и интеллект их сохранен. В анализах определяется высокие значения соматотропного гормона.
Причины
Причины карликовости разнообразны и в большинстве случаев они связаны с дефицитом гормона роста.
- Идиопатический дефицит соматотропного гормона. Это классическая форма заболевания.
- Врожденная форма, связанная с различными факторами, вызывающими патологию гипофиза и гипоталамуса (врожденная аплазия гипофиза, аномалия сосудов головного мозга, арахноидальные кисты), пренатальная инфекция (краснуха). Генетическую природу дефицита соматотропного гормона подозревают у ребенка, если есть семейный анамнез, рано отмечается задержка роста, близкородственный брак.
- Опухоли гипоталамуса и гипофиза.
- Травма головы.
- Инфекция нервной системы.
- Гранулематоз.
- Гипотиреоз.
- Гипогонадизмом.
Отрицательно сказываются на росте недостаточное питание, дефицит витаминов, хронические заболевания.
Симптомы карликовости
Основной симптом — низкий рост при правильных или нарушенных пропорциях. У таких детей маленькое округлое лицо (кукольное лицо), выступающий лоб и приплюснутая спинка носа. Отмечается замедленное окостенение и неправильное развитие зубов. У них слабые мышцы, а подкожный жировой слой может быть развит слабо, либо избыточно — в таких случаях жир откладывается на бедрах и животе. Кожа очень тонкая, сухая и имеет нездоровый оттенок, вторичное оволосение отсутствует и половые органы недоразвиты. При опухоли гипофиза отмечается нарушение зрения. Больные рано стареют и у них есть предрасположенность к сердечно-сосудистым заболеваниям.
При рождении вес и рост не отличаются от роста и веса здоровых. Признаки карликовости появляются на втором году жизни, когда родители и врач замечают прибавление в росте всего 3-4 см каждый год (в норме 7–8 см в год). Темпы роста замедляются и в 4–5 лет дети подрастают всего на 2 см. Также при дефиците гормона роста имеется склонность к снижению сахара в крови (гипогликемическое состояние). У некоторых детей гипогликемия — первый признак заболевания, который появляется с рождения. Не исключается у таких детей врожденный гипотиреоз, признаки которого: вялость, редкий пульс, позднее появление зубов, сухость кожи, запоры, а также дефицит гонадотропных гормонов. У мальчиков уже при рождении имеются признаки их дефицита — маленький и недоразвитый половой член, крипторхизм. У взрослых больных отмечается абдоминальное ожирение, остеопороз, уменьшение мышечной массы, ранний атеросклероз, низкая физическая активность.
Анализы и диагностика
- С рождения ребенка ведется наблюдение за ростом и его прибавкой. При его замедлении сначала исключают дефицитные состояния — дефицит белка в питании железа, витамина D.
- Определение уровня тиреотропного гормона и Т4 для исключения нарушений функции щитовидной железы.
- Определение кортизола и АКТГ для проверки функции надпочечников.
- Определение уровня инсулиноподобного фактора роста. Это является скрининговым тестом, по которому можно заподозрить недостаточность гормона роста. При высоком уровне гормона роста, но наличии низкорослости, подозревают синдром Ларона, который подтверждается снижением соматомедина (ИФР-1).
- Исследование уровня ГР. Определение базального уровня дает мало формации, поскольку низкий уровень гормона роста не доказывает его дефицит. Это связано с тем, что данный гормон выделяется эпизодически, а в промежутках могут быть нулевые концентрации. Поэтому, если подозревается его дефицит, проводятся стимуляционные пробы натощак. Из провокаторов применяют инсулин, L-аргинин, L-DOPA. При этом больным выполняется 2–3 стимуляционных теста. Частичный дефицит гормона устанавливается, если после стимуляции концентрация его меньше 10 нг/мл, при тотальном дефиците уровень гормона составляет меньше 7 нг/мл. Из нефармакологических тестов используется проба с физической нагрузкой (проводят у старших детей) и регистрацию гормона во время сна (23 и 1 час ночи) и для сравнения утром натощак.
- У девочек с низкорослостью исследуют кариотип для выявления синдрома Шерешевского-Тернера.
- Рентгенография турецкого седла. Если размеры этого образования увеличены, предполагается опухоль.
- Рентгенография кистей. Это обследование определяет «костный» возраст. Значительное замедление окостенения выявляют при гипофизарном нанизме.
- КТ или МРТ. Эти методы обнаруживают опухоли и различные дефекты гипоталамо-гипофизарной области при органическом варианте заболевания. МРТ головного мозга назначают при синдроме Шерешевского-Тернера и нейрофиброматозе 1 типа. Контрольное исследование проводится после лечения опухоли головного мозга.
- Генетические методы выявляют патологию гена гормона роста, что уточняет причину недостаточности гормона роста. Также проводится генетический анализ на ахондроплазию, который предусматривает исследование мутаций в гене FGFR3. Мутации в этом гене вызывают и многие другие заболевания.
Лечение
Для достижения оптимального роста важно:
- ранняя диагностика недостаточности гормона роста;
- начало лечения в самые ранние сроки;
- выбор правильной дозы препарата;
- выполнение больным рекомендаций доктора.
Известно, что при рано начатом лечении достигаются прогнозируемые, с генетической точки зрения, показатели роста. Обычная доза препаратов гормона роста составляет 25–50 мкг на кг веса, которую вводят ежедневно вечером. При лечении обязательно контролируют показатели роста, скорость роста, гормоны (кортизол, тироксин крови), показатели липидного обмена и уровень глюкозы.
Лечение прекращается, если закрылись «зоны роста» или достигнут желаемый рост. Некоторые рекомендуют прекратить лечение, если достигается костный возраст 14 лет (для девочек) и 16 лет (для мальчиков). Другие врачи рекомендуют продолжать лечение в течение 2-х лет в заместительной дозе, чтобы получить максимальный эффект на метаболическом уровне. Побочные реакции при применении препаратов гормона роста встречаются редко — это может быть задержка жидкости, повышение внутричерепного давления, гинекомастия в период пубертата, боли в суставах. При появлении нежелательных реакция дозу на время снижают или прекращают лечение.
Введение препаратов соматотропного гормона применяется и при прочих состояниях, которые проявляются низкорослостью. Например, синдром Тернера, почечная недостаточность, хондродисплазия, рождение с небольшим весом и ростом, синдром Прадера-Вилли. Лечение во всех этих случаях благоприятно влияет на конечный рост, на метаболизм кости и конституцию тела.
Существует большой выбор препаратов, который может порекомендовать врач. При приеме Генотропина отмечаются высокие темпы роста — дети подрастали на 8—12 см в год. При заместительной терапии дети 1–2 лет достигают нормального по возрасту роста за 5 лет постоянного лечения. Эффект препаратов проявляется активизацией анаболизма, усилением линейного роста, повышением активности, наращиванием мышц и улучшением сократимости сердечной мышцы. Препараты положительно влияют на интеллект и психическое состояние.
Помимо гормона роста при лечении гипофизарной карликовости применяют анаболические гормоны, которые стимулируют выработку соматотропного гормона и образование белков в организме. Лечение анаболиками начинают с 5–7 лет и длится это несколько лет, но препараты периодически меняются. Для стимуляции половых желез с 16 лет назначается хорионический гонадотропин и андрогены юношам, а девушкам — небольшая доза эстрогенов.
При закрытии зон роста больные постоянно принимают половые гормоны: женщины — комбинированные эстрогенгестагенные препараты и пролонгированные андрогены мужчинам.
При гипотиреозе показан прием L–тироксина, при гипофункции надпочечников применяются глюкокортикостероиды, а при недостаточности соматолиберина (гормон гипоталамуса, который усиливает секрецию соматотропина гипофизом) — синтетические аналоги (Серморелин, Тесаморелин). Больные с органической формой недостаточности при краниофарингеоме рекомендуют нейрохирургическое лечение — удаление опухоли и иногда проводится лучевая терапия.
Хондродисплазия у детей не лечится и является в настоящее время неразрешенной проблемой. Консервативное лечение отсутствуют. Ортопедические операции (остеотомии) устраняют деформации, а попытки увеличить рост удлинением ног не дают особого эффекта, поскольку возможно увеличение только на 8—10 см.
Доктора
Лекарства
- Препараты соматотропного гормона: Генотропин, Джинтропин, Динатроп, Омнитроп, Растан.
- Гормоны щитовидной железы: Эутирокс, L-тироксин, Баготирокс, L-тироксин Реневал.
Диета

Диета 15 стол
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1600-1800 рублей в неделю
Питание больных с данной патологией должно быть полноценным с высоким содержанием белка (мясо, сыр, молоко, творог, рыба, курица) и витаминов. Рекомендуется дополнительный прием витаминов D и А и минералов (особенно фосфора и кальция).
Профилактика
Профилактика гипофизарной карликовости заключается в предупреждении у детей нейроинфекций, травм головы, интоксикаций, инфекций у беременных, а также в недопущении травм в родах. При планировании беременности мать и отец, в семьях которых в роду были случаи гипофизарной карликовости или хондродисплазий, должны пройти генетическую консультацию и обследование.
При некоторых заболеваниях, проявляющихся карликовостью, возможна пренатальная диагностика. В основном это грубые пороки развития — танатофорная карликовость (синоним летальная карликовость), несовершенный остеогенез, синдром Шерешевского Тернера. Для диагностики этих патологий проводится биопсия ворсин хориона и последующим генетическим исследованием.
Последствия и осложнения
Врожденная гипофизарная карликовость, особенно в случае панпитуитаризма (снижение выработки нескольких гормонов гипофиза) имеет много осложнений и последствий для ребенка:
- гипогликемические состояния;
- несахарный диабет;
- гипотиреоз;
- недоразвитие органов с нарушением их функции;
- половое недоразвитие;
- нарушение зрения;
- риск сердечно-сосудистых заболеваний, приводящих к смерти;
- необратимые нарушения психического и интеллектуального развития.
К последствиям хондодисплазий относят:
- деформации конечностей;
- контрактуры суставов;
- искривление позвоночника (кифосколиоз, лордоз);
- неврологические нарушения при сдавлении спинного мозга (нарушения чувствительности, парезы, тазовые расстройства);
- деформация грудной клетки и развитие дыхательной недостаточности.
Прогноз
Если заместительная терапия не начата вовремя, гипофизарная карликовость имеет неблагоприятный прогноз. Дети отстают в физическом развитии и у них отсутствуют шансы вести полноценную жизнь. Взрослые стареют раньше своих сверстников и имеют высокий риск сердечно-сосудистой патологии и смерти. Со времени разработки и применения генно-инженерных препаратов гормона роста, которые вводятся систематически и длительно, лечением достигается удовлетворительные параметры развития ребенка, а в последствии и взрослого.
Если дефицит гормона роста изолированный (другие гормоны гипофиза в норме) отмечается благоприятное течение: они достигают роста 125 см-145 см, наступает половое созревание (но несколько позже) и пациенты фертильны, нет симптомов гипотиреоза. При органических поражениях мозга прогноз зависит от основного заболевания.
Список источников
- Большова Е.В., Вишневская О.А. Применение препаратов рекомбинантного гормона роста при генетически детерминированных синдромах/Педиатрия 2012, №1, с. 38.
- Маньковский Б.Н. Этиопатогенез, клиника, диагностика и лечение соматотропной недостаточности в детском возрасте/ Диабетология. Тиреоидология. Метаболические расстройства. 2015 № 22/1.
- Дедов И. И., Петеркова В. А., Малиевский О. А. Детская эндокринология. - М., 2016. - С. 9.
- Вакс В.В., Герасименко О.А., Дзеранова Л.К. Приобретенная недостаточность гормона роста у взрослых, клинические подходы и возможности коррекции/ Ожирение и метаболизм. 2011 № 2, С 18–22.
- Гарднер Д., Шобек Д. Базисная и клиническая эндокринология/ под ред. Г. А. Мельниченко. - М., 2015. - с 169.






 Джинтропин
Джинтропин Динатроп
Динатроп Растан
Растан Эутирокс
Эутирокс L-Тироксин
L-Тироксин














Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...