Отеки ног
Общие сведения
Отеки — это накопление жидкости в межклеточных пространствах, и они всегда указывают на наличие патологии. Отеки бывают генерализованными (общими) и локальными (местными) и в зависимости от этого причины появления их различны. Если общие отеки развиваются при нарушениях водно-электролитного обмена в организме, то локальные связаны с местными нарушениями проницаемости капилляров и расстройствами лимфо- и венодинамики. Сегодня мы рассмотрим причины локальных отеков нижних конечностей, которые чаще всего встречаются. Появление отеков ног — это, прежде всего, следствие заболеваний вен, лимфатической системы и суставов, но может быть и проявлением болезней внутренних органов.
Патогенез
В патогенезе отеков есть три важных составляющих:
- Повышение проницаемости стенки сосудов. Это объясняется первичным нарушением функции эндотелиоцитов (клетки эндотелия сосудов), а потом развивается локальная гиперпродукция медиаторов, что еще больше увеличивает сосудистую проницаемость для жидкой части крови и белка.
- Задержка натрия. Она может быть связана с повышенным потреблением поваренной соли или же повреждением структур нефрона, в котором избыточно реабсорбируется натрий.
- Снижение онкотического давления крови. Онкотическое давление определяется уровнем альбумина в крови.
- Снижение его по разным причинам (недостаточное всасывание, снижение синтеза альбумина или избыточные потери через кишечник и с мочой) влечет снижение онкотического давления и появляются отеки периферических тканей.
Если рассматривать венозные и лимфатические отеки, то в данном случае еще имеется нарушение оттока лимфы или венозной крови из нижних конечностей при снижении тонуса вен и измененной вязкости крови.
Скапливающаяся жидкость в тканях не компенсируется дренажом лимфы. Отеки при хронической венозной недостаточности появляются при длительном повышении венозного давления, что вызывает нарушение проницаемости стенки вен и увеличение фильтрации в межтканевое пространство белков (фибриноген, фрагменты элементов крови и гемоглобина), которые хорошо фиксируют воду. При венозных отеках на начальной стадии избыток межтканевой жидкости активно выводится с помощью лимфатического дренажа и в течение ночи при создании покоя ногам отеки спадают.
Однако по мере усугубления микроциркуляторных нарушений объем межтканевой жидкости нарастает и лимфатический дренаж не в состоянии вывести ее избыток, поэтому отеки нарастают и уже не исчезают за ночь. Затем фибриноген превращается в фибрин, который вызывает фиброз и уплотнение ткани. Если присоединяется инфекция развивается бактериальный лимфангоит (воспаление лимфатических сосудов), который вызывает закупорку лимфатических коллекторов и усугубляет отеки и развивается хроническая лимфовенозная недостаточность.
Классификация
- Генерализованные отеки (возникают вследствие задержки натрия и воды, при снижении уровня альбумина в крови, сердечной недостаточности, гломерулонефрита).
- Локальные (развиваются при лимфатической и венозной обструкции, снижении тонуса вен, или при повышении проницаемости сосудов при травмах, ожогах, воспалении или аллергии).
- Монолатеральные (на одной ноге). Этот вид отеков встречается при лимфедеме, хронической венозной недостаточности, остром тромбофлебите, артрите.
- Билатеральные (на обеих ногах). Этот вид характерен для хронической сердечной недостаточности, заболеваний печени и почек, встречается также при применении медикаментов (гормоны, антагонисты кальция, антидепрессанты, НПВС).
- Периферические, паренхиматозные, полостные.
- По степени выраженности: выраженные, легкие, умеренные.
- По течению: острые, хронические.
Причины отека ног
Основными причинами отеков нижних конечностей являются:
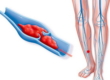
- Варикозное расширение вен и хроническая венозная недостаточность. Отеки чаще всего односторонние, характерными являются утомляемость ног и боль при нагрузке. Эти явления проходят в покое и при возвышенном положении ног и усиливаются при нагрузке и длительной ходьбе. При надавливании остаются ямки. Характерно изменение цвета кожи (багровость и синюшность).
- Тромбофлебит. Бывает при варикозном расширении вен, у пациентов с сердечной недостаточностью, после родов или в послеоперационном периоде. Локализованные боли обусловлены воспалением вен. Появляется температура, тяжесть в ноге, отек в месте воспаления и нарушения оттока.
- Тромбоз глубоких вен. При этом заболевании возникает остро венозная окклюзия, которая имеет одностороннюю локализацию. Отек руки чаще развивается при сдавлении вен опухолью легкого, загрудинным зобом, лимфоузлами средостения. Отекают руки также после травм, при артритах и полиневритах или после радикальной мастэктомии, поскольку нарушается отток лимфы.
- Сдавление вен. Наблюдается при объемных процессах в области малого таза (гинекологические онкологические и воспалительные заболевания, абсцессы, рак простаты, лимфома, лимфогранулематоз). Может быть одно- или двусторонний отек.
- Ожирение. Отеки появляются на двух ногах, они болезненные и мягкие. Повышенный вес связан с апноэ сна, которое сочетается с легочной гипертензией.
- Лимфостаз (или слоновость). Развивается при нарушении лимфооттока — сдавление опухолью, рожистое воспаление, лимфома, рак простаты, воспаление лимфатических сосудов, рак яичников. Это осложнение возможно также после лучевой терапии и при удалении лимфатических узлов при онкологии.
- Лимфатические сосуды имеют обширную коллатеральную сеть, поэтому любой блок сопровождается обширным отеком. Он при лимфостазе стойкий и не исчезает после отдыха. Ранний характерный симптом — невозможность собрать в складку кожу даже тогда, когда отек не выраженный и при надавливании ямка не образуется. При исследовании (лимфография) выявляют извитые лимфатические сосуды и множественные расширения их. Для тропических стран эндемичным заболеванием является филяриоз (глистная инвазия).
- Взрослые нематоды обитают в лимфатических сосудах, поэтому нарушается функционирование лимфатической системы. У некоторых больных лимфообструкция развивается за несколько лет — это связано с фиброзом лимфатических сосудов.
- Недостаточность кровообращения, связанная с пороками сердца, ишемической болезнью сердца, кардиомиопатиями или хроническим легочным сердцем. Любая патология с повреждением сердечной мышцы уменьшает сократительную способность сердца, поэтому возникают застойные явления в различных органах и на периферии (в нижних конечностях), что способствует развитию отеков. Отеки при недостаточности кровообращения нарастают за несколько недель.
- Рожистое воспаление. Заболевание вызывается стрептококком, который попадает в рану на голени. Имеются все признаки воспаления.
- Заболевания почек (гломерулонефрит, нефропатия беременных, гломерулосклероз на фоне диабета, поражение почек при системной красной волчанке). Почечные отеки сначала появляются на лице и веках, а потом на лодыжках и голенях. Эти отеки появляются с утра, а к концу дня на ногах усиливаются. Возникновение отечного синдрома обусловлено затруднением выделения солей и воды почками, поэтому лишняя жидкость задерживается, а также потерей белка почками, который удерживает жидкую часть плазмы в кровяном русле.
- Переломы, растяжения. Местный отек связан с кровоизлиянием и повреждением мягких тканей.
Патология печени (злокачественные образования, цирроз). Для патологии печени характерен асцит и отечность передней стенки живота, что связано со снижением онкотического давления крови в связи с нарушением белковообразующей функции печени. Со временем у больных отекают стопы и голени.
Заболевания суставов (деформирующий остеоартроз). - Не редко причиной отечного синдрома является прием блокаторов кальциевых каналов, антидепрессантов и бета-блокаторов. Из блокаторов кальциевых каналов отечность вызывает Амлодипин. Если отмечается такой побочный эффект, заменить Амлодипин (действующее вещество амлодипин) можно на препараты этой же группы, но с другим действующим веществом — это Леркамен, Лерканорм, Лерникор, Нифедипин, Коринфар, Фенигидин. При приеме преднизолона и других гормональных препаратов также возникают отеки. Это связано с тем, что глюкокортикостероиды влияют на водно-солевой обмен и вызывают задержку жидкости. В связи с этим нужно контролировать водный баланс — количество выпитой и выделенной жидкости. Если она задерживается и появились отеки, можно принимать мочегонные травы, зеленый чай, оказывающий мочегонное действие. В случае выраженных отеков врач может порекомендовать прием мочегонных препаратов.
Одной из главных причин отечности нижних конечностей является все же варикозное расширение вен и венозный стаз, поэтому в первую очередь нужно исключить эту патологию. Для этого вида отеков характерно увеличение их при пребывании на ногах. Нахождение в положении стоя и гиподинамия являются фактором развития венозной недостаточности. Вены участвуют в кровообращении, поскольку стенки их имеют некоторый тонус и кровь возвращается к сердцу, преодолевая гидростатическое давление. Клапаны вен не пропускают кровь назад.
При варикозной болезни тонус вен ослаблен, а при длительной работе стоя они под давлением крови расширяются, приобретая вид жгутов, узлов и мешочков. Возврат крови к сердцу уменьшается, кровь застаивается в венах, а жидкая часть ее переходит в ткани, вызывая отек. Возникают они на ногах и чем дольше человек находится в положении стоя, тем сильнее отеки. Наиболее часто варикозная болезнь встречается у женщин.
Расширенные вены видны невооруженным глазом, поскольку они просвечивают сквозь кожу. Однако часто поражаются глубокие вены, тогда определить болезнь «на глаз» невозможно. Больных беспокоит тяжесть и усталость ног. Отдых с приподнятыми ногами уменьшает отечность и за ночь она полностью исчезает. Если варикозная болезнь у больного длительно существует, меняется цвет кожи, появляются пятна и язвы. Можно сказать, что отеки ног у женщин и отеки ног у мужчин, а также отеки ног у пожилых чаще имеют одни причины возникновения, но могут быть и специфические, характерные для разного пола или возраста.
Причины отечности ног у женщин
Если у женщин отекают щиколотки ног, это вызывает у них беспокойство, прежде всего, с косметической точки зрения. Однако, отеки требуют более серьезного отношения и тщательного обследования для установления их причины, например, варикозной болезни, которой страдают преимущественно женщины. Склонность к этому заболеванию передается по женской линии.
Здоровая венозная система встречается у 25% женщин, а у остальных — есть проблемы. В зоне риска находятся стройные, но высокие девушки и женщины, полные. Клапаны в венах открыты, когда человек находится в вертикальном положении. Чем выше столб крови (соответственно, рост человека), тем выше давление в сосудах ног. Избыточный вес также вызывает повышение давления в венах нижних конечностях, поскольку жировые отложения в области живота значительно затрудняют отток крови.
Отвечая на вопрос, почему отекают ноги у женщин, нужно указать и некоторые специфические причины. Такими причинами периферических отеков у женщин являются:
- прием контрацептивов;
- ношение обуви на высоком каблуке и белья, утягивающего живот;
- изменения уровня гормонов во время месячного цикла (гормоны расслабляют стенку вен);
- беременность;
- роды (при них значительно увеличивается давление в венах);
- оперативные вмешательства (после кесарева или после радикальной операции — экстирпация матки с придатками и лимфоузлов малого таза);
- предменопауза и менопауза (связаны циклическими отеками ног).
Отечность при приеме эстрогенсодержащих контрацептивов является следствием задержки натрия и жидкости. Эстрадиол и синтетические эстрогены оказывают натрийсберегающее действие, поскольку активизируют ренин-ангиотензин-альдостероновую систему. Чтобы избежать такого побочного действия контрацептивов рекомендуется применение низкодозированных контрацептивов, в состав которых входит прогестаген (дроспиренон). Дроспиренон обладает антиминералокортикоидным эффектом и вызывает потерю натрия, при этом не приводит к значимому повышению калия в крови. Поэтому дроспиренон в составе контрацептива будет противодействовать задержке натрия и жидкости, вызываемой эстрогеном.
Циклические отеки наблюдаются у женщин пред месячными, иногда в межменструальный период или во время менопаузы. Незначительная отечность бывает на стопах, голенях и лице. В этот период вес увеличивается на 1-2 кг. У женщин при этом нет патологии во стороны почек, печени или сердечно-сосудистой системы.
Почему отекают ноги у беременных? Это связано с гормональной перестройкой в этот период и сдавлением полой вены маткой. При физиологической беременности отеки в районе стопы и лодыжек бывают часто, особенно во второй половине беременности. В развитии отеков во второй половине беременности значение имеет сдавление вен брюшной полости маткой, нарушения водно-солевого обмена под действие эстрогена. При этом вес у беременной увеличивается на 1-2 кг в неделю. Общее состояние удовлетворительное, отсутствуют изменения в моче и артериальное давление не повышено. Прогноз чаще всего благоприятный, но в некоторых случаях отмечается переход в преэклапсию беременных.
От чего отекают ноги у мужчин?
У мужчин ноги опухают по причине венозной недостаточности. Однако нужно отметить, что у мужчин эта патология встречается реже, чем у женщин. Если локально опухают ноги в районе стопы нужно подумать о вальгусной деформации стопы, плоскостопии или артрозо-артрите.
Причины отеков ног у пожилых
Отеки ног у пожилых могут быть связаны не только с венозной или хронической сердечной недостаточностью. В этом возрасте отмечается повышенная гидрофильность тканей (они сильнее притягивают и накапливают жидкость), замедление кровотока, ухудшение функции почек, адинамия и возможны хронические заболевания печени.
Однако, чаще всего отеки связаны с правожелудочковой недостаточностью. Снижение сократительной способности правого желудочка вызывает гипертензию в полой вене и в венулах. Кроме этого, при сердечной недостаточности развивается гиперальдостеронизм, проявляющийся задержкой воды и натрия. Поскольку гидростатическое давление выше в нижних конечностях, здесь раньше появляются отеки. Отечность у пожилых уменьшается в положении лежа, но усиливается на лице и руках. Возможно развитие полостных и паренхиматозных отеков.
Отеки ног у пожилых при сердечной недостаточности имеют некоторые особенности:
- тестоватая консистенция;
- нарастают постепенно;
- оставляют ямку при надавливании;
- всегда симметричные;
- усиливаются к концу дня;
- зависят от положения тела— на ногах у больных, которые ходят и на пояснице у больных, которые постоянно находятся в постели.
У больных с сердечной недостаточностью и нарушенной функцией почек часто бывает перегрузка жидкостью (внутривенные инфузии) и появляются отеки. Причиной их является быстрое введение большого объёма инфузионных растворов.
Причина отеков ног у пожилых женщин — липедема. Это симметричное увеличение подкожно-жировой клетчатки голеней. Липедема является симптомом общего ожирения, но в верхней половине туловища жировые отложения не так выражены, как на голенях. Фактически липедему нельзя назвать отеком, но больные обращаются к врачу именно с такой жалобой. Голени становятся бесформенными и кажутся отечными, но приподнятое положение ног не уменьшает объема и надавливание не оставляет следа как при истинных отеках.
Причины отека ноги в щиколотке
Почему опухают ноги в районе щиколоток? Периферические отёки прежде всего формируются в области с тонкой кожей. Поэтому первым симптомом, который свидетельствует о скоплении жидкости является припухлость в области щиколотки или внизу возле косточки (наружная лодыжка голеностопного сустава). Так называемый статический отек — это отек влагалищ сухожилий, которые расположены за лодыжками. Припухлость появляется при утомлении ног у пациентов с плоскостопием, если они долго ходят и нагружают стопу. Часто опухает нога в голеностопе после перенесенной травмы или перелома, если в течение дня была большая нагрузка (длительная ходьба, бег, прыжки и прочее). Еще почему опухают ноги внизу в ступнях? Этот симптом также может свидетельствовать о начальных проявлениях венозной недостаточности. Если сильно опухли ноги внизу ступни нужно:
- носить удобную обувь;
- приобрести ортопедические стельки и постоянно использовать их;
- чаще давать ногам отдых в положении лежа;
- делать ножные ванночки с морской солью, после чего использовать крем для устранения тяжести в ногах.
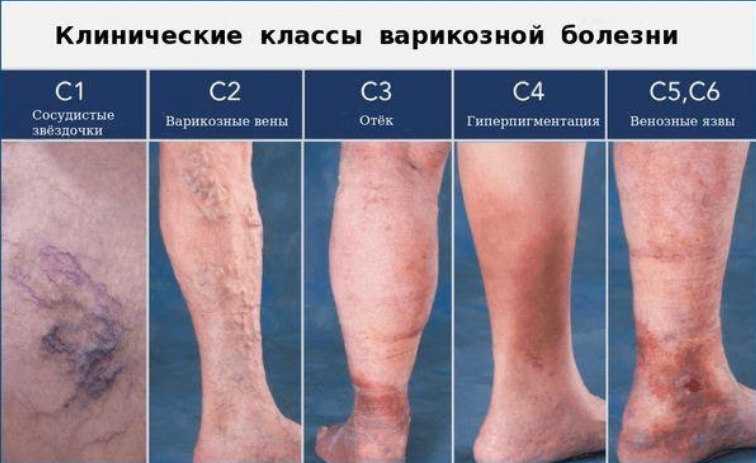
Если этих мероприятий будет недостаточно, нужно обследоваться, и возможно, врач назначит прием венотоников. Если одна нога отекает больше другой, то нужно обратить внимание на то, как быстро возник отек — остро или в течение длительного времени. Если начало острое, то можно подумать о тромбозе глубоких вен ноги. Если имеется постоянный отек и больше выражен на одной из ног, то причины отека левой ноги или причины отека правой ноги заключаются в варикозной болезни и венозной недостаточности. В начальных стадиях болезни появляется отек лодыжки левой ноги или правой ноги. Поэтому, если отекла левая нога в ступне, и вы исключаете травму (растяжение связок, ушиб), то стоит задуматься о начальных проявлениях варикозной болезни. Если нога отекает от колена до стопы — это более выраженная стадия варикозной болезни (основной признак С3 — третьего клинического класса заболевания). Если опухает правая нога от колена до стопы или левая ниже колена нужно обязательно пройти обследование (допплерография вен).
Причины тяжести в ногах — венозная или лимфатическая недостаточность. При том и другом состоянии возникает тяжесть в ногах при ходьбе и вечером. В большей степени боль и тяжесть характерны для венозной недостаточности. Признак лимфатической недостаточности — симптом Kaposi-Stemmer: у основания пальца стопы невозможно создать складку кожи. Причины отека ноги ниже колена также могут быть связаны с редкими заболеваниями — синдромом сдавления подвздошной вены или лимфедемой.
Симптомы
При различных заболеваниях, сопровождающихся отеком ног, будут наблюдаться характерные симптомы. Варикозная болезнь развивается медленно и начальными изменениями проявлениями являются преходящая отечность голени и стопы и тяжесть в ногах. Отечность усиливается к вечеру, особенно после длительного пребывания на ногах, но полностью проходит за ночь после отдыха. Затем появляются множественные расширения подкожных вен и сосудистые «звездочки».
На ранних стадиях венозной недостаточности отеки оставляют ямку после надавливания пальцами и проходят за ночь. Отмечается повышенная потливость конечности и изменение окраски кожи. На поздних стадиях кожа истончается, становится сухой, появляются темно-коричневые и фиолетовые гемосидериновые пятна. Периодически возникает обострение и на коже появляются мокнутие, язвы и экзема.
Интенсивность боли в ноге часто не соответствует степени расширения вен. Боль появляется если кровь из глубоких вен перетекает в поверхностные. Давление в венах повышается и боль нарастает (особенно она выражена в положении стоя). Ночью больных беспокоят судороги. Судороги икроножных мышц по ночам, помимо отеков, являются характерным проявлением хронической венозной недостаточности. Больные могут жаловаться на утолщение дистальных отделов голени и онемение в ней.
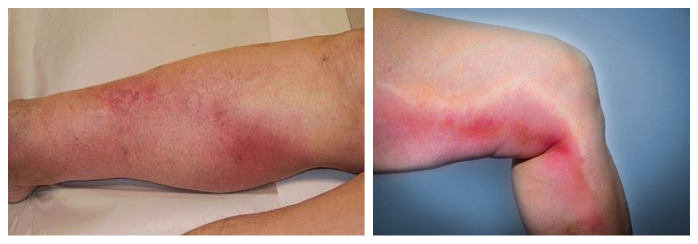
Если возникает покраснение и уплотнение по ходу вен, боль и отек — это тромбофлебит поверхностных вен (воспаление стенки вены как следствие местной или общей инфекции).
Первым проявлением этого заболевания является боль в определенном участке вены. По ходу уплотненной вены развивается инфильтрация окружающих тканей (перифлебит). Пальпация вены болезненна. У больного ухудшается общее самочувствие, повышается температура и появляется недомогание. Регионарные лимфоузлы не увеличиваются.
Лимфатические отеки локализуются на тыльной стороне стоп. При надавливании пальцем не оставляют ямку. Они не исчезают или исчезают не полностью в приподнятом положении ног и безболезненны. Однако в запущенных стадиях пациент отмечает, что ноги болят (возникает распирающая боль). Со временем кожа на поражённом участке утолщается, а отёк становится плотным. Это связано с тем, что межтканевая жидкость содержит большое количество белка, который длительно накапливается.
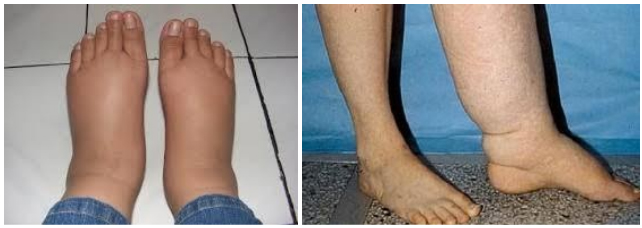
При лимфостазе часто возникают подкожные уплотнения, которые не претерпевают обратного развития. Для хронических лимфатических отеков характерны грубые изменения кожи — папилломы и кератозные структуры с наличием больших бородавок.
При артрозо-артритах (коленный и голеностопный суставы чаще всего подвержены этому заболеванию в связи с постоянной нагрузкой на них при ходьбе) будет отмечаться локальная отечность (припухлость) возле суставов стоп или коленного сустава. Отличительным признаком артрозо-артрита является болевой синдром, а иногда участки кожи над суставом краснеют. Поэтому при этой патологии будет отмечаться отек колена и боль при сгибании.
Коленный сустав является суставом, на который приходится самая большая нагрузка при ходьбе или длительном стоянии. Боль в колене при сгибании значительно уменьшается при создании покоя суставу и проведении противовоспалительного лечения. При ревматоидном артрите возникает боль ниже колена, скованность и отечность по утрам, а по мере движений в суставе боль уменьшается.
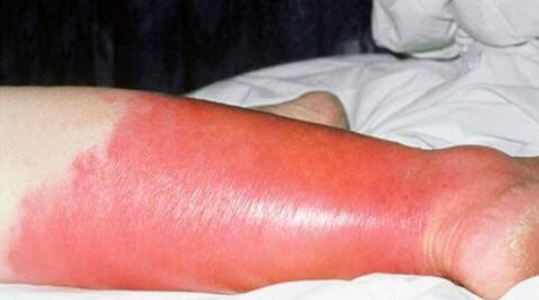
Рожистое воспаление голени проявляется выраженным воспалительным отеком, обширным покраснением, распирающей болью, повышением температуры и ознобом.
При тяжелых авитаминозах и алкоголизме отеки на голенях и стопах невыраженные, сопровождаются одутловатостью лица.
У пациентов с сердечной недостаточностью в анамнезе есть сердечная патология — ишемическая болезнь сердца, гипертензия, кардиомиопатия, порок сердца. У таких больных отеки нарастают постепенно и сопровождаются другими симптомами: одышка, усиливающаяся при ходьбе, набухание вен шеи, увеличение печени (признаки правожелудочковой недостаточности).
При дистальных отеках кожа уплотняется, огрубевает, она холодная наощупь и синюшная. При сердечной недостаточности отеки симметричные, локализуются на голенях у ходячих больных, а у лежачих — на спине и поясничной области. Нередко бывает асцит.
Анализы и диагностика
Основными исследованиями являются:
- ультразвуковая допплерография нижних конечностей;
- плетизмография;
- радионуклидная флебография;
- компьютерная томография с контрастированием вен;
- рентгеноконтрастная флебография.
- УЗИ или КТ органов малого таза — эти обследования помогают обнаружить новообразования или увеличенные лимфоузлы, являющиеся причиной появления отеков;
- лимфоангиография.
Общие анализы крови и мочи, анализ крови на электролиты, креатинин, альбумины. Уровень альбумина имеет существенное значение в развитии отечного синдрома. Снижение уровня альбумина отмечается при болезнях печени, почек (нефротический синдром) или при энтеропатиях. Больным с сердечно-сосудистыми заболеваниями назначают электрокардиографию, эхокардиографию и рентгенографию грудной клетки.
Лечение отеков ног
Учитывая то, что отечность ног чаще всего связана с хронической венозной недостаточностью, то бороться с ней нужно комплексно. Избавиться от этого дефекта помогут:
- соблюдение лечебно-охранительного режима;
- компрессия медицинским трикотажем;
- прием флеботропных препаратов;
- разгрузочная гимнастика.
Как снять отечность ног в домашних условиях
Что делать при сильном отеке ног? Прежде всего, обратиться к врачу и выяснить причину его. На начальных стадиях, когда появляется тяжесть в ногах к концу дня, опухают в щиколотке или снаружи возле косточки поможет охранительный режим, разгрузочная гимнастика, самомассаж, применение любых кремов, уменьшающих усталость ног (серия FAMILY DOCTOR, Софья с экстрактом пиявки, Арго, Siberica и другие) и коррекция питания.
Лечебно-охранительный режим предусматривает ограничение подъема тяжестей и длительных нагрузок, исключение травм ног. По возможности ногам нужно создавать приподнятое положение. В течение дня нужно носить удобную обувь на невысоком каблуке, а также ограничить потребление соли. Рекомендуется вести в рацион продукты, которые обладают слабым мочегонным действием (петрушка, сельдерей, земляника, персик, черная смородина, абрикос). Полезны в этом будут продукты, содержащие калий: бананы, изюм, курага, листья салата.
Помогают уменьшить отеки кисломолочные продукты.
В комплекс лечения обязательно нужно включить упражнения, которые выполняются в положении лежа с поднятыми ногами («ножницы», «велосипед», вращения в голеностопном суставе), а также плавание. Еще чем лечить отеки ног в щиколотках? В этом случае помогут теплые ножные ванночки с отваром трав березовые листья, цветки ромашки, лист мяты, плоды можжевельника. Хорошо устраняют усталость ног ванночки с раствором морской соли или яблочным уксусом. Температура воды не должна быть более 37-38 С, а продолжительность процедур 7-10 минут.
Можно попробовать снять отечность нижних конечностей народными средствами. Рекомендуется принимать мочегонные травы — спорыш, толокнянка, лист брусники, корень петрушки, цветки липы, березовый лист, плоды шиповника. Или народные мочегонные средства — отвар травы мокрицы и клевера, тыквенный сок, сок из огурцов с добавлением сока сельдерея и петрушки. Эффективны протирания проблемной зоны кубиками льда, улучшает состояние сосудов. Для того чтобы усилить эффективность процедуры, лучше замораживать и отвары лечебных растений (шалфея, эвкалипта тысячелистника, мяты перечной).
К сожалению, лечение народными средствами эффективно только в начальных стадиях болезни и ими быстро снять отек невозможно. При более тяжелых проявлениях варикозного расширения вен не обойтись без венотонизирующих средств. Из венотоников можно назвать Эскузан (капли или таблетки на основе экстракта конского каштана), который применяется для лечения I-II стадии хронической венозной недостаточности. Эскузан снижает проницаемость сосудов, поэтому оказывает антиэкссудативное действие (уменьшается выпот жидкости в межклеточное пространство). В результате приема этого препарата значительно уменьшаются отеки, тяжесть и усталость в ногах и боль.
Как лечить отеки ног у женщин
Что делать в том случае, если отекают ноги у женщин? При невыраженных отеках помогает разгрузочная гимнастика, теплые ванночки с морской солью. Чем снять отек ног в области стопы? Прежде всего, женщина должна носить удобную обувь на низком каблуке, если есть такая возможность, в течение дня снимать обувь, а ногам придавать возвышенное положение. В течение дня делать гимнастику — активные движения поднятыми ногами, движения пальцами стопы и в голеностопном суставе и прочее. Показано применение местных средств (крем, гель), содержащих венотонизирующие вещества:
- Гель Венорутон (производное рутина) уменьшает отеки и боль в ногах, судороги, трофические расстройства. Можно применять при травматических повреждениях. Легко впитывается не оставляет пятен на одежде.
- Троксевазин (флавоноид, производное рутина). Гель наносят дважды в день, мягко втирая. Возможно нанесение геля под эластичные бинты/чулки.
- Крем Цикло-3 (растительный препарат содержит экстракт иглицы и лекарственного донника). Оказывает венопротекторное и венотинизирующее действие. Снижает проницаемость эндотелия капилляров. Наносят крем в виде легкого массажа 2-3 минуты дважды в сутки.
- Гель Венитан (содержит эсцин, выделенный из конского каштана). Оказывает анестезирующее, венотонизирующее и отвлекающее действие. Его применение лучше сочетать с приемом Эскузана.
- Гель Антистакс (на растительной основе). Оказывает укрепляющее действие на стенки сосудов. Уменьшая сосудистую проницаемость, борется с отеками и предотвращает их образование.
Если такие методы и местное лечение не помогают, нужно подключать системное медикаментозное лечение. Самые эффективные средства от отеков ног — это венотоники (их называют флебопротекторы). Эффективные средства флебопротекторы составляют базисную терапию отечных состояний на фоне патологии вен. Лечебный эффект их имеет системный характер, поэтому они воздействуют на вены других анатомических областей (малый таз, верхние конечности, ЦНС), в связи с чем применяются проктологии, офтальмологии, гинекологии и даже в неврологии.
Как лечить отечность и тяжесть в ногах
Если говорить о лечении венозной недостаточности, то специфические препараты (флебопротекторы) должны:
- повысить тонус вен, которые должны проталкивать кровь, а не резервировать ее;
- уменьшить проницаемость сосудов;
- улучшить лимфатический отток;
- оказывать противовоспалительное действие.
В результате этих механизмов действия выпот жидкости в ткани значительно уменьшится. При лечении хронической венозной недостаточности, которая проявляется отечным синдромом, применяется диосмин (препараты Флебодиа 600, Венолек, Венокет, Диосмин Озон, Диосмин Вертекс, Детралекс). Тонизирующее действие на вены имеет дозозависимый характер, поэтому кратность приема и дозу должен подобрать врач.
Максимальный эффект достигается при выполнении других рекомендаций: применяя это лекарство, нужно уменьшить вес, избегать пребывания на солнце, ходить пешком и по назначению врача носить компрессионный трикотаж. При венозной недостаточности данные препараты принимают 2 месяца, а при тяжелой лимфовенозной недостаточности — 3-4 месяца. Из этой же группы препаратов, которые помогают снять боль и тяжесть в ногах ниже колена, часто назначается комбинация двух венотонизирующих и ангиопротективных веществ гесперидина и диосмина — таблетки Венарус, Ангиорус, Веносмин, Венатабс, Диовенгес, Неопракт Табс. Все эти препараты можно применять для профилактики отеков при длительных нагрузках (например перелеты или переезды), а также при предменструальном синдроме.
Мочегонные препараты назначаются врачами для усиления противоотечного эффекта флебопротекторов. Многие пациенты для устранения отеков самостоятельно прибегают к мочегонным препаратам, поэтому их интересуют названия мочегонных таблеток — это Фуросемид, Верошпирон, Гипотиазид, Индапамид, Арифон, Диутор, Торасемид, Торсил. Принимая мочегонные препараты при отеках ног, нужно помнить, что они действуют симптоматически, то есть устраняют отеки, а не причину, в данном случае, венозную недостаточность.
Одноразово при сильном отек ног их можно принять без назначения врача. Но, если стоит вопрос о длительном их применении, то мочегонные средства при отеках ног нужно принимать под наблюдением врача и контролем уровня электролитов. Мочегонные препараты вызывают снижение уровня калия, поэтому параллельно нужно употреблять курагу, изюм, картофель в кожуре. Опасность этой группы препаратов состоит также в том, что на фоне длительного приема мочегонные средства у больных с венозной недостаточностью они вызывают увеличение вязкости крови, а это влечет венозный тромбоз и ухудшение микроциркуляции.
Как убрать отеки на ногах при беременности?
Беременность — это тот период времени, когда не все препараты можно принимать. Если сильно отекают ноги для лечения хронической лимфовенозной недостаточности при беременности в II и III триместрах можно принимать Флебодиа 600, но препарат отменяют за 2-3 недели до родов. Беременным рекомендуется общие лечебные мероприятия: ограничение соли и жидкости, удобная обувь, частый отдых с возвышенным положением ног, а также ношение компрессионного трикотажа, который флебологом подбирается индивидуально. В зависимости от уровня оказываемого давления в области над лодыжкой трикотаж бывает профилактическим и лечебным. С лечебной целью применяется трикотаж II-III-го компрессионного класса.
Лечение отека колена
Воспалительный отек колена развивается после ушиба при воспалении суставной сумки, что сопровождается болью ниже и выше колена, местным повышением температуры, а иногда и покраснением. В данном случае необходимо создать покой конечности на 5-6 дней и проводить активную противовоспалительную терапию (инъекции или таблетки нестероидных противовоспалительных средств).
Чем снять опухоль на ноге после ушиба?
После ушиба, тем более после травмы в виде перелома, возникает травматический отек, который сопровождается болью. Снять опухоль после ушиба можно прикладываем льда к месту болезненности и нанесением препаратов с противовоспалительным действием — Нимид гель, мазь Диклофенак, гели Вольтарен, Кетонал, Амелотекс и другие. Отек после снятия гипса на ноге более выражен и связан с большей травматизацией тканей, длительной обездвиженностью конечности в гипсе и развитием лимфостаза. Снять отек после перелома помогут теплые ванночки с морской солью, местный массаж, приподнятое положение ноги, разработка сустава и активные движения без нагрузки. Местно кроме вышеназванных препаратов можно применять гель Траумель С.
Лечение отеков ног у пожилых
Учитывая то, что в этом возрасте имеется сочетанная патология — хроническая венозная недостаточность и сердечная недостаточность, у пожилых лечение отечности ног будет включать лечебные рекомендации при венозной недостаточности и дополнительное лечение сердечной недостаточности.
При хронической сердечной недостаточности рекомендуется ограничение поваренной соли — чем выше функциональный класс, тем большее ограничивается поваренная соль: при I ФК разрешается 3г NaCl в день, при II ФК — 1,5 г NaCl, а при III ФК — менее 1 г в день. Ограничение потребления жидкости необходимо в крайне тяжелых случаях. Важное значение в оценке состояния пожилых больных играет контроль веса. Увеличение его более 1 кг за 2 дня говорит о задержке жидкости.
К лечению добавляются:
- ингибиторы ангиотензинпревращающего фермента (Эналаприл, Лизиноприл, Рамиприл Вертекс, Периндоприл, Перинева, Престариум, Гиперник);
- блокаторы β- адренорецепторов (Бисопролол, Метопролол, Беталок, Карведилол, Велкардио, Таллитон, Небиволол, Небилет, Бисостад, Кардиостад);
- ингибиторы альдостерона (в низких дозах Верошпирон, Верошпилактон, Эспиро, Инспра).
При сильных отеках ног показан постоянный прием мочегонных препаратов — назначаются чаще всего петлевые диуретики (Фуросемид, Торасемид). При назначении мочегонных препаратов в пожилом возрасте учитываются особенности организма в этом возрасте: тенденция к гипокалиемии, клеточная дегидратация, особенности обмена электролитов и воды. При приеме мочегонных средств уменьшается объем внутриклеточной жидкости, повышается вязкость крови и возрастает угроза тромбоэмболий. При длительном применении в этом возрасте развивается нечувствительность к ним. При применении мочегонных препаратов обязательны контроль веса, количества выделенной мочи и контроль электролитов. При переходе на поддерживающее лечение мочегонными средствами при сердечной недостаточности добиваются диуреза на 200 мл больше, чем количество выпитой жидкости. При отсутствии эффекта доза удваивается.
Доктора
Лекарства
- Флебопротекторы: Флебодиа 600, Венолек, Венокет, Диосмин Озон, Диосмин Вертекс, Детралекс, Венарус, Ангиорус, Веносмин, Венатабс, Диовенгес, Неопракт Табс.
- Мочегонные препараты: Верошпирон, Верошпилактон, Эспиро, Инспра, Фуросемид, Гипотиазид, Индапамид, Арифон, Диутор, Торасемид, Торсил.
- Нестероидные противовоспалительные средства: Нимид (Гель), Фастум (гель), Диклофенак, Кетонал (гель), Найз, Вольтарен (гель), Аркоксиа, Бикситор, Амелотекс (гель), Эторикоксиб, Дилакса, Целекоксиб.
Процедуры и операции
Массаж при варикозной болезни делают с профилактической целью и лечебной, но обращают внимание на степень варикозного расширения. Если в начальной стадии болезни можно проводить любой вид массажа, то при выраженной патологии массаж противопоказан. Роликовый и вакуумный массаж противопоказаны на любой стадии.
Основа физиотерапии при лимфедеме — деконгестивная терапия, включающая ручной лимфатический дренаж, лимфодренаж аппаратный, компрессионный бандаж и комплекс упражнений.
Неэффективность проводимого консервативного лечения, прогрессирование заболевания (нарастание отека, появление трофических нарушений, кровотечений) частое воспаление вен является показанием к хирургическому лечению. Больных оперируют после 2-3-месячного консервативного лечения. Способ операции определяется стадией заболевания.
Операции, которые чаще всего выполняются:
- избирательное удаление варикозных вен;
- эндоскопическая диссекция вен-перфорантов;
- шунтирующие операции;
- восстановление клапанов глубоких вен.
Традиционная флебэктомия (удаление вены), которая выполнена на фоне выраженных отеков, в 25% осложняется некрозами, лимфореей (истечением лимфы) и послеоперационным лимфостазом. В связи с этим важно провести длительное консервативное лечение перед операцией. Предпочтение отдается щадящим методикам удаления вен без повреждения клетчатки вокруг нее и лимфатических сосудов. К щадящим методам относятся: склерозирование, электрокоагуляция, лазерная коагуляция и радиокоагуляция, криофлебэктомия. Перфорантные вены, которые соединяют поверхностные вены с глубокими, имеют значение в формировании отека, поэтому их пересекают. Варикозные притоки в области отека не удаляют сразу, а только через полгода после операции, когда полностью исчезнет или уменьшится отек. Эти вены удаляют методом склеротерапии или лазерной коагуляции. Любые хирургические операции являются паллиативными, поэтому больные должны постоянно использовать компрессионный трикотаж и курсами принимать флебопротекторы.
Отеки на ногах при беременности
Отеки на ногах у беременных в третьем триместре (их называют гестационными) рассматриваются как норма и обусловлены они особенностями беременности:
- повышение уровня прогестерона с ранних сроков вызывает задержку солей и жидкости, а таже снижение тонуса вен;
- растущая матка сдавливает сосуды и ткани малого таза, что способствует развитию физиологических отеков;
- гиподинамия и повышение давления в сосудах ног вызывает чрезмерную фильтрацию жидкости в окружающие ткани;
- увеличения объема крови;
- особенности рациона — употребление соленых и острых блюд, которые усиливают жажду и потребление жидкости больше нормы.
У беременной отекают обе конечности одинаково. Отек располагается в нижней трети голени, и беременная испытывает невыраженную тяжесть в ногах. В горизонтальном положении отек исчезает. Исключаются заболевания вен и нефропатия беременных. Умеренные отеки отмечаются у 50-70% здоровых беременных, и они не требуют какого-либо лечения и специального наблюдения.
Однако, отечный синдром может быть и признаком проблем со здоровьем. Если отекают ноги при беременности на поздних сроках, то это может быть начальным проявлением преэклампсии. Гестационные отеки в 24% случаев переходят в преэклампсию — в этом случае они очень быстро развиваются и сопровождаются значительной прибавкой веса. Отличить гестационные отеки от отеков при преэклампсии невозможно до тех пор, пока не появятся гипертензия и белок в моче. Отеки являются одной составляющей преэклампсии и внешним проявлением глубоких нарушений гомеостаза. Есть мнение, что гестоз начинается с отеков — даже скрытых, которые проявляются значительной прибавкой веса.
Для диагностики гестационных отеков рекомендуется измерять электропроводность кожи тыльной поверхности рук и ног. Измерения проводятся с помощью специального прибора. Сделаны выводы, о том, что показатель электропроводимости при гестационных отеках и отеках при преэклампсии существенно отличается. В первом случае этот показатель менее 2000 условных единиц (низкий риск появления преэклампсии), а во втором — более 2500, что говорит о высоком риске развития тяжелой преэклампсии. Беременные этой группы госпитализируются в плановом порядке в стационар, наблюдаются и лечатся по протоколам лечения преэклампсии.
Отечный симптом может быть признаком различных заболеваний — почечных, сердечно-сосудистых, сахарного диабета и варикозной болезни. Поэтому в каждом конкретном случае проводится выяснение причин отечного синдрома, лечение основного заболевания и симптоматическая коррекция отечного состояния. Для облегчения состояния назначаются мочегонные средства, но синтетические препараты беременным противопоказаны, а фитопрераты (например, Канефрон, Тринефрон) применять можно в течение 2-3 недель.
Кроме этого, чтобы уменьшить скопление жидкости организме, важно скорректировать образ жизни.
Физиологическая отечность уменьшается при выполнении следующих рекомендаций:
- Соблюдение режима дня: не переутомляться, отдыхать днем и иметь продолжительный ночной сон (от 8 до 10 часов).
- Во время отдыха часто практиковать лежание на левом боку — в такой позе матка смещается и не давит на нижнюю полую вену.
- Во время отдыха важно поднимать ноги, подкладывая под них высокий валик или плотную подушку.
- Прогулки на свежем воздухе и умеренная физическая активность.
- Ношение компрессионного трикотажа (чулки или гольфы). Такой трикотаж можно начинать носить уже в первые месяцы беременности, поскольку гормоны уже негативно влияют на тонус вен. По мере увеличения срока беременности плотность трикотажа должна увеличиваться.
- Ношение удобной обуви, отказ от обуви на высоких каблуках. Если ноги очень устают, можно попробовать ношение ортопедических стелек.
- Ношение свободной одежды, чтобы не ограничивался приток крови к ногам.
- В течение дня на работе важно чаще менять позу. Нужно стараться не сидеть долго без движения, почаще вставайте и делайте разминку.
- Занятия физкультурой для беременных и йогой для беременных.
- Достаточное употребление фильтрованной воды, отваров трав, морсов, несладких компотов из сухофруктов.
- Рациональное питание: много овощей и фруктов, а также белковой пищи. Значительно ограничиваются простые углеводы (сладости, выпечка, кондитерские изделия) и жиры. Не допустимо употребление фаст-фуда и сухих перекусов.
- При прибавке веса нужно делать разгрузочные дни, но проведение их согласовывать с гинекологом.
- Контроль потребления поваренной соли. При отеках ограничьте потребление до 1 чайной ложки в день во все блюда.
- При начинающихся отеках можно принимать растительные мочегонные — отвар шиповника, брусники, липового цвета, толокнянки (только после консультации гинеколога).
Диета при отеках ног

Диета при варикозном расширении вен на ногах
- Эффективность: лечебный эффект
- Сроки: постоянно
- Стоимость продуктов: 1350-1580 рублей в неделю

Диета при тромбофлебите
- Эффективность: нет данных
- Сроки: постоянно
- Стоимость продуктов: 1400-1500 рублей в неделю

Диета при тромбозе глубоких вен нижних конечностей
- Эффективность: лечебный эффект достигается через 2 месяца
- Сроки: 2-6 месяцев
- Стоимость продуктов: 1600-1700 руб. в неделю
Больные с отеками на ногах должны пересмотреть свое питание. Лучшая диета при варикозной болезни — увеличение количества клетчатки (фрукты и овощи, хлеб грубого помола, отруби, цельнозерновые крупы) и уменьшение количества соли и соленых блюд. При склонности к избыточному весу нужно уменьшить количество жирной пищи и углеводов.
Полезно включать в рацион:
- Рыбу (витамин Д и фосфор). Высокое содержание витамина Д в рыбе жирных сортов (сельдь, сардины, тунец), печени трески, яичном желтке.
- Продукты с высоким содержанием витамина С (овощи и зелень, плоды шиповника и облепихи, цитрусовые).
- Витамин Е (растительные масла, грецкий орех, миндаль, лесной орех, семена подсолнечника, чиа, льна, ростки злаков). Витамины С, Д, А, Е регулируют выработку коллагена (составляющее вещество соединительной ткани сосудов, в данном случае вен и венозных клапанов).
- Витамин Р. К группе витамина P относится ряд флавоноидов, уменьшающих проницаемость сосудов. Они в большом количестве в лимонах незрелых грецких орехах, черной смородине, рябине, петрушке, листовом салате, малине, помидорах, винограде.
- Снижают вязкость крови ананасы, облепиха, инжир, лимоны.
Профилактика
Профилактика варикозного расширения вен и отеков включает:
- Поддержание нормального веса.
- Рациональное и полноценное по содержанию белка, витаминов и минералов питание.
- Умеренная физическая нагрузка. Специальный комплекс упражнений для улучшения венозного оттока (его можно найти в интернете), плавание, езда на велосипеде, ходьба на лыжах, бег (по земле, песку, или траве) — это те виды спорта, которые показаны даже при начинающемся варикозе. Если не умеете плавать, можно стоять в воде — в это время столб воды давит на ноги и этого достаточно, чтобы протолкнуть застоявшуюся в венах кровь. Вечером можно сделать легкие упражнения с подъемом ног («велосипед», «ножницы» в разных направлениях) или просто поднять ноги к стене и полежать в таком положении 10 минут. Нужно помнить, что при склонности к варикозному расширению вен спортивные нагрузки противопоказаны (тяжелая атлетика, теннис, прыжки).
- Не желательно длительное «обездвиживание» и сидячий образ жизни, поэтому нужно в течение дня вставать, разминаться, двигаться. Если есть возможность, снять обувь, сделать легкий массаж ступням и пальцам и придать ногам возвышенное положение.
- Избегать подъема тяжестей.
- Использование компрессионного трикотажа — это средство и профилактики, и лечения варикозной болезни.
- Его можно использовать при длительных перелетах, длительной ходьбе или занятиях спортом.
- Не носить узкую обувь и обувь на высоком каблуке. После долгого пребывания в туфлях на высоком каблуке, нужно снять обувь и приподнять ноги. Лучшим вариантом будет на работе переобуваться в удобные туфли.
- Ежедневный самомассаж (поглаживание и разминание ног в направлении снизу-вверх).
- Обливать ноги прохладной водой в конце дня, после принятия душа, заканчивать процедуру обливанием ног.
- Нежелательно принимать горячую ванну, посещать сауну или баню, поскольку тепловые процедуры расширяют сосуды и усиливают застой крови.
- Полезны гидромассаж ног, местные минеральные ванночки, обёртывание ступней глиной и морскими водорослями.
- Важно отказаться от курения, поскольку никотин негативно влияет на артерии и вены.
Последствия и осложнения
Как мы выяснили отек ног может быть вызван самыми различными заболеваниями, и сам по себе он не представляет опасности и угрозы для жизни. Опасность представляют заболевания, симптомом которых являются отеки. Осложнениями варикозной болезни, как самой частой причины отека ног, являются:
- Острый венозный тромбоз, ведущий к инвалидизации, иногда к смерти.
- Тромбоэмболия легочной артерии.
- Трофические язвы голени.
- Варикозная экзема, сопровождающаяся выраженным отеком, зудом, длительно незаживающими экскориациями. Если варикозная экзема не лечится своевременно, она быстро распространяется и возможны бактериальные осложнения (рожистое воспаление и флегмона).
- Кровотечение из варикозного узла.
Если рассматривать осложнения лимфатического отека, то можно назвать наиболее встречающиеся:
- Нарушение трофики тканей (гиперкератоз).
- Кожные инфекции (рожистое воспаление, стрептодермия, пиодермия).
- Флегмона.
- Образование лимфатических свищей.
Прогноз
Качество жизни больных зависит от своевременной постановки диагноза и назначения лечения. На ранней стадии при соблюдении рекомендаций врача, приеме флеботоников и подборе компрессионных средств прогноз благоприятный. На поздних стадиях и в запущенных случаях заболевание труднее лечится, возможны неоднократные оперативные вмешательства, что сказывается на качестве жизни больного.
Список источников
- Богачев В. Ю. Начальные формы хронической венозной недостаточности нижних конечностей: эпидемиология, патогенез, диагностика, лечение и профилактика. Флеболимфология 2004; 21: 10-15.
- Баешко А. А. Хроническая венозная недостаточность нижних конечностей. Лечебное дело 2008; 1: 53-62.
- Богачев В. Ю. Консервативное лечение хронической венозной недостаточности нижних конечностей с точки зрения доказательной медицины. Consilium Medicum 2005; 7 (5): 415-418.
- Эрик Р. Бек, Роберт Л. Соухами. Уроки дифференциального диагноза. Москва. Издательская группа «ГЭОТАР-Медиа», 2008, С. 30-36.
- Золотухин И.А. Дифференциальная диагностика отеков нижних конечностей. Consilium Medicum 2004; 6 (5): 11-14.






 Фуросемид
Фуросемид Эспиро
Эспиро Инспра
Инспра Флебодиа 600
Флебодиа 600 Детралекс
Детралекс Венарус
Венарус Ангиорус
Ангиорус
















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...