Гиперкератоз
Общие сведения
Гиперкератоз представляет собой патологический процесс в эпидермисе, в основе которого лежат ускоренный рост и нарушение процесса слущивания эпидермиса, проявляющийся гипертрофией (утолщением) рогового слоя. Гиперкератоз не относится к самостоятельному заболеванию. Нарушение процесса ороговения и утолщение рогового слоя может встречаться как у здоровых людей (на стопах, локтях, коленях), так и при различных заболеваниях (эритродермиях, лишаях, ихтиозе и др.). Процесс ороговения, в зависимости от причин может происходить на различных участках тела, толщина ороговевшего слоя может существенно варьировать (от миллиметра до 1-2 сантиметров).
Что представляет собой роговой слой эпидермиса?
В основе рогового слоя кожи находятся роговые пластинки, содержащие белок кератин. В тонкой коже роговой слой включает 15–20 слоев роговых чешуек, а в толстой коже может содержать до 100 и более слоев. Роговой слой — это конечный продукт процесса дифференцировки кератиноцитов эпидермиса, имеющий специфическое строение, определяемой как «кирпич и цемент», в котором роговые клетки выполняют роль «кирпича», а межклеточные липиды — «цемента». Ведущим механизмом обновления эпидермиса является процесс слущивания роговых чешуек и их замещение новыми клетками. Процесс обновления начинается в базальном слое, продуцирующих кератиноциты, которые мере взросления постепенно перемещаются (выталкиваются) в верхние слои, теряя ядро и органеллы, превращаясь в плоские чешуйки (корнеоциты), образующие роговой слой (рис. ниже).
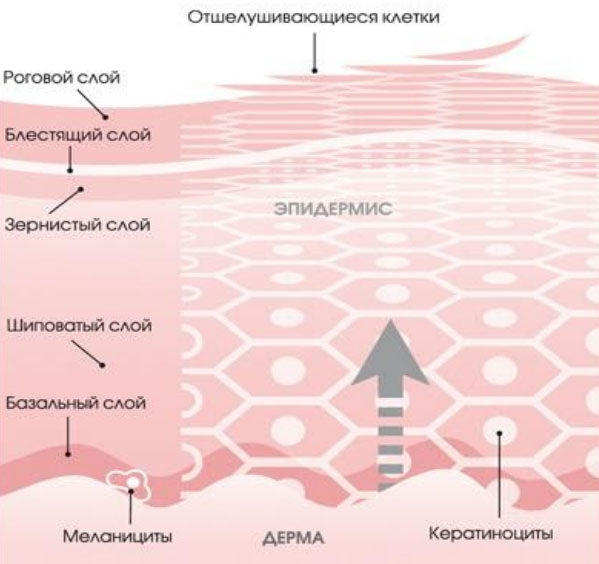
Таким образом, механизм клеточного обновления строится на отделении (слущивании) верхних роговых клеток, провоцирующего активацию клеток дермы и образование новых материнских клеток базального слоя. Цикл обновления клеток эпидермиса составляет в среднем 21-28 дней, однако по мере старения организма он замедляется, составляя 35-45 дней у лиц после 40 лет и 56-72 дней после 50 лет. Состояние и длительность цикла клеточного обмена также зависит и от других факторов: питания/образа жизни, гормонального фона, негативных факторов влияния внешней среды.
Процесс обновления свойствен не только для эпителия кожи, но и слизистых оболочек полости рта, матки, вульвы. Однако в силу отличий в строении эпителия слизистой (на большей части отсутствует отсутствуют роговой, зернистый и блестящий слои) при процессе обновления происходит неполноценное ороговение (паракератоз), для которого характерно появление в протоплазме клеток поверхностного слоя плоского эпителия кератина, но при этом еще присутствуют ядра. Паракератоз является физиологическим свойством эпителия слизистой, а квалифицируется как патологический процесс при нарушении морфологии ороговевающего плоского эпителия. При этом, паракератоз часто сочетается с гиперкератозом и акантозом (усиленной пролиферации шиповидного/базального слоев).
Гиперкератоз является актуальной проблемой как среди мужчин, с которой сталкивается почти 20% лиц после 20 лет так и среди женщин, среди которых более 40% после 20 лет отмечают это явление на тех иных иных участках кожи, существенно ухудшающих внешний вид кожи (цвет, структуру). У детей возникает преимущественно фолликулярный гиперкератоз. Чаще у ребенка 1-3 лет поражаются лицо и руки. У взрослых наиболее часто встречается гиперкератоз стоп и в частности, гиперкератоз ногтей на ногах, подногтевой гиперкератоз на руках, гиперкератоз кожи лица и гиперкератоз кожи головы.
Несмотря на то, что гиперкератоз, независимо от его вида, потенциально опасным для жизни состоянием не является, он требует обязательного лечения, поскольку косметические дефекты/ухудшение эстетики кожного покрова могут быть причиной снижения самооценки и способствовать развитию психологических травм и социальной дезадаптации, особенно среди женщин.
Патогенез
Патогенез при различных видах гиперкератоза различается. В целом, из-за недостаточной активности и выработки протеолитических ферментов (сериновых протеаз), регулирующих процессы протеолиза между аминокислотами, белковые связи (корнеодесмосомы) между клетками ороговевшего слоя не разрушаются, что приводит к недостаточному отшелушению и накоплению корнеоцитов.
Классификация
В основу классификации гиперкератозов положены ряд факторов, согласно которым выделяют:
- По происхождению: наследственный и приобретенный гиперкератоз.
- По площади поражения: локальный (мозоли/бородавки) и диффузный, занимающий большие участки кожи.
По клиническим формам:
- Фолликулярный гиперкератоз – при котором отслаивающиеся чешуйки рогового слоя закупоривают протоки фолликулов, что проявляется проявлением мелких многочисленных бугорков на коже.
- Себорейный гиперкератоз — локализуется преимущественно на волосистой части головы, реже — на коже лица. Проявляется образованием участков шелушения в виде легко отделяемой жирной, корки, после которой остаются красноватые пятна.
- Бородавчатый гиперкератоз. Характеризуется появлением на коже образований внешне напоминающие бородавки, но без этиологического фактора истинных бородавок — папилломавируса.
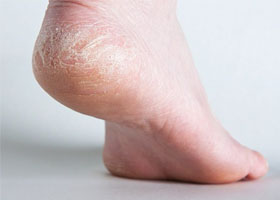
- Гиперкератоз стоп. Проявляется утолщением кожи стоп с появлением натоптышей и мозолей.
- Диссеминированный гиперкератоз. Проявляется полиморфными элементами на коже туловища и конечностей, напоминающие толстые/короткие волосы, расположенные изолированно и не сливающиеся друг с другом.
- Лентикулярный гиперкератоз. Характеризуется появлением роговых папул на волосяных фолликулах нижних конечностей, а после удалении остаются небольшие углубления на коже.
- Старческий гиперкератоз. Характерно появление темных ороговевших пятен на коже у пожилых людей.
Причины
Этиологические факторы развития гиперкератозов достаточно многочисленны. Выделяют причины экзогенного и эндогенного происхождения.
К экзогенным причинам относятся: механический фактор (физическое давление на кожу — обувь одежда, деформация стопы, повышенная масса тела и др.); несоблюдение правил личной гигиены; профессиональные вредности; травмы; неблагоприятные факторы внешней среды (солнечная инсоляция, мороз, ветер); бактериальные инфекции.
К эндогенным причинам относятся системные заболевания и заболевания кожи:
- сахарный диабет;
- грибковые инфекции;
- псориаз;
- различные формы лишая;
- ихтиоз кожи;
- гиповитаминоз;
- частые/длительные стрессы;
- заболевания ЖКТ;
- эритродермия;
- нарушения гормонального фона.
Относительно редкой причиной являются наследственные заболевания. Может присутствовать и семейственность в поколениях: если кератоз присутствует у родителей, то, с большой вероятностью гиперкератоз у ребенка тоже раньше или позже разовьется.
Симптомы
Симптомы гиперкератоза определяются его формой. Рассмотрим лишь некоторые из них.
Фолликулярный гиперкератоз
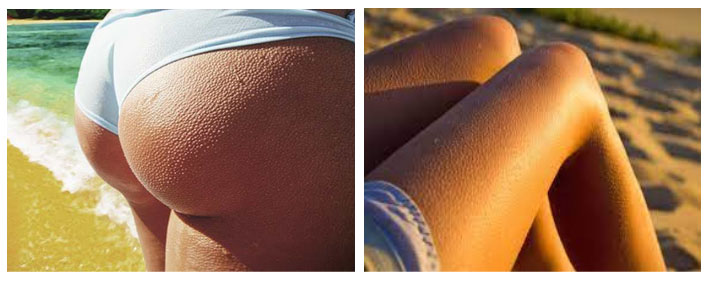
Типичными проявлениями заболевания является сыпь «гусиная кожа», представляющая собой плотные, мелкие шиповидной формы красноватые прыщи в основании волосяного фолликула появляющиеся на фоне шероховатой/загрубевшей кожи. Преимущественная локализация — по боковой/задней поверхностям бедер, на руках, и ягодицах – по боковой и передней поверхностям на руках и бедрах. Значительно реже встречается фолликулярный гиперкератоз кожи лица. Могут встречаться также и генерализованные формы, для которых характерно обширное поражение кожи туловища, ягодиц и разгибательных поверхностей конечностей. Заболевание ухудшения самочувствия не вызывает, за исключением ощущения незначительного дискомфорта из-за сухости кожных покровов. Реже пациентов беспокоить легкий зуд (рис. ниже).
Выделяют две разновидности заболевания:
- Фолликулярный гиперкератоз I типа (развивается вследствие дефицита витамина А в организме). При этом, шейка волосяного фолликула окружена узелками шиповидного типа и бляшками. Кожа в зоне становится шероховатой, грубой, сухой и обезжиренной, напоминающий при прикосновении к ней наждачную бумагу.
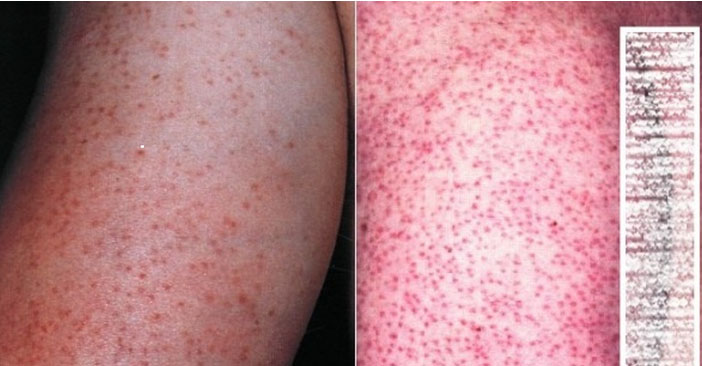
- Фолликулярный гиперкератоз II типа. Характер сыпи геморрагический. В основе его развития недостаток в организме витамина С и К. При этом типе протоки волосяных фолликулов закупориваются кровью/пигментом и имеют красный или коричневый цвет. Поражаются чаще разгибательные поверхности бедер и зона живота (рис. ниже).
Узелки фолликулярного гиперкератоза могут инфицироваться при попытках самостоятельного их выдавливания или во время непроизвольной травматизации, что проявляется вторичной пиодермией. Встречается чаще в детском/подростковом возрасте при аллергизации организма.
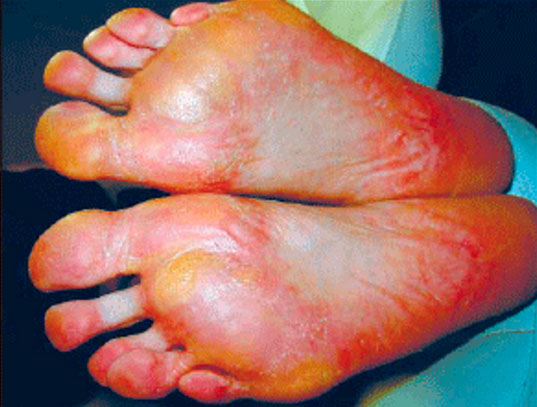
Гиперкератоз стоп (подошвенный гиперкератоз)
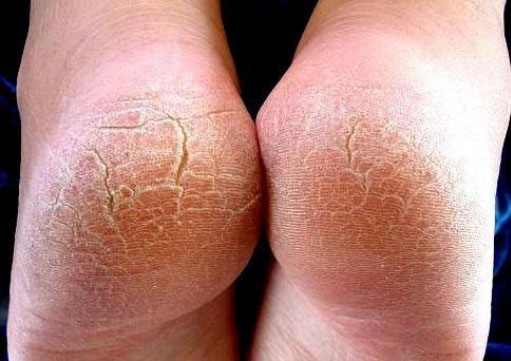
Характерны сухость/огрубение кожи подошвы или локально пяточной области, появление омозолелостей и кровоточащих трещин, что сопровождается сильно выраженной болью и даже нарушением функции нижней конечности. Разрастание рогового слоя может достигать 0,5-1,5 см (рис. ниже).
Среди подошвенных гиперкератозов выделяют (подологическая классификация) следующие.
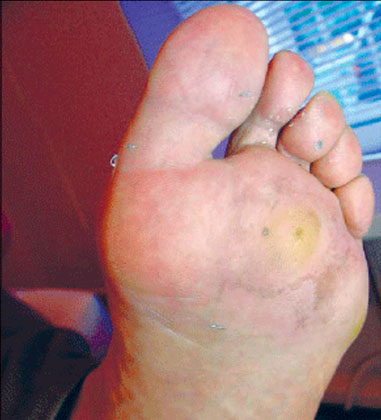
Сухую мозоль —локальный очаг равномерной толщины с четкими границами утолщения рогового слоя эпидермиса желтоватого цвета, встречающийся на участках на подошвенной/боковой поверхностях стоп, преимущественно подверженных сильной или частой нагрузке (рис. ниже).
Стержневую мозоль — резко ограниченный плотный участок гиперкератоза эпидермиса, округлой формы, небольших размеров с ровными краями. Преимущественная локализация: зона давления костных отростков/выступов на подлежащие мягкие ткани в области боковой поверхности пальцев стопы/тыльной поверхности суставов пальцев. У стержневой мозоли кроме очага гиперкератоза в центре мозоли присутствует полупрозрачный твердый стержень, при давлении на который возникает резкая болезненность (рис. ниже)
Мягкую мозоль — возникает преимущественно на фоне повышенной влажности между пальцев ног. При этом, существует риск заражения пораженного участка бактериальными инфекциями.
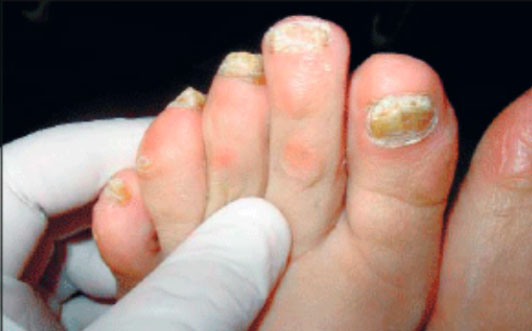
Подногтевой гиперкератоз — встречается достаточно часто, особенно на фоне травматической онихии/онихомикоза. Характерно постепенное разрастание с дистального края/увеличение ногтевой пластины. При этом происходит накопление между гипонихием и свободным краем ногтя роговой массы желто-серого цвета (рис. ниже).
Гиперкератоз кожи головы
В большинстве случаев — это себорейный гиперкератоз, представляющий собой пигментированные веррукозные образования на волосистой части головы.
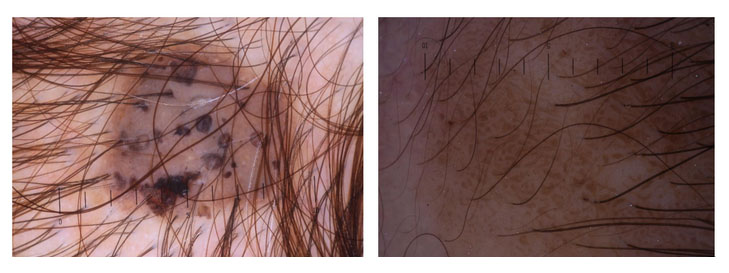 На ранней стадии заболевание манифестирует желто-коричневыми пятнами округло-овальной формы, постепенно превращающиеся в бляшки тусклого цвета. Очаги поражения имеют четко очертанную форму, чаще множественные, диаметр которых может варьировать от 1-2 миллиметров до 3-5 сантиметров.
На ранней стадии заболевание манифестирует желто-коричневыми пятнами округло-овальной формы, постепенно превращающиеся в бляшки тусклого цвета. Очаги поражения имеют четко очертанную форму, чаще множественные, диаметр которых может варьировать от 1-2 миллиметров до 3-5 сантиметров.
Анализы и диагностика
Гиперкератоз, независимо от его вида, в большинстве случаев специальных диагностических исследований не требует. Диагноз ставится на данных опроса и наружного осмотра пациента. При необходимости проведения дифференциальной диагностики может проводится забор материала и его гистологическое исследование.
Лечение
Лечение гиперкератоза определяется его видом и проводится с учетом причины, вызвавшей его, клинической симптоматики, локализации и особенностей патогенеза. В случаях, когда гиперкератоз обусловлен конкретным заболеванием, проводится его лечение (например, сахарный диабет). Cимптоматическая терапия заключается в поведении косметических ручных/аппаратных процедур (пилинги, мезотерапия, микродермабразия) и применении местных медикаментозных средств (кератолики и смягчители). Препараты, смягчающие кожу эффективно гидратируют роговой слой эпидермиса, что снижает потерю воды, усиливают процесс десквамации.
Большинство смягчающих средств представлены преимущественно минеральными маслами или парафинами в водной эмульсии с добавлением стабилизаторов, эмульгаторов и антимикробных препаратов. Несмотря на общность подхода к лечению гиперкератоза, важно учитывать и его локализацию, поскольку это во многом определяет выбор аппаратных методов лечения и средств для наружного применения. Например, гиперкератоз кожи лица требует использование более щадящих техник пиллинга, специальных увлажняющих и отшелушивающих средств в отличии от гиперкератотических наслоений пяточно-подошвенной зоны.
Известно, что гиперкератотические наслоения представляют собой существенный барьер, который не позволяет препарату проникнуть в кожу. Эта проблема успешно решается путем сочетанного применения топических стероидов и кератолитических средств. Из кератоликов, способствующих десквамации ороговевших чешуек, используются препараты на основе мочевины, салициловой, гликолевой, винной и молочной кислоты.
Лечение фолликулярного гиперкератоза
Специфического лечения нет. Для улучшения состояния/внешнего вида кожи рекомендуется ежедневное применение эмолентов (увлажняющих кремов), содержащих витамины E и A; отшелушивающих наружных средств, стимулирующих процесс клеточного обновления кожи, в состав которых входят мочевина, молочная или салициловая кислоты (Хилл крем, мазь Уродерм, гель/крем Урьяж, Кератозан, Топикрем, интенсивный увлажняющий крем Авен Акерат, крем Керакнил и др.).
Для купирования воспаления фолликул и уменьшения выраженности покраснения элементов гиперкератоза назначаются местные стероидные средства короткими курсами (Афлодерм, Белосалик, Адвантан, Бутикорт, мазь Гидрокортизон, Акридерм, Элоком, Дерматоп, Момедерм, Латикорт и др.). Если фолликулярный гиперкератоз обусловлен дефицитом витаминов/микроэлементов проводится корректировка рациона питания и назначаются витаминные коктейли или курс витаминно-минеральные комплексы (Витрум, Супрадин, Мульти-табс и др.). В ряде случаев могут назначаться местные ретиноиды (Редецил, Ретиноевая мазь, Ретасол). При присоединении бактериальной флоры — местные антибактериальные препараты (Левомеколь, Синтомицина линимент, Бактробан, Гентамициновая мазь и др.).
Следует учитывать, что эффективность смягчающих/увлажняющих косметических и лечебных средств зависит от рН кожи, дозы и регулярности их применения. Поэтому, выраженный эффект может быть достигнут лишь при систематическом их использовании, и что особенно важно, при их индивидуальном подборе.
Лечение гиперкератоза стоп
Лечение подошвенных гиперкератозов комплексное, включающее в себя лечение сопутствующей патологии (например, диабетическая стопа), устранение факторов, оказывающих повышенное давление на участки кожи стоп, правильный подбор удобной соответствующего размера обуви. Если отсутствует возможность обращения за помощью к специалистам-подологам, где вам могут при помощи аппаратов/специального инструментария и безболезненно удалить послойно участки гиперкератоза, то существуют различные методы для удаления гиперкератоза в виде мозолей, натоптышей, трещин на пятках в домашних условиях.
Для механического удаления ороговевших масс можно аккуратно использовать скрабы, пемзу, лезвия, электрические пилки, педикюрные щетки, арсенал которых чрезвычайно большой и широко представлен на рынке. Также существует большой выбор средств на различной основе с выраженным кератолитическим эффектом для ухода за кожей стоп, в частности на основе мочевины.
Лечение пяточно-подошвенного гиперкератоза начинается с процедур, размягчающих кожу и удаления ороговевшего эпителия. С этой целью показано распаривание проблемных зон на подошве ноги в теплом, мыльно-содовом растворе в течение 25-30 минут, что позволяет размягчить даже сильно затвердевшие участки и улучшать процесс кровообращения. Далее проводится удаление ороговевшего слоя с помощью различных механических/электрических приспособлений или приборов (пемзой, роликовой пилкой). Следует учитывать, что удаление ороговевших масс должно проводиться не за один раз, а в несколько этапов, что позволит избежать инфицирования и травмирования конечности. Затем накладывается повязка с мазью, имеющей отшелушивающее действие (салициловая мазь, крем Супер Антимозоль, Немозоль, Фореталь Плюс, Аквапилинг, мазь Уродерм, Керасил, мозольная жидкость, мозольный пластырь — СалиПласт, Салипод, Алпе Хай-Тек, доктор Хаус) или другой размягчитель кожи. Через 1-2 дня повязку необходимо снять и счистить слой отслоившегося эпидермиса. Процедуру нужно повторять несколько раз до окончательного размягчения участка ороговения и его отделения. После чего на кожу наносится специальный увлажняющий крем (для ног), например, крем Лекарь, в состав которого входит мочевина, экстракты нескольких растений и масло чайного дерева.
Доктора
Лекарства
Лекарственные средства с кератолитическим действием (Салициловая мазь, крем Супер Антимозоль, Немозоль, Фореталь Плюс, Аквапилинг, мазь Уродерм, Керасил, мозольная жидкость, мозольный пластырь — СалиПласт, Салипод, Алпе Хай-Тек, доктор Хаус).
Процедуры и операции
- Пилинг.
- Аппаратный педикюр.
- Микродермабразия.
- Лазерное удаление.
- Криотерапия.
Диета
Диетическое питание при гиперкератозах не предусмотрено, за исключением случаев, когда их развитие вызвано конкретным заболеванием, например, сахарным диабетом или нарушениями гормонального фона, в соответствии с которыми назначается профильная диета.
Профилактика
К общим профилактическим мероприятия можно отнести:
- Соблюдение режима пребывания на солнце и использования солярия.
- Укрепление иммунитета.
- Рациональный, соответствующий энергетическим затратам рацион питания.
- Предупреждение травматизации кожных покровов (носить удобную, соответствующего размера, обувь, одежду из натуральных тканей).
- Соблюдение личной гигиены, правильный (в соответствии с типом) уход за кожей.
- Регулярное использование лечебных/косметических средств для увлажнения и смягчения кожного покрова и от шелушения ороговевших пластинок.
- Избегать травмирования кожных покровов.
- Не перемерзать.
- При работе с любым химическими реагентам не допускать контакта с кожей (использование специальных защитных средств).
- При склонности к гиперкератозу — регулярное проведение аппаратных методов лечения, посещение врача-подолога.
Последствия и осложнения
При отсутствии своевременного лечения, выраженного ороговении кожи стоп существует риск появления трещин на пятках и стопе, сопровождаемый потенциальной опасностью заражения грибком. При фолликулярном гиперкератозе присутствует риск развития пиодермии. Не мене важным является возможность развития психологических травм и социальной дезадаптации на фоне выраженных косметических дефектов.
Прогноз
Поскольку гиперкератоз, независимо от его вида, потенциальной опасности для жизни человека не представляет прогноз в целом благоприятный. Заболевание представляет скорее косметическую проблему и требует лечения специалистов соответствующего профиля.
Список источников
- Бауман Л. Косметическая дерматология. Принципы и практика. Пер. с англ. Потекаева Н. Н. М.: МЕДпресс-информ. 2012. 688 с.
- Афанасьев Е.Н. Механически индуцированные гиперкератозы стопы // Пластическая хирургия и косметология. 2012. № 4. С. 644–661.
- Холодилова Н.А., Монахов К.Н. Использование средств базового ухода у пациентов с нарушением кожного барьера // Российский журнал кожных и венерических болезней. 2009. № 6. С. 68–69.
- Ломакина Е. А. Роль барьерной функции кожи в патогенезе некоторых дерматозов // Современные проблемы дерматовенерологии, иммунологии и врачебной косметологии. 2009, № 2. С. 87–90.
- Родионов А. Н. Сухая кожа. Дерматокосметология. Поражения кожи лица и слизистых. Диагностика, лечение и профилактика. СПб: Наука и техника. 2011. 911 с. С. 63–69.




 Салициловая мазь
Салициловая мазь Уродерм
Уродерм

















Отличная статья, так подробно все описано, что мне стало понятно что у меня на локтях. Кожа там стала грубеть. В аптеке посоветовали мазь Уродерм. Хорошо она смягчала мою огрубевшую кожу.