Ихтиоз
Ихтиоз — это редкое наследственное кожное заболевание человека, характеризующееся нарушениями кератизации (ороговения). Это не одно заболевание, а целая группа, которые объединяют генные мутации, приводящие к аномалии эпидермиса. Кожа теряет способность связывать воду, поэтому появляется сухость, обильное шелушение и гиперкератоз. При этом кожа может быть утолщенной или чрезмерно тонкой. Все эти изменения в значительной степени нарушают ее барьерную функцию.
Также при этом заболевании нарушается белковый обмен (в крови накапливаются аминокислоты) и жировой (повышается уровень холестерина). Выделяют наследственные формы ихтиоза и приобретенные. Все наследственные формы связаны с мутациями генов, проявляются с рождения и прогрессируют.
Ген ихтиоза не один — описаны мутации более 50 генов, ответственных за процессы, происходящие в коже: образование кератина, метаболизм липидов и их транспорт, функции ферментов, транскрипция и репарация ДНК. Нарушения на любом из этих этапов вызывают развитие той или иной формы заболевания, проявления которых различны — от косметических дефектов кожи до тяжелых, затрудняющих жизнь пациента. Выраженные изменения часто являются несовместимыми с жизнью и заканчиваются гибелью плода или смертью вскоре после рождения.
Патогенез
В основе патогенеза — изменение структуры кератина и его повышенная продукция. В результате мутаций генов изменяется зернистый и роговой слой, что вызывает изменение структуры кожи и нарушается защитный кожный барьер. Клетки рогового слоя обеспечивают нормальную структуру кожи. Роговой слой включает липиды и белки, обеспечивающие увлажнение кожи. Липиды попадают в роговой слой при участии белков-транспортеров и при нарушении функции последних этого не происходит.

Важнейшим фактором гидратации кожи и ее защиты является белок филаггрин. При мутациях гена FLG снижается выработка филаггрина, что становится причиной вульгарного ихтиоза.
Повышенная потеря воды с поверхности кожи вызывает ее воспаление, компенсаторную пролиферацию рогового слоя (гиперкератоз) и прогрессирование кожных проявлений. Во влажном климате состояние кожи улучшается, а при вульгарном ихтиозе наступает значительное улучшение. Зимой и в сухом климате состояние ухудшается, поэтому необходимо использовать увлажнители воздуха.
Классификация
Все ихтиозы делят на две группы:
- Несиндромальные — в патологический процесс вовлечена только кожа.
- Синдромальные — кожные проявления являются частью синдромов, передающихся по наследству, при которых помимо этого отмечается поражение многих органов.
Формы заболевания:
- Наследственный (врожденный) — проявляется с рождения, течение утяжеляется в период гормональных перестроек.
- Приобретенный — возникает во взрослом возрасте на фоне различных заболеваний как их осложнение и у стариков (сенильный). Эта форма не связана с генетическими изменениями и появляется внезапно при злокачественных образованиях (миелома, лимфогрануломатоз, лимфома, карцинома легких или яичников).
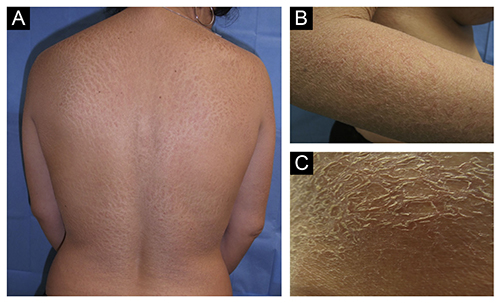
Шелушащиеся бляшки с трещинами и эритематозными краями (A, B и C)
Врожденный ихтиоз имеет разнообразные клинико-генетические варианты. Определенный ген и его мутации обуславливает различные типы ихтиоза:
- Аутосомно-доминантный (относятся вульгарный ихтиоз и эпидермолитический) — самый распространенный фенотип, на долю которой приходится до 90% от всех форм и распространенность составляет 1 случай на 250 человек. Связан с мутацией в гене FLG (ген филаггрина), который несет хромосома Филаггрин — белок, участвующий в окончательной дифференцировке эпидермиса, обеспечивает удержание кожей воды и барьерную функцию кожи. Эта форма возникает на 3-м месяце жизни, но может и позже – после 5 лет, имеет легкое течение с зудом и изменениями кожи. Состояние больных улучшается летом, а зимой отмечается ухудшение. Простая форма часто сочетается с атопическим дерматитом, экземой или астма.
- Аутосомно-рецессивный ихтиоз — это тяжелые формы, к которым относятся ихтиоз Арлекина, ламеллярный и ихтиозиформная эритродермия. В данном случае у человека гены ихтиоза получены от каждого родителя. Ихтиоз Арлекина у младенцев проявляется присутствием твердых пластин ороговевшей кожи, которые ограничивают малейшие движения (их называют коллодиевые младенцы). Эта наиболее тяжелая и часто смертельная форма связана с мутацией ABCA12 (нарушен транспорт липидов). Через несколько дней пластины кожи сходят, обнажая кровоточащие участки, которые часто инфицируются. Ламеллярная форма и ихтиозиформная эритродермия — менее тяжелые по течению. Мутации гена TGM1 в 90% связаны с ламеллярным ихтиозом.
- Отдельно выделяется Х-сцепленный рецессивный ихтиоз — заболевание связано с дефицитом фермента стероидной сульфатазы. Этот ихтиоз сцеплен с полом женским — внешне здоровая женщина является носителем мутантного гена. Часто встречаются случаи X-сцепленного рецессивного наследования от здорового отца и матери носителя. На Х- и У-хромосомах человека есть псевдоаутосомные участки, содержащие аллели одного гена — рецессивный аллель гена ихтиоза. Между этими участками происходит обмен и передача: 25% мальчикам, которые получают Х хромосому от матери с измененным геном (развивается ихтиоз у мужчин), 25% девочкам, которые являются носителями (Х нормальная и Х с мутацией) и по 25% здоровым мальчикам (ХУ) и девочкам (ХХ). Ихтиоз у женщины может развиться в случае, если болен ее отец, а мать — носитель мутантного гена, в таком случае женщина наследует измененные гены на обеих Х хромосомах. В полном объеме клиника развивается только у мальчиков. В 30% в первые месяцы жизни поражается вся кожа, включая шею и кожные складки, свободными от высыпаний остаются ладони и подошвы. Шелушащиеся корки имеют темно-коричневый цвет (симптом «грязной кожи шеи»). Состояние кожи не улучшается с возрастом. При этой форме отмечается катаракта, крипторхизм, гипогонадизм, отставание в умственном развитии. В то же время некоторые формы ихтиоза связаны с Y-хромосомой (ген и мутация не известны) и заболевание будет передаваться от отца сыновьям (голандрический тип наследования).
Как связаны ихтиоз и атрофия зрительного нерва?
Аллели генов ихтиоза и атрофии зрительного нерва расположены в одной хромосоме и наследуются сцеплено с полом. Если в роду встречались случаи того или другого заболевания, то имеется риск рождения ребенка с данными патологиями в каком-то поколении.
Причины ихтиоза
Заболевание кожи ихтиоз является наследственным.
Как наследуется ихтиоз?
Заболевание может наследоваться по аутосомно-рецессивному или аутосомно-доминантному типу. Если наследуется по типу аутосомно-рецессивному, то ребенок будет болен, если получит измененные гены от каждого родителя, а при аутосомно-доминантном типе ген с мутацией наследуется только от одного родителя.
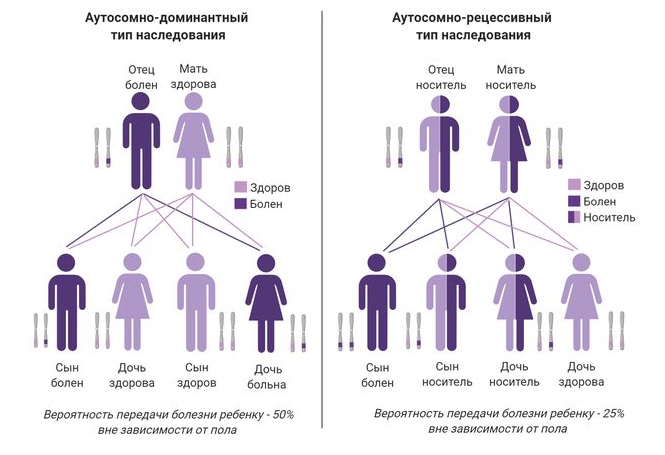
Типы наследования при ихтиозе
Причины приобретенного повышенного ороговения:
- системная красная волчанка;
- злокачественные опухоли;
- аутоиммунные заболевания;
- сахарный диабет;
- почечная недостаточность;
- неспецифический язвенный колит и болезнь Крона, при которых нарушено всасывание питательных веществ;
- несбалансированное питание (недостаточность витамина А, кахексия);
- прием антипсихотических, гиполипидемических препаратов, Циметидина;
- ВИЧ-инфекция и туберкулез;
- гормональные расстройства (гипотиреоз, пангипопитуитаризм, гиперпаратиреоз);
- чрезмерный уход за кожей.
Симптомы ихтиоза
Самая распространенная и благоприятная форма — вульгарный ихтиоз. Его признаки: сухость, зуд кожи и появление обширных участков шелушения, экземы. Проявления появляются с двух месяцев. Ихтиоз кожи локализуется на спине и тыльных поверхностях голеней, а живот, лицо и грудь могут не вовлекаться. На коже появляются наслоения чешуек разного цвета, она становится шершавой, отмечается фолликулярный кератоз. Изменения выражены в области локтевых и коленных суставов. На ладонях и подошвах усиливается линейность и появляется незначительное муковидное шелушение.
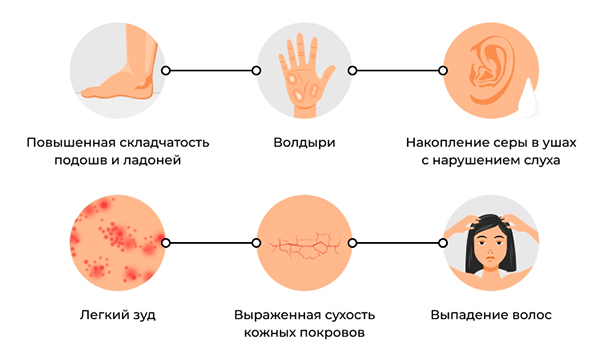
Симптомы ихтиоза
Выделяют различные варианты вульгарного ихтиоза в зависимости от характера чешуек: ксеродермия, простой ихтиоз (чешуйки по всей коже), блестящий (тонкие блестящие чешуйки больше локализуются на руках и ногах), белый (муковидное шелушение) и серпигинозный (серо-коричневые чешуйки, похожие на кожу змеи). На фоне ороговения появляются трещины, которые при ненадлежащем уходе инфицируются. Ногтевые пластинки ломаются и слоятся, волосы тонкие и редкие. Ввиду хрупкости эмали зубов они подвержены кариесу. У больных уже в детстве развивается близорукость. Заболевание длится всю жизнь, ослабевает при половом созревании и летом, обостряется зимой.
Рецессивный Х-сцепленный ихтиоз считают более тяжелой формой заболевания по сравнению с вульгарным. Эта форма проявляется после рождения: у детей красная, покрытая сухой пленкой кожа, трещины в разных участках, складчатость ладоней и стоп, крупнопластинчатое шелушение, гиперкератоз. В тяжелых случаях наблюдается выворот век и губ («рыбий рот»). Эти изменения появляются после рождения и не изменяются с возрастом. У взрослых отмечается сухость кожи с обширными участками, покрытыми темно-коричневыми чешуйками. Отмечается ихтиоз на ногах, боковых поверхности туловища и задней поверхности шеи, из-за чего кожа выглядит грязной. При этом лицо, ладони, кисти и подошвы не поражаются.
С возрастом клиническая картина не меняется, в зимнее время отмечается ухудшение. Отличительный признак — помутнение роговицы.
Анализы и диагностика
Изменения кожи возникают на 4-м месяце внутриутробного развития, но УЗИ диагностирует эту патологию только в III триместре (открытый рот, фиксированное положение ручек, гипоплазия носовых хрящей). При выявлении заболевания раньше по анализу амниотической жидкости беременность прерывают.
- Пренатальная диагностика Х-сцепленной формы у плода. В амниотической жидкости или в ткани хориона, полученных амниоцентезом, обнаруживают дефицит стероидной сульфатазы.
- Во время беременности Х-сцепленную форму у плода можно косвенно определить по содержанию эстрогенов в моче беременной. Снижение содержания эстрогенов — косвенный признак этого заболевания у плода.
- После рождения диагноз не вызывает затруднений при выявлении неонатологом специфического шелушения, толстых серых чешуек, плохом открытии рта, склеротических изменениях на ручках и ножках новорожденного.
- Гистологический анализ образцов кожи — определяет форму заболевания.
- Дерматоскопия с электронно-микроскопическим исследованием.
- При всех формах заболевания доминирует интерлейкин-17.
- Генетическое обследование — при всех случаях заболевания необходимо генетическое консультирование для определения типа наследования. Это позволяет прогнозировать риск развития заболевания у детей. В панель «Ихтиоз« входит 39 генов и благодаря секвенированию NGS диагностируется 80-90% случаев.
Лечение ихтиоза
Эффективного лечения не существует. Проводится симптоматическая терапия, которая улучшает состояние кожи и качество жизни больного. Добиваются заживления трещин, уменьшения шелушения, предупреждения бактериального поражения.
При легких формах часто применяется только местное лечение и бальнеологические процедуры (ванны, души с обычной и лечебной водой). В тяжелых случаях необходимо подключать системное лечение. Больным индивидуально подбирают увлажняющие и смягчающие средства, дают рекомендации по ежедневному уходу за кожей и ограничению контакта с аллергизирующими веществами (бытовая химия, агрессивные средства для душа, шерсть животных). При гигиенических процедурах рекомендуется пользоваться гелями с эмолентами (гель-эмолент Pierre Fabre, Bioderma Atoderm Интенсив, А-Дерма Экзомега Контрол). Нужно отметить, что приобретенные формы лечатся более эффективно, и основное условие — устранение причины и проведение местного лечения, что позволяет стабилизировать состояние пациента.
Местное лечение
- Кератолитические средства — чаще применяются средства, содержащие мочевину, которая разрушает связь между чешуйками и легко удаляет их избыток, делая кожу более гладкой. Topicrem (10% мочевина, молочная, пальмитиновая, стеариновая кислоты, минеральное масло) — кератолитический и увлажняющий эффект крема до 12 часов. Детям после года жизни можно применять препараты 1-2% мочевины. Косметика также может содержать AHA кислоты (альфа-гидроксикислоты — лимонная, 8% молочная, яблочная, гликолевая, винная, миндальная) и BHA (β-гидроксикислоты — 2–5% салициловая кислота). BHA проникают глубже и разрушают связь между отмершими клетками, AHA оказывают действие на поверхностные слои, отшелушивая мертвые клетки.
- Смягчающие и увлажняющие средства – крем с ретинолом и витамином D2 (эргокальциферол) 2–3 раза день. Эффективны эмоленты, которые являются смесью жиров и воды, хорошо задерживают влагу и предупреждают возникновение трещин. Для детей подходит липидовосстанавливающий крем XeraCalm A.D. (в составе липиды, термальная вода Avène и комплекс I-modulia® из лизата бактерий Aquaphilus dolomiae). Также рекомендуются Эмолиум, Атопик, Bioderma Atoderm, Eucerin, Avene Xerocalm, крем с липидами для тела Dr.esthe, спреи и кремы на основе декспантенола (НовоПантен, Пантенол, Бепадерил, Бепантен, Д-пантенол). Для лечения трещин — кремом с декспантенолом и хлоргексидином (Бепантен Плюс, Д-Пантенол Плюс антисептик).
- Глицерин и Ланолин — эти компоненты обязательно должны присутствовать в косметике для постоянного ухода, поскольку смягчают кожу после кислот и кератолитиков, устраняя сухость и ощущение стягивания кожи. Можно применять чистый безводный ланолин, который хорошо смешивается с водой и наносится на проблемные участки.
- Дополнительные мероприятия — частое купание, душ и увлажнение воздуха. Все эти процедуры увлажняют кожу. Эффективным является использование масла для ванн, легкое промокание тела и нанесение на влажную кожу эмолентов. Маленьким детям тоже делают ванны с маслами или ланолином, а в течение дня — влажные обертывания.
Системное лечение
- Положительный эффект отмечается при назначении ретиноидов (аналоги витамина А — этретинат и метаболит ацитретин, препараты Неотигазон и Сориатан), дозировка которых рассчитывается по весу человека и зависит от выраженности проявлений. При ламеллярной форме ацитретин принимают внутрь 0.3–0.5 мг на кг веса один раз в день.
- При выраженном шелушении и сухости назначают ретинол (витамин А) 3500–6000 МЕ на кг веса в день 1.5-2 месяцев. При Х-сцепленном ихтиозе местное лечение не отличается, но доза ретинола увеличивается до 6000–8000 МЕ в течение 2 месяцев, возможны повторные курсы через 3 месяца.
- Внутримышечно назначаются витамины Е, группы В и С, препараты цинка внутрь.
- Биологическая терапия. Действие моноклональных антител секукинумаб (Верксант) и иксекизумаб (Талс) направлено на интерлейкин-17A, а устекинумаб (Стелара) ингибирует интерлейкин-17. Они уменьшают выраженность проявлений со стороны кожи и зуд. Стоимость препаратов высокая.
Доктора
Лекарства
- Средства для местной терапии: Topicrem, Гель-эмолент Pierre Fabre, Bioderma Atoderm Интенсив, А-Дерма Экзомега Контрол, XeraCalm A.D., Эмолиум, Атопик, Bioderma Atoderm, Eucerin, Avene Xerocalm, крем с липидами для тела Dr.esthe, НовоПантен, Пантенол, Бепадерил, Бепантен, Д-пантенол.
- Препараты для системного лечения: Ретинола ацетат, витамин Е, аскорбиновая кислота, Неотигазон, Сориатан, Верксант, Талс, Стелара.
Процедуры и операции
- Хороший эффект оказывает фототерапия — ультрафиолетовое излучение определенного спектра, которая подавляет рост клеток кожи, устраняет воспаление и отек.
- Талассотерапия — лечение морским климатом, купания и воздушные ванны.
- Сульфидные ванны, хлориднонатриевые, с морской солью и кислородные. Детям можно делать ванны с отваром ромашки и отрубей.
Диета

Диета при дерматите
- Эффективность: Лечебный эффект через 3 недели
- Сроки: Постоянно
- Стоимость продуктов: 1300-1390 рублей в неделю
Специальной диеты не существует, но рацион должен быть разнообразным, полезным и здоровым. Важен контроль поступления белка и жидкости для общей гидратации и профилактики перегревания в летнее время. Каких-либо строгих ограничений не предусматривается, но не рекомендуется употреблять продукты с консервантами и красителями. При наличии аллергии нужно более тщательно выбирать продукты, исключая заведомо аллергенные: морепродукты, грецкие орехи, яйца, цитрусовые, фундук, кешью, клубника, ананас, шоколад, какао, колбасные изделия, рыба, томаты, грибы, молоко.
Профилактика
Специфической профилактики не существует, так как заболевание имеет наследственный характер. Женщинам, которые планируют беременность, необходимо пройти медико-генетическое консультирование. Исследование оценивает риски рождения ребенка с патологией в семье, где есть случаи заболевания. При высоком риске рождения больного ребенка предлагают отказаться от планирования беременности. Если медико-генетическое консультирование не проведено вовремя, то при беременности можно обследовать амниотическую жидкость с частичками ороговевшего эпидермиса. Однако это обследование возможно после 22 недели, когда прерывать беременность поздно.
Профилактика приобретенного ихтиоза заключается в лечении заболеваний, вызывающих такое поражение кожи. Всем больным необходим тщательный и пожизненный уход за кожей (увлажнение и смягчение), регулярные ванны с маслами, применение эмолентов после водных процедур, увлажнение воздуха в помещении и санаторно-курортное лечение в теплом и жарком климате.
Последствия и осложнения
Несвоевременное оказание лечения и профилактических мероприятий может привести к обезвоживанию, нарушению электролитов и присоединению бактериальной или грибковой инфекции с тяжелыми повреждениями кожи. Из возможных осложнений Х-сцепленной формы стоит отметить помутнение роговицы, синдром гиперактивности, крипторхизм, аутизм.
Последствиями данного заболевания являются социальные трудности, сложные личные отношения, психологические и физиологические проблемы (ограничение движений в суставах, затруднение не только мелкой моторики, но и ходьбы).
Прогноз
Прогноз заболевания зависит от комплексного лечения и правильного ухода за кожей. Пациенты нуждаются в приеме системных препаратов и ежедневном уходе за кожей, что снижает риск возникновения осложнений. В противном случае люди с ихтиозом будут иметь низкое качество жизни и страдать от дискомфорта в связи с ограничением функции (нарушение моторики, боль при ходьбе и выполнении любой работы). При синдромальных формах, помимо этого, нарушается функция внутренних органов.
Список источников
- Ихтиоз. Клинические рекомендации. Российское общество дерматовенерологов и косметологов. 2019г
- Е.В. Дворянкова, О.О. Мельниченко, В.Н. Красникова Ихтиоз. Что важно знать специалисту. РМЖ. Медицинское обозрение, 2019 № 12, С. 25—30.
- Пименова Н.Р., Каширская Е.И., Алексеева А.В. Клиническое наблюдение семейных случаев врожденного ихтиоза. Педиатрическая фармакология. 2023;20(4):297-302.
- Тахтарова Т.Г., Хисматуллина З.Р., Панова Л.Д., Панова А.Н. Ихтиоз (понятие, патогистология, клиническая картина, лечение). Вестник дерматологии и венерологии, 2021, T. 97, №3, С. 8—15.
- Мурашкин Н.Н., Аветисян К.О., Иванов Р.А., Макарова С.Г. Врожденный ихтиоз: клинико-генетические характеристики заболевания. Вопросы современной педиатрии. 2022;21(5):362-377.





 Ретинола ацетат
Ретинола ацетат Неотигазон
Неотигазон Пантенол
Пантенол Бепантен
Бепантен Д-Пантенол
Д-Пантенол
















Последние комментарии
Сергей: Здраствуйте! Подскажите где можно достать этот препарат Денебол гель?
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...