УЗИ при беременности
Общие сведения
Ультразвуковое исследование плода (эхография) — высокоинформативная, безопасная, неинвазивная методика, позволяющая проводить динамическое наблюдение за состоянием плода с самых ранних этапов его развития. УЗИ во время беременности является неотъемлемой частью пренатального скрининга.
Пренатальным УЗИ-скрининг — исследование, осуществляемое с целью выявления групп риска осложнений беременности. Скрининг не может выявить всех пациенток, у которых есть та или иная проблема, однако позволяет выделить относительно небольшую группу, в которой будет собрана основная часть женщин с данной патологией.
Когда делают УЗИ при беременности? При отсутствии отягощенного анамнеза и неосложненной беременности первое УЗ-исследование рекомендуется проводить в 11-14 недель. Однако оно может быть проведено раньше при наличии у женщины в анамнезе факторов риска:
- наследственных заболеваний;
- самопроизвольных абортов;
- неразвивающихся или эктопических беременностей;
- беременности, наступившей после ЭКО;
- беременности, наступившей от близкородственной связи;
- возраста старше 35 лет;
- жалоб на боль, кровянистые выделения;
- несоответствия размеров матки сроку беременности при вагинальном осмотре.
В этих случаях акушер-гинеколог составляет индивидуальный график сроков проведения УЗИ по неделям, а также решает, сколько раз будут проводиться селективные УЗ-исследования.
Для чего на 5 день цикла при планировании беременности может быть назначено УЗИ? В этот период эндометрий самый тонкий, а гормональный фон наиболее стабильный. Это позволяет хорошо визуализировать полость матки и объективно оценить ее состояние.
Как называется УЗИ для определения беременности? С этой целью можно делать трансвагинальное УЗИ органов малого таза.
Чем отличается УЗИ от скрининга? В отличие от обычного УЗИ, которое по показаниям может быть выполнено в любой момент времени, сроки скрининговых УЗИ у всех женщин являются строго фиксированными, оптимальными для выявления пороков развития плода:
- 1 триместр — 11-14 недель. УЗ-исследование дополняется анализом эмбриоспецифических белков (определение плазменного протеина А (РАРР-А) и свободной бета-единицы ХГЧ с последующим анализом индивидуальной вероятности рождения ребенка с хромосомными нарушениями);
- 2 триместр — 18-21 неделя;
- 3 триместр — 30-34 неделя (включает допплерографию).
Кроме того, эти исследования имеют различный алгоритм проведения: базовая ультразвуковая диагностика оценивает общее состояние плода, процедура скрининга проходит по стандартизированному протоколу, в котором прописан точный перечень параметров, обязательных к определению на данном сроке гестации (копчико-теменной размер, толщина воротникового пространства и т.д.).
В настоящее время УЗ-исследование в 3 триместре исключено из перечня бесплатных обязательных скринингов согласно Приказу Минздрава России от 20.10.2020 №1130н. Но при наличии показаний акушер-гинеколог вправе назначить его прохождение.
В рамках скрининга врожденных аномалий сердечно-сосудистой системы и при наличии факторов риска женщину могут направить на УЗИ сердца плода при беременности. Оптимальный временной интервал для проведения скрининга — 18-22 неделя.
Проходить плановую процедуру скрининга следует на аппаратах экспертного класса. Современное оборудование, специально разработанное для акушерской и гинекологической практики, обладает высокой разрешающей способностью, расширенной комплектацией, разнообразным программным обеспечением. Благодаря улучшенной технологии обработки изображений, врач получает объективную картину для анализа состояния внутренних органов плода. Также аппаратура экспертного класса позволяет выполнять допплерографию, 3D- и 4D-исследования.
На каком сроке УЗИ показывает беременность? В течение недели после оплодотворения яйцеклетки (т.е. при сроке беременности примерно 3 недели — несоответствие связано с тем, что срок беременности отсчитывается от первого дня последней менструации) эмбрион и плодное яйцо имплантируются в полости матки. Следовательно, до задержки беременность на УЗИ видно не будет. В этом случае зачатие можно определить с помощью тест-полосок или сдачи крови на ХГЧ.
При трансвагинальном исследовании плодное яйцо видно не ранее, чем в сроке беременности 4 недели и 3 дня (когда его диаметр составляет 2-4 мм). При обнаружении в полости матки двух плодных яиц и более устанавливается факт многоплодия.
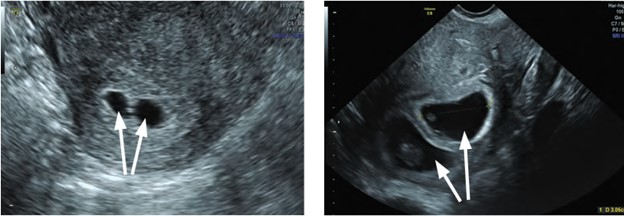
Трансвагинальное сканирование. В полости матки видны два плодных яйца (стрелки)
С 5-6 недели в плодном яйце можно визуализировать эмбрион, длина которого составляет 2-4 мм. При размерах плодного яйца свыше 25 мм и отсутствии визуализации эмбриона выставляется диагноз «анэмбриония».
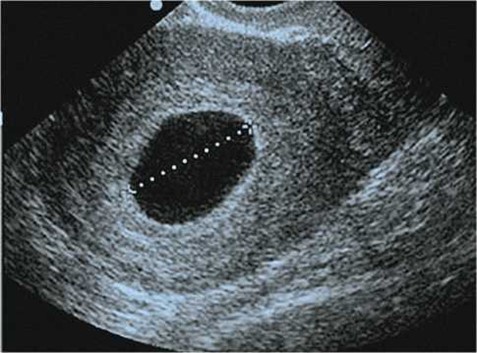
Трансвагинальное ультразвуковое исследование. Беременность 7 недель и 5 дней. Диаметр плодного яйца – 25 мм. Анэмбриония
Когда слышно сердцебиение плода на УЗИ, ко скольким неделям? Первые сокращения сердца появляются на 22-23 день внутриутробного развития, однако зафиксировать это инструментально еще невозможно. На УЗИ сердцебиение можно услышать после 5-й недели (обычно в 6-6,5 недель) беременности. В норме частота сердечных сокращений постепенно нарастает от 110-130 уд/мин в 6-8 недель беременности до 180 уд/мин к 9-10 неделе.
Отсутствие сокращений сердца считается признаком замершей беременности, однако они могут не прослушиваться у эмбриона размером <4 мм. Для исключения диагностической ошибки необходимо провести повторное УЗИ спустя 2–3 дня. Значение длины эмбриона 5 мм является пороговой величиной, при которой во всех случаях должно быть видно сердцебиение. Отсутствие сокращений сердца у эмбриона более 7 мм — надежный критерий неразвивающейся беременности.
Данные УЗИ должны соотноситься с количеством хорионического гонадотропина. При ХГЧ свыше 1500 МЕ/л при трансвагинальном сканировании в 90% случаев возможно визуализировать в матке плодное яйцо. Если плодное яйцо в матке обнаружить не удается, высока вероятность эктопической беременности.
Видно ли внематочную беременность на УЗИ? В случае подозрения на данную патологию УЗ-исследование органов малого таза (желательно трансвагинальное) проводится у всех женщин. Ультразвуковые критерии эктопической беременности:
- отсутствие плодного яйца в полости матки;
- гравидарная гиперплазия эндометрия;
- наличие жидкости позади матки, увеличение маточных придатков;
- выявление аномально имплантированного эмбриона (встречается редко).
Для диагностики эктопической беременности редкой локализации (брюшная, шеечная, в области рубца на матке) рекомендуется выполнение МРТ органов малого таза.
Может ли УЗИ не показать беременность? Причин того, что тест положительный, а УЗИ не показывает беременность, может быть несколько:
- слишком раннее проведение сканирования;
- внематочная беременность;
- осложнения беременности (пузырный занос), злокачественные опухоли печени.
Для исключения этих состояний требуется дополнительное обследование: выполнение УЗ-диагностики в динамике, сдача ХГЧ, анализы крови на онкомаркеры.
Что показывает
Ранее УЗ-исследование помогает подтвердить или опровергнуть факт беременности, визуализировать локализацию плодного яйца, определить срок гестации, степень зрелости плаценты, а также диагностировать патологические состояния: гипертонус матки, угрозу самопроизвольного аборта, отслоение плаценты.
По мере увеличения срока гестации при помощи ультразвука можно обнаружить пороки развития, провести фетометрию (замеры параметров плода или его отдельных частей) и цервикометрию (измерение длины шейки матки), измерить объем околоплодных вод. Допплерометрия оценивает состояние сердечно-сосудистой системы плода и плацентарное кровообращение.
Накануне родов УЗИ позволяет уточнить детали (предлежание плода, обвитие пуповиной и т.д.), влияющие на тактику родоразрешения (естественное или оперативное).
Также ультразвуковой контроль используется при инвазивных исследованиях (амниоцентезе, биопсии хориона, кордоцентезе) и для оценки состоятельности рубца на матке после кесарева сечения.
В обязательном порядке УЗ-диагностика проводится после аборта (самопроизвольного или вследствие медикаментозного прерывания беременности) для исключения остатков сгустков крови, плодного яйца в полости матки, которые могут стать причиной воспалительного процесса.
Женщинам, столкнувшимся с трудностями при зачатии, назначается УЗИ на овуляцию (фолликулометрия). Мониторинг функционирования яичников необходим для диагностики и лечения бесплодия, установления причин привычного невынашивания и т.д. Когда делать УЗ-исследование на определение овуляции? Процедуру выполняют в течение нескольких циклов, поскольку 1-2 ановуляторных цикла за год считаются нормой. В течение стандартного цикла проводится 4-5 диагностических процедур.
Как выглядит овуляция? В норме на 7-10 день цикла яйцеклетка разрывает стенки фолликула и выходит в брюшную полость. Желтое тело, после овуляции образующееся в яичнике на месте лопнувшего фолликула, является временной структурой. Если оплодотворения не произошло, желтое тело уменьшается в размерах и замещается соединительной тканью. Гормональный фон изменяется, организм начинает готовиться к началу менструального цикла. Таким образом, если желтое тело на УЗИ отсутствует, то и овуляции не происходило.
Виды ультразвукового исследования плода
- Абдоминальное сканирование. Используются линейные и конвексные датчики с частотой 3,5 и 5,0 мГц. Диагностика выполняется, как правило, начиная со II триместра.
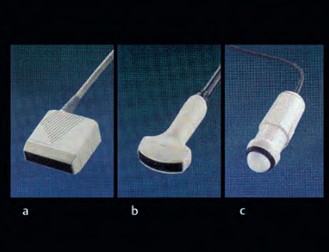
- Датчики для абдоминального УЗИ в акушерстве: а — линейный датчик, b — конвексный (выпуклый) датчик, с — секторальный датчик
- Трансвагинальное сканирование. Проводится обычно в I триместре беременности. Используются секторальные датчики с частотой 6,5 мГц и выше. К преимуществам метода относятся: высокое разрешение изображения, отсутствие необходимости в наполнении мочевого пузыря. Недостатки: демонстрация органов малого таза в проекции, отличной от абдоминального УЗ-исследования, ограниченные возможности сканирования более высоко расположенных структур.
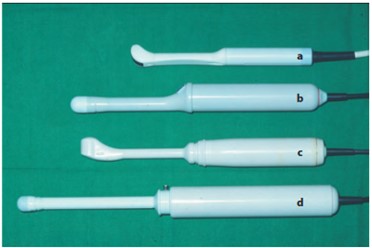
- Ультразвуковые датчики для трансвагинального использования: a, b — электронные датчики, с — механический панорамный датчик, d — механический датчик (главным образом для эндоректального использования)
Показания к трансвагинальному УЗИ приведены в таблице ниже.

Показания к трансвагинальному УЗИ
- Исследование в M-режиме. Используется для исследования сердца плода, результат представляет собой кривые, характеризующие амплитуду и скорость движения кардиальных структур.
- Допплерометрия — исследование интенсивности и скорости кровообращения в различных сосудах (плаценты, матки, маточных артерий, пуповины и т.д.).
- Цветовое допплеровское картирование (ЦДК) — методика, определяющая направление кровотока в сосудах. Рассчитанные параметры кодируются цветом и накладываются на серошкальное изображение, полученное в обычном 2D-режиме. В оттенках красного отображается ток крови, направленный к датчику, синего — от датчика. ЦДК позволяет увидеть участки сужения просвета сосуда, турбулентности кровотока и полного отсутствия кровоснабжения.
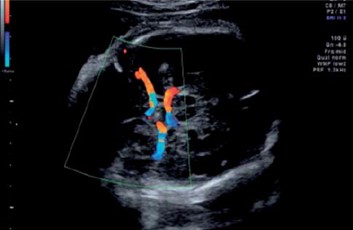
- Цветовое допплеровское картирование Виллизиевого круга плода
- Энергетическое цветовое допплеровское исследование — позволяет оценить кровоток в микроциркуляторном русле за счет отражения ультразвука от эритроцитов. На мониторе сосуды отображаются в оттенках оранжевого. Оттенки цвета (от оранжевого до желтого) несут сведения об интенсивности эхосигнала. Эта методика в акушерстве применяется редко.
- 3D-, 4D-ультразвуковое исследование. 3D-режим имеет три стандартные проекции исследования — ширину, высоту, глубину. Получаемая при этом картинка является статичной. 4D — это трехмерная оценка внутриутробного состояния плода в реальном времени. Объемное сканирование выявляет те пороки развития, которые могли быть пропущены при использовании стандартного двухмерного режима.
Показания
Цели УЗИ в I триместре беременности:
- определение маточной беременности;
- исключение эктопической локализации плодного яйца;
- выявление многоплодия, типа плацентации;
- наблюдение за ростом плодного яйца;
- изучение анатомии, сердцебиения и двигательной активности эмбриона;
- поиск эхомаркеров хромосомных аномалий;
- осмотр экстраэмбриональных образований (хориона, амниона, пуповины, желточного мешка);
- выявление осложнений беременности (самопроизвольный аборт, пузырный занос), патологии гениталий (новообразований матки и яичников).
Проведение УЗИ лишь для подтверждения факта беременности не требуется.
Задачи УЗИ во II триместре:
- диагностика пороков развития, ранних форм задержки роста плода;
- поиск маркеров хромосомных нарушений;
- осмотр локализации и состояния плаценты;
- исследование количества амниотической жидкости.
Цели УЗ-исследования в III триместре:
- диагностика ЗРП;
- выявление аномалий развития с поздней манифестацией;
- исследование двигательной и дыхательной активности плода, допплерометрия маточно-плацентарного кровообращения.
Противопоказания
Абсолютных противопоказаний к проведению УЗИ нет. Временным противопоказанием является нарушение целостности кожных покровов (ссадины, раны, ожоги, гнойно-воспалительные заболевания) в месте предполагаемого воздействия датчика. В этом случае диагностика откладывается до полного выздоровления.
Кроме того, пациентка вправе самостоятельно отказаться от проведения пренатальной диагностики, написав письменный отказ. В этом случае врач обязан проинформировать ее о возможных последствиях такого решения и объяснить, какие преимущества дает ультразвуковое исследование.
Как подготовиться к УЗИ по беременности
Специальной подготовки, за исключением гигиенических мероприятий, не требуется. Трансабдоминальное исследование проводится с наполненным мочевым пузырем, поэтому за 30-60 минут перед процедурой необходимо выпить 0,5-1 литра воды и не мочиться. Содержимое органа является «акустическим окном», способствующим наилучшему распространению ультразвуковых волн. Во втором и третьем триместре эту функцию берут на себя околоплодные воды, поэтому в специальном наполнении мочевого пузыря нет необходимости. Трансвагинальная диагностика осуществляется при пустом мочевом пузыре, который опорожняется непосредственно перед УЗИ.
Можно ли кушать перед УЗ-исследованием? Есть и пить в день исследования разрешается в любое время.
Диета перед УЗИ по беременности
За сутки до первого скрининга желательно исключить из рациона продукты, усиливающее газообразование в кишечнике. Перед вторым скринингом этого правила придерживаться не нужно, так как кишечник уже располагается позади увеличенной матки. Питание беременных женщин должно быть разнообразным, полноценным по количеству нутриентов, микроэлементов, витаминов и сбалансированным по соотношению белков, жиров, углеводов.
Как делают УЗИ при беременности
УЗИ у беременных осуществляется:
- Трансвагинально. Положение пациентки — лежа на спине с согнутыми и разведенными ногами. Положение ног выбирается с учетом достижения максимального обзора тазовых органов.
В целях соблюдения правил асептики и антисептики врач надевает на датчик одноразовый презерватив для УЗ-исследований. На датчик наносится небольшое количество геля, чтобы предотвратить появление пузырьков воздуха между сканирующей поверхностью и латексным колпачком. Для удобства введения датчика во влагалище на презерватив также наносится гель, а под крестец пациентки подкладывается валик.
Исследование начинается с продольного срединного сканирования для определения ориентиров. Поднимая и опуская датчик, а также поворачивая его из стороны в сторону, врач может исследовать весь малый таз в различных плоскостях.
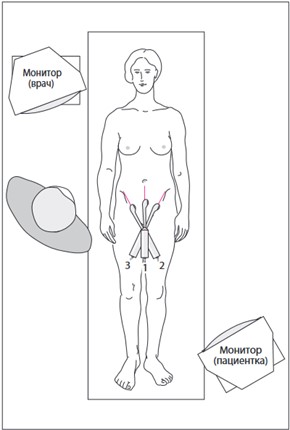
Проекции при проведении трансвагинального УЗИ: 1 – среднесагиттальное сканирование; 2, 3 – косые проекции сканирования при исследовании малого таза
- Трансабдоминально. Положение пациентки — лежа на спине. На поздних сроках можно проводить осмотр на боку (для профилактики синдрома сдавления нижней полой вены). Ультразвуковой гель наносится на кожу передней брюшной стенки. Диагностика начинается с продольного сканирования в центре нижних отделов живота. Затем проводится исследование в продольной, поперечной и косых проекциях для детального изучения плода.
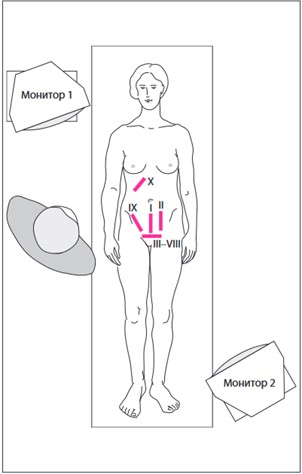
Абдоминальное УЗИ. Проекции: I – срединная сагиттальная; II – латеральная сагиттальная; III–VIII – поперечная надлобковая; IX, X – косая
До 50% беременных испытывают тазовые боли, которые чаще всего являются следствием изменений лонного сочленения (симфизиопатия, симфизит). Наличие этих жалоб требует дополнительного обследования в виде УЗИ лонного сочленения. Контроль за состоянием лобкового симфиза необходим для профилактики его разрыва, определения показаний для планового кесарева сечения.
Расшифровка УЗИ при беременности
С помощью трансвагинального УЗ-исследования в I триместре выявляют ВПР (врожденные пороки развития): анэнцефалия, грыжа спинного мозга, скелетные аномалии, мегацистис и т.д. Крайне важным в этот временной период является поиск эхомаркеров хромосомных нарушений (расширения ТВП, отсутствия или гипоплазии носовой кости, несоответствия КТР эмбриона сроку гестации, неиммунной водянки плода и т.д.).
Что такое КТР на УЗИ при беременности? Копчико-теменной размер — расстояние от самой высшей точки темени плода до нижней точки копчика. Минимальный размер показателя составляет 45 мм, максимальный — 84 мм. Несоответствие КТР сроку гестации может свидетельствовать о хромосомных аномалиях, предшествовать замиранию беременности.
При помощи измерения копчико-теменного размера в первом триместре можно рассчитать дату родов с точностью до 5-7 дней, однако для этого требуется хорошая визуализация эмбриона. Если визуализация затруднена, КТР может быть определено неправильно. УЗИ второго триместра определяет возраст плода на основании замера головы от виска до виска, окружности головы, окружности живота, длины бедренной кости. Совокупность этих параметров эмбриона дает информацию о ПДР с точностью 7–10 дней. Самый недостоверный способ определения срока родов — ультразвуковое исследование третьего триместра, погрешность которого составляет 21-30 дней.
Что такое СВД? Это средний внутренний диаметр плодного яйца. Расчет срока беременности по этому показателю менее точен, чем по КТР, так как размеры плодного яйца могут значительно варьироваться. Средняя ошибка в определении срока беременности при измерении СВД ±5 дней, КТР ±2 дня.
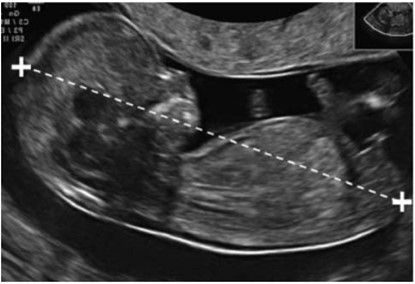
Измерение копчико-теменного размера
Воротниковое пространство — ультразвуковое изображение скопления жидкости под кожей задней поверхности шеи плода. Толщина воротникового пространства (ТВП) является важнейшим эхомаркером трисомии 21 (синдрома Дауна), трисомии 13 (синдром Патау), трисомии 18 (синдром Эдвардса). К другим аномалиям, сопровождающимся расширением воротникового пространства, относятся: синдромы Смита-Лемли-Опица, Меккеля-Грубера, Зельвегера, фето-фетальный трансфузионный и гидролетальный синдромы. Норма показателя — до 2,5 мм.
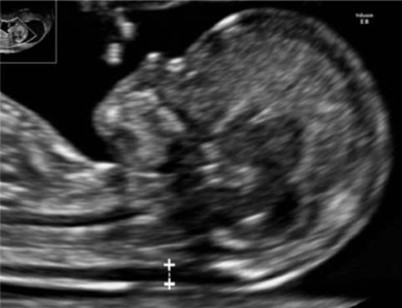
Эхографическое измерение ТВП
У большинства плодов с трисомией 21 или другими анеуплоидиями в ранние сроки носовые кости (НК) гипоплазированы или не оссифицированы. В норме в первом триместре беременности визуализируется хотя бы одна из двух носовых костей в сагиттальном сечении.
Что значит «не лоцируется носовая кость» в протоколе УЗИ? Эта фраза означает, что определить местонахождение НК невозможно. Такое иногда встречается в сроке 11 недель и в начале 12-й недели беременности: носовые кости отсутствуют или кажутся недостаточно оссифицированными. В этом случае рекомендуется повторить УЗ-исследование через неделю.
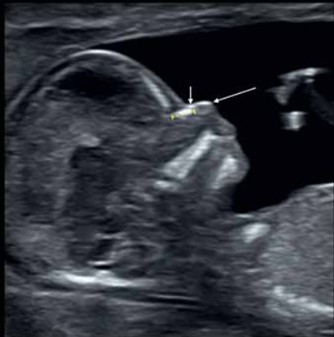
Среднесагиттальный срез головы плода в 13 недель беременности, демонстрирующий нормальное изображение носовой кости. Желтые калиперы измеряют носовую кость. Верхняя линия, параллельная НК — кожа носа (короткая стрелка), кончик носа (длинная стрелка)
Во II, III триместрах беременности при изучении роста и развития плода выполняют фетометрию (измерение параметров плода), включающую измерение бипариетального размера и окружности головки, длины бедренной кости, окружности живота. При помощи полученных значений возможно определение предполагаемой массы плода (ПМП).
Бипариетальный размер (БПР) и окружность головки (ОГ) измеряются в наибольшем поперечном сечении головки плода. Незначительное увеличение БПР и ОГ встречается при наследственных особенностях ребенка, скачкообразном развитии. В этом случае требуется повторное обследование в динамике.
Самая частая патологическая причина большой головы у плода — гидроцефалия, однако при своевременной диагностике это состояние поддается коррекции. Значительное уменьшение БПР и ОГ свидетельствует о ЗРП.
Видно ли ДЦП (детский церебральный паралич) на УЗИ? Нет, не видно. Эхография способна визуализировать структурные поражения головного мозга и ВПР, а также заподозрить гипоксию плода. Недостаток кислорода, в свою, очередь, может повысить риск поражения нервной системы, однако гипоксия может привести и к другим серьезным осложнениям, не связанным с развитием паралича. Во многих случаях ДЦП является следствием травматичных родов, поэтому этот диагноз ставится только после рождения.
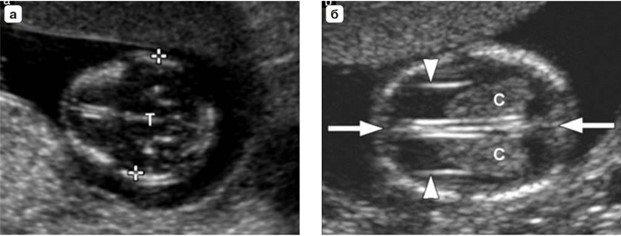
Головка плода (а). Измерение БПР – крестики курсора. Буква Т — третий желудочек, таламус. В этом сечении также измеряется окружность головки. (б) Сосудистые сплетения (С), серп мозга и межполушарная борозда (стрелки) в норме
Изменение окружности живота (ОЖ) плода на ранних сроках беременности чаще всего встречается при дефектах передней брюшной стенки (омфалоцеле, гастрошизис), некоторых хромосомных патологиях.
Длина бедренной кости (ДБК) измеряется при ее продольном сканировании. Уменьшение параметра наиболее часто регистрируется у плодов со скелетными дисплазиями, синдромах Тернера, Эдвардса и Патау.
ИАЖ (индекс амниотической жидкости) — величина, характеризующая объем околоплодных вод. ИАЖ измеряют с 16 недели беременности. Если значение показателя оказывается ниже нормы, это свидетельствует о маловодии, выше — характерно для многоводия.
Как определяют вес плода? ПМП рассчитывают с помощью специальных формул (имеют большую погрешность) или данных фетометрии. Анализируя полученные показатели с помощью таблиц, врач может рассчитать вес плода. Отклонения ПМП от нормы свидетельствуют о фетоплацентарной недостаточности, генетических аномалиях, задержке развития плода, гестационном сахарном диабете у матери и т.д.
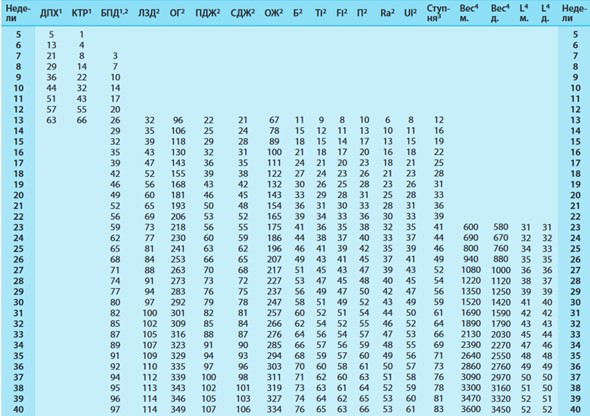
Таблица параметров плода по неделям (средние значения для срока в полных неделях гестации; недели – недели постменструального срока), длина и окружности измерены в миллиметрах, вес – в граммах. Расшифровка аббревиатур к таблице: см. рис. ниже

Расшифровка аббревиатур к таблице параметров плода по неделям
В интернете существуют сервис под названием «Калькулятор УЗИ плода» и прочие онлайн-калькуляторы, при помощи которого можно самостоятельно рассчитать срок беременности, вычислить предполагаемую дату родов, оценить соответствие размеров плода сроку гестации. Для этого в форму расчета вносятся данные из протокола УЗ-исследования.
Почему иногда срок по УЗИ больше, чем по месячным? Основная цель ультразвукового исследования — определение гестационного возраста плода (т.е. на сколько недель от зачатия по своим параметрам он развит), а не точного срока в неделях. Расхождение сроков в пределах недели не является значимым, одной из причин этого может быть ранняя овуляция, нерегулярные менструации.
Когда можно определить пол ребенка на УЗИ? На 3-4 неделе у эмбриона формируются первые признаки гонад. До 6 недель у гонад нет морфологических различий, они одинаковы у обоих полов. На сроке 11-14 акушерских недель визуализируется половой бугорок, который есть у женских и мужских плодов, поэтому достоверно узнать кто родится в 12 недель беременности нельзя. Наружные половые органы полностью формируются по мужскому или женскому типу на 12-20 неделе, и во 2 триместре специалисту уже виден пол ребенка.
Часто ли УЗИ ошибается с полом ребенка? Достоверность методики во многом зависит от оборудования и квалификации специалиста, проводящего диагностику. Однако в некоторых случаях ошибки определения пола не зависят от аппарата УЗ-диагностики и опыта врача, так как плод часто занимает неудобное для исследования положение. Особенно сложно различить пол при многоплодной беременности, так как дети могут прятаться друг за друга.
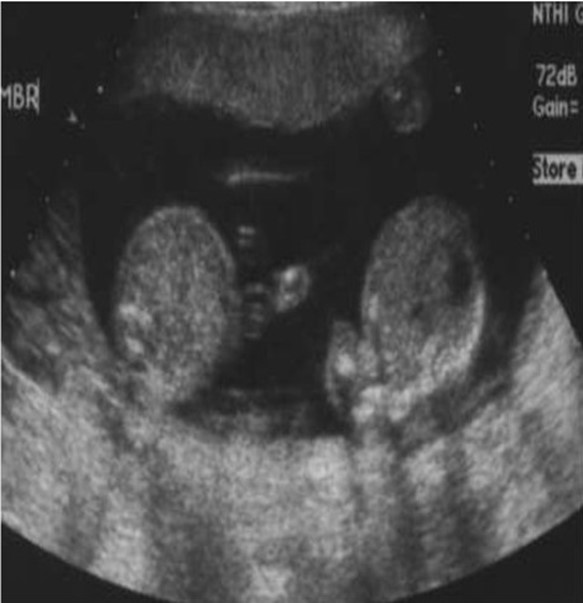
Фото двойни (монохориальной — однояйцевые близнецы)
Как узнать пол будущего ребенка без УЗИ? НИПТ — неинвазивное пренатальное тестирование дает возможность с точностью до 99% узнать пол ребенка, выделив его ДНК из крови матери, а также определить риски наличия хромосомных аномалий у плода. Сдать анализ можно, начиная с 10 недели беременности, в любом медико-генетическом центре.
Амниоцентез (исследование околоплодной жидкости) также позволяет узнать пол будущего ребенка без УЗИ, однако эту инвазивную процедуру, которая может повлечь за собой развитие серьезных осложнений, выполняют только по строгим показаниям.
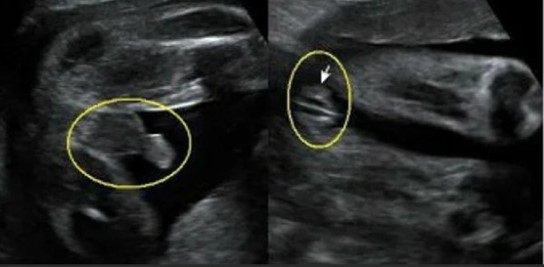
Отличия фото УЗИ мальчиков и девочек
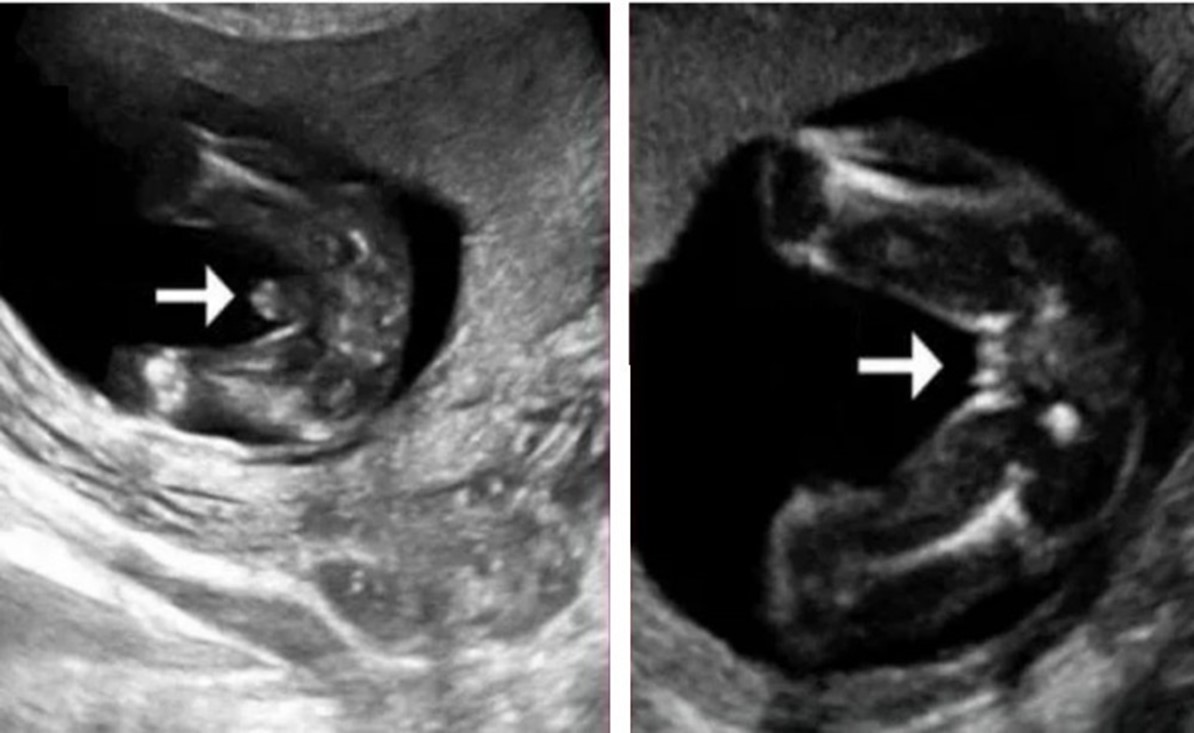
Фото УЗИ мальчика слева, фото УЗИ девочки справа
Вредно ли УЗИ при беременности для плода?
В настоящее время отсутствуют убедительные данные, что проведение УЗ-исследования на раннем сроке увеличивает риск заболеваемости плода. Однако женщин все равно волнует вопрос: «Как часто можно делать УЗИ при беременности, не опасно ли его влияние?»
По показаниям диагностика осуществляется на любом сроке, ограничений по количеству процедур нет. При этом не следует делать УЗИ без необходимости, так как ультразвуковые волны обладают определенными биофизическими эффектами (нагревание, кавитация), которые теоретически могут влиять на эмбрион.
Поэтому воздействие ультразвука должно быть снижено посредством:
- максимального уменьшения длительности сканирования;
- использования малых уровней акустической мощности, насколько это возможно в пределах разумного (принцип ALARA: так минимально, насколько это целесообразно, As Low As Reasonably Achievable).
Большинство медицинских организаций, включая ISUOG (Международное общество врачей УЗ-диагностики в акушерстве и гинекологии), считают, что применение В- и М-режимов при ограничении их акустической мощности не наносит вреда эмбриону и является безопасным во время беременности.
Допплерометрии свойственно более выраженное энергетическое воздействие и, соответственно, больший потенциальный биологический эффект. Применение допплера, особенно в цветовом и энергетическом режимах, в первом триместре должно быть обусловлено строгими клиническими показаниями.
Поэтому однозначный ответ на вопрос: «вредно или нет УЗИ для ребенка?» — нет, не вредно, если процедура выполняется по медицинским показаниям, а не по собственному желанию. За многолетнюю практику применения ультразвука не было зарегистрировано ни одного случая, однозначно свидетельствующего о его опасности. Зато имеется множество подтверждений того, что своевременно проведенное обследование помогло выявить патологию беременности и принять соответствующие меры.
Сколько раз можно делать УЗИ? Столько, сколько необходимо лечащему врачу для постановки правильного диагноза.
Восстановление
Не требуется. Сразу после диагностики пациентка может вернуться к повседневной деятельности.
Отзывы об УЗИ при беременности
Большинство пациенток положительно относятся к процедуре, однако некоторые женщины, несмотря на доказанную безвредность ультразвука, считают исследование небезопасным.
- … «За весь срок беременности в связи с отслойкой и гематомой мне сделали около 10 УЗИ. О таком количестве процедур не переживаю абсолютно, все-таки было выполнено по показаниям. К тому же, практически везде сейчас стоит современная аппаратура, настройки которой не вредят малышу.»
- … «На каждый скрининг шла со слезами, волнением и страхом, кто проходил через замершую беременность, поймет меня. Но какое же это облегчение, когда узист говорит, что с твоим малышом все в порядке. Я бы, наверное, и чаще бы бегала на исследование, но не уверена, что это полностью безопасно. Поэтому делать УЗИ буду столько, сколько назначает лечащий врач, не больше.»
- … «Интересно, УЗИ ошибалось с полом ребенка у кого-то еще, или только мы такие счастливчики? На втором скрининге врач с твердой уверенностью сообщил: «у вас мальчик, можете порадовать папу». Папа, естественно, был в восторге, рассказал всем своим друзьям, чуть не купил пистолет и удочку будущему сыну. Каково было мое удивление, когда акушерка в родзале сказала: «Поздравляю с чудесной девочкой!» Сейчас супруг в дочке души не чает, ходит с ней на рыбалку. Но с тех пор УЗИ я не особенно верю, и всегда хожу перепроверять диагноз еще у 2-3 специалистов.»
Цена УЗИ при беременности
Сколько стоит УЗИ? Стоимость зависит от вида исследования, диагностических задач и количества плодов в матке.
Где можно сделать УЗИ по беременности? Скрининговая диагностика проводится в женской консультации, кабинетах пренатальной диагностики, перинатальных и медико-генетических центрах. Выполнять скрининг может только врач УЗ-диагностики с соответствующей подготовкой и сертификацией.
Внеплановые, дополнительные исследования можно пройти практически в любом медицинском учреждении (поликлиниках, частных клиниках, таких как Инвитро, Мать и Дитя, и других центрах диагностики).
Средняя цена УЗИ в Москве:
- УЗ-скрининг 1 триместра беременности — 2600 р.;
- УЗ-скрининг 2 триместра — 3200 р.;
- УЗ-скрининг 3 триместра — 3500 р.;
- УЗИ лонного сочленения при беременности — 1600 р.;
- Фетометрия плода — 3400 р.
- Определение пола ребенка на УЗИ — 1500 р.
Цены в клиниках
-
УЗИ для беременных в 1-м триместре1790 руб. записаться
-
УЗИ для беременных во 2-м триместре2190 руб. записаться
-
УЗИ для беременных в 3-м триместре2190 руб. записаться
-
УЗИ для беременных в 1-м триместре1800 руб. записаться
-
УЗИ для беременных во 2-м триместре2150 руб. записаться
-
УЗИ для беременных в 3-м триместре2150 руб. записаться
-
УЗИ для беременных в 1-м триместре1800 руб. записаться
-
УЗИ для беременных во 2-м триместре2900 руб. записаться
-
УЗИ для беременных в 3-м триместре2900 руб. записаться
-
УЗИ для беременных в 1-м триместре2300 руб. записаться
-
УЗИ для беременных во 2-м триместре3500 руб. записаться
-
УЗИ для беременных в 3-м триместре3500 руб. записаться
-
УЗИ для беременных в 1-м триместре3900 руб. записаться
-
УЗИ для беременных во 2-м триместре6300 руб. записаться
-
УЗИ для беременных в 3-м триместре6300 руб. записаться
-
УЗИ для беременных в 1-м триместре2250 руб. записаться
-
УЗИ для беременных во 2-м триместре3400 руб. записаться
-
УЗИ для беременных в 3-м триместре3400 руб. записаться
-
УЗИ для беременных в 1-м триместре3500 руб. записаться
-
УЗИ для беременных во 2-м триместре3500 руб. записаться
-
УЗИ для беременных в 3-м триместре5000 руб. записаться
Список источников
- «Инструментальные неинвазивные методы исследования в акушерстве». Учебно-методическое пособие. Сост.: Э.М. Зулкарнеева, И.В. Сахаутдинова, Т.П. Кулешова, А.Р. Хайбуллина – Уфа: Изд-во ГБОУ ВПО «Башкирский государственный медицинский университет» Минздравсоцразвития РФ, – 2011. - 58 с.
- Пренатальная диагностика состояния плода: учебное пособие. / под ред. проф. В.В. Ковалева. – Екатеринбург: УГМУ, 2019.- 62 с.
- Ультразвуковая дифференциальная диагностика в акушерстве и гинекологии / РЭЛ Биссет, Дурр-э-Сабих, Найджел Б. Томас, Али Наваз Хан ; пер. с англ. ; под общ. ред. А.Н.Сенча. – М. : МЕДпресс-информ, 2018. – 344 с. : ил.
- Атлас по ультразвуковой диагностике в акушерстве и гинекологии / Питер М. Дубиле, Кэрол Б. Бенсон ; пер. с англ. ; под общ. ред. В.Е.Гажоновой. – 3-е изд. – М. : МЕДпресс-информ, 2011. – 328 с. : ил.
- Неразвивающаяся беременность. Методические рекомендации МАРС (Междисциплинарной ассоциации специалистов репродуктивной медицины) / [авт.-сост. В.Е. Радзинский и др.]. — М.: Редакция журнала StatusPraesens, 2015. — 48 с.














Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...