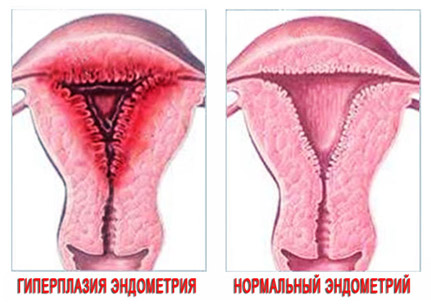
Гиперплазия эндометрия
Общие сведения
Эндометрий (слизистая) матки содержит эпителий и пластинку из соединительной ткани. Если рассматривать эндометрий послойно, то выделяются: глубоко расположенный базальный слой и поверхностный — функциональный. Базальный слой содержит железы, выстланные цилиндрическим эпителием. Железы этого слоя продуцируют слизь и в норме расположены перпендикулярно поверхности. За счёт разрастания эпителиальных и соединительнотканных клеток (строма) этого слоя регенерируется функциональный слой после его отторжения при менструациях, после кровотечений, абортов или выскабливания.
Функциональный слой очень чувствителен к половым гормонам, под воздействием которых меняется его функция. В целом, эндометрий — орган-мишень для половых гормонов, поскольку в нем имеются специфические рецепторы. Гормональные воздействия (эстрогены и прогестерон) вызывают циклические изменения и превращения слизистой оболочки. Эндометрий увеличивается каждый месяц, готовясь имплантировать оплодотворенную яйцеклетку.
Если зачатие не произошло, он отторгается с менструальным кровотечением. Эстрогены стимулируют клетки слизистой, которые проходят циклические периоды (деление, рост и отторжение). Толщина эндометрия меняется в каждый из этих периодов и зависит от фазы менструального цикла: в фазе пролиферации он имеет толщину 1 мм, а в фазе секреции (конец 3-й недели цикла) — 8 мм. Гиперплазией считается толщина >10 мм, в постменопаузе она должна быть до 4 мм.
Если происходят нарушения гормонального статуса, это приводит к тому, что изменяется рост и дифференцировка всех клеток и развивается гиперпластический синдром.
Гиперпластический процесс эндометрия — что это такое?
Гиперплазия эндометрия представляет собой доброкачественную патологию слизистой оболочки матки. Она характеризуется диффузным или очаговым утолщением железистого компонента и стромы (соединительной ткани) слизистой. При этом железистые структуры изменяются по форме. Данная патология эндометрия встречается у женщин всех возрастов, но ее частота значительно возрастает к периоду перименопаузы.
Гипертофический процесс со временем прогрессирует клинически и меняется морфологически — возможно развитие предраковых состояний. Диагностика гиперпластических процессов эндометрия в настоящий момент проводится на высоком уровне, а правильная интерпретация результатов гистологических заключений позволяет на ранних этапах начать адекватное лечение.
Гипертрофированная слизистая матки — это результат длительного воздействия избыточного количества эстрогенов при одновременном снижении прогестероновых влияний. Эстрогены стимулируют пролиферацию клеток желез и стромы, но преимущественно поражаются железистые структуры. Код по МКБ-10 данного заболевания N85.0.
Симптомы и лечение гиперплазии матки различны. Важно знать, что данное состояние не только нарушает качество жизни женщины (в связи с кровотечениями), но и представляет угрозу малигнизации, если обнаруживаются атипичные клетки. Гиперплазия эндометрия в 20-25% случаев — это основа для развития злокачественных опухолей. В зависимости от результатов гистологических исследований назначается лечение. При неатипической гиперплазии проводится коррекция прогестеронами и назначаются антагонисты гонадотропин-рилизинг гормона. Атипическая гиперплазия чаще всего подлежит хирургическому лечению. Важность проблемы заключается в том, что часто женщины молодого возраста в связи с развитием предраковых состояний вынуждены прибегать к хирургическому лечению и терять свою репродуктивную функцию.
Патогенез
Основные механизмы развития гиперплазии можно представить следующим образом:
- избыточная эстрогенная стимуляция без прогестеронового воздействия, которое противодействует этому или аномальный ответ желез эндометрия на обычные уровни эстрогенов;
- отсутствие овуляции;
- нарушение рецепторного аппарата эндометрия, что делает рецепторы нечувствительными к прогестерону;
- воспалительные процессы в эндометрии, трубах, яичниках;
- нарушение процесса пролиферации, регенерации и апоптоза;
- повышенная активность инсулиноподобного фактора роста при инсулинорезистентности и гиперинсулинемии;
- генетические повреждения (мутации), в результате которых эндометрий изменяет свой ответ на гормональное воздействие, генетические повреждения – это основная причина гиперплазии с атипией.
Классификация
По гистологической классификации выделяется:
- Неатипическая гиперплазия (простая и комплексная). Подлежит гормональному лечению.
- Атипическая гиперплазия (простая и комплексная). Лечение хирургическим путем либо медикаментозно.
- Аденокарцинома.
По распространенности процесса:
- Очаговая.
- Диффузная.
Очаговая гиперплазия эндометрия, что это такое? Очаговая железистая гиперплазия появляется в виде очаговых изменений или разрастанием эндометрия в виде полипов. Очаги измененного эпителия чаще обнаруживаются в области дна и углов матки — именно при этой локализации развивается железисто-кистозная форма очаговой гиперплазии. Трансформация эндометрия в виде простой очаговой гиперплазии обнаруживается в других местах. Полипы по гистологической картине могут быть железистыми, фиброзными и железисто-фиброзными. Они редко перерождаются в рак, но являются благоприятной почвой для развития онкологии.
Согласно данной классификации в каждой подгруппе выделяется простая гиперплазия (с незначительными структурными изменениями желез) и комплексная (или сложная, с выраженными изменениями строения желез).
Что это такое — простая гиперплазия?
Простая гиперплазия – это наиболее часто встречающийся вариант. Простая гиперплазия рассматривается и как функциональное состояние и как патологическое. В первом случае она является естественным ответом эндометрия на гиперэстрогению, возникающую у женщин в период жизни, когда развивается ановуляция (отсутствует овуляция).
Это состояние возникает в 30-35 лет и связано с истощением овуляторного резерва. При отсутствии овуляции прогестерон не вырабатывается. При длительном влиянии эстрогенов и отсутствии прогестерона развивается доброкачественная эндометриальная гиперплазия.
Однако, постоянное отсутствие овуляции в этом возрасте не является нормой. При отсутствии эффектов прогестерона происходят морфологические изменения в эндометрии — увеличивается количество стромы и желез, укрупняются клетки эпителия желез, в железах появляются кисты. Железы сохраняют трубчатое строение, но приобретают извитую форму.
При постепенном сокращении количества эстрогенов клетки эпителия желез прекращают активное деление, а полное прекращение воздействия эстрогенов вызывает апоптоз (гибель) клеток эндометрия и его отторжение. В клинике это проявляется сильным маточным кровотечением, которое развивается после задержки цикла. Простая гипоплазия часто рецидивирует, особенно при нарушении функции яичников и воспалении придатков матки.
Комплексная гиперплазия характеризуется структурными изменениями ткани: изменение формы, размера и расположения желез, увеличение их количества и уменьшение стромы эндометрия. В образцах ткани обнаруживаются сильно извитые и ветвящиеся железы, но при этом отсутствуют атипичные клетки. Простая и сложная гиперплазия без атипии – это гормонально зависимые состояния (развиваются в следствие эстрогенной стимуляции). В этом состоит отличие от простой и комплексной атипической гиперплазии, при которых имеет место мутационное повреждение клеток, не зависящее от воздействия гормонов.
Синонимом простой гиперплазии являются «железистая» и «железисто-кистозная», которые считаются одинаковым процессом, но при последней форме отмечаются расширение желез и образование кист в них.
Железистая гиперплазия эндометрия
Для гистологической картины этой формы характерны пролиферативные процессы в железистой ткани и избыточное ее разрастание, что проявляется утолщением эндометрия и увеличением его объема. Данная патология проявляется обильными месячными, ановуляторными кровотечениями и бесплодием.
Как указывалось выше, происходит преимущественная пролиферация железистого компонента по сравнению со стромальным (соединительнотканным). Важным гистологическим признаком, на основании которого устанавливается диагноз, является количество желез в полученном материале из полости матки.
Простая железистая гиперплазия без атипии — это увеличение числа желез и незначительное изменение их формы при отсутствии атипии клеток. Простая атипическая гиперплазия встречается редко. Ее признаком является присутствие атипичных клеток желез, а структурные их изменения отсутствуют. Эпителий в целом проявляет высокую митотическую активность.
Комплексная атипичная (аденоматозная) гиперплазия
Комплексная атипичная (аденоматозная) гиперплазия характеризуется более выраженным разрастанием желез, увеличением их количества по сравнению со стромой эндометрия. Они плотно располагаются и имеют неправильную форму. Комплексная атипическая гиперплазия характеризуется также папиллярными разрастаниями желез в виде подушек или «железа в железе». Вторым важным признаком является атипия клеток желез. Таким образом, основным гистологическим признаком неоплазии (предраковое состояние эндометрия) является уменьшение стромы (меньше 55%) по сравнению с железистым компонентом и наличие клеточной атипии.
Лечение после 40 лет зависит от вида железистой гиперплазии. При отсутствии атипии проводится гормональное лечение в минимальных дозах (подробнее будет сказано ниже). При анемии назначаются препараты железа внутрь. При атипии предпочтительна экстирпация матки с придатками. Допустимо консервативное лечение если женщина хочет иметь ребенка или имеет серьёзные противопоказания к оперативному лечению.
Дозы гормонов увеличиваются по сравнению с дозами при неатипичной гиперплазии, а лечение проводится непрерывно 6-9 месяцев. Отзывы на форумах по лечению данной патологии свидетельствуют о том, что в большинстве случаев неатипичная железистая гиперплазия хорошо поддается лечению препаратами Прогестерона.
Через 3 месяца на контрольном УЗИ толщина эндометрия уменьшается в два раза по сравнению с первоначальной толщиной. Все дело в сроках лечения (чем оно дольше, тем более выражен эффект) и в наличии побочных явлений в следствие приема гестагенов. Некоторые женщины не могут принимать его длительно.
Железисто-кистозная гиперплазия эндометрия
Еще одна разновидность гиперплазии. При этом виде наряду с разрастанием железистой ткани отмечается формирование кист, расширений и узелков, которые имеют доброкачественный характер. Принципы лечения и отбор для оперативного лечения аналогичен. Лечение после выскабливания заключается в длительном приеме гормональных препаратов, с обязательным контролем гормонов и проведением повторных УЗИ исследований. Четкое выполнение схемы приема препарата и терпение — главные составляющие лечения. Более подробно о гормональных препаратах будет сказано ниже.
Часто задают вопрос: гиперплазия эндометрия — это рак? Нет это не рак, но атипическая гиперплазия может быть прогностическим фактором аденокарциномы. Ее рассматривают как пограничное состояние. Сложная гиперплазия без атипии имеет небольшой (всего 2-3 %) риск малигнизации.
При наличии атипии имеет значение ее степень: легкая (I степень), умеренная (II степень), выраженная (III степень). Комплексная атипическая тяжелая аденоматозная гиперплазия имеет наибольший риск малигнизации. Сроки перехода различных видов в рак различны — колеблются от 1 года до 14 лет.
По одним наблюдениям у 35-40% женщин при наличии атипии рак развивается в течение одного года. Такие цифры объясняются только тем, что на момент гистологического исследования раковые клетки не попали в образец, но уже присутствовали в эпителии эндометрия.
Существуют определенные факторы риска развития рака, при сочетании нескольких риск увеличивается:
- ожирение;
- синдром поликистозных яичников;
- хроническая ановуляция;
- преимущественное отложение жира в верхней части туловища (при отсутствии ожирения);
- гипертоническая болезнь;
- возраст старше 35 лет;
- сахарный диабет II типа;
- отсутствие беременностей;
- эстрогенпродуцирующие опухоли яичников;
- хронические заболевания печени;
- поздняя менопауза.
Гиперплазия эндометрия в менопаузе
В период менопаузы важным остается вопрос безопасности данного процесса. Именно в этом возрасте выявляются неопластические изменения. Муцинозные метаплазии развиваются в менопаузе женщин, которые получали заместительную терапию или гестагены. Папиллярные метаплазии развиваются у женщин с кровотечениями. Метаплазии мерцательного эпителия отмечаются у женщин с гиперпластическим эндометрием при эстрогенной стимуляции.
Если в этом возрасте женщина получает гормональную терапию нужно учитывать, что лечение одними эстрогенами вызывает стимуляцию эндометрия, что не очень хорошо, особенно в таком возрасте. Для нейтрализации такого эффекта женщины должны получать комбинированные эстроген-гестагенные препараты. Такая комбинированная непрерывная терапия оказывает защитный эффект в отношении раковых поражений эндометрия. Циклическая комбинированная терапия, если она применяется до пяти лет, также не повышает риск рака. У женщин, которые получали циклами комбинацию эстрадиола и дидрогестерона (препарат Фемостон 1 и Фемостон 2) не было зарегистрировано случаев гиперплазии и малигнизации.
Если в постменопаузе у женщины появляется маточное кровотечение, это может свидетельствовать о гиперплазии эндометрия. При кровотечениях/кровомазаниях в период климакса выскабливание слизистой матки — единственно правильный метод остановки кровотечения. При этом выскабливание имеет диагностическое значение и лечебную ценность. Отзывы о выскабливании в менопаузе свидетельствуют о том, что женщины с пониманием относятся к этой процедуре, поскольку любые кровянистые выделения из половых путей в этот период могут свидетельствовать о грозном онкологическом заболевании. Процедура проводится под внутривенным наркозом, а после нее больная в течение дня находится в стационаре. При необходимости назначаются обезболивающие препараты.
Таким образом, гиперплазия матки (имеется в виду гиперплазия эндометрия) развивается в разном возрасте и имеет различные причины. Гиперпластические процессы могут быть результатом хронического воспалительного процесса, который находится под гормональным контролем аналогично процессам пролиферации, регенерации и апоптоза. Хронический эндометрит составляет особый риск возникновения гиперплазии. В связи с этим особое внимание уделяется женщинам с самопроизвольным прерыванием беременности или с замершей беременностью, поскольку такие состояния связаны с хроническим эндометритом.
Гиперплазия слизистой может выявляться не только в теле матки, но и в ее шейке. Шейка матки — барьер между внешней и внутренней средой женского организма. Шейка матки подвергается агрессивному действию среды влагалища, часто подвергается воздействию вирусов и бактерий, подвергается механическому воздействию при половом акте. Спектр патологических состояний маточной шейки разнообразный: воспаление, эрозия, полипы, шеечный эндометриоз, гиперплазия шейки матки (имеется в виду слизистой, которая выстилает изнутри цервикальный канал).
Цервикоскопия (осмотр цервикального канала специальным прибором с увеличением) — это основной метод диагностики гиперплазии эндоцервикса (это канал шейки матки, который соединяет влагалище и полость матки). Гиперплазия железистого эпителия шейки матки при осмотре проявляется утолщением складок слизистой до 8-12 мм, усилением сосудистого рисунка и обильными выделениями слизи, скапливающейся в цервикальном канале. Железистая гиперплазия — это активный рост железистого эпителия, который появляется вторично при воспалении, эрозии и часто встречается при приеме гормональных препаратов.
Шейка матки покрыта цилиндрическим эпителием, а влагалище плоским. В области наружного зева шейки есть четкая граница между плоским и цилиндрическим эпителием. Материал из шейки матки для исследования важно взять правильно, чтобы в мазке был соскоб из зоны стыка плоского и цилиндрического эпителия, поскольку 90% опухолей шейки матки исходит именно из этой зоны.
Также возможна гиперплазия цилиндрического эпителия, что это такое? Говоря о гиперплазии, подразумевается патологическая пролиферация цилиндрического эпителия, выстилающего цервикальный канал. В этой области чаще встречается гиперплазия в виде железисто-фиброзных полипов.
Гиперплазию слизистой нельзя путать с гипертрофией — это совершенно разные процессы. Гипертрофия шейки матки — это чрезмерное увеличение в размерах влагалищной части шейки матки, которое связанное с избыточным ростом соединительной ткани. При этом отсутствуют структурные и количественные изменения клеток. Стенки шейки матки утолщаются, а шейка удлиняется. Данная патология возникает по многим причинам:
- анатомические особенности;
- частые воспаления эндоцервикса;
- миома в области шейки;
- кисты шейки матки.
Первое время гипетрофированная шейка матки не проявляется клинически. Лишь спустя время появляется тянущая боль внизу живота с иррадиацией в пах и крестец, дискомфорт во время полового акта, выделения из влагалища, бесплодие.
Причины гиперплазии эндометрия
Основная причина гормонозависимой повышенной пролиферации — избыток эстрогенов или изменение их метаболизма. Также при гиперпластическом процессе важным является не только концентрация эстрогенов, но и длительность их воздействия. Вторым важным моментом является отсутствие прогестероновых влияний, которые необходимы для нормальной функции эндометрия. Даже при нормальном уровне эстрогенов, но недостаточном уровне прогестерона происходит гиперпролиферация.
Эндометрий очень чувствителен к эстрогенам, поэтому очень быстро развивается его пролиферация, которая при отсутствии влияния прогестерона переходит в железистую гиперплазию.
Предрасполагающими факторами являются:
- Метаболические нарушения (гиперинсулинемия, ожирение, инсулинорезистентность, гиперлипидемия, сахарный диабет). Гиперинсулинемия прямо и опосредованно стимулирует пролиферацию эпителия и угнетает апоптоз (разрушение) клеток и их отторжение. При ожирении железистая гиперплазия эндометрия и полипы встречаются у каждой второй женщины и практически у всех отмечается атипия клеток.
- Нарушение функции щитовидной железы.
- Аутоиммунные заболевания.
- Гиперплазия коры надпочечников.
- Дисфункция локального иммунитета эндометрия. Функция нарушается при применении внутриматочной спирали, воспалительных заболеваниях, генитальном эндометриозе, внутриматочных вмешательствах. Хронический эндометрит рассматривается как предрасполагающий фактор для развития онкологических и гиперпластических заболеваний.
- Патология гепатобилиарной системы, которая вызывает нарушение метаболизма половых гормонов.
- Менархе в раннем возрасте.
- Поздняя менопауза.
- Возраст старше 35 лет.
- Нерегулярный цикл на фоне ановуляторного бесплодия.
- Синдром поликистозных яичников.
- Случаи семейного заболевания раком эндометрия.
Симптомы гиперплазии эндометрия матки
Симптомы гиперплазии включают кровотечения различной степени тяжести и нарушения цикла. Олигоменорея — самое легкое нарушение цикла, которое может встречаться при этой патологии. При олигоменорее цикл укорачивается до 2-3 дней при умеренном выделении кровянистых выделений. Женщины считают это вариантом нормы, поэтому продолжительное время не обращаются к врачу, но это влечет повышение риска тяжелых видов гиперплазии.
Меноррагии — это обильные кровотечения. Маточные кровотечения также возникают в период между месячными (ациклические кровотечения). Возможны также контактные кровяные выделения или длительные мажущие выделения. Обильные маточные кровотечения провоцируют развитие анемии и выраженную слабость. Обильные месячные более настораживают женщин, но они все-равно стараются наладить их, применяя народные средства. В анамнезе женщин детородного возраста при наличии гиперплазии отмечается бесплодие или невынашивание беременности.
Однако в 10-30% случаев какие-либо признаки отсутствуют, месячные проходят нормально, и женщина не обращается к врачу. В таких случаях имеет место поздняя диагностика предрака и рака эндометрия. Особенно важно это при климаксе. Женщинам без клинических проявлений рекомендуется ультразвуковое обследование 2 раза в год, поскольку УЗИ в таких случаях является единственным диагностическим методом. Учитываются следующие эхопризнаки в постменопаузе, на основании которых ставится диагноз гиперплазии:
- неравномерная толщина эндометрия;
- неоднородная его структура;
- увеличение толщины слизистой более 5 мм;
- эндометриально-маточное соотношение > 0,15.
Анализы и диагностика
- Основной и широкодоступный метод — ультразвуковое исследование. Трансвагинальный доступ имеет большую информативность. Признаки гиперплазии: в репродуктивном периоде толщина более 16 мм (ЭМК>0,33), в постменопаузе — толщина более 5 мм (ЭМК>0,15). Также выявляется неоднородная его структура (множество точечных включений), эндометрий занимает почти всю полость матки и имеет повышенную эхогенность. Оптимальное время проведения УЗИ у женщин детородного возраста — 5-7-й день цикла. В эти дни при обычном трансабдоминальном осмотре эндометрий или не выявляется, или толщина его не более 0,3 см. Если применяется трансвагинальное сканирование допустимая толщина эндометрия в эти же дни цикла 0,3-0,6 см. При этом эндометрий должен быть однородным и иметь пониженную эхогенность.
- УЗИ дает основание для диагностического выскабливания с последующим гистологическим исследованием полученного материала, поскольку окончательным является гистологический диагноз. Выскабливание проводится раздельно: цервикальный канал, а потом полость матки.
- Гистероскопия. Данный метод позволяет осмотреть полость матки, выявить патологические изменения в слизистой, определять их локализацию. Также можно проводить диагностическое выскабливание под контролем гистероскопии. В этом случае информативность метода достигает 94,5%, так как есть возможность целенаправленного забора материала из патологических участков, а также можно прицельно удалить гиперплазированный эндометрий (полип), не травмируя здоровую ткань. Обследование проводится за 7 дней до ожидаемой менструации.
Лечение гиперплазии эндометрия
Как лечить это заболевание? При лечении гиперплазии соблюдается этапность:
- Удаление патологически измененного эндометрия и морфологическое исследование материала.
- Назначение гормональной терапии (гестагены, агонисты ГнРГ). Длительность приема составляет 6 и более месяцев. Проводятся повторные гистологические исследования каждые 3 месяца. При отсутствии эффекта препараты пересматриваются, а при трансформации в атипическую форму назначается консультация онколога-гинеколога.
- Нормализация гормонального статуса: в детородном возрасте необходимо восстановить цикл, а в климактерическом возрасте нужно добиться меностаза.
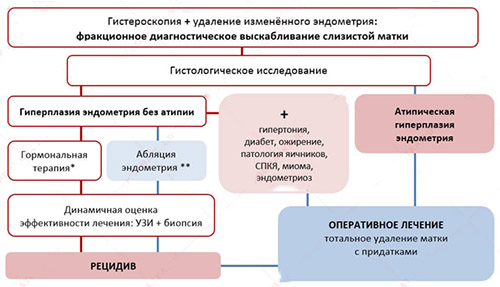
Алгоритм обследования, лечения и отбора пациенток для оперативного лечения
Лечение патологических изменений слизистой матки заключается в полном удалении эндометрия. Выскабливание показано при обильных маточных кровотечениях — только таким хирургическим методом можно их остановить. В данном случае это лечебная процедура. Диагностическое выскабливание полости матки при гиперплазии эндометрия проводится для подтверждения диагноза гиперплазии эндометрия.
Отзывы о выскабливании разные, поскольку абразия не устраняет причины гиперплазии и у многих пациенток после него и после длительного гормонального лечения отмечается рецидив. Тем не менее этот метод с диагностической и лечебной целью широко применяется. Более подробно узнать об этом методе можно в специализированном видео.
Консервативные методы лечения включают:
- Прогестины и прогестинсодержащие препараты. Наиболее сильными и эффективными считаются норгестимат, левоноргестрел (Микролют, Мирена), дезогестрел (Лактинет) и гестоден (Логест). Однако прием одних прогестинов и длительно сопровождается побочными эффектами. Для улучшения переносимости препаратов лучше вводить их непосредственно в матку или добавить небольшие дозы эстрогенов.
- Комбинированные контрацептивы, которые одновременно содержат эстроген и гестаген. Данная группа препаратов может применяться у молодых пациенток, нуждающихся в предохранении.
- Агонисты гонадотропных релизинг-гормонов, которые подавляют синтез и секреция ФСГ и лютеинизирующего гормона: Золадекс, Бусерелин-депо, Бусерелин спрей, Декапептил-Депо. Данные препараты создают гипоэстрогенное состояние и оказывают быстрое антипролиферативное действие на гиперплазированную слизистую.
При диагнозе «железисто-кистозная гиперплазия без атипии» тактика лечения предусматривает проведение гормональной терапии в течение 3 месяцев. Если отсутствует клинический и морфологический эффект, рекомендуется хирургическое вмешательство. Лечение без выскабливания невозможно, можно только свести этот процесс к минимуму, проводя выскабливание под контролем гистероскопии. Так можно увидеть изменения и целенаправленно провести забор материала. Затем по результатам анализов провести лечение.
Как вылечить без выскабливания или после минимального прицельного выскабливания? Только применением гормональных препаратов при отсутствии атипичных клеток. Длительность лечения может быть 6 месяцев и более с повторными гистологическими исследованиями каждые 3 месяца.
Лечение гестагенами (препараты прогестерона) проводится по различным схемам и с использованием разных препаратов. Максимальный антипролиферативный эффект достигается к шестому месяцу лечения, этим объясняется длительность терапии 6 месяцев. Необходимо учесть, что при лечении в течение одного года риск рецидива уменьшается в 1,5 раза. Чаще всего применяются следующие препараты:
- Дюфастон. Содержит только гестаген, при неатипичной гиперплазии в репродуктивном возрасте назначается с 5 по 25 день цикла по 20-30 мг/сутки. Лечение должно проводиться 6-9 месяцев с периодическим контрольным УЗИ.
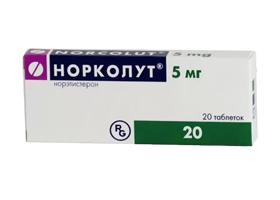
- Норколут. Является чистым прогестагеном. Назначается по 10 мг с 5-го дня менструального цикла по 25-й. Курс 6 месяцев.
- Оргаметрил. Прогестагенное средство принимают внутрь по 5 мг с 16-го по 25-й день цикла в течение 4-6 месяцев.
- Депо-Провера. Гестагенное средство, которое до 40 лет вводится в дозе 200-400 мг в/м раз в неделю, а 41-50 лет по 400 мг еженедельно.
- 17ОПК (оксипрогестерона капронат). Женщинам до 40 лет назначается внутримышечно 12,5% раствор по 500 мг два раза в неделю. В возрасте 41-50 лет — в такой же дозе, но три раза в неделю. 17 ОПК — инструкция по применению препарата содержит информацию о том, что этот аналог прогестерона медленнее чем он метаболизируется, поэтому оказывает более продолжительное действие, что дает возможность применять его 2 раза в неделю при данном состоянии.
Что делать, если пероральные прогестины плохо переносятся? В таком случае показано установление внутриматочной системы с левоноргестрелом — Мирена (выделяет 20 мкг/сутки левоноргестрела). Это выход для пациенток, нуждающихся в предохранении от беременности.
В зависимости от возраста лечение пероральными препаратами будет отличаться.
Лечение гиперплазии в репродуктивном периоде включает:
- Гестагены во вторую фазу цикла.
- Комбинированные контрацептивы для перорального применения.
- Внутриматочная система Мирена.
- Если женщина планирует беременность, проводится стимуляция овуляции.
- Снижение веса, лечение инсулинорезистентности.
Лечение гиперплазии без атипии в перименопаузу:
- Гестагены в циклическом режиме.
- Внутриматочная система Мирена.
- КОК при условии отсутствия противопоказаний.
- Заместительная терапия при эстрогенной недостаточности.
Лечение гиперплазии без атипии в постменопаузу:
- Гестагены в постоянном режиме до 9-12 месяцев: Норколут 10 мг, Провера 20 мг, 17-оксипрогестерон 500 мг 2 раза в неделю внутримышечно, Депо-Провера 400-600 мг раз в неделю, внутримышечно.
- В целом гормональная терапия, проводимая в любом возрасте, не излечивает гиперплазию, а только дает эффект во время применения препаратов. Тем не менее, правильно подобранное гормональное лечение позволяет избежать хирургического вмешательства и снижает заболеваемость раком матки.
- В схемах лечения применяются также Агонисты ГнРГ: Золадекс, Бусерелин-депо, Декапептил Депо. Помимо гормональной терапии важно лечение сопутствующих заболеваний: вагинит, эндометрит, заболевания ЖКТ, гипотиреоз, инсулинорезистентность. В связи с этим назначаются антимикробные препараты, иммуномодуляторы, препараты, восстанавливающие микрофлору влагалища.
Лечение атипической гиперплазии. Консервативное лечение допускается только у женщин, которые хотят иметь ребенка или имеют противопоказания к оперативному лечению. После рождения ребенка женщине все-равно рекомендуют оперативное лечение, учитывая высокий риск рецидива с атипией. Возможно применение следующих препаратов:
- Таблетки Провера по 10-12 мг непрерывно или в циклическом режиме.
- Депо-Провера внутримышечно 150 мг раз в три месяца.
- Вагинальный прогестерон (Утрожестан, Прожестан) по 100-200 мг в непрерывном режиме или циклически по 12–14 дней.
- Мегейс 40–200 мг в день.
Лечение после выскабливания
После выскабливания назначается гормональное лечение, которое представляет собой противорецидивную терапию, то есть предотвращает формирование гиперплазии у женщин после 40 лет в преклимактерическом периоде и нормализует менструальный цикл.
Применяются два режима комбинированной терапии (эстроген + прогестаген):
- Циклический режим — на фоне постоянного приема эстрогена в последние 10-14 дней каждый месяц добавляется прогестаген. Назначается женщинам в период перименопаузы с сохраненной маткой.
- Непрерывный комбинированный — ежедневно назначается эстроген и прогестаген. Данный режим назначают в постменопаузе.
Добавление прогестагена защищает слизистую матки от пролиферации, которую может вызвать прием эстрогенов, и от рака эндометрия. У женщин, которые используют циклический режим, периодически появляются менструальные кровотечения в течение 4-5 дней. При непрерывном комбинированном режиме приема препаратов месячные отсутствуют.
Форум, посвященный теме лечения после выскабливания, содержит сообщения о том, что после выскабливания часто проводят несколько курсов Диферелина, а потом назначается спираль Мирена. У многих лечение Норколутом и 17-ОПК было неэффективным: толщина эндометрия была более 6 мм, сохранялись меноррагии. При использовании ЛНГ-ВМС «Мирена» у всех женщин исчезли кровотечения и не было рецидивов пролиферации эндометрия.
Лечение народными средствами
Учитывая то, что данная патология развивается на фоне гормональных сдвигов необходима серьезная гормональная коррекция. Даже она не всегда оказывается эффективной, поскольку в некоторых случаях отмечаются рецидивы. Поэтому надеяться на то, что удастся вылечиться народными средствами, не стоит.
Однако одновременное их использование на фоне медикаментозного лечения возможно. Отзывы о лечении народными средствами разноплановые. Многие отмечают, что боровая матка эффективна при воспалительных процессах женской половой сферы, но эффект в виде уменьшения кровотечений и боли во время месячных наступает после длительного приема травы (не менее полугода). Некоторые женщины отмечают полное отсутствие эффекта — не устраняются даже болезненность при месячных.
Можно ли забеременеть при наличии гиперплазии эндометрия? Существуют несколько факторов, которые делают наступление беременности при этой патологии невозможным. Прежде всего — отсутствие овуляции, во-вторых, невозможность имплантации плодного яйца в матке из-за разрастания слизистой оболочки, в-третьих, гормональные нарушения. Без лечения, которое заключается в устранении гиперэстрогенемии, беременность не возможна. Женщине показано комплексное лечение, после которого возобновляется овуляция, нормализуется функция эндометрия и наступает беременность. Она наступает в течение года после окончания приема комбинированных эстроген-гестагенных препаратов.
Доктора
Лекарства
- Гормональные препараты: Норколут, Провера, 17-оксипрогестерон, Депо-Провера, Дюфастон, Оргаметрил.
- Агонисты ГнРГ: Золадекс, Бусерелин-депо, Бусерелин спрей назальный, Декапептил-Депо.
Процедуры и операции
Хирургическое вмешательство (экстирпация матки с придатками или без придатков) проводится в случаях:
- атипической гиперплазии;
- при отсутствии эффекта от консервативного лечения (отсутствует регресс гиперплазии, несмотря на лечение в течение года);
- рецидивы гиперпластических процессов эндометрия;
- сохраняющиеся маточные кровотечения;
- прогрессирование процесса к атипической гиперплазии;
- нежелание женщины сохранить фертильность;
- пребывание женщины в постменопаузе.
Вопрос об удалении яичников женщинам в пременопаузе решается индивидуально.
При тяжелой экстрагенитальной патологии и высоким риском осложнений в ходе операции пациентке с атипической ГЭ может быть рекомендована абляция эндометрия. Патология, которая препятствует радикальному хирургическому лечению: ИБС, артериальная гипертензия, варикозное расширение вен, осложнившееся тромбоэмболией, сахарный диабет в стадии декомпенсации.
Абляция эндометрия — это деструкция слизистой с помощью электродов или резекция ее с помощью электрода-петли. Иногда эти два варианта воздействия дополняют друг друга для достижения более глубокой деструкции слизистой. В результате операций через 3 месяца при контрольном УЗИ исследовании у 72% женщин выявляется атрофия эндометрия, а у 28% толщина слизистой в пределах нормы. После абляции развиваются внутриматочные синехии (спайки, сращения).
У 55% развивается полная облитерация полости матки. Рецидивов патологии не регистрируется. Абляция эффективна при атипической гиперплазии в пременопаузе и постменопаузе и является альтернативой экстирпации матки при тяжелой экстрагенитальной патологии. В то же время абляция не рекомендуется как метод лечения гиперплазии без атипии, поскольку не достигается полное разрушение эндометрия, а формирующиеся внутриматочные спайки затрудняют и даже делают невозможной диагностику состояния эндометрия в дальнейшем.
Диета, питание

Диета 15 стол
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1600-1800 рублей в неделю
Специальной диеты при этом состоянии нет. Питание женщины, не имеющей патологии желудочно-кишечного тракта, соответствует общему столу — Диета 15 стол. При наличии сопутствующей патологии необходимо питание, соответственное этой патологии.
Профилактика
Первичная профилактика гинекологической патологии включает:
- нормализацию труда и отдыха;
- санацию очагов инфекции;
- здоровый образ жизни;
- защищенный секс для профилактики заболеваний половой сферы.
Вторичная профилактика заболевания заключается в длительном правильно подобранном гормональном лечении, диспансерном наблюдении больной и периодическом УЗИ-контроле. В лечении и профилактике рецидивов данного состояния большое значение придается микробиоте кишечника и влагалища.
Нормальная микробиота является фактором, который ускоряет регенерацию слизистой, повышает клеточный и гормональный иммунитет и определяет здоровье женщины. Целесообразно использование пробиотиков, которые содержат несколько видов бактерий.
Последствия и осложнения
- Возможность прогрессирования и рецидивирования.
- Злокачественная трансформация (переход в атипичное состояние и развитие рака эндометрия).
- Аденокарцинома — преобладающий вид рака эндометрия.
- Бесплодие. При избыточном росте слизистой матки не происходит имплантации эмбриона.
- Неоднократное выскабливание в связи с гиперплазией может привести к перфорации.
Прогноз
Прогноз для выздоровления и жизни женщины при своевременном лечении благоприятный. Даже если развился онкологический процесс, выявленный на ранних этапах, он не представляет опасности для жизни.
Простая гиперплазия без атипии переходит в рак только в 1% случаев, а полиповидная без атипии — в 3 раза чаще. Простая атипическая гиперплазия при отсутствии лечения трансформируется в рак в 8% случаев, а сложная атипическая в 29%.
Список источников
- Чернуха Г.Е., Кангельдиева А.А., Слукина Т.В. Особенности гормональных взаимоотношений при различных вариантах гиперплазии эндометрия // Проблемы репродукции. – 2002. – № 2. – С. 36-40.
- Лысенко О.В., Занько С.Н. Гиперпластические процессы эндометрия в различные возрастные периоды: исследование цитокинового статуса и содержания SFAS-лиганда // Акушерство и гинекология. – 2011. – № 4. – С. 63-68.
- Сидорова И.С., Шешукова Н.А., Федотова А.С. Современный взгляд на проблему гиперпластических процессов в эндометрии // Российский вестник акушера-гинеколога. – 2008. – Т. 8, № 5. – С. 18-22.
- Бреусенко, В.Г. Лечение гиперпластических процессов эндометрия в периоде постменопаузы / В.Г. Бреусенко [и др.] // Акуш. и гинекол. – 2009. – № 4. – С. 19–23.
- Новикова Е. Г. Лечение атипической гиперплазии эндометрия / Е. Г. Новикова, О. В. Чулкова, С. М. Пронин // Практическая онкология. — 2004.— Т. 5, № 1.— С. 52–59.





 Норколут
Норколут Дюфастон
Дюфастон Золадекс
Золадекс Бусерелин-Депо
Бусерелин-Депо














Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...