Радикулит
Общие сведения
Радикулит, также известный как «радикулопатия» или «корешковый синдром», не является самостоятельным заболеванием, а представляет собой неврологический симптомокомплекс, при развитии которого у пациента отмечаются характерные признаки поражения отходящих от спинного мозга нервных корешков.
Напрямую связанные с корешковым синдромом симптомы радикулита могут выражаться различными моторными и вегетативными нарушениями, однако наиболее типична для данной патологии выраженная боль, чаще всего напоминающая сильный «прострел», распространяющийся по ходу вовлеченных в патологический процесс нервов.
Согласно статистическим свидетельствам радикулопатия распространена достаточно широко и в той или иной степени диагностируется у 10-15% населения нашей планеты в возрасте после 45-50-ти лет. Женщины и мужчины в принципе подвержены ей в равной степени, однако у мужчин дебют данного заболевания в основном отмечается несколько раньше, чем у женщин. Как правило, это патологическое состояние проявляется в острой форме, но в некоторых случаях способно приобретать черты хронической болезни с этапами периодического обострения и относительного спокойствия, что влияет на симптомы и лечение радикулита.
Патогенез
Ключевым механизмом развития радикулопатии является механическое сдавление (ущемление) одного или нескольких спинномозговых нервных корешков, которое возникает вследствие происходящих в позвоночно-двигательном сегменте или в прилегающих к нему тканях патологических процессов. В качестве основной первопричины изначального или повторного появления радикулита выступает остеохондроз и прочие подобные болезни позвоночного столба (кифоз, сколиоз и т.д.), при прогрессировании которых прежде всего страдает межпозвонковый диск с образованием его протрузий и/или грыж (дискогенная радикулопатия).
Кроме первичной дискогенной природы радикулита его возникновение возможно на фоне других дегенеративных изменений тканевой структуры позвоночника, включая сужение позвоночного канала и разрастание костных остеофитов (вертеброгенная радикулопатия). Помимо этого корешковый синдром может развиться в силу множества прочих негативных внешних и внутренних факторов (инфекции, новообразования, воспалительные процессы, травмы, метаболические проблемы, эндокринные расстройства и т.д.), однако все эти причины в общей сложности формируют не более 1% случаев радикулопатии.
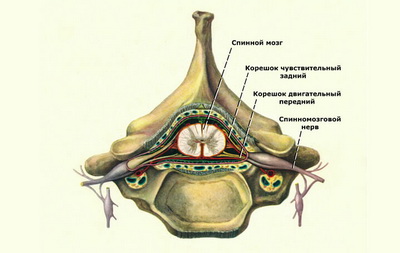
Нервные корешки
Как видно из картинки выше, корешки основного спинномозгового нерва представляют собой его начальные и достаточно короткие отрезки, уже вышедшие из структуры спинного мозга, но по большому счету все еще находящиеся внутри позвонка. В целом выделяют два типа таких корешков – передние и задние. Передние корешки называют «двигательными», поскольку они ответственны за передачу нервных импульсов и дальнейшую деятельность различных мышц, желез, органов и т.д. Задние корешки носят название «чувствительные», так как отвечают за обратную трансляцию нервных импульсов в мозг (тактильность, боль, холод, жар и пр.). На выходе из позвонка (справа и слева) передние и задние корешки объединяются в общий спинномозговой нерв, в дальнейшем разветвляющийся на множество отростков, которые иннервируют в ту или иную область человеческого тела.
При ущемлении этих корешков или уже сформированного ими спинномозгового нерва, посредством внешнего давления на них межпозвонковой грыжи, разросшихся остеофитов или прочих патологических образований, и говорят о развитии приступа радикулита. При этом радикулопатия чаще всего вызывает у пациента патологические нарушения как в двигательной (ослабление рефлексов, мышечного тонуса и т.д.), так и в чувствительной (сильная боль, онемение, жжение и т.д.) сфере. Зона поражения будет напрямую зависеть от сдавленного на том или ином уровне позвоночника нерва, а негативные корешковые симптомы способны распространяться по всем его ответвлениям. Например, осложненный радикулитом шейно-грудной остеохондроз может стать причиной чувствительно-двигательных нарушений в районе верхних конечностей, шеи и/или головы, а корешковый синдром поясничного отдела позвоночного столба, скорее всего, повлечет за собой проблемы со стороны нижних конечностей, органов таза и/или живота.
В целом выделяют две последовательные стадии радикулопатии:
Неврологическая стадия
Проявляется внезапной острой болью, гипертрофированной чувствительностью, а также перенапряжением мышц по ходу пораженного нерва и в районе соответствующих ему паравертебральных точек.
Невротическая стадия
Характеризуется потерей чувствительности во всех вовлеченных в патологический процесс тканях (отсутствие тактильных ощущений, онемение) на фоне сохраненного болевого синдрома и мышечного напряжения.
Классификация
В соответствии с международной классификацией радикулопатии присвоен код по МКБ-10 – M54.1, который объединяет такие разновидности данного патологического состояния:
- плечевой радикулит;
- поясничный радикулит;
- пояснично-крестцовый радикулит;
- грудной радикулит.
Отдельно идентифицируют еще два кода по МКБ-10, которые напрямую связывают с корешковым синдромом:
- M50.1 – поражение межпозвоночного диска шейного отдела с радикулопатией;
- M51.1 – поражения межпозвоночных дисков поясничного и других отделов с радикулопатией.
Отечественная медицина в основном классифицирует радикулит по области его локализации, выделяя его первичные (шейная, грудная, поясничная) и вторичные (шейно-грудная, грудо-поясничная, пояснично-крестцовая) формы. В клинической практике наиболее часто диагностируется радикулопатия пояснично-крестцового отдела позвоночника, вслед за ней по периодичности возникновения идет шейная радикулопатия и реже всего встречается грудная радикулопатия.
Причины
Спровоцировать приступ радикулита могут различные патологии экзогенного и эндогенного характера, непосредственно поражающие нервную структуру позвоночного столба:
- прогрессирующий остеохондроз (более 90% случаев) и другие дегенеративные или воспалительные болезни позвоночника (кифоз, сколиоз, остеоартрит, спондилез и т.д.);
- врожденные/приобретенные аномалии позвоночных тканей;
- травмы (включая спортивные микротравмы) позвоночного столба;
- опухоли (злокачественные/доброкачественные) в околопозвоночном пространстве;
- гормональные, метаболические и аутоиммунные нарушения (сахарный диабет, васкулит, акромегалия и т.д.);
- осаночные нарушения (сутулость, плоскостопие и т.д.);
- тяжелые системные инфекции (туберкулез, грипп, остеомиелит и т.д.);
- нейровирусные заболевания (менингит, энцефалит и т.д.).
Среди повышающих риск возникновения радикулопатии факторов наиболее значимыми являются:
- малоактивный способ жизни (в основном сидячая работа/учеба);
- возрастные изменения в позвоночной структуре;
- сильное/постоянное переохлаждение;
- нерациональный режим питания (ожирение, дефицит витаминов/минералов и т.д.);
- физически тяжелые нагрузки на спину (постоянная вибрация, ношение тяжестей и т.д.);
- вредные привычки (в особенности курение);
- некоторые виды профессионального спорта (борьба, тяжелая атлетика и т.д.);
- токсическое поражение организма;
- стрессовые ситуации.
Симптомы
Симптоматика радикулопатии будет напрямую зависеть от уровня сдавления/воспаления нерва относительно позвоночного столба и степени тяжести такого негативного воздействия. Так, симптомы поясничного радикулита могут распространяться на контролируемые этим отделом позвоночника нижние конечности и органы таза, признаки шейного корешкового синдрома проявятся в верхних конечностях и, возможно, затронут головной мозг, грудная радикулопатия станет причиной патологических нарушений в районе грудной клетки и живота. Как правило, приступ радикулита поражает только одну (левую или правую) сторону человеческого тела и может возникнуть внезапно или с постепенным нарастанием всей присущей ему симптоматики. Интенсивность наиболее значимого в этом случае болевого синдрома способна усиливаться либо ослабевать при определенном положении туловища или его частей, кашле/чихании и т.д.
Симптомы корешкового синдрома шейного отдела
Основным симптомом шейного радикулита является выраженная боль в задней части шеи и затылке, которая зачастую простирается в область плечевого пояса и верхней поверхности грудной клетки. В некоторых случаях болевой синдром может ощущаться во всей руке, достигая даже ее пальцев. Помимо этого по ходу пораженного нерва отмечаются явления гиперчувствительности, онемения, мышечной слабости, покалывания, жжения и т.д. Движения шеей и проблемной рукой ограничены и болезненны. Иногда пациент вынужден держать голову в неестественном для нее положении. При вовлечении в этот патологический процесс головного мозга возможны головокружения, расстройства слуха/зрения, головные боли и прочие подобные симптомы.
Симптомы корешкового синдрома грудного отдела
Болевой синдром при грудном радикулите в основном локализуется в межреберных нервных волокнах и потому часто проявляется в виде опоясывающих грудную клетку и спину болей (межреберная невралгия). В этом случае болевые ощущения способны иррадировать в верхние конечности и затрагивать внутренние органы (сердце, желудок, легкие), имитируя нарушения их функциональности. Как и в предыдущей ситуации, в точках наибольшей болезненности присутствует гиперчувствительность тканей и симптоматика периферического пареза (снижение тонуса мускулатуры, ослабление рефлексов, непроизвольные подергивания и т.д.).
Симптомы корешкового синдрома поясничного отдела
Ключевые симптомы радикулита пояснично-крестцового отдела также связаны с болевым синдромом, который в данном случае может протекать по типу люмбаго (преимущественно локализованные в пояснице боли), люмбоишиалгии (болевые ощущения в пояснице, крестце, бедре и голени) или ишиаса (боль от поясницы в ягодицу и дальше в ногу по ходу седалищного нерва). Все эти синдромы сопровождаются уже известными вторичными симптомами, такими как повышенная чувствительность и явления парестезии в области поражения. Кроме того пояснично-крестцовый радикулит нередко нарушает работу органов малого таза и живота, что может выражаться нарушением мочеиспускания, расстройствами половой функции и т.д.
Анализы и диагностика
Как правило, диагностикой радикулопатии занимается врач-невролог, применяя для этого все имеющиеся в его распоряжении диагностические методики и средства. При первичном осмотре диагност собирает подробные анамнестические данные о предыдущих и существующих болезнях пациента и проводит ряд тестов, что помогает ему в определении точного диагноза и выявлении первопричины текущего болезненного состояния. В частности, невролог обращает свое внимание на характер болевых и прочих негативных симптомов, их локализацию в спине и в отдаленных от нее частях тела, проверяет кожные и соматические рефлексы. Также врач прослеживает степень двигательной активности пациента, изменения болевых ощущений при том или ином положении туловища, нижних и верхних конечностей, осуществляет пальпацию патологических зон и точек.
Исходя из результатов осмотра, невролог может назначить больному дополнительные лабораторные/аппаратные исследования, которые должны подтвердить предварительный диагноз, дифференцировать радикулит от подобных ему по симптомам патологий и установить первичное заболевание, ставшее причиной компрессии/воспаления нервного корешка:
- обзорная и функциональная рентгенография – с большой долей вероятности определяет переломы (трещины), опухоли и деструктивные болезни позвоночника;
- общий/биохимический анализ крови – в зависимости от результата поможет идентифицировать первопричину возникновения радикулопатии;
- миелография – посредством введения в ликвор контрастного вещества указывает местоположение многих позвоночных проблем;
- спинномозговая пункция – регистрирует расхождения в показателях рН (кислотность) цереброспинальной жидкости, которые в норме должны быть в пределах 7,28-7,32;
- КТ-диагностика – послойно визуализирует патологические изменения в межпозвонковых дисках и уточняет степень сдавления нервных волокон;
- МРТ-диагностика – фиксирует фактически все дегенеративно-дистрофические трансформации в структуре костных, хрящевых и мягких тканей (наиболее информативный метод);
- прочие исследования (УЗИ сосудов и органов, электрокардиография и пр.) – позволяет исключить наличие других патологий, симптоматика которых схожа с проявлениями радикулита.
Лечение
Полноценное лечение пациентов с признаками корешкового синдрома должно осуществляться комплексно с учетом первопричины возникновения данного симптомокомплекса, а также формы и стадии его развития. Средства и методы терапии различных по локализации радикулопатий в принципе идентичны, то есть лечение радикулита пояснично-крестцового отдела позвоночника, за исключением мелких нюансов, аналогично таковому при шейном и грудном корешковом синдроме. Абсолютное большинство больных хорошо отвечают на медикаментозную консервативную терапию, которой вполне достаточно для купирования болевых ощущений и сопутствующей неврологической симптоматики.
Проведение дальнейшего немедикаментозного лечения (физиотерапия, массаж, тракция и т.д.) чаще всего позволят пациенту полностью избавиться от ущемления/воспаления нервных корешков и снизить вероятность возникновения этой проблемы в будущем. Количество прооперированных по поводу радикулита пациентов по данным различных специализированных клиник варьирует в пределах 0,32-3%.
Доктора
Лекарства от радикулита
Медикаментозное лечение радикулита осуществляют с применением препаратов из различных фармакологических групп, оказывающих анальгезирующее, седативное, противовоспалительное, дегидратирующее, миорелаксирующее действие. Острый болевой синдром в первую очередь стараются купировать с помощью пероральных средств или инъекций НПВС (нимесулид, диклофенак, целекоксиб, мелоксикам и т.д.), а при их малой эффективности делают новокаиновые блокады с возможным добавлением витамина В12 и/или гидрокортизона. При сильно выраженных болевых ощущениях практикуют назначение не имеющих собственного названия уколов от радикулита, которые представляют собой комбинированную литическую смесь из трех и более инъекционных препаратов (например – аминазин, промедол, димедрол).
 В подостром периоде местно используют все те же НПВС в виде аппликаций (пластырь, мази, гели), а также кремы и мази от радикулита с раздражающим эффектом (Финалгон, Апизартрон, Випратокс, Капсикам и т.д.). Для снятия спазма мускулатуры назначают миорелаксанты (Толперил, Мускомед, Баклофен и т.д.), для удаления из организма лишней жидкости диуретики (Торасемид, Диувер, Индап и т.д.), а с целью усиления кровообращения метаболические препараты (пентоксифиллин, ксантинола никотинат и т.д.). Также рекомендуют инъекционные или таблетированные комплексы витаминов преимущественно из группы В (Нейровитан, Мильгамма, Неуробекс) и отдельно высокие дозировки именно цианокобаламина. При однозначной инфекционной природе радикулита применяют универсальные антибиотики (амоксициллин, ципрофлоксацин и т.д.).
В подостром периоде местно используют все те же НПВС в виде аппликаций (пластырь, мази, гели), а также кремы и мази от радикулита с раздражающим эффектом (Финалгон, Апизартрон, Випратокс, Капсикам и т.д.). Для снятия спазма мускулатуры назначают миорелаксанты (Толперил, Мускомед, Баклофен и т.д.), для удаления из организма лишней жидкости диуретики (Торасемид, Диувер, Индап и т.д.), а с целью усиления кровообращения метаболические препараты (пентоксифиллин, ксантинола никотинат и т.д.). Также рекомендуют инъекционные или таблетированные комплексы витаминов преимущественно из группы В (Нейровитан, Мильгамма, Неуробекс) и отдельно высокие дозировки именно цианокобаламина. При однозначной инфекционной природе радикулита применяют универсальные антибиотики (амоксициллин, ципрофлоксацин и т.д.).
После устранения приступа радикулопатии в обязательном порядке проводят лечение того болезненного состояния или системного заболевания, которое вызвало корешковый синдром, поскольку без этого вся предыдущая терапия будет лишь временной мерой. В этом случае лечебная тактика направляется на ликвидацию первопричины радикулита и базируется на ранее разработанных для той или иной болезни терапевтических схемах и индивидуальных особенностях течения диагностированной у пациента первичной патологии.
Процедуры и операции
В патогенетическом лечении радикулопатии важное место занимают различные физиопроцедуры, мануальные техники и ортопедическое методики, которые призваны усилить лекарственную терапию и/или закрепить уже полученный с помощью медикаментов результат.
Так, отлично зарекомендовала себя при корешковом синдроме иглорефлексотерапия и тракция позвоночника, особенно если его вытяжение проходит в радоновой ванне под водой. Полезным будет лазерное и ультрафиолетовое облучение, грязелечение, применение ультразвука, диадинамических и прочих импульсных токов.
В остом/подостром периоде часто используют электрофорез и фонофорез с чрескожным введением необходимых в том или ином случае препаратов (глюкокортикоиды, анальгетики и т.д.). При патологической подвижности элементов позвоночника может понадобиться ношение специальных стабилизирующих положение спины корсетов (поясничный пояс, воротник Шанца и т.д.). После стихания болевого синдрома больному назначают мануальную терапию и массаж при радикулите, которые требуют внимания специалиста в этом деле и мягких техник воздействия.
В это же время пациенту прописывают курс лечебной физкультуры, который ему обязательно следует пройти с целью снижения существующих симптомов и предупреждения повторных приступов радикулопатии. Выраженный положительный эффект физических упражнений в этом случае объясняется их стимулирующим воздействием на сам позвоночный столб в плане его вытяжения, укреплением околопозвоночных мышц и улучшением в этом районе кровообращения. Благодаря персонально подобранной гимнастике в проблемной области спины создается более прочный мышечный каркас и расширяется межпозвонковый просвет, что освобождает ранее ущемленный нервный корешок, улучшает его питание и нормализует внутренние обменные процессы. В результате этого значимо снижается или полностью исчезает негативная симптоматика радикулита, а также восстанавливается двигательная и трофическая функции всех вовлеченных в патологический процесс тканей и органов.
Физические упражнения и нагрузки подбирают исходя из состояния пациента и наблюдающихся у него двигательных расстройств. Например, ЛФК-лечение корешкового синдрома шейного отдела позвоночного столба чаще всего проходит в сидячем положении, а гимнастика при пояснично-крестцовом радикулите в облегченных исходных позах (коленно-локтевая, коленно-кистевая, лежа на спине/боку). До начала выполнения упражнений больного на 10-30 минут желательно уложить на ровную наклонную поверхность с углом 15-40°, оборудованную опорами для подмышечных впадин, что позволит несколько растянуть элементы позвоночника. Такое пассивное вытяжение снизит напряжение спинной мускулатуры и освободит позвонки от статической нагрузки, после чего осуществлять активные движения конечностями и туловищем будет легче. Продолжительность общего курса ЛФК, как правило, составляет не менее 3-4-х недель и зависит от возраста пациента, диагностированного у него первичного заболевания, его тяжести и прочих причин.
Основанием для оперативного вмешательства при радикулите может служить длительно присутствующий и не поддающийся консервативным методикам терапии болевой синдром, который значимо снижает качество жизни пациента. Целью таких операций в основном является хирургическое устранение спровоцировавшего сдавление нервного корешка этиологического фактора (межпозвонковой грыжи, деформированного диска, патологических костных разрастаний и т.д.). Также при существенной нестабильности нескольких элементов позвоночного столба их могут укреплять специальными металлоконструкциями.
Многие страдающие от болей в спине люди (в особенности пожилые) не воспринимают этот синдром всерьез и считают его данью работе, тяжелому быту или возрасту, в связи с чем не обращаются за медицинской помощью, пытаясь вылечиться самостоятельно. В этом случае нередко в ход идут различные браслеты и пояса от радикулита с камнями или шерстью животных, странные приборы и приспособления с неизвестным действием, «чудодейственная» китайская мазь с неопределенным составом, и другие как минимум сомнительные, а иногда и откровенно вредоносные средства.
Следует помнить, что в лучшем случае использование подобных методик в терапии радикулопатии способно лишь ненадолго снизить ее негативные симптомы, а в худшем может привести к существенному усугублению ситуации. В деле избавления себя от шейного, грудного или поясничного радикулита лечение медикаментами (уколами, таблетками, наружными средствами), мануальными техниками, физиотерапевтическими методиками, лечебной физкультурой и прочими средствами официальной медицины является приоритетным и должно быть проведено в первую очередь.
Лечение радикулита в домашних условиях
Самый распространенный поясничный радикулит беспокоил людей задолго до того, как появились первые таблетки, уколы, мази и другие медикаментозные средства официальной медицины, что привело к возникновению множества народных способов, призванных избавить человека от этого недуга. Лечить радикулит поясницы в домашних условиях пробовали с помощью разнообразных растительных настоек, отваров и примочек, продуктов жизнедеятельности животных и насекомых (навоз, молоко, мед, пчелиный яд), минеральных веществ (песок, соль) и прочих привычных и экзотических для нас средств. Одни из этих рецептов оказались бесполезными и потому были потеряны в череде веков, другие до сих пор с успехом применяются различными народными целителями.
Решение о возможности и целесообразности использования нетрадиционных лекарств в современной схеме терапии радикулопатии необходимо принимать совместно с лечащим врачом, который в зависимости от вызвавшего корешковый синдром заболевания поможет подобрать адекватные ситуации средства. Задумываясь о том, как лечить радикулит поясницы в домашних условиях и какой лучше использовать для этого способ следует в первую очередь обращать свое внимание на те наружные и внутренние рецепты народной медицины, которые будут дополнять медикаментозное лечение и совместно с ним эффективно бороться со всей негативной симптоматикой данного болезненного состояния.
Наружные средства
Черная редька
Очистите от верхней кожуры черную редьку и натрите ее мякоть на средней терке. Тонким слоем выложите получившуюся массу на подходящий по размеру льняной либо хлопчатобумажный тканевый отрез и сверху накройте аналогичным куском ткани. Наложите эту повязку на проблемный болезненный участок спины оберните ее вначале пергаментом или калькой, а затем теплым платком. Данный компресс держите на теле как можно дольше, пока продолжается постепенно нарастающий эффект прогревания. Для значимого снижения болевого синдрома может понадобиться проведение двух-трех подобных процедур.
Березовые почки
Собранные ранней весной или приобретенные в аптеке березовые почки в массовой части 800 г и аналогичное количество сливочного масла поместите слоями (ширина одного слоя примерно 0,5 см) в глиняный горшочек. Затем на очень слабом огне прогревайте этот состав на протяжении 5-6-ти часов в духовке. Дайте ему остыть, процедите сквозь марлю, добавьте камфару в расчете 10 г камфары на 100 г получившейся смеси и старательно перемешайте. Эту своеобразную березовую мазь сохраняйте в холодильнике в хорошо закупоренной стеклянной таре и в момент обострения радикулита 2-3 раза в сутки натирайте ею проблемные места тела.
Пчелиный воск
На водяной бане расплавьте натуральный пчелиный воск, а затем охладите его до такой температуры, которую пациент способен вытерпеть (не допускайте ожогов кожи). Перед применением непосредственно пчелиного воска болезненный участок спины смажьте пихтовым или репейным маслом, а после послойно наложите на него горячий продукт жизнедеятельности пчел. Обязательно накройте такую аппликацию полиэтиленом или фольгой, а сверху закрепите плотную теплую ткань (шерстяной платок, плед и т.д.). Компресс с пчелиным воском следует снять после его значительного остывания.
Чеснок с жиром
Предварительно растертый в мелкую кашицу чеснок тщательно смешайте со свежим топленым жиром нутрии или свиньи в пропорции 1:2 и дайте этой смеси застыть в холодильнике (для хранения используйте стеклянную тару с плотной крышкой). В дальнейшем при сильных болевых ощущениях разогревайте необходимое количество данной мази и применяйте ее в качестве растирки кожных покровов над пораженными зонами тела.
Медовые горчичники
Растворите одну таблетку лечебного средства «Фурацилин» в 50-ти миллилитрах теплой ранее прокипяченной воды, после чего внесите туда же 1 ст. л. свежего меда и тщательно все перемешайте. Далее смочите в этом растворе 2 обычных горчичника и приложите их к пораженному району тела примерно на 5-7 минут. После появления сильного жжения под горчичниками снимите их и, не промывая кожные покровы, обвяжите данное место спины теплым платком из натуральной ткани (например – шерстяным). В такой повязке можно провести всю ночь и снять ее только утром.
Внутренние средства
Тополиные почки
Четверть стакана заранее высушенных почек осокоря (черный тополь) старательно измельчите ножом, залейте 200-300 мл кипятка и запаривайте на протяжении 15-20-ти минут. Затем посредством нескольких слоев марли процедите этот отвар и по 1/3 стакана принимайте его перорально, трижды в день. Также можно 2 ч. л. измельченных тополиных почек залить 100 мл качественной водки, настоять в течение 7-ми суток и пить 3 раза в 24 часа по 20 капель.
Алоэ, вино и мед
Возьмите приблизительно 300 г свежих листьев алоэ (растение 3-5-ти лет) и измельчите их при помощи мясорубки или простого ножа. Смешайте полученную массу с 500 мл «Кагора» или любого другого красного крепленого вина и с 500 г майского меда, поле чего настаивайте в прохладном месте на протяжении 5-ти суток. По прошествии данного срока процедите настойку и в течение месяца, принимайте ее внутрь по такой схеме: первые 5 дней – 1 ч. л. трижды в день за 40-60 минут до еды; в дальнейшем – 1 ст. л. трижды в день за 40-60 минут до еды.
Брусника и мед
Примерно 3 ст. л. высушенных и заранее измельченных брусничных листьев залейте 500 мл кипятка и 15 минут кипятите в кастрюле на медленном огне. Затем снимите отвар с плиты и настаивайте под крышкой еще 1,5 часа. После остывания старательно процедите его и смешайте с 2 ст. л. жидкого свежего меда. Пейте отвар из брусники и меда в течение всего светлого времени суток за 30 минут до каждого приема пищи.
Корень петрушки
В эмалированную кастрюлю влейте 500 мл очищенной воды и всыпьте в нее 3 ч. л. сухого мелко порубленного корня петрушки. Поставьте кастрюлю на медленный огонь и кипятите отвар под крышкой на протяжении приблизительно получаса. После этого остудите кастрюлю, процедите получившуюся жидкость и принимаете ее внутрь по 1 ст. л. дважды в сутки.
Кора ивы
В емкость с 500 мл кипяченой воды всыпьте 2 ст. л. перемолотой или мелко нарезанной ивовой коры и на малом огне кипятите ее в течение приблизительно 10-15 минут. Полученный отвар настаивайте еще около 3 часов, после чего процедите его и по 50 мл употребляйте перорально, 3-4 раза в день.
Первая помощь
При остром приступе радикулита, в особенности поясничного сегмента позвоночника, до приезда врача скорой или самостоятельного обращения в медицинское учреждение пациент может нуждаться в посторонней помощи, так как функциональность спины и нижних конечностей в этом случае часто нарушена.
Алгоритм оказания такой помощи заключается в следующих действиях:
- провести общее обезболивание при помощи имеющегося под рукой инъекционного или таблетированного анальгетика либо другого препарата с подобным действием (резкую нейропатическую боль терпеть не рекомендуют);
- дополнительно к обезболивающим препаратам дать больному выпить натуральное успокоительное средство (настойка пиона, валерианы, пустырника и т.д.);
- по возможности обеспечить пациенту постельный режим на ровной поверхности в удобной для него позе или по крайней мере предоставить ему дополнительную точку опоры в виде стула, стола и прочих бытовых предметов мебели;
- зафиксировать (обездвижить) болезненную часть спины тугой повязкой, сделанной из отреза плотной ткани, банного полотенца, простыни (наилучшим решением в этом случае будет широкий ортопедический пояс или корсет);
- сделать аппликацию с применением местного противовоспалительного средства (мазь, гель, пластырь из группы НПВС), которое следует наносить на проблемную область спины легкими движениями ладоней;
- при необходимости передвижения по квартире помогать больному и поддерживать его (неаккуратные телодвижения могут осложнить ситуацию и усилить болевой синдром).
Профилактика
Так как вылечить радикулит поясничный, шейный и грудной в полном объеме довольно проблематично, необходимо уделять особое внимание его заблаговременной профилактике, которая в первую очередь должна быть направлена на предупреждение заболеваний и травм позвоночника. В этой связи на протяжении всей своей сознательной жизни постарайтесь придерживаться нижеперечисленных правил:
- ведите физически активный и разносторонний образ жизни, способствующий укреплению мускулатуры спины (любительские виды спорта и прежде всего плавание);
- в то же время избегайте чрезмерной нагрузки на позвоночный столб и перенапряжения прилегающих к нему мышц (поднятие/ношение тяжестей, профессиональный спорт, тяжелый труд и т.д.);
- купите в аптеке пояс от радикулита, который при физических нагрузках будет поддерживать спину в прямом положении;
- непрестанно следите за корректностью собственной осанки как в положении стоя, так и сидя (данная рекомендация особенно актуальна для детей и подростков);
- подбирайте удобную и практичную мебель для учебы/работы, которая будет максимально соответствовать правильному положению тела за столом (прямая спина, руки вровень с поверхностью стола, глаза на уровне монитора);
- при продолжительном пребывании в сидячем положении ежечасно уделяйте 5-10 минут двигательной гимнастике;
- используйте для ночного отдыха относительно жесткий матрац и невысокую подушку (оптимальным вариантом станут ортопедические принадлежности для сна);
- регулярно занимайтесь утренней зарядкой, включая в нее комплекс упражнений для спины;
- питайтесь правильно и полноценно, выбирая полезные и богатые витаминами/минералами продуты;
- поддерживайте собственный вес в соответствующей росту норме, не допуская ожирения;
- откажитесь от табакокурения и алкоголя;
- избегайте внешнего негативного воздействия (травм спины, стрессов, переохлаждения организма);
- своевременно лечите все возникающие в течение жизни системные болезни и прочие патологические состояния.
Радикулит у мужчин
Как уже упоминалось выше, развитие радикулопатии у мужчин в большинстве случаев отмечается раньше, чем у женщин (примерно в возрасте 40-ка лет). Чаще всего при этом страдает именно поясничный сегмент позвоночного столба, что в совокупности с ранним дебютированием данного патологического состояния наводит на мысль о связи мужского радикулита с более тяжелыми в физическом плане условиями труда.
Негативные симптомы всех разновидностей корешкового синдрома у мужчин в принципе повторяют таковые у женщин, однако при локализации проблемы в пояснично-крестцовом отделе к ним могут присоединяться нарушения со стороны мочеполовой сферы (расстройство мочеиспускания, эректильная дисфункция).
Радикулит у женщин
В отличие от мужчин, первые признаки радикулита поясничного отдела у женщин, как правило, выявляют в возрасте 50-60-ти лет, что некоторые врачи-неврологи связывают с наступлением климактерического возраста, сопровождающегося значимыми гормональными изменениями. Кроме того, замечено, что женщины гораздо легче переносят болевой синдром и потому обращаются к врачу только в случае действительно сильных болевых ощущений, которые существенно препятствуют выполнению обыденных дел. Симптоматика радикулопатии у женщин в целом аналогична проявлениям этой патологии у мужчин, а некоторые расхождения в симптомах касаются лишь половых различий между полами.
У детей
В настоящее время явления радикулопатии все чаще стали диагностировать у детей/подростков, что выводит данную проблему на социально значимый уровень. В частности, такое «помолодение» радикулита объясняют развитием компьютерной техники и увеличением учебных нагрузок, которые заставляют детей проводить все больше времени за столом в сидячем положении. Постоянно согнутая спина наряду с уменьшением физической активности негативным образом влияет на спинную мускулатуру и позвоночник, что в итоге приводит к развитию различных патологий в основном в его шейном и грудном сегменте, а в перспективе к возникновению корешкового синдрома.
Избежать подобных осложнений в детском возрасте помогут вышеописанные правила профилактики заболеваний спины, которые необходимо прививать ребенку с малых лет. Если патологические изменения осанки все-таки произошли, то родителям следует как можно скорее обратиться к детскому ортопеду и под его контролем начать полноценное лечение диагностированного заболевания. В подавляющем большинстве случаев организм ребенка/подростка хорошо отвечает на консервативные методики терапии болезней позвоночника, а при условии дальнейшей правильной организации учебного места и регулярной практики гимнастических упражнений можно забыть о них навсегда.
При беременности
Симптомы радикулита поясничного отдела у женщин во время беременности могут появляться вследствие нарушения анатомически правильного соотношения элементов в одном или нескольких позвоночно-двигательных сегментах и выходящих в их структуру нервных корешков. По причине стремительного набора веса беременной женщиной поясничный отдел ее позвоночника подвергается повышенным нагрузкам, поскольку пытается сохранить нарушенное быстро растущим животом равновесие за счет прогиба вперед. Данное обстоятельство нередко приводит к уменьшению высоты дисков, смещению соседствующих позвонков и сокращению пространства между ними. Помимо этого, происходящие в женском организме гормональные трансформации становятся причиной расслабления позвоночных связок, что еще больше усиливает искривление позвоночника. В результате таких патологических процессов намного повышается риск механического повреждения нервных корешков и возникновения последующего за этим выраженного болевого синдрома.
Как правило, радикулопатия в момент беременности проявляется у тех женщин, которые до этого страдали от остеохондроза или прочих подобных болезней позвоночного столба. Следует помнить, что в этот период данные болезненные состояния имеют тенденцию к прогрессированию и могут усугубляться различными осложнениями, включая корешковый синдром. В особенности подвержены радикулиту беременные женщины, ранее практикующие малоактивный образ жизни.
Факторами формирования корешкового синдрома у беременных также могут стать эмоциональные и физические перегрузки, вызывающие спазм спинной мускулатуры, за счет которого и происходит сдавление выходящих из позвоночника нервов. Обычно негативные проявления радикулопатии не влияют на протекание беременности, однако ограничение мобильности спины способно существенно осложнить быт женщины в положении, а продолжительные острые боли могут опосредованно повышать маточный тонус, что повышает угрозу преждевременных родов.
Диета, питание

Диета при артрозе
- Эффективность: лечебный эффект
- Сроки: постоянно
- Стоимость продуктов: 1550-1700 рублей в неделю

Диета при артрите
- Эффективность: Лечебный эффект через 2-6 месяцев
- Сроки: 2-6 месяцев
- Стоимость продуктов: 1780-1880 рублей в неделю

Диета при остеохондрозе
- Эффективность: нет данных
- Сроки: постоянно
- Стоимость продуктов: 1450-1780 рублей в неделю

Диета при остеопорозе
- Эффективность: лечебный эффект, высокая эффективность
- Сроки: 1-3 месяца
- Стоимость продуктов: 2180 — 2260 рублей в неделю
Диетический рацион питания при радикулите создается исходя из вызвавшего это патологическое состояние первичного заболевания, так как именно его терапия является приоритетным заданием в деле борьбы с корешковым синдромом. В зависимости от этого лечащий врач может назначить пациенту диету при остеохондрозе, остеопорозе, остеоартрозе и прочих подобных болезнях позвоночника.
Последствия и осложнения
Серьезные последствия радикулопатии по преимуществу отмечаются при вовлечении в этот патологический процесс позвоночных артерий/вен или самого спинного мозга. Подобные осложнения могут повлечь за собой развитие различных негативных состояний, как в околопозвоночном пространстве, так и в отдаленных от него частях тела и внутренних органах. В зависимости от локализации проблемы в позвоночнике у пациента могут наблюдаться парезы или даже паралич конечностей (рук или ног), нарушения функциональности со стороны пищеварительного тракта, сердца, легких, мочеполовой системы и т.д. В тяжелых случаях может произойти ишемический инфаркт спинного мозга, сопровождающийся существенной дезорганизацией во всей чувствительно-двигательной сфере человеческого организма, что нередко ведет к инвалидности.
Прогноз
Медикаментозное лечение радикулита и последующая за ним физиотерапия, как правило, приводят к полному устранению данного корешкового симптомокомплекса, однако останавливаться на этом нельзя ни в коем случае. Дальнейшие действия пациента должны быть направлены на терапию заболевания, ставшего причиной возникновения радикулопатии, иначе она будет преследовать его в течение всей последующей жизни.
Список источников
- Болезни позвоночника. Радикулит, ишиас, остеохондроз. - М.: АСТ, Сова, ВКТ, 2008. - 128 c.
- Перфильева, И. Ю. Заболевания позвоночника. Современный взгляд на лечение и профилактику / И.Ю. Перфильева. - М.: ИГ "Весь", 2008. - 128 c.
- Жарков П. Л. Остеохондроз и другие дистрофические изменения позвоночника у взрослых и детей. – М.: Медицина, 1994.
- Вишневский, Аркадий Болезни и травмы позвоночника. Лучшие методы лечения и профилактики / Аркадий Вишневский. - М.: Вектор, 2010. - 160 c.
- Антонов И.П., Максимова В.Н., Шифрин С.С. Радикулит // Большая медицинская энциклопедия : в 30 т. / гл. ред. Б.В. Петровский. — 3 изд. — Москва : Советская энциклопедия, 1983. — Т. 21.





 Нимесулид
Нимесулид Диклофенак
Диклофенак Новокаин
Новокаин Апизартрон
Апизартрон Целекоксиб
Целекоксиб Мелоксикам
Мелоксикам Гидрокортизон
Гидрокортизон Цианокобаламин
Цианокобаламин Аминазин
Аминазин Промедол
Промедол Димедрол
Димедрол Випратокс
Випратокс Капсикам
Капсикам Баклофен
Баклофен Торасемид
Торасемид Диувер
Диувер Пентоксифиллин
Пентоксифиллин Ксантинола никотинат
Ксантинола никотинат Нейровитан
Нейровитан Мильгамма
Мильгамма















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...