Плоскостопие
Стопа — сложный орган, который выполняет опорную, амортизирующую (смягчает сотрясения при ходьбе) и балансировочную функции. Благодаря костям предплюсны и плюсны, которые образуют своды, она равномерно распределяет нагрузку. Правильно сформированные своды позволяют легко и красиво ходить. Правильное строение стопы — это наличие изгибов: продольный и поперечный свод.
Более 50% населения имеет плоскостопие — изменение формы стопы, связанное с опущением продольного или поперечного сводов. Соответственно, плоскостопие бывает продольное и поперечное.
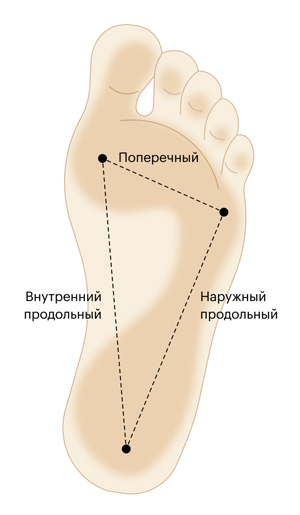
Три свода стопы
При плоскостопии функцию амортизатора выполняют коленные и тазобедренные суставы, а также позвоночник. В связи с этим со временем развивается артроз этих суставов, нарушения осанки, сколиоз и остеохондроз. Деформации стопы отличаются по скорости прогрессирования и тяжести. При выраженной степени больные могут терять трудоспособность. В связи с этим профилактические и лечебные мероприятия должны начинаться как можно раньше.
Патогенез
Стопа нормально функционирует в том случае, если нагрузка на нее уравновешивается крепкими мышцами и связками. Если мышечно-связочный аппарат слабый, нарушается форма стопы — она становится плоской. Снижается или полностью утрачивается ее амортизирующая функция и походка становится «медвежьей».
Когда ребенок начинает ходить и бегать, под действием нагрузки уменьшается продольный свод, поскольку связки и мышцы не окрепли. К семилетнему возрасту по мере развития и укрепления их высота свода постепенно увеличивается. Но если не следить за походкой ребенка, если он носит неправильную обувь, не занимается спортом, развивается плоскостопие.
Классификация
Формы плоскостопия:
- Мобильное (подразделяется на физиологическое и патологическое) — вариантом нормы считается в том случае, если высота подсводного пространства без нагрузки нормальная, но снижается при вертикальной нагрузке, жалоб нет. В данном случае специального лечения не требуется.
- Ригидное — характеризуется стойким снижением высоты свода стопы как при опоре на стопу, так и при отсутствии нагрузки.
Виды плоскостопия:
- Продольное плоскостопие — отмечается в большинстве случаев, составляя 50-70%. Характеризуется стойким уменьшением высоты продольного свода. Патология бывает приобретенной и врожденной. Врожденная форма встречается очень редко и сочетается с вальгусной деформацией стопы. Связана она с внутриутробными пороками развития, недоразвитием малоберцовой кости или наличием амниотических перетяжек. Врожденная форма возникает при недостаточности соединительной ткани, поэтому присутствуют и другие признаки недостаточности (хорда в сердце, близорукость, перегиб желчного пузыря). Самая тяжелая форма врожденной патологии стопы — «стопа-качалка», связанная с вертикальным расположением таранной кости. Виды приобретенного плоскостопия: травматическое, паралитическое, рахитическое и статическое. Продольное плоскостопие склонно к прогрессированию и в последнее время количество пациентов с тяжелой его степенью увеличивается.
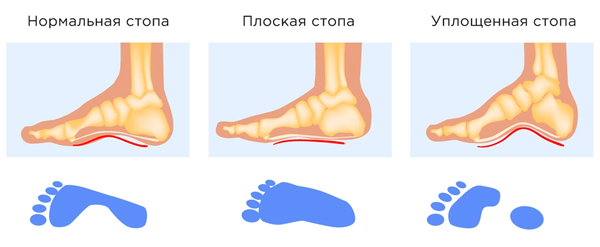
Виды деформации стопы
Изолированное уплощение продольного свода считается простым плоскостопием, а тяжелая форма называется плоско-вальгусная стопа. В данном случае части стопы повернуты вокруг трех осей и возникает чрезмерная пронация пяточной кости, а стопа отклоняется кнаружи и выглядит как тюленьи ласты.
- Поперечное — при этой деформации уплощается поперечный свод, передняя часть стопы распластывается, а первый палец отклоняется кнаружи.
- Комбинированное — отмечается уплощение обоих сводов. Консервативное лечение при этом виде ограничено или невозможно.
Какие степени тяжести плоскостопия выделяют?
- Плоскостопие 1 степени — слабо выраженное, ослаблены связки, но деформация стопы отсутствует. В конце трудового дня или при длительном пребывании на ногах возникает дискомфорт и боли в ногах, исчезающие после отдыха. У некоторых пациентов возникает незначительное изменение походки.
- Плоскостопие 2 степени — определяются изменения стопы: свод значительно уменьшен, стопа расширена и распластана. Боль в ногах почти постоянная и выраженная. Походка у пациентов изменяется и возможно появление косолапости. У стадии II отличительными характеристиками являются пассивно исправляемые деформации. II степень разделяется на II a и II b стадии. При II a отведение стопы минимальное — недопокрытие таранной кости менее 30%, при стадии II b — недопокрытие больше 30%.
- Плоскостопие 3 степени (резко выраженное) — при этой степени плоскостопия имеется фиксированная деформация, а это означает, что пассивные движения в суставах заднего отдела стопы невозможны. Резко выражены изменения стопы, страдают суставы колена и бедра, позвоночника. Наблюдается деформация пальцев, постоянные боли в ногах, вплоть до бедер и ягодиц. Резко нарушена трудоспособность и походка, непродолжительная ходьба вызывает резкий дискомфорт, ношение обычной обуви невозможно.
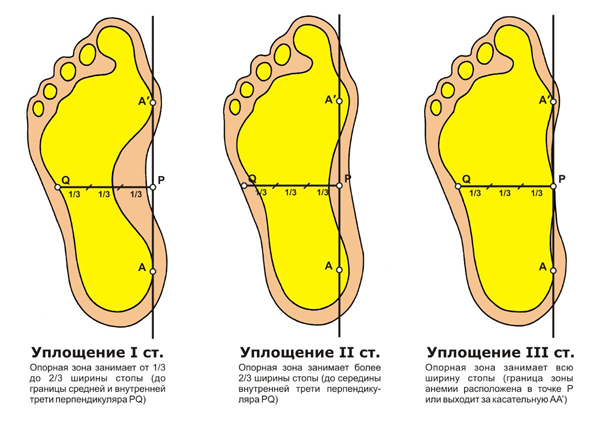
Визуальные критерии степени уплощения продольного свода стопы (по ширине опорной зоны средней части стопы)
Стадии плоскостопия:
- Продромальная — характерен болевой синдром в мышцах голени после длительной нагрузки и усталость в ногах к концу дня. Осмотр мышц голени болезненный.
- Перемежающееся плоскостопие — продольный свод уплощается к концу дня, но к утру высота восстанавливается. Может быть незначительная отечность стоп и лодыжек, что говорит об изменении лимфооттока. Перегрузка голеностопных и коленных суставов сопровождается появлением выпота в полости этих суставов. Может возникать контрактура мышц и неврит большеберцового нерва. Повышенная утомляемость в середине дня, что вынуждает больного менять работу или ее режим.
- Развитие плоской стопы — нормальная высота продольного свода не восстанавливается после ночного отдыха, поэтому быстро появляется усталость в ногах и постоянная ноющая боль. Стопа удлиняется, а ее средний отдел расширяется. По внутреннему краю стопы определяются контуры ладьевидной кости, а пятка отклоняется кнаружи. Походка изменяется.
- Развитие плоско-вальгусной стопы — при отсутствии лечения заболевание прогрессирует. Резко уплощен продольный свод, отклонение пяточной кости внутрь, а передний отдел стопы отводится наружу. Очень быстро при ходьбе появляется боль. Опустившаяся головка таранной кости травмирует подошвенный нерв, что часто приводит к его нейропатии и большеберцового нерва. Возникает спазм мышц стопы и голени.
- Контрактурное плоскостопие — возникает при постоянной травматизации подошвенного и большеберцового нервов, что вызывает рефлекторный спазм мышц голени, который фиксирует стопу в положении «заваливания». Появляются постоянные боли не только в стопе и голени, но и в области большеберцового и седалищного нервов. Стопа находится в положении пронации (заваливание на внутреннюю часть), поэтому затрудняется походка и изнашивается вся внутренняя поверхность подошвы.
Причины плоскостопия
- Наследственно-конституциональная предрасположенность.
- Травма — стопа деформируется при неправильно сросшихся переломах пяточной кости, лодыжки, костей предплюсны и плюсны. Стопа находится в положении пронации и смещена кнаружи.
- Паралич/парез мышц подошвы и голени — это возможно при полиомиелите, спастическом параличе или повреждении корешков спинного мозга. В данном случае от выраженности пареза зависит степень плоскостопия. Полиомиелит на сегодняшний день является редким заболеванием.
- Ослабление мышц и связок — возможна слабость связочного аппарата врожденного генеза или снижение мышечной силы при длительном обездвиживании, плохом физическом развитии, физиологическом старении, отсутствии тренировки у людей, ведущих малоподвижный образ жизни. В старческом возрасте продольный свод уплощается на фоне общих атрофических явлений.
- Рахит — рахитическое плоскостопие у детей возникает при нагрузке весом на ослабленные связочно-мышечный аппарат и кости стопы. Определенное значение имеет и общее ослабление, вызванное основным заболеванием. В данном случае выявляются другие проявления рахита (кифоз, «олимпийский лоб», «куриная грудь», О- или Х-образная деформация ног).
- Перегрузка стопы (статическое плоскостопие) — распространенный вид, возникающий при постоянной перегрузке стоп. Плоскостопие у взрослых развивается при слабости мышечно-связочного аппарата в сочетании с неблагоприятными факторами — тяжелая работа (грузчики, литейщики), ожирение, перенос тяжестей. Ускоряет прогрессирование длительное пребывание на ногах (официанты, парикмахеры, почтальоны, курьеры, продавцы, пекари, хирурги). Профессиональным является статическое плоскостопие у тяжелоатлетов и конькобежцев. Нужно отметить, что у взрослых плоскостопие не достигает тяжелой степени, как у детей при активном росте.
- Неправильный подбор обуви — неправильной является обувь с очень жесткой или очень мягкой подошвой без твердого задника и каблучка. Походка также влияет на развитие данной патологии — неправильной считается ходьба с широко расставленными ногами и разведенными носками.
- Гендерная принадлежность — у женщин это заболевание развивается чаще, что связано с увеличение веса при повторных беременностях и выработкой в эти периоды гормона релаксин, который расслабляет связочный аппарат. Также нужно отметить постоянное ношение узкой обуви на высоких каблуках, что резко увеличивает нагрузку на плюсневые кости и вызывает деформацию стопы и ее прогрессирование.
Симптомы плоскостопия
Основными жалобами пациентов является быстрая утомляемость ног, боль в стопах и мышцах при длительной статической нагрузке, периодические судороги, отеки стоп и их деформация. В тяжелых случаях это снижает активность пациентов и их трудоспособность. Боли связаны с перенапряжением мышц и связок и часто предшествуют появлению деформации. Боли беспокоят на подошвах и в области голени, усиливаются к концу дня. Первое время они проходят или ослабевают после отдыха. Если заболевание развивается медленно, боли или отсутствуют или незначительные. При быстром прогрессировании они выраженные, постоянные и сопровождаются судорогами мышц голени.
Характерно то, что болевые ощущения бывают в области колена, тазобедренного сустава, в бедре и поясничной области. Это связано с нарушением биомеханики суставов и перенапряжением мышц. Мышечное перенапряжение проявляется болезненностью большеберцовых мышц и икроножной. Изменение строения стоп влечет нарушению походки — она неуклюжая с разведением носков в стороны.
Анализы и диагностика
- Осмотр пациента — ортопед определяет форму стопы, выраженность сводов, вид деформации, наличие натоптышей и исследует особенности ходьбы пациента.
- Рентгенография — приоритетный метод обследования. Рентген выполняется в трех проекциях, что позволяет определить высоту и угол продольного свода, который называется ладьевидный угол свода. Высота продольного свода составляет 35-40 мм у взрослого, у дошкольников — 19-24 мм. При плоскостопии I степени высота меньше 30-35 мм, при III степени — 5-17 мм, а при II — 25-28 мм.
- Плантография — выполняется отпечаток подошвенной поверхности и после обработки плантограмм оценивается вальгусное/варусное положение пятки, приведение/отведение передней части стопы.
- Подометрия — определяют длину стопы и высоту костного свода, после чего вычисляют подометрический индекс (отношение высоты свода к длине стопы). При плоскостопии уменьшение высоты продольного свода идет пропорционально степени тяжести. По показателям подометрии можно следить за изменениями свода в процессе лечения и назначении стелек.
- УЗИ мягких тканей стопы — выявляются аномалии и повреждения сухожилий.
- Компьютерная томография — выявляет травмы или переломы, обеспечивая более качественные и подробные изображения, чем обычное рентгенологическое обследование.
- МРТ — при обследовании получают более точные изменения мягких тканей, чем при УЗИ.
Доктора
Лечение плоскостопия
Как лечить плоскостопие?
Лечение направлено на устранение боли и восстановление биомеханики стопы. Чаще всего при продольной форме применяется консервативное лечение, которое направлено на профилактику прогрессирования заболевания и облегчение состояния. Повторные курсы лечения предупреждают развитие остеоартроза суставов. При этом консервативная терапия эффективно не устраняет деформации стопы.
Лечение включает:
- ограничение нагрузки на стопу;
- лечебная физкультура и плавание;
- тейпирование;
- использование ортопедических приспособлений (стельки, ортопедическая обувь) и при необходимости более сложные ортезы;
- физиотерапевтическое лечение для снятия боли и улучшения кровообращения (ванночки, массаж и гидромассаж, электропроцедуры, парафиновые и озокеритовые аппликации, грязелечение, фонофорез или электрофорез обезболивающих и противовоспалительных препаратов: Индометацин, Новокаин, Гидрокортизон);
- редрессация (выправление) наложением гипса, которая возможна только у детей.
На начальных стадиях назначают ограничение нагрузки, ванночки и ношение правильной обуви, что устраняет усталость в ногах и боль. Хорошие результаты получают при массаже и упражнениях, которые укрепляют мышцы и связки. Особенно полезен массаж при болях в ступнях, возникающих к концу дня. Массируют подошвенную поверхность стопы и мышцы голени.
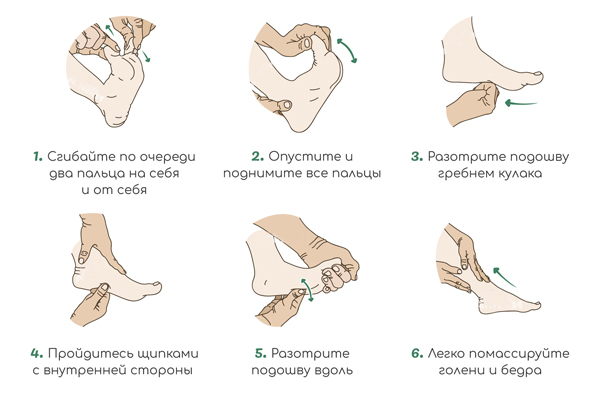
Самомассаж при плоскостопии
Большое значение имеет лечебная физкультура, которую назначают при любой степени деформации. Упражнения укрепляют мышцы, которые поддерживают свод и в некоторой степени корректируют неправильную установку стоп. В начале курса ЛФК все упражнения делают лежа или сидя, чтобы исключить влияние веса на стопы. Потом упражнения выполняются стоя и в ходьбе, что тренирует мышцы.
Специальные упражнения при плоскостопии — это сгибание стопы и поворот наружу, сближение носков, сгибание/разгибание пальцев, обхватывание мяча, катание ходьба на носках по песку, гальке, по треугольному бревну, кручение педалей велотренажера. Все упражнения выполняют каждый день и в течение дня комплекс повторяют до трех раз. При занятиях в бассейне выполняют активный гребок ногой.
Применение ортопедических стелек и ношение специальной обуви
Рациональным является подбор стелек с учетом распределения давления на подошве стопы. Обследование проводят на компьютерной функционально-диагностической системе. Лечебная стелька имеет выкладку продольного свода, которая зависит от степени плоскостопия, и супинатор под пятку. Она корректирует деформацию при нефиксированной форме плоскостопия и разгружает болевые участки стопы. В какой-то степени стелька выполняет функцию амортизатора во время ходьбы. При фиксированной форме высота выкладки свода уменьшается. При выраженном плоскостопии стельки носят постоянно и даже дома, вкладывая в домашние тапочки. Профилактическая стелька имеет минимальный подъем и она более мягкая. С целью профилактики стельки носят 4-5 часов ежедневно, а в остальное время разумно нагружают стопу.
При III степени или при II степени с выраженной вальгусной деформацией показано ношение ортопедической обуви — ботинки с высоким берцем и выкладкой сводов. При фиксированной деформации ботинки делают по гипсовому слепку.
Пациентов с данной патологией интересует вопрос годности к военной службе. Выделяют следующие категории плоскостопия:
- Категория «А» при плоскостопии I степени — годен к военной службе.
- Категория «Б» при продольном или поперечном плоскостопии II степени — годен с незначительными ограничениями (ограничения касаются вида войск).
- Категория «В» при продольной форме плоскостопия III степени или поперечном III—IV степени — ограниченно годен, зачисляется в запас (не служит в армии по здоровью).
- Категория «Д» при необратимой деформации стоп, при которой невозможно использование военной обуви — не годен к службе в армии.
Процедуры и операции
Физиопроцедуры
- Гидромассаж, фонофорез Индометацина, Гидрокортизона, парафино-озокеритовые аппликации, грязелечение — устраняют боль и улучшают кровообращение
- Электромиостимуляция мышц, которые поддерживают свод — процедура эффективна у детей, поскольку позволяет добиться быстрого увеличения мышечной силы. Воздействуют на большеберцовые мышцы, подошвенные и длинный сгибатель большого пальца. Их стимулируют в течение 10 минут. Силу тока постепенно увеличивают на 1-2 мА с каждой процедурой. Курс включает 10 процедур, который проводят 2 раза в год.
При выраженной степени плоскостопия и сильных болях подросткам накладывают гипсовую повязку в корректирующем положении на 3 недели. После устранения боли назначают массаж, ЛФК и ношение ортопедической обуви.
Оперативное лечение
К оперативному лечению прибегают при плоско-вальгусной деформации и значительных функциональных нарушениях, когда ортопедическая обувь не улучшает состояния. Также показанием является быстрое прогрессирование патологии. Выполняют операции на сухожилиях (пересадка, укорочение, удлинение) и на костях стопы: при III степени — трехсуставной артродез, а при IV — трехсуставной артродез и реконструкция голеностопного сустава.
У детей при приобретенном плоскостопии выполняются мышечные пересадки с одновременным рассечением связок, укорочением/удлинением сухожилий. Изолированная пересадка сухожилий часто не дает устойчивого эффекта, деформации рецидивируют, поэтому прибегают к операциям на костях стопы. Наиболее распространены подтаранный или трехсуставной артродез, резекция таранной и пяточной кости, перемещение клина из ладьевидной кости в пяточную кость. Операцию на костях дополняют пересадкой мышц и изменением длины сухожилий.
После операции назначают специальное бинтование, ношение ортопедической обуви и упражнения для разработки сустава. Через 2 месяца разрешается носить мягкую обувь с разгружающими ортопедическими стельками. Для профилактики тугоподвижности в суставах пациент должен ежедневно разрабатывать его. Упражнения предусматривают укрепление мышц голени и стопы и увеличение амплитуды движений.
Плоскостопие у детей
 В норме стопа новорожденного плоская и продольный свод начинает формироваться с 2 до 8 лет, когда при устойчивой самостоятельной ходьбе постепенно уменьшается жировое тело стопы. Мобильное физиологическое плоскостопие, протекающее без симптомов, встречается у многих детей в 1,5-3 года. После 8-13 лет отмечается ригидная форма плоскостопия, которое связано с избытком веса и ношением нерациональной обуви.
В норме стопа новорожденного плоская и продольный свод начинает формироваться с 2 до 8 лет, когда при устойчивой самостоятельной ходьбе постепенно уменьшается жировое тело стопы. Мобильное физиологическое плоскостопие, протекающее без симптомов, встречается у многих детей в 1,5-3 года. После 8-13 лет отмечается ригидная форма плоскостопия, которое связано с избытком веса и ношением нерациональной обуви.
У детей чаще отмечается продольное плоскостопие: опора на внутренний край стопы и отклонение пяток кнаружи. Диагноз подтверждается рентгенографическим исследованием, которое оценивает взаимоотношение костей и выявляет возможные врожденные пороки. Плоскостопие — это та патология у детей, которая требует немедленного лечения, поскольку имеет тенденцию к прогрессированию.
При выявлении у детей данной патологии проводится консервативное лечение. В зависимости от выраженности — это может быть только лечебная физкультура, массаж и ношение ортопедических стелек или этапные гипсовые лонгеты и гипсовые повязки для коррекции деформации. Коррекция в гипсе проводится 3-6 месяцев.
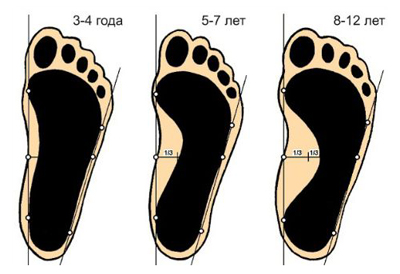
Возрастные нормы стоп у детей
Важно упражнения выполнять ежедневно. Комплекс упражнений разрабатывает инструктор и показывает правильность их выполнения. Основные упражнения: хождение на носочках и пяточках, стойка на одной ноге на бревнышке, ходьба на наружной стороне стопы и перекатом с носка на пятку, стойка на мяче с помощью окружающих и другие. Полезно плавание.
Важное значение отводится массажу, который нормализует тонус мышц: укрепляет ослабленные мышцы и расслабляет напряженные. Массаж улучшает кровоснабжение и питание мышц и связок.
Для нормальной функции стопы ребенок должен носить рациональную обувь. Она должна соответствовать размеру и сезону, иметь тонкую и гибкую подошву и жесткий задник, удерживающий пятку в правильном положении, плотно охватывать стопу. Обязательное условие — наличие невысокого каблучка. Помимо этого ортопед может посоветовать стельки под своды, межпальцевые ортезы и подпяточник. Ребенок должен соблюдать режим нагрузки на стопы: не стоять длительное время, ходить босиком по рыхлой почве, гальке или песку.
Профилактика плоскостопия
Профилактика начинается с первых лет жизни.
- В младенчестве обеспечить малышу свободу движений, не стесняя стопы тесными и плотными носками/ползунками. В этом случае при свободных активных движениях мышцы развиваются, а связки укрепляются. Можно делать массаж стоп для укрепления мышц, которые поддерживают своды. Пагубно влияет на состояние стоп освоение раньше срока стояния и ходьбы, поскольку перегружается неокрепшая костно-мышечная система. Когда малыш станет устойчиво ходить, полезным будет ходьба по неровной поверхности босиком и по массажному коврику.
- Вырабатывать правильную походку у ребенка к 2-3 годам: не расставлять ноги на большое расстояние, не разводить носочки в стороны, а стопы ставить прямо, не разворачивая внутрь или наружу.
- Подбирать рациональную обувь: широкий носок, не сдавливающий пальцы, жесткий задник, небольшой каблук, соответствие обуви размеру ноги — все это уменьшает вероятность появления плоскостопия. Не допускать практики «донашивания обуви», поскольку у каждого индивидуальная форма стопы, а в разношенной обуви неправильно распределяется нагрузку на стопу.
- Регулярный осмотр ортопеда по мере взросления ребенка. При начальных проявлениях деформации использовать профилактические ортопедические стельки по рекомендации ортопеда. Совершенно не допустимо ношение обуви с открытой пяткой и валенок в зимнее время.
- Следить за весом ребенка. Повышенный вес при ослабленных мышцах становится причиной плоской стопы.
- Школьники должны не допускать длительного сидения и стояния. Активные движения во время перемен и разминки снижают нагрузку на стопу.
- Соблюдение правильной осанки, которая способствует распределению нагрузки и сохраняет правильное положение стопы.
- У взрослых — контроль веса, профилактика травм, подбор обуви по полноте стопы, выполнение упражнений для разгрузки стоп после длительного стояния.
Последствия и осложнения
- Артрит и артроз коленных, голеностопных и тазобедренных суставов, связанные с непривычной для них функцией амортизации.
- Бурсит — деформации и нагрузки вызывают воспаление синовиальных сумок суставов стоп.
- Нарушение осанки и остеохондроз позвоночника.
- Боль в ногах и спине, хромота, усталость при ходьбе, косолапость.
- Нарушения походки и затруднения с подбором обуви.
Прогноз
Данная патология является серьезной ортопедической проблемой, поскольку при прогрессировании появляются выраженные боли, уменьшается выносливость физических нагрузок и даже утрачивается трудоспособность.
Прогноз зависит от тяжести патологии. Так, при III степени значительно ограничиваются движения в стопе, затрудняется ходьба, а выраженная деформация делает невозможным ношение обычной обуви. Учитывая все это, важно начинать профилактику и лечение в детском возрасте как можно раньше. Важность имеет посещение ортопеда и проведение консервативного лечения (этапные гипсовые повязки, физиопроцедуры, лечебная физкультура, ношение ортопедической обуви). При этом лечение должно продолжаться до выздоровления.
Список источников
- Диагностика и лечение продольного плоскостопия: Метод. рекомендации / Е.Р. Михнович, А.И. Волотовский, Е.Л. Талако и др. – Мн.: БГМУ, 2004. – 26 с.
- Затравкина Т. Ю., Рубашкин С. А., Дохов М. М. Плоскостопие у детей: этиопатогенез и диагностика (обзор). Саратовский научно-медицинский журнал 2018; 14 (3): 389-395.
- Мелихов Я.П. Актуальные вопросы развития плоскостопия и методы ее коррекции // Universum: Психология и образование: электрон. научн. журн. 2017. № 6(36).
- Гацкан О.В. Профилактика и коррекция плоскостопия: обзор литературы/Международный научно-исследовательский журнал, 2020, №12 (102).
- Гацкан О.В. Лечение плоскостопия: обзор российской литературы/Международный научно-исследовательский журнал, 2021, №1 (103).


















Последние комментарии
Сергей: Здраствуйте! Подскажите где можно достать этот препарат Денебол гель?
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...