Синдром Марфана
Общие сведения
Синдром Марфана (син. болезнь Марфана) представляет собой наследственное заболевание, в основе которого лежит системное поражение соединительной ткани (Википедия). Соединительная ткань, как составляющий компонент, содержится в различных органах/ системах организма — в кожном покрове, костно-мышечном скелете, сосудах, внутренних органах. Клетками соединительной ткани являются фибробласты и различные их разновидности — кератобласты, остеобласты, хондроциты, макрофаги, тучные клетки. Патология соединительной ткани оказывает негативное действие в целом на весь организм и в частности на его физиологические функции и конституциональные особенности, что обусловлено патологическим повышением ее способности к растяжению и выраженным снижением выносливости к физическим нагрузкам. Синдром Марфана относится к большой группе различных генетических заболеваний с широким спектром висцеральной патологии.
Болезнь Марфана манифестирует комплексом патологических изменений преимущественно со стороны сердца/сосудов, глаз и опорно-двигательного аппарата. Для пациентов с этой патологией характерны: деформация грудины, гигантизм, арахнодактилия (син. паучьи пальцы), долихостеномелия (наличие длинных/тонких нижних/верхних конечностей), кифосколиоз, аневризмы аорты, подвывих хрусталика/миопия, плоскостопие, эктазия твердой мозговой оболочки, протрузия вертлужной впадины. Клинический полиморфизм существенно варьирует по степени выраженности симптоматики: от легких, трудно определяемых форм до выраженных с инвалидизирующим течением.
Частота встречаемости синдрома в общей популяции варьирует в пределах 1:20 000 — 1:5 000 населения. Из них на долю семейных случаев приходится около 75%, а оставшиеся 25% — на спорадические случаи (случайные мутации). Заболевание встречается одинаково у представителей женского/мужского пола и на его распространенность не влияют расовые/этнические признаки. Кроме классической формы существует множество стёртых форм, что обусловлено многочисленностью молекулярных механизмов патогенеза.
Продолжительность жизни пациентов с этой патологией определяется преимущественно выраженностью поражения сердечно-сосудистой системы. В настоящее время средняя продолжительность жизни возросла до 45 лет, что объясняется проведением пожизненной терапии Р-блокаторами, существенно снижающей скорость дилатации аорты и широким применением имплантации корня аорты с профилактической целью. Несмотря на то, что с момента описания учеными этого синдрома прошло уже более 125 лет, он по-прежнему представляет актуальную/сложную медицинскую проблему, требующую значительных усилий врачей многих специальностей.
Патогенез
В основе патогенеза болезни Марфана лежит замена нуклеотидов в гене, в котором содержится информация о структуре белкового соединения — фибриллина. Этот пептид является гликопротеидом и активно участвует в формировании микрофибриллярного комплекса, обеспечивая тем самым основу эластических фибрилл соединительной ткани.
При синдроме Марфана происходит поражение трансформирующего фактора роста бета (TGF-β), нарушение процесса связывания его неактивной формы, что обуславливает повышение его биоактивности. Патология фибриллина вызывает нарушение строения эластина/коллагена I типа, которые входят в структуру опорно-двигательного аппарата, клапанов сердца, миокарда, органа зрения, стенок сосудов, что и обуславливает утрату прочности/эластичности соединительнотканных волокон. Структурные изменения в коллагеновых волокнах вызывают нарушения первичного звена гемостаза, проявляющееся невозможностью поддерживать постоянную структуру соединительной ткани, что сопровождается разрушением эластичного каркаса с фрагментацией/некрозом эластичных волокон, нарушением их направленности, дистрофией гладкомышечных клеток и расщеплением коллагеновых волокон, что и формирует основную клиническую симптоматику синдрома Марфана.
Классификация
В основу классификации положено несколько факторов, согласно которых выделяются:
- По степени выраженности симтоматики — стёртая форма, для которой характерны слабо выраженные изменения, преимущественно в одной или двух системах и выраженная форма, критериями которой являются: наличие слабовыраженных изменений сразу в трех системах/выраженных изменений в одной/двух/трех системах.
- По генетической характеристики выделяют семейный тип наследования и спорадический случай/ первичная мутация.
- По характеру течения различают прогрессирующую (рецидивирующую) и стабильно протекающую форму.
- По степени тяжести — легкую, среднетяжелую и тяжелую форму.
Причины
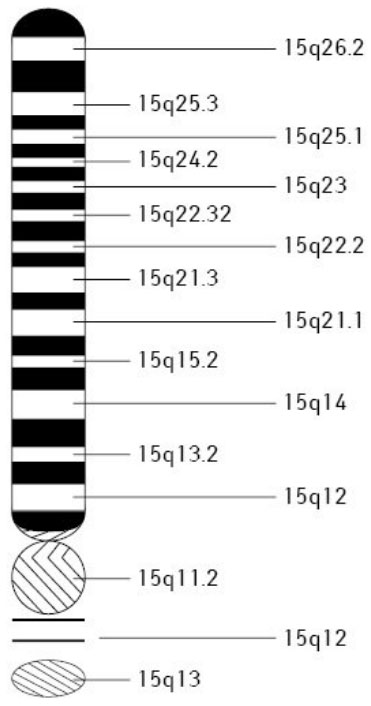
Основным этиологическим фактором синдрома Марфана является нарушение синтеза фибриллина (структурного белка соединительной ткани), обусловленного мутациями в гене FBN1 (рисунок ниже).
Для синдрома Марфана характерен широкий фенотипический спектр, что обусловлено большим разнообразием (более 550 видов) мутаций в гене FBN1 и мутациями в других генах, в частности, TGFBR-2 (гене трансформирующего фактора роста. Мутации в гене FBN1 носят различный характер и почти в 60% случаев представлены миссенс-мутациями, 18-20% – фреймшифт-мутациямми, мутациями спайс-сайта (16%) и нонсенс-мутациями в 8% случаев.
Патологические изменения в одном и том же локусе (15q21) обуславливают фенотипический полиморфизм — многовариантность клинических проявлений — от классической формы до различных стертых форм с наличием поражения одной системы организма. Для подавляющего числа мутаций корреляций между генотипом и фенотипом не существует, то есть, сказать о выраженности изменений внутренних органов по внешнему виду пациента практически невозможно.
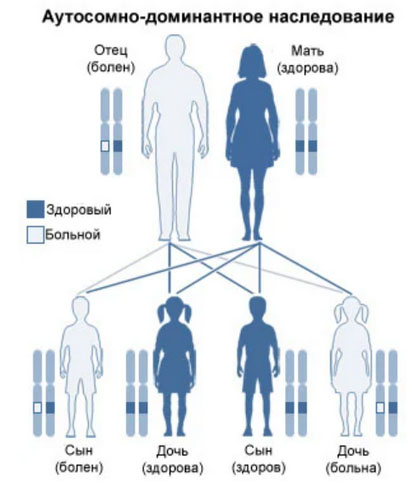
В большинстве случаев является врожденной аномалией, наследуемой от родителей по аутосомно-доминантному типу (семейный тип наследования).
При этом, риск рождения ребенка с этой патологией возрастает по мере увеличения возраста отца. Кроме наследования синдрома от родителей в почти в 25% имеет место первичная мутация.
Симптомы
Проявления генетического дефекта при болезни Марфана могут существенно варьировать: от легких до выраженных нарушений важных функций организма. Классические симптомы синдрома Марфана манифестируют сочетанным поражением сердечно-сосудистой/нервной систем, опорно-двигательного аппарата и органа зрения. При этом, характерно различие сроков появления начальных симптомов заболевания и хроническое прогрессирующее течение. Манифестные случаи болезни Марфана в раннем детском возрасте встречаются крайне редко, типичная клиническая картина формируется преимущественно в препубертатном/раннем пубертатном периоде.
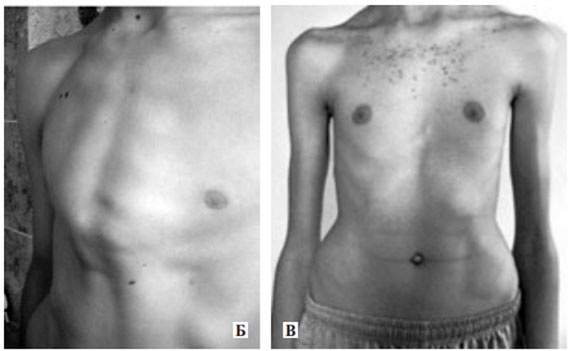
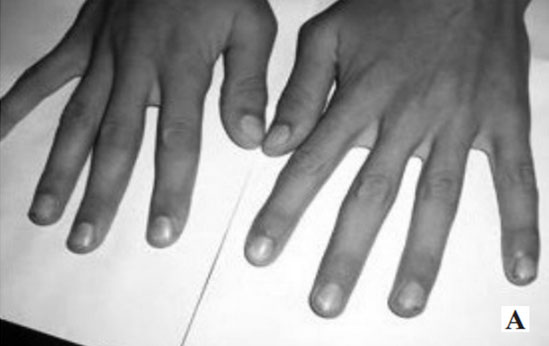
Пациенты с синдромом Марфана отличаются высоким ростом (до 200 см мальчики/ 175-180 см. у девочек), астеническим телосложением, зачастую с дефицитом массы тела; мышечной гипотонией; слаборазвитой подкожной клетчаткой; относительно коротким туловищем; узким/длинным лицевым скелетом длинными/непропорционально тонкими конечностями; характерна арахнодактилия (удлиненные паучьи пальцы), нарушения прикуса, наличие аркообразного высокого неба, неправильный рост зубов, высокий голос; оттопыренные большие уши; плоские ягодицы.
Для синдрома Марфана характерны изменения со стороны скелета — гипермобильность суставов; деформация грудной клетки по типу килевидной/воронкообразной формы; деформация позвоночника (кифосколиоз, вывихи/подвывихи шейного отдела позвоночного столба, спондилолистез); протрузия вертлужной впадины; плоскостопие.
Нарушения со стороны сердечно-сосудистой системы проявляются дефектами стенок сосудов эластического типа, преимущественно легочной артерии/аорты, пороками развития перегородок сердца/клапанного аппарата. Изменения аорты характеризуются прогрессирующим расширением клапанного кольца и восходящей части аорты (аннулоаортальной эктазией/дилатацией) и аневризмами; патологическим удлинением/разрывом створочных хорд, поражением митрального клапана (дегенерацией створок), обызвествлением клапанного кольца. Органические/функциональные изменения со стороны сердца/сосудов у пациентов с синдромом Марфана зачастую сопровождаются различными нарушением сердечного ритма (желудочковой/наджелудочковой тахикардией, фибрилляцией предсердий) и частым развитием инфекционного эндокардита.
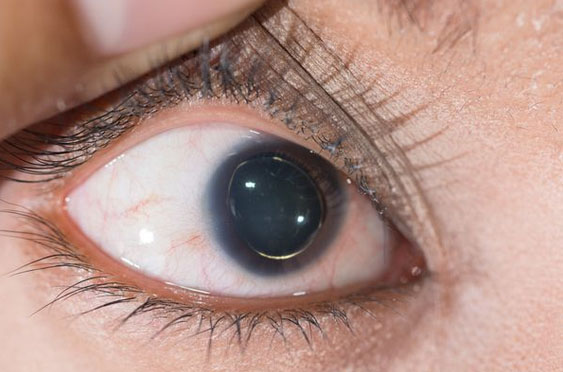
В большинстве классических случаях заболевания отмечается патология органа зрения, манифестирующая двухсторонней эктопией (вывих/подвывих) хрусталика, близорукостью, косоглазием, увеличением/уплощением роговицы, гипоплазией радужной оболочки, изменением просвета сосудов сетчатки.
Также при синдроме Марфана часто поражаются другие органы/системы, в частности нервная, что проявляется эктазией твердой мозговой оболочки; бронхолёгочная (эмфизема легких/спонтанный пневмоторакс, дыхательная недостаточность), кожные покровы и мягкие ткани в виде атрофических стрий, разрывов связок/вывихов, рецидивирующих бедренных/паховых грыж, варикозного расширения вен, опущения матки/мочевого пузыря, эктопии почек и др.
Важно отметить, что пациенты с синдромом Марфана могут часто/длительно находиться в состоянии гиперактивности/нервного возбуждения, что обусловлено высоким выбросом адреналина. У большинства пациентов интеллектуальная деятельность в номе и среди них часто встречаются лица с интеллектом значительно превосходящим средний уровень. Ниже приведены фото больных синдромом Марфана.
К наиболее неблагоприятному течению синдрома Марфана относится неонатальная форма, которая в классическом варианте манифестирует уже при рождении ребенка резко прогрессирующей сердечной недостаточностью с летальным исходом уже на первом году его жизни.
Анализы и диагностика
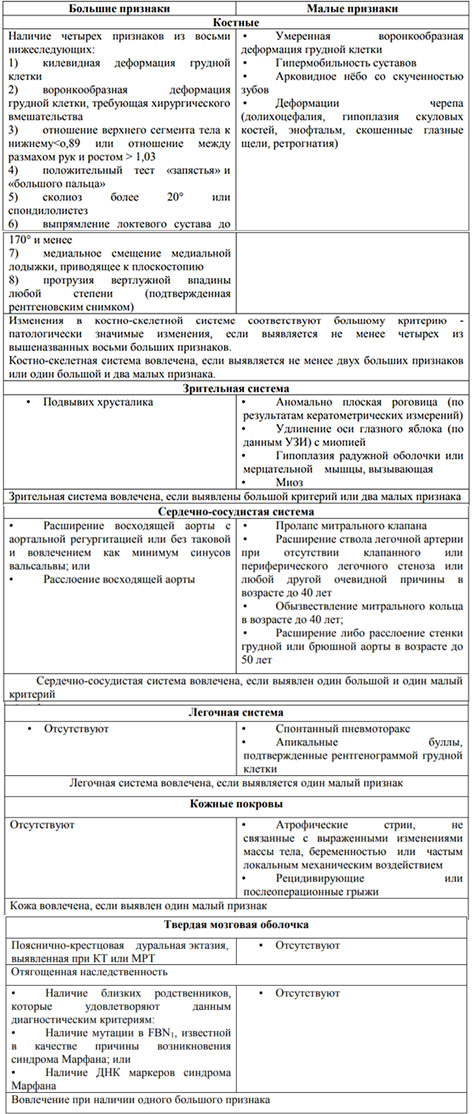
Диагностика синдрома Марфана базируется на анализе семейного анамнеза, наличии у пациента при физикальном осмотре характерных диагностических признаков, данных инструментальных и лабораторных исследований и результатах молекулярно-генетического анализа. К диагностическим критериям заболевания относятся специфические изменения в различных органах/системах, которые подразделяют на большие и малые критерии. К главным (большим) относятся:
- Воронкообразная/килеобразная деформация грудной клетки.
- Выраженный сколиоз (>20˚).
- Наличие в локтевом суставе разгибательной контрактуры <170.
- Изменение соотношения длины верхнего сегмента тела/к нижнему <0,86; уменьшение размаха рук по отношению к росту <1,05.
- Арахнодактилия.
- Дилатация корня аорты/расслоенная аневризма аорты.
- Плоскостопие.
- Эктазия твердой оболочки мозга/спинномозговая грыжа.
- Мутация в аутосоме 15q21.1 в гене FBN1.
Также используются фенотипические диагностические тесты — индекс телосложения Варги, соотношение кисть/рост, длина среднего пальца.
Для определения нарушений со стороны сердечно-сосудистой системы используются:
- ЭКГ (для выявления нарушений ритма сердца/гипертрофии миокарда).
- ЭхоКГ (для выявления пролапса митрального клапана, клапанной регургитации, дилатации аорты, разрывов хорд, увеличения левого желудочка).
- Аортография (проводится при подозрении на расслоение аорты/аневризму).
- Рентгенография грудной клетки — позволяет визуализировать увеличение размеров сердца, расширение дуги/корня аорты.
- КТ/МРТ сердца и сосудов – позволяет диагносцировать аневризмы/дилатацию аорты.
Для выявления протрузии вертлужной впадины проводится рентгенография тазобедренных суставов. Эктопия хрусталика выявляется с помощью и офтальмоскопии/биомикроскопии, а эктазия твердой оболочки мозга путем проведения МРТ позвоночника. Генетическая идентификация различных мутаций в гене FBN осуществляется методом автоматического секвенирования ДНК. При синдроме Марфана отмечается возрастание почечной экскреции (в 2 и более раза) гликозаминогликанов или их фракций, являющихся метаболитами соединительной ткани.
В основе алгоритма постановки диагноза диагностики лежит выделение больших/малых критериев, которые достоверно характеризуют степень выраженности изменений в соединительной ткани. Наличие больших критериев свидетельствуют о наличии патологически значимых изменений в той или иной системе. В то время как малые критерии являются показателем вовлеченности какой-либо из систем в патологию соединительной ткани. Ниже в таблице приведен полный перечень этих критериев.
При постановке диагноза необходимо проведение дифференциальной диагностики с внешне напоминающими синдром Марфана заболеваниями, к которым относятся: гомоцистинурия, синдромом Билса (врожденная контрактурная арахнодактилия), семейная эктопия хрусталика, наследственная артроофтальмопатия, синдромам Лойса-Дитца, Элерса-Данлоса, Шпринцена–Голдберга, MASS-синдром и др.
Также следует отметить, что появление и, соответственно, выявление большинства характерных признаков для синдрома Марфана зависят от возраста, поэтому для всех лиц детского/подросткового возраста, имеющих семейный анамнез, но не полностью отвечающих всем диагностическим критериям, необходимо проведение повторной их оценки по достижению 18-летнего возраста.
Лечение
Из-за отсутствия эффективных генно-инженерных методов, позволяющих провести коррекцию генетических дефектов, которые лежат в основе заболевания, лечение болезни Мафрана направлено на минимизацию/купирование его проявлений и включает коррекцию режима дня/двигательной активности (режим малых нагрузок), физические методы лечения, диетотерапию, психологическую поддержку, медикаментозное лечение метаболической направленности и оперативные вмешательства.
Для поддержания здоровья/работоспособности, сохранения нормального физического/психического статуса, адаптации сердечно-сосудистой системы, укрепления мышц/суставов следует регулярно заниматься легкими видами спорта: медленная ходьба, катание на велосипеде, настольный теннис, волейбол, йога, неинтенсивное плавание, проводимые под контролем состояния сердечной системы (частота пульса/АД).
Для нормализации метаболизма соединительной ткани назначаются курсами группы препаратов, которые прямо/опосредованно на него воздействуют. Среди них:
- Стимуляторы процесса коллагенообразования (Аскорбиновая кислота, L-карнитин, Стекловидное тело, Кальцитрин, Карнитина хлорид, Солкосерил) в комплексе с витаминами (В1, В2, В6, фолиевая кислота) и добавками микроэлементов, содержащими ионы магния, меди, марганца, цинка. Для улучшения/нормализации минерального обмена назначается Кальцемин-адванс, Диоксихолекальциферол, Кальций Д3-никомед, Кальцинова, Кальцимакс, Оксидевит, Остеогенон, Альфа-кальцидол которые восполняют недостаток витамина D3 в организме и регулируют обмен фосфора/кальция. Однако, их прием должен проводиться под контролем уровня фосфора/кальция в моче и крови, активности щелочной фосфатазы крови.
- Корректоры нарушения синтеза/катаболизма гликозаминогликанов к которым относятся Хондроитинсульфан, Глюкозамина сульфат (ДОНА), Румалон, Глюкозамин, Структум, Терафлекс.
- Препараты, нормализующие клеточное дыхание и антиоксиданты — комплексы эссенциальных аминокислот (Элькар, Лецитин-холин, Лецитин, кофермент Q10), Милдронат, Магнерот, Фосфаден. Для улучшения усвоения аминокислот следует назначать лекарственные средства, оказывающие анаболический эффект (Неробол, Витамин Е, Оротат калия, Актовегин и др.) курсами по 4-6 недель.
- С целью коррекции биоэнергетики назначают Церебролецитин, АТФ, Рибоксин, Фосфаден, Инозин, Фитин, Милдронат, Липоцеребрин, Янтарную кислоту, Лецитинхолин, коэнзим Q10).
- В случаях расширения корня аорты для снижения скорости развития патологического процесса назначают в-адреноблокаторы, которые снижают выброс в аорту и, соответственно, нагрузку на стенки восходящего отдела с коррекцией артериальной гипертензии (Бисопролол, Метопролол, Пропранолол, Атенолол и др.). Начинать необходимо с малых доз, постепенно повышая их, пока на допплер-эхокардиографии отношение периода предвыброса/к периоду выброса не повысится на 20% (кроме больных с пролапсом митрального клапана, имеющих нормальное/пониженное АД). Эти препараты могут применяться и с профилактической целью, особенно выражено при диаметре аорты, превышающем 4 см.
При хирургических вмешательствах у пациентов с измененными клапанами сердца необходимо назначение антибиотиков (Амоксициллин, Ампициллин, Ванкомицин) для профилактики развития инфекционного эндокардита.
Чрезвычайно важным является регулярное проведение всем пациентам курсовой реабилитационной терапии (минимум 2 раза/год), осуществляемой под тщательным контролем клинических/лабораторных показателей. К особо информативными биохимическими маркерами относятся: экскреция гликозаминогликанов/оксипролина с суточной мочой, содержание в крови/моче кальция, фосфора, уровень лизина сыворотки крови, активность щелочной фосфатазы.
Доктора
Лекарства
- Стимуляторы процесса коллагенообразования (Аскорбиновая кислота, L-карнитин, Стекловидное тело, Кальцитрин, Карнитина хлорид, Солкосерил) в комплексе с витаминами (В1, В2, В6, фолиевая кислота и добавками микроэлементов, содержащими ионы магния, меди, марганца, цинка).
- Препараты, нормализующие минеральный обмен (Кальцемин-адванс, Диоксихолекальциферол, Кальций Д3-никомед, Кальцинова, Кальцимакс, Оксидевит, Остеогенон, Альфа-кальцидол).
- Корректоры нарушения синтеза/катаболизма гликозаминогликанов (Хондроитин сульфат, Глюкозамина сульфат (ДОНА), Румалон, Глюкозамин, Структум, Терафлекс).
- Препараты, нормализующие клеточное дыхание и антиоксиданты (Элькар, Лецитин-холин, Лецитин, Кофермент Q10, Милдронат, Магнерот, Фосфаден).
- Препараты для улучшения усвоения аминокислот (Неробол, Витамин Е, Оротат калия, Актовегин).
- Лекарственные средства для коррекции биоэнергетики (Церебролецитин, АТФ, Рибоксин, Фосфаден, Инозин, Фитин, Милдронат, Липоцеребрин, Янтарная кислота, Лецитинхолин, Коэнзим Q10).
- В-адреноблокаторы (Бисопросол, Метопролол, Пропранолол, Атенолол).
Процедуры и операции
Из физиопроцедур широко используется магнитотерапия на суставы, электросон, санаторно-курортное лечение. Для поддержания структур скелета показано ношение корсетов, массаж различных видов, укрепление мышц (ЛФК).
Терапия синдрома Марфана включает и хирургические методы лечения, в частности:
- Протезирование восходящей аорты/аортального клапана.
- Эндопротезирование тазобедренного сустава.
- Коррекция позвоночника.
- Экстракция хрусталика.
- Пластика грудной клетки.
При беременности
Беременность на фоне синдрома Марфана является периодом чрезвычайно высокого риска для женщин, что обусловлено резким возрастанием вероятности быстрого прогрессирования расслоения/разрыва аорты, особенно в III триместре/периоде родов в связи с увеличением на сосудистую стенку гемодинамической нагрузки (повышение АД, увеличение объема крови/частоты сердечных сокращений, снижением сосудистого сопротивления в периферических сосудах) и возникновения септического эндокардита.
Беременность абсолютно противопоказана женщинам, у которых диаметр основания аорты достигает 40 и более мм, что считается предиктором ее расслоения. У женщин, у которых этот показатель ниже важно ежемесячно контролировать диаметр аорты и его динамику.
Особую опасность представляет родовой акт, который является еще одним затруднением для сердечно-сосудистой системы, поскольку во время каждой схватки в общий кровоток из сокращающейся матки поступает почти 500 мл крови, а после ее окончания вновь поступает в сосудистую систему матки. То есть, на протяжении всего периода родов происходит пульсирующее увеличение/уменьшение объема крови в центральных сосудах, что сопровождается повышением на 50% ударного/минутного объема сердечного выброса (а в период изгнания плода возрастает на 80%).
Поэтому Коллегия кардиологов относят пациенток с синдромом Марфана к контингенту высокого риска, сопровождающегося 25-50% смертностью беременных. Соответственно, рождение ребенка через естественные родовые пути допускается лишь у женщин, диаметр аорты у которых меньше 4 см и отсутствует какая-либо выраженная патология со стороны сердечно-сосудистой системы (аритмии, гипертония, застойная сердечная недостаточность).
Всем беременным с синдромом Марфана показано профилактическое назначение бета-адреноблокаторов, снижающих сердечный выброс/прогрессирование дилатации аорты и, соответственно, риск её расслоения.
Расслоение аорты может произойти на любом сроке беременности: если это происходит в I-II триместрах, проводится срочная операция, однако, с учетом необходимости медикаментозной терапии, в том числе приема непрямых антикоагулянтов, исход для плода сомнителен и беременность рекомендуется закончить абортом. Расслоение аорты в третьем периоде беременности/во время родов требует срочного кесарева сечения с одномоментным восстановлением аорты.
Также родителям не следует забывать о существовании высокого риска (50%) передачи ребенку синдрома Марфана.
Диета
Какой-либо единой диеты при синдроме Марфана не существует. Вместе с тем, диетотерапия является важным компонентом лечения, а ее выбор проводится с учетом пораженной системы и выраженности симптоматики. Например, при поражении сердечно-сосудистой системы — Диета при сердечной недостаточности, Диета при аритмии, Диета при гипертонии; при патологии со стороны костно-суставной системы — Диета при больных суставах; при выраженном дефиците массы тела — Диета для набора мышечной массы и так далее. В целом, рацион питания должен содержать продукты, богатые витаминами/микроэлементами, полноценными белками и жирными кислотами.
Лицам высокого роста показаны высокожировые энпиты — Bionergy, Omega 3, Clamin, Nutriens и другие, в состав которых входит повышенное содержание неэстерифицированных кислот, тормозящих выработку соматотропина.
Профилактика
На сегодняшний день специфическая профилактика синдрома Марфана не разработана. Из общих профилактических мероприятий рекомендовано:
- Проведение медико-генетической консультации на стадии подготовки к беременности, особенно на фоне наличия болезни Марфана у близких родственников/родителей.
- Перинатальная диагностика.
Последствия и осложнения
К основным осложнениям синдрома Марфана относятся:
- Аневризма/расслоение/разрыв аорты.
- Дыхательная/сердечная недостаточность.
- Аритмии.
- Эмфизема, пневмоторакс, инфаркт легкого.
- Инфекционный эндокардит.
- Деформация позвоночного столба.
- Катаракта, близорукость, вывих/подвывих хрусталика глаза, косоглазие, отслойка сетчатки.
Разрыв аневризмы аорты и сердечная недостаточность — основная причина гибели детей и взрослых с синдромом Марфана. Продолжительность жизни больных без лечения составляет 32 ± 16 лет. Раннее начало лечения позволяет значительно продлить жизнь больных и улучшить ее качество.
Прогноз
При естественном течении синдрома Марфана прогноз неблагоприятный: продолжительность жизни составляет 32 ± 16 лет, а при поражении сосудов/сердца летальный исход наступает в 50% случаев. При своевременной диагностике/адекватной терапии прогноз жизни определяется преимущественно степенью изменений со стороны сердечно-сосудистой, костной системы и поражений глаз. Своевременная кардиохирургическая коррекция позволяет увеличить продолжительность и значительно улучшить качество жизни.
Больные болезнью Марфана обязательно должны находиться на диспансерном наблюдении и проходить регулярное диагностическое обследование, соблюдать низкий (реже средний) двигательной/физической уровень активности.
Список источников
- Нечаева Г.И., Викторова И.А. Синдом Марфана в практике кардиолога: диагностика, лечение, возможность беременности и родов. Кардиология 2005; 12: 79-86.
- Демин А.А., Антонов А.С., Семенова Л.А. и др. (1985) Синдром Марфана: полиморфизм клинических проявлений. Терапевт. арх., 57(4): 133-135.
- Викторова И.А., Нечаева Г.И. () Синдром Марфана в практике терапевта и семейного врача: диагностика, тактика ведения, лечение, беременность и роды. Русский медицинский журнал (РМЖ), 2004, №2: 99-104.
- Зербино Д.Д., Ольховая О.В., Жураев Р.К. Синдром Марфана: исторический ракурс и современный взгляд на проблему. Украинский медицинский часопис 2010; 6(80): 97–100.
- Ватутин Н.Т., Склянная Е.В., Кетинг Е.В. Синдром Марфана. Кардиология 2006; 1: 92-98.






 Метопролол
Метопролол Атенолол
Атенолол Стекловидное тело
Стекловидное тело Солкосерил
Солкосерил L-Карнитин
L-Карнитин Аскорбиновая кислота
Аскорбиновая кислота Оксидевит
Оксидевит Остеогенон
Остеогенон Глюкозамина сульфат
Глюкозамина сульфат Структум
Структум Элькар
Элькар Милдронат
Милдронат Янтарная кислота
Янтарная кислота

















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...