Шанкр
Общие сведения
Сифилис относится к венерическим заболеваниям, передающимся половым путем. В эту группу входят гонорея, паховая гранулема, шанкроид (мягкий шанкр), ВИЧ-инфекция, генитальный герпес, остроконечные кондиломы, венерическая лимфогранулема, и другие. Сифилис — хроническое инфекционное заболевание, вызываемое бледной трепонемой, которое отличается волнообразностью течения, развивается в несколько этапов. Чаще им страдают лица в возрасте сексуальной активности (21-30 лет), но отмечается тенденция к увеличению заболеваемости среди подростков. Это острозаразное заболевание, которое представляет опасность и имеет социальную значимость, поэтому требует лечения и серьезного отношения к своему здоровью и здоровью половых партнеров. Без лечения сифилис протекает длительное с ремиссиями и обострениями, во время которых образуются очаги специфического воспаления во многих органах (системность поражений). Отмечаются необратимые поражения внутренних органов и ЦНС, приводящие больного к инвалидизации и даже смерти.
Патогенез
Возбудитель проникает в организм через трещины, небольшие ссадины или царапины, полученные при незащищенных половых контактах. В редких случаях заражаются бытовым путем, если во рту больного есть эрозивные сифилитические высыпания, отделяемое которых попадает на предметы обихода или посуду. Высок риск заражения медицинских работников и лаборантов, если ими не выполняются правила безопасной работы с биологическим материалом.
В течение нескольких часов возбудитель попадает в кровь и лимфатическую систему. Исследования показывают, что трепонема может обнаруживаться в лимфатической системе даже через 30 минут после проникновения. На месте внедрения образуется дефект ткани с признаками грануляционного воспаления, а внешне выглядит как язва или эрозия.
Уже на ранних стадиях трепонема проникает в ЦНС, что доказывается исследованием спинномозговой жидкости. При отсутствии лечения в течение 5-20 лет возбудитель поражает внутренние органы. На поздних стадиях характерно поражение ЦНС (нейросифилис) с тяжелыми неврологическими и психическими осложнениями. Волнообразное течение заболевания связано с постепенным распространением возбудителя и иммунным ответом. Выработка антител не сопровождается полным уничтожением трепонемы. По мере прогрессирования заболевания защитные системы ослабевают, и к третьей стадии заболевания в организме почти не обнаруживаются антитела.
Классификация
По течению выделяют:
- Первичный период (6-7 недель).
- Скрытый ранний (8 недель-3 месяца).
- Вторичный (3 месяца-2 года).
- Третичный (5-10 лет).
- Врожденный (ранний, поздний).
Также возможно продолжительное бессимптомное течение (называется скрытый поздний сифилис) и самоизлечение.
Диагноз скрытого сифилиса основывается только на положительных серологических реакциях, поскольку у пациента отсутствуют специфические изменения кожи, слизистых, нервной системы и внутренних органов.
Врожденный сифилис (ранний и поздний) может протекать с явными проявлениями или скрыто. При клинически манифестном раннем врожденном сифилисе у новорожденного появляется пузырчатка, диффузная инфильтрация Хохзингера, ринит, остеохондрит трубчатых костей. Чаще всего отмечаются случаи скрытого врожденного сифилиса и диагноз устанавливается на серологических исследованиях и при сопоставлении их с серологическими исследованиями матери. Поздний врожденный сифилис включает кератит, лабиринтит и деформацию зубов.
Клиническое течение у взрослых отличается разнообразием, а внешние признаки по прошествии времени самостоятельно исчезают, при этом инфекционный процесс протекает, но скрыто. После этого снова наступает период обострения со специфическими высыпаниями. Каждый рецидив сменяется бессимптомным течением. Такое волнообразное течение бывает в течение двух лет и является важнейшим признаком раннего сифилиса.
Для первичного сифилиса характерны эрозивно-язвенные шанкры и лимфаденит. При сифилисе вторичном, свежем возникают генерализованные высыпания, которые через две недели самостоятельно исчезают и наступает скрытый период. Но трепонема проникает в органы и сифилис протекает, маскируя ревмокардит, менингит, полиартрит. Через четыре месяца проявляется вторичный рецидивный сифилис с «заедой», розеолезно-папулезными высыпаниями, ангиной. Через два месяца симптоматика снова исчезает и далее заболевание протекает без симптомов. Таким образом, человек несколько лет болеет, но не знает о своем заболевании.
Первое клиническое проявление инфекции — твердый шанкр у взрослых, развивающийся в месте внедрения возбудителя. Это и есть начальная стадия. Сифилис половых органов у мужчин является преобладающей формой, но шанкры могут располагаться на любом участке. Одной важной экстрагенитальной (вне половых органов) локализаций является шанкр у мужчин в аноректальной области. Это связано с тем, что выросла значимость группы риска среди мужчин гомосексуалистов, практикующих анальный секс. Если твердый шанкр локализуется в области ануса, он может иметь форму трещины, и пациент обращается к проктологу. Врач, не имея настороженности в отношении венерического заболевания, назначает стандартное лечение анальной трещины и упускается время эффективного специфического лечения.
Сифилитический шанкр у мужчин так же, как и сифилитический шанкр у женщин, характеризуется плотностью у основания, которая сравнивается с хрящевой тканью. Твердый шанкр — это плотное безболезненное образование, которое на поверхности имеет эрозию или язву. Это могут быть единичные и множественные шанкры. Очертания округлой, полулунной, овальной, щелевидной формы. Размеры карликовые (до 0,5 см), обычные (0,7-1,5 см) и гигантские (более 2 см).
Шанкр у женщин чаще имеет генитальную локализацию: большие и малые половые губы, реже — шейка матки. Если рассматривать экстрагенитальные локализации, то твердый шанкр у женщин располагается в области вокруг ануса, на подбородке, губе и небе.
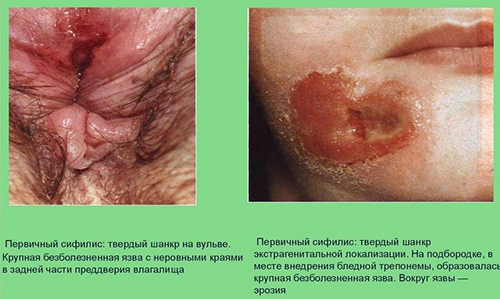
Фото сифилитического шанкра
Шанкр с одинаковой частотой может быть язвой и эрозией. Безболезненность шанкра является типичным, но встречаются и болезненные. В 80% случаев у больных отмечается лимфаденит — второй значимый симптом первичного сифилиса. Из всех форм сифилиса чаще встречаются скрытые. У таких пациентов не удается установить сроки заболевания, поскольку они не замечают никаких проявлений. Половые связи носят случайный характер, поэтому нельзя точно установить время заражения. В таких случаях в установлении диагноза помогают лабораторные исследования (РИБТ, реакция Вассермана, РИФ).
Причины
Возбудитель сифилиса бледная трепонема передается:
- преимущественно половым путем при незащищенном половом акте;
- при анальных контактах;
- оральных контактах — этот вид связей особенно часто встречается среди несовершеннолетних;
- при тесном контакте в быту;
- вертикальным путем — внутриутробно от матери ребенку;
- при переливании крови.
При заражении контактным путем наибольшую опасность представляют больные с эрозивными шанкрами, мацерированными папулами, которые локализуются во рту и в складках тела и выделяют экссудат с бледными трепонемами. Бытовое заражение детей происходит в семьях, в которых низкая культура, склонность к алкоголизму и беспорядочным половым отношениям с бесчисленными партнёрами. Благоприятными факторами, способствующими проникновению возбудителя и развитию заболевания, являются: микротравмы кожи и слизистых, достаточное количество материала, сниженная реактивность организма.
Симптомы
В месте внедрения возбудителя возникает дефект ткани — первичная сифилома (синоним «твердый шанкр») характерная для первого этапа заболевания. Сифилома — это общее понятие, которое объединяет два первичных проявления болезни: язву и эрозию.
Первичный сифилис
Считается с момента появления шанкра. Продолжительность первичного периода до 7 недель. Классической особенностью первичного сифилиса является твердый инфильтрат — твердый шанкр, представленный язвой или эрозией. Если первичный дефект в виде эрозии, то уплотнение в основании ее выражено слабо. Глубокая же язва в своем основании имеет плотный инфильтрат, который по плотности сравнивают с плотностью ушной раковины. Поэтому иногда сифилитический шанкр называют «твердая язва». Основная особенность течения первого периода — безболезненность этих первичных образований. Отсутствие самостоятельных болей и болей при пальпации становится причиной не обращения пациентов к врачу, в связи с чем упускается период максимально эффективного лечения.
Локализуется шанкр чаще всего на слизистых гениталий, а также во рту. На закрытых участках поверхность шанкра гладкая, ярко-красная, влажная от выделяемого экссудата. Он имеет правильную округлую или овальную форму. На открытых участках и на на губе экссудат подсыхает, образуя корку. И в том и другом случае образование безболезненное. Из внеполовых поражений сифилитическим шанкром стоит отметить также поражение языка и миндалин. Эти локализации относятся к атипичным формам. При локализации на миндалине сифилома может быть язвенной, ангиноподобной (амигдалит) и комбинированной — язва на фоне ангины. Обычно процесс имеет одностороннюю локализацию. При шанкр-амигдалите отсутствует эрозия или язва, но отмечается одностороннее увеличение миндалины, которая становится красной, плотной, но безболезненной. При этом у больных не нарушается общее состояние и не повышается температура.
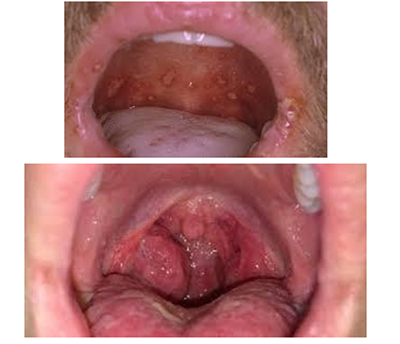
Шанкр-амигдалит возникает при оральных контактах
Как выглядит шанкр различных локализаций? Твердый шанкр у мужчин большей частью локализуется на половом члене и в области ануса (при анальных гомосексуальных половых контактах).
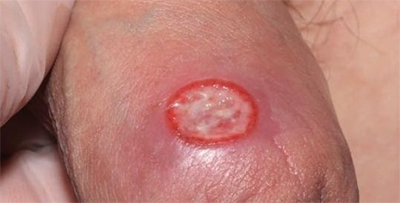
Фото шанкра у мужчин
При локализации на половом члене часто присоединяется баланопостит (воспаление кожи головки члена и крайней плоти) и баланит (воспаление кожи головки). Снаружи анального отверстия образуются 1-2 шанкра в виде язв с плотным основанием. Анальный шанкр симулирует анальную трещину, располагаясь в глубине складки, основание не инфильтрировано. Анальные шанкры в отличие от других локализаций болезненны. Продолжительность первичного дефекта зависит от выраженности инфильтрата. Эрозии с не выраженным инфильтратом самостоятельно проходят через две недели, а крупные язвы, имеющие выраженный инфильтрат, сохраняются до 2-3 месяцев.
Твердый шанкр у женщин чаще локализуется на половых губах, а поскольку здесь развита сеть лимфатических сосудов, половые губы отекают. Начальная стадия сифилиса также может протекать с образованием сифилом на шейке. Беременность у женщин может закончиться выкидышем или рождением больного ребенка. При классическом варианте через 5-7 дней после появления шанкров увеличиваются регионарные лимфатические узлы. Они безболезненны, не спаяны с тканями и подвижны.
Не бывает покраснения кожи над ними и повышения температуры. У женщин увеличиваются лимфоузлы в малом тазу. Это также проходит незамеченным со стороны больного. В конце первичного периода иногда отмечается сифилитический полиаденит — множественное увеличение лимфоузлов. По времени это совпадает с распространением трепонем по току крови, поскольку концентрация их в лимфатической системе достигает максимума, и они проникают в кровь. Гематогенное распространение возбудителя у большей части больных протекает незаметно, но у 5% повышается температура, появляются слабость, головная боль, недомогание (сифилитическая септицемия). Гематогенное распространение влечет развитие нового периода заболевания.
Вторичный сифилис
Вторичный период начинается с распространенных высыпаний на коже и слизистых. Это происходит через 6-7 недель после выявления первичной сифиломы. Во вторичном периоде наблюдается смена активных периодов болезни (на коже и слизистых появляются высыпания) и периодов, когда клинических симптомов нет.
Диагностика на этой стадии возможна только при помощи серологических тестов. Рецидивы повторяются, если лечение не проводится, в течение многих лет.
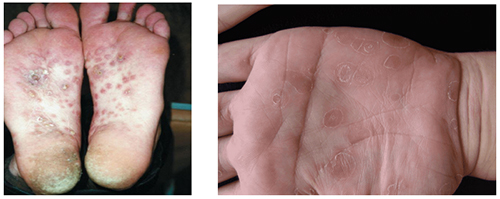
Высыпания на коже и слизистых множественные и различны по характеру — пятнистые, папулезные (с содержимым), пузырьковые. Отмечается нарушение пигментации кожи и выпадение волос. Появлению высыпаний иногда предшествует недомогание, усталость, повышение температуры. Сыпь обильная и расположена беспорядочно, мелкая, часто различна по форме, не сливается при первых атаках. Серологические реакции в это время резко положительны.
Все же типичными высыпаниями считаются розеолы — округлые розовые пятна, имеющие гладкую поверхность. Появляются постепенно, большей частью на туловище и конечностях. Сохраняются 3-4 недели и постепенно исчезают. В поздний период (при втором и последующих рецидивах) появляются множественные папулезные (возвышающийся над кожей узелок) высыпания. Они локализуются на туловище, конечностях, ладонях и подошвах, голове, слизистой рта, лице и гениталиях. На туловище, руках и ногах папулы имеют размер чечевицы или горошины, они округлые, плотные, цианотично-красные и имеют четкие контуры. Папулы на ладонях и подошвах имеют характерный вид. Сначала они красно-цианотичные с плотной инфильтрацией и имеют четкие границы, потом в центре отшелушивается роговой слой, формирует «воротничок Биетта» по периферии.
Активный период продолжается 2-2,5 месяца, потом сыпь постепенно исчезает. Для вторичных проявлений сифилиса характерны общие признаки:
- отсутствует острое воспаление в элементах сыпи;
- высыпания округлые, резко отграничены и не увеличиваются по периферии;
- элементы заразны ввиду высокого содержания трепонем;
- сыпь не беспокоит больных и не нарушает общее состояние;
- самопроизвольно разрешаются за 2-3 месяца.
При вторичном сифилисе у женщин развивается анемия, повышается температура, появляется слабость, боль в костях и мышцах. Вокруг ануса иногда появляются широкие кондиломы. В целом вторичный период продолжается 3–4 года, проявления рецидивируют, но становятся менее выраженными.
Третичный период сифилиса
Наступает он через 3-6 лет после заражения, если больной не получал лечения. Наступают необратимые изменения костей, суставов, кожи, слизистых, внутренних органов. Характерной чертой является появление гумм — это очаги сифилитического некротического воспаления. Они бывают одиночными и множественными. Образуются в коже, печени, костях и мягких тканях. Гуммы кожи над черепом и в области больше берцовой кости вскрываются и образуют язвы. Со временем некротические массы рубцуются и обызвествляются. Хроническое интерстициальное воспаление наблюдается в печени и легких, аорте, яичках. Потом в пораженных органах возникает сифилитический цирроз.
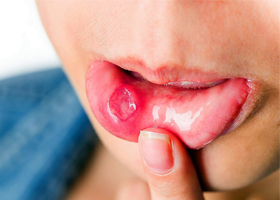
В плане дифференциальной диагностики нужно знать, что есть еще венерическое заболевание шанкроид (или мягкий шанкр), возбудителем которого является стрептобациллы Haemophilus ducreyi. Инкубационный период этого заболевания длится 3-5 дней у мужчин, а у женщин 10 дней. Иногда инкубационный период укорачивается до 1-2 дней. На месте внедрения возбудителя возникает отечное ярко-красное пятно, в его центре которого — узелок, а потом пузырек с гноем. Пузырек вскрывается, и образуется шанкр — болезненная язва размером до нескольких сантиметров. Она имеет неправильную форму.
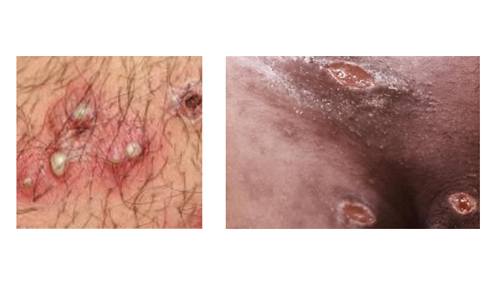
Фото мягкого шанкра
Изъязвление быстро увеличивается в диаметре и в глубину. При мягком шанкре язва кровоточит и резко болезненна — именно это и является отличием от твердого сифилитического шанкра. Основание язвы мягкое (отсюда происходит название «мягкий шанкр»), дно покрыто гнойным налетом, края неровные и окружены воспалительным венчиком. Гнойное отделяемое язвы, попадая на близлежащие ткани (поверхность бедер или даже на более отдаленные участки тела), вызывает новые множественные изъязвления, но меньшего размера.
Это вторичные внеполовые проявления заболевания. В появлении вторичных шанкров «виноваты» больные, которые руками переносят возбудителей на другие части тела. То есть, при мягком шанкре одиночные язвы встречаются очень редко. Чаще новые язвочки располагаются вокруг большой, а сливаясь, образуют большую, «ползущую» язву. При шанкроиде одновременно бывает несколько язв на разных стадиях развития.
Первичные язвы появляются на половых органах:
- на крайней плоти;
- в ладьевидной ямке;
- уздечке полового члена;
- в венечной борозде;
- мягкий шанкр у женщин локализуется на больших и малых половых губах.
Но у женщин встречаются случаи скрытого бациллоносительства — болезнь не проявляется, но женщина заражает своих партнеров.
Процесс образования язв длится 2-4 недели, а затем дно их очищается от гноя, постепенно заживает и образуется небольшой рубец. Заживление язв происходит через 1-2 месяца, если заболевание было осложненным, заживление длится дольше. При отсутствии лечения следующей стадией является поражение лимфоузлов и сосудов, сопровождающееся различными осложнениями.
Язва при мягком шанкре имеет тенденцию к росту по периферии и этот процесс бывает настолько выраженным, что развивается серпигинозный мягкий шанкр — язва рубцуется в центре, но распространяется на лобок, область ануса, бедра и промежность.
Также она распространяется вглубь и возникает гангренозный мягкий шанкр, который считается тяжелой формой и имеет опасные осложнения:
- Мягкий шанкр у мужчин осложняется фимозом (сужение крайней плоти) и отеком крайней плоти. При этом головку члена невозможно обнажить, а гной скапливается под крайней плотью. В гное обнаруживают возбудителей.
- Лимфангит спинки полового члена. Проявляется уплотненными болезненными тяжами, над которыми кожа утолщена, красная, отечная и болезненна. По ходу тяжа возникают узлы, которые нагнаиваются и превращаются в бубонули.
- Парафимоз — ущемление головки члена крайней плотью.
Анализы и диагностика
Критерием окончательной диагностики является выявление трепонем в отделяемом язв или пунктате лимфатических узлов. Применяется метод микроскопии в темном поле. Это начальный метод диагностики, поскольку серологические реакции положительны только спустя 2-3 недели от начала заболевания.
Отрицательный результат бактериоскопического исследования не исключает сифилис. Назначаются повторные обследования, которые прекращают после эпителизации элемента. Обнаружение трепонемы с поверхности шанкра составляет 54%.
Серологическая диагностики включает ряд нетрепонемных тестов и трепонемных. Из нетрепонемных наиболее часто используется реакция микропреципитации с плазмой (РМП) и определение антител IgG и IgM к трепонеме методом иммуноферментного анализа. К трепонемным тестам, которые имеют высокую чувствительность и специфичность, относятся:
- Реакция пассивной гемагглютинации (РПГА). Преимуществами этого метода является высокая его специфичность при всех формах.
- Иммуноферментный анализ (ИФА).
- Реакция иммунофлуоресценции (РИФ).
- Реакция иммобилизации бледных трепонем (РИБТ).
- Полимеразная цепная реакция.
Для скрининга может применяться ИФА, тогда для подтверждения диагноза применяется РМП + РПГА. В случае, когда скрининговым тестом была РПГА, то для подтверждения применяется РМП + ИФА. Чувствительность РМП при первичном сифилисе 81%, а при вторичном и скрытом 94-99%. Наиболее ранний признак — появление антител против трепонемы, которое определяется в РИФ. Спустя шесть недель РИБТ становится положительной. При скрытом течении эти реакции являются основным критерием. При для проверки излеченности и при снятии с учета применяют РИБТ и РИФ. Заключительное обследование проводят только через 1 год.
Лечение
Лечение проводится антибиотиками, которые убивают трепанему:
- пенициллины;
- тетрациклины;
- цефалоспорины;
- макролиды.
Возбудитель заболевания сохраняет чувствительность к пенициллину, поэтому назначаются пенициллины короткого действия (бензилпенициллин), среднего (бензилпенициллин прокаин) и длительного (бензатина бензилпенициллин).
Схемы лечения сифилиса различны в зависимости от давности процесса — чем она больше, тем дольше длится лечение. Также выбираются препараты различной длительности действия. При инфекции, которая длится более года, применяются препараты средней продолжительности или короткого действия (водорастворимый бензилпенициллин). Лечение препаратами длительного действия в данном случае повышает риск развития серорезистентности.
Препараты пенициллина длительного действия
- Ретарпен и Экстенциллин. Однократное введение 2,4 млн ЕД дает трепанемоцидную концентрацию в сыворотке крови в течение 2-3 недель, но инъекции выполняются 1 раз в неделю.
- Бициллин-1, 2,4 млн ЕД, 1 раз в 5 дней.
- Бициллин-5, 1,5 млн ЕД 1 делают инъекцию раз в 4 дня.
- Бициллин-3, 1,8 млн ЕД, инъекции выполняют 2 раза в неделю.
- Такая кратность введения позволяет назначать лечение в амбулаторных условиях.
Препараты средней длительности
- Бензилпенициллина новокаиновая соль. После введения 1,2 млн ЕД не обеспечивает трепонемоцидного действия, поэтому препарат назначается по 600.000 ЕД дважды в день.
- Импортный препарат Прокаин-пенициллин G3 Мега вводится по 1,2 млн ЕД один раз в сутки.
Препараты короткого действия
Водорастворимый пенициллин (бензилпенициллина натриевая или калиевая соль) — по 1 млн ЕД 4 раза в сутки.
При лечении первичного сифилиса применяются любые из перечисленных препаратов, но длительность лечения разная. Экстенциллин или Ретарпен вводится дважды с промежутком в 7 дней. Бициллина-1 необходимо 3 инъекции, Бициллина-3 и Бициллина-5 по 6 инъекций. Прокаин-пенициллин и Новокаиновая соль пенициллина вводятся ежедневно в течение 10 дней. Бензиопенициллина натриевая соль — по 1 млн 4 раза в день в течение 10 дней. Этот препарат прежде всего показан при нейросифилисе и оптимальным является его назначение в виде инфузий. Также он подходит для лечения беременных.
При скрытых формах сифилиса и позднем вторичном подходит прокаин-пенициллин. Пролонгированные формы удобны в применении и оптимальны для лечения первичного сифилиса, профилактического лечения, вторичного свежего сифилиса. Для снижения нежелательных реакций за 30 минут до инъекции принимают антигистаминный препарат.
При непереносимости пенициллина используют препараты резерва:
- Полусинтетические пенициллины (Ампициллина натриевая соль, Оксациллина натриевая соль). Они по эффективности такие же, как и бензилпенициллин, но лучше переносятся. Основная причина их редкого применения — необходимость пребывания в стационаре, так как инъекции нужно делать 4 раза в день.
- Тетрациклины (Доксициклин, Вибрамицин, таблетки Тетрациклина гидрохлорид). Данные препараты в настоящий момент применяются редко, что связано с их более низкой эффективностью. Продолжительность лечения первичного сифилиса с применением этих препаратов должна составлять не менее 20 дней, а вторичного и раннего скрытого — 30 дней. Также эти препараты применяются для профилактического лечения в течение 10 дней.
- Цефалоспорины 3-го поколения. Наиболее эффективен из них цефтриаксон (Роцефин, Лендацин, Мегион). Цефтриаксон применяется при всех формах сифилиса и даже поздних. Препарат удобен для применения, поскольку вводится раз в сутки. При аллергии на пенициллин больные хорошо переносят цефтриаксон.
- Макролиды. Сумамед при первичном сифилисе и вторичном свежем применяется внутрь 0,5 г раз в день в течение 14 дней, при вторичном рецидивном не менее 21 дня. Тем не менее, имеются сведения некоторых авторов о низкой эффективности при раннем скрытом и вторичном рецидивном сифилисе. Кларитромицин (Фромилид, Клацид) хорошо проникает через плаценту, поэтому рекомендуется для лечения беременных. Препарат вводится сначала внутривенно, а потом перорально.
После лечения проводится контроль, который заключается в явках к врачу и проведении серодиагностики.
После профилактического лечения и серонегативного сифилиса анализы сдаются через 3 месяца после окончания лечения один раз.
Поздние формы заболевания, нейросифилис, и при серорезистентности анализы проверяются в течение 3 лет.
После лечения вторичного сифилиса и серонегативного анализы сдают до негативного ответа и ещё в течение полугода.
Доктора
Лекарства
- Антибиотики пенициллины: Ретарпен, Экстенциллин, Бензилпенициллина натриевая соль, Прокаин-пенициллин G 3 Мега, Бициллин-1, Бициллин-5, Бициллин-3, Ампициллина натриевая соль, Оксациллина натриевая соль.
- Антибиотики тетрациклинового ряда: Доксициклин, Вибрамицин, таблетки Тетрациклина гидрохлорид.
- Макролиды: Сумамед, Фромилид, Клацид.
- Цефалоспорины: Роцефин, Лендацин, Мегион.
У детей
Врожденный сифилис — это результат передачи возбудителя через плаценту от больной матери плоду. Инфицирование происходит с момента формирования плаценты и начала плацентарного кровотока (20-21 неделя беременности). Трепонемы попадают к плоду через пупочную вену, с кровотоком через поврежденную плаценту или лимфогенно по лимфатическим щелям пуповины. Инфицирование возможно и во время родов. Возможность передачи инфекции зависит от длительность заболевания матери и формы сифилиса.
Характерен внешний вид больного новорожденного: его череп деформирован, увеличен, на черепе выражена венозная сеть, отмечается низкое расположение ушных раковин и они деформированы, шея короткая, широкая и запавшая переносица. Лицо новорожденного выглядит морщинистым и маленьким (применяется выражение «маленькие старцы»). Живот увеличен в размерах и развита сосудистая сеть на передней брюшной стенке.
Ранний врожденный сифилис проявляется сифилитической пузырчаткой, специфическим ринитом и инфильтрацией кожи. Пузыри чаще всего расположены на ладонях и подошвах, несколько реже — на голенях и предплечьях. Кожа у основания пузырей плотная и красная. Пузыри размерами 3-10 мм, имеют плотную покрышку и содержимое (прозрачное или мутное). Обычно они не увеличиваются и не сливаются вместе, а вскрываясь, образуют эрозии.
К концу первого месяца развивается инфильтрация кожи. В очагах она становится напряженной и гиперемированной, на лице (вокруг рта, носа, губ, на подбородке) образуются кровоточащие трещины с корками. Исход инфильтрации на лице — радиарные рубцы, которые сохраняются на всю жизнь.
На 2-3 месяце при раннем врожденном сифилисе появляется папулезная и розеолезная сыпь.
Специфический ринит может обнаруживаться при рождении. На первой стадии он проявляется отеком слизистой и затрудненным дыханием. На II стадии появляется слизисто-гнойное отделяемое, которое засыхает в носу, образуя плотные корки. При III стадии слизистая изъязвляться, поэтому в отделяемом появляется кровь и могут быть носовые кровотечения. Специфический процесс переходит на хрящ и кости носа, что проявляется его деформацией.
Частый специфический признак раннего сифилиса — поражение костей. У детей до 1 года кости поражаются в 80-85%. Для обследования делают рентгенографическое исследование предплечий с участком плечевой кости и голеней с участком бедренной кости. Выявляется остеохондрит, который характеризуется нарушением энхондрального окостенения. Остеохондриты появляются в первые 3 месяца. В клинике выявляют только остеохондрит III степени, который сопровождается псевдопараличем Парро — конечности согнуты в коленях, отсутствуют активные движения, положение кистей в виде тюленьих ласт.
Достоверный признак врожденного сифилиса — поражение зрения. Это может быть хориоретинит, кератит и атрофия зрительного нерва. На веках, склере и конъюнктиве появляется твердый шанкр — он располагается на краю века и переходит на конъюнктиву. Важно то, что шанкры могут быть множественными и поражать оба века. Типичная их локализация — внутренний угол глаза, реже — на конъюнктиве верхнего века. Параллельно увеличиваются подчелюстные лимфатические узлы, они становятся плотными и безболезненными.
Паренхиматозный кератит при врожденном сифилисе проявляется распространенным помутнением роговицы (как молочное «облако»), отмечается также прорастание сосудов в роговицу. У новорожденного появляется светобоязнь и слезотечение, моргание и закрытие глазной щели из-за блефароспазма.
Диагностика врожденного сифилиса заключается в микроскопическом изучении плаценты, серологическом обследовании матери и ребенка — во время родов берут кровь из пупочной вены и через 14 дней, проводят анализ на IgM, а также реакцию Вассермана. При профилактическом лечении новорожденных и лечении врожденного сифилиса назначаются препараты пенициллина, полусинтетических пенициллинов и цефтриаксона.
При беременности
Сифилис у беременных является угрозой самопроизвольных выкидышей, преждевременных родов, мертворождения и рождения малышей с врожденным сифилисом. Как и любая инфекция, сифилис становится причиной задержки развития плода, энцефалопатии, тяжёлой асфиксии плода и новорожденного. В связи с чем важно вовремя установить диагноз и провести лечение. Скрининговое обследование на сифилис проводят при взятии на учет в 12 недель. Повторяют обследование в III триместре в 29 недель. Если беременная не обращалась и не состояла на учете, обследование проводят во время родов.
При первичном сифилисе характерен шеечный шанкр у беременных, а проявления вторичного сифилиса остаются в 25% случаев остаются незамеченными. При инфицировании беременной на последних месяцах или перед родами ребенок может не заразиться, однако при родах он инфицируется, тогда заболевание расценивается как приобретенный сифилис.
Лечение беременным назначают с учетом риска проникновения препаратов через плаценту и их токсического/тератогенного действия на плод. Препараты выбора — полусинтетические пенициллины (оксациллин, ампициллин), макролиды, препараты цефтриаксона. С учетом тератогенного эффекта эритромицина его избегают при беременности, а как эффективная и безопасная альтернатива рассматривается Азитромицин.
Диета
Больные не нуждаются в специальной диете.
Профилактика
- Защищенный секс. Использование презерватива в большинстве случаев позволяет предотвратить заражение.
- Избегание случайных связей. Сексуальные отношения с одним партнером значительно снижают риск заражения.
- Убедиться в отсутствии венерического заболеваня у полового партнера.
- Немедленная диагностика при подозрении на сифилис и проведение антибактериальной терапии снижает риск распространения инфекции среди других.
- Применение индивидуальных профилактических антисептических средств при незащищенных случайных контактах. К таким антисептикам относят Хлоргексидина биглюконат, Мирамистин, Цидипол.
- Мужчина должен промывать переднюю часть уретры раствором калия перманганата или Хлоргексидина, затем с помощью шприца без иглы вводят в уретру до 5 мл раствора Хлоргексидина, задерживают его в уретре на 3 минуты, зажимая рукой наружный участок уретры. После процедуры необходимо не мочиться 2-3 часа. Женщины обтирают тампоном, смоченным раствором хлоргексидина, лобок, половые органы и бедра. Делают спринцевание раствором перманганата калия или раствором хлоргексидина.
- Строгая гигиена при проживании с человеком, больным сифилисом. Бытовой путь передачи считается маловероятным, но совместный быт может быть дополнительным фактором.
- Для выявления бытового сифилиса дети, контактирующие с больными родителями, подлежат обследованию и профилактическому лечению.
- Профилактика врожденного сифилиса предусматривает качественное тестирование всех беременных и лечение в случае выявления больных.
- Установление преемственности между дерматовенерологами, гинекологами и семейными врачами.
Профилактическое лечение контактных лиц включает:
- Одну инъекцию Экстенциллина, Ретарпен или Бициллина-1.
- Две инъекции Бициллина-3 или Бициллина-5.
- Курс Прокаин-пенициллина или Новокаиновой соли пенициллина в течение недели.
Последствия и осложнения
Диссеминация возбудителя в организме с течением времени вызывает осложнения. В третичном периоде заболевания поражаются ЦНС и внутренние органы:
- Поражение сердца в виде гуммозного миокардита.
- Мембранозный гломерулонефрит.
- Развивается массивный кардиосклероз и поражаются сосуды. Чаще других сосудов поражается аорта, в интиме которой появляются бугристости. При сифилитическом мезаортите в аорте наблюдается воспалительный процесс и очаги некроза. Воспаление разрушает эластические волокна, прочность стенки уменьшается, аорта расширяется с образованием сифилитической аневризмы. С аорты воспаление переходит на аортальный клапан. Вследствие их деформации и грубого рубцевания формируется сифилитический аортальный порок.
- Сифилитическое поражение нервной системы характерно для третичного периода. Выделяют гуммозную форму сифилиса нервной системы, простую форму, спинную сухотку и паралич. Размеры гумм в головном мозге различны — от просяного узелка до яйца. При простой форме появляются воспалительные инфильтраты в мозге и его оболочках (сифилитический менингит). Происходит гибель нервных клеток, истончение извилин мозга и атрофия мозжечка. В клинике это проявляется снижением интеллектуальных способностей, ухудшением памяти, психотическими и двигательными расстройствами.
- При спинной сухотке (другое название прогрессирующая двигательная атаксия) поражается спинной мозг. Снижаются сухожильные рефлексы, нарушается чувствительность, возникает расстройство движений (атаксия), наблюдаемое в нижних конечностях. Это происходит потому, что нарушается иннервация мышц, теряется равновесие тела и неправильно выполняются движения. У больных отмечается расстройство походки и стояния — при сдвинутых ногах больной шатается и падает. Другой важный симптом сухотки — приступы невралгической боли в нижних конечностях.
- Необратимая утрата зрения.
Прогноз
Прогностические данные определяются многими факторами, включая стадию, своевременное проведение лечения. Прогноз в 90% случаев благоприятный, если больной своевременно обращается и получает лечение. После полноценного лечения возможны рецидивы, поэтому больные должны регулярно наблюдаться.
Неблагоприятно влияют на прогноз:
- Несвоевременное лечение.
- Наличие ВИЧ-инфекции.
- Переход в латентную форму.
- Поражение внутренних органов при третичном сифилисе.
- Пожилой возраст пациента.
- Врожденный и приобретенный иммунодефицит. У пациентов, страдающих ВИЧ, быстрее развивается нейросифилис.
Список источников
- Клинические рекомендации. Дерматовенерология. По ведению больных инфекциями, передаваемыми половым путем, и урогенитальными инфекциями/Под ред. А. А. Кубановой. М.: ДЭКС-Пресс, 2012. 112 с.
- Красносельских Т. В., Соколовский Е. В. Современные стандарты диагностики сифилиса: сравнение российских и зарубежных клинических рекомендаций (сообщение I) // Вестник дерматологии и венерологии. 2015. № 2. С. 11–22.
- Мавлютова Г. И., Юсупова Л. А., Минуллин И. К. Практические аспекты эволюции клинических маркеров сифилитической инфекции. Учебное пособие для врачей. Казань: Медок. 2013. 36 с.
- Л.И. Глебова, Т.В. Чистякова Шанкр-амигдалит – атипичная локализация первичной сифиломы // Стоматолог-практик. — 2015.— № 3, с 64
- Кунгуров Н.В., Полякова Н.В., Зильберберг Н.В., Левчик Н.К. Дифференциальная диагностика врожденного и приобретенного сифилиса у детей до двух лет // Современные проблемы науки и образования. — 2015. — № 5.




 Бензилпенициллина натриевая соль
Бензилпенициллина натриевая соль Ретарпен
Ретарпен Экстенциллин
Экстенциллин Роцефин
Роцефин Лендацин
Лендацин Доксициклин
Доксициклин Вибрамицин
Вибрамицин Сумамед
Сумамед Фромилид
Фромилид










Последние комментарии
Сергей: Здраствуйте! Подскажите где можно достать этот препарат Денебол гель?
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...