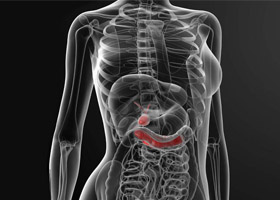
Перегиб желчного пузыря
Общие сведения
В норме желчный пузырь грушевидной формы, в нем различают дно (широкий конец органа), тело и шейку (самая узкая часть). Этот орган является резервуаром желчи (вмещает 40–60 мл), которая поступает в двенадцатиперстную кишку после поступления в нее пищи. При нормальном строении не существует препятствий к выходу желчи в двенадцатиперстную кишку и билиарная система функционирует правильно, не вызывая у человека дискомфорта.
Различные аномалии формы пузыря могут вызывать дисфункцию билиарной системы, что в клинике проявляется разнообразными симптомами. К аномалиям формы желчного пузыря относятся перетяжки, искривление, сагиттальные перегородки, перегибы, крючковидная и S-образная формы, удвоенный пузырь.
Врожденный перегиб желчного пузыря — это не заболевание, а устойчивое отклонение от нормы, можно сказать особенность органа. Чаще всего обнаружение перегиба является случайной находкой, поскольку у пациента отсутствуют жалобы. Но нужно знать о такой патологии и во избежание осложнений выполнять определенные диетические рекомендации, а также следить за своими физическими нагрузками. Обычно перегиб происходит в области перехода тела и в дно пузыря. Иногда встречается несколько перегибов, что придает пузырю разнообразные формы: песочных часов, бумеранга, S-образность.
Важность этой проблемы заключается в том, что различные варианты деформаций данного органа в разной степени нарушают пассаж желчи, способствуют развитию холестаза (застоя желчи) в желчевыводящей системе, гиперконцентрации желчи и вызывают возможность камнеобразования. Даже хорошая сократительная функция пузыря не исключает замедленного его опорожнения. Застойные явления вызывают дистрофические процессы в стенке пузыря и воспалительный процесс, что ведет к нарушениям его сократительной функции и моторики — возникают различного вида дискинезии (гипомоторная и гипермоторная).
Наибольшая доля моторных нарушений отмечается при перетяжках в области шейки пузыря, несколько реже ее вызывают перегибы в этой зоне. Имеется зависимость двигательных нарушений пузыря от локализации деформаций. Чаще всего дискинезия по гипотоническому типу развивается при деформациях, возникших в шеечном отделе желчного пузыря. При поражении в области шейки редко встречается гиперкинетическая дискинезия. Нарушения функции пузыря при деформациях в области его дна встречаются редко (15-20% случаев). При длительно текущем воспалении желчного пузыря присоединяется перихолецистит (воспаление серозной оболочки, которая снаружи покрывает желчный пузырь), который вовлекает в спаечный процесс близлежащие органы (чаще всего двенадцатиперстную кишку). Это утяжеляет течение заболевания.
Патогенез
В развитии врожденных аномалий играют роль несколько факторов:
- Генетический.
- Инфекционный в антенатальном и постнатальном периоде.
Чаще всего перетяжки и перегибы носят врожденный характер и связано это с нарушением онтогенеза. Формирование двенадцатиперстной кишки, протоков и пузыря, печени происходит на пятой неделе беременности. Влияние разнообразных неблагоприятных факторов, многие из которых неизвестны, нарушает процессы закладки, вызывает развитие врожденных дефектов. Отличительной чертой врожденных дефектов пузыря является их однотипность у разных пациентов. При этом выявляются и конституциональные особенности у пациентов — признаки дисплазии соединительной ткани, к которым относятся: астеническая конституция, деформации позвоночника и грудной клетки, пролапс митрального клапана.
Приобретенные деформации желчного пузыря чаще всего связаны с перихолециститом. Это воспалительный процесс наружной серозной оболочки желчного пузыря. При этом заболевании в воспалительный процесс вовлекаются соседние органы, образуются спайки и сращения, которые деформируют желчный пузырь и фиксируют его к соседним органам. Такие же спайки, деформирующие пузырь, образуются после операций в брюшной полости. Приобретенные деформации имеют разнообразную и причудливую форму. Контуры пузыря становятся неровными, он плохо смещается из-за фиксирующих спаек и перетяжек.
Классификация
Аномалии формы различают:
- Врожденные.
- Приобретенные.
Врожденные перегибы считаются особенностью строения пузыря. Поскольку врожденные перегибы формируется внутриутробно, то при развитии других органов желудочно-кишечного тракта они приспосабливаются к такой особенности формы и его функции. Эти аномалии не подлежат лечению, если, конечно, не вызывают патологических симптомов со стороны ЖКТ.
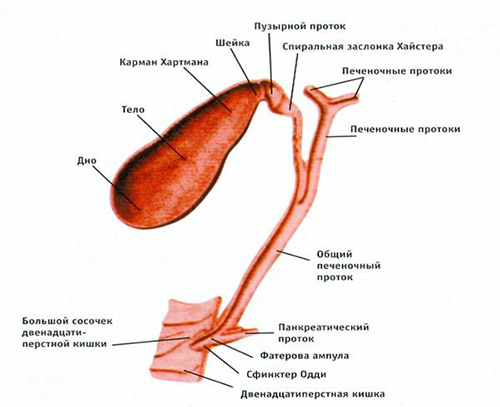
Приобретенные перегибы являются вторичными — то есть возникают на фоне патологии органов (того же желчного пузыря или двенадцатиперстной кишки), поэтому могут беспокоить больного и придется проводить симптоматическое лечение. Из аномалий пузыря чаще встречаются перегибы (50-70% из всех аномалий органа). Перегиб — это деформация пузыря по одной из его сторон. Перетяжка — это сужение пузыря по всей его окружности. При перегибе продольная ось органа нарушается, он сворачивается и, кроме того, может быть фиксирован спайками к поперечно-ободочной или двенадцатиперстной кишке.
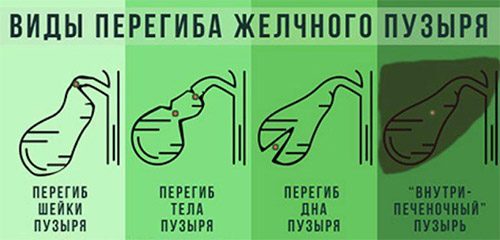
Перегибы могут локализоваться:
- В области шейки (у 30% пациентов).
- В теле желчного пузыря (44%).
- В области дна (15-20%).
Перегибы и перетяжки в разных отделах пузыря встречаются с различной частотой. Перегибы пузыря встречаются чаще всего в области шейки и в тела, а перетяжки — в области дна и шейки.
Перегиб шейки желчного пузыря значительно отражается на функциональной способности, потому что шейка является выходным отделом и путем оттока желчи. В стадии компенсации отмечается нормальная сократительная способность пузыря или его гиперкинезия. Со временем резервы пузыря истощаются, он становится дряблым и возникают гипокинетические нарушения. Перегиб в области шейки значительно снижает сократимость желчного пузыря и существенно возрастают литогенные свойства желчи (повышается склонность к камнеобразованию).
Перегиб в теле желчного пузыря не так сказывается на его опорожнении, как в предыдущем варианте, но имеется повышенный риск развития холецистита. В месте загибов могут образовываться повреждения стенок. Перегиб в теле желчного пузыря происходит из-за перетягивания его сосудами или спайками и вызывает гиперкинезию желчного пузыря. Прослеживается закономерность: чем дальше от шейки находится деформация, тем чаще отмечается гиперкинезия. Гиперкинезия сопровождается более выраженными болевыми приступами, особенно после погрешности в питании.
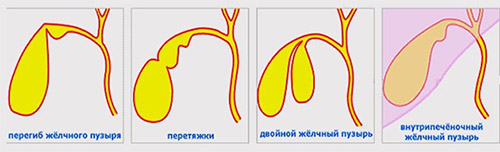
Лабильный перегиб (или неустойчивый) называется так потому, что его форма и локализация могут меняться. Встречается у детей и с возрастом исчезает. Лабильный перегиб у взрослых может появиться при постоянных тяжелых физических нагрузках и точно также самостоятельно он проходит и не выявляется при очередном УЗИ-исследовании.
Фиксированный перегиб (постоянный) присутствует все время и сохраняет первоначальную форму неизменной. Фиксированные перегибы образуются при сращении желчного пузыря с гепатодуоденальной связкой или поперечно-ободочной и двенадцатиперстной кишкой. Разумеется, что такие плотные сращения не исчезают, являются причиной постоянной деформации пузыря и со временем могут проявляться клинически.
У некоторых пациентов, особенно пожилого возраста, резкие движения или натуживание при поднятии тяжестей могут вызвать преходящее закручивание пузыря вокруг продольной оси. При этом могут появиться неприятные ощущения в правом подреберье. У пожилых лиц такое состояние возникает при опущении внутренних органов, при удлинении шейки, а также в случае отвисания пузыря при наличии в нем камней.
Чрезвычайно редко бывают перекруты пузыря несколько раз вокруг продольной оси. Такие многочисленные перекруты не проходят самостоятельно и, более того, вызывают некроз органа, что требует немедленной операции.
Причины перегиба желчного пузыря
Можно выделить следующие причины загиба желчного пузыря врожденного генеза:
- Нарушения внутриутробного формирования.
- Вирусные заболевания беременной.
- Прием лекарственных препаратов.
- Употребление спиртного и курение.
- Неблагополучная экологическая обстановка.
- Наследственность.
Если в I триместре беременная подвергается воздействию нескольких из этих факторов, риск развития аномалий билиарной системы значительно повышается.
Причины приобретенного перегиба достаточно разнообразны. Прежде всего — заболевания внутренних органов и патологические состояния:
- Воспаление желчного пузыря (холецистит).
- Пластический и гнойный перихолецистит. Первый развивается как осложнение язвенной болезни, холецистита, аппендицита при переходе воспаления на серозную оболочку желчного пузыря. Гнойный развивается является результатом перфорации стенки пузыря при эмпиеме.
- Желчнокаменная болезнь.
- Послеоперационные спайки и сращения, которые фиксируют желчный пузырь к другим органам.
- Злокачественные и доброкачественные новообразования пузыря.
- Болезни органов пищеварения, смежных с желчным пузырем.
- Увеличение размеров печени при гепатитах, жировом гепатозе, начальной стадии цирроза.
- Увеличение правой почки.
- Повышенная подвижность пузыря.
Из прочих причин можно выделить:
- Опущение внутренних органов (у истощенных больных, астеников, онкологических больных и в старческом возрасте).
- Тяжелый физический труд и отдельные виды спорта, связанные с подъемом тяжести.
- Длительное голодание с последующим обильным приемом пищи.
- Ожирение.
- Сидячая работа и малоподвижный образ жизни.
- Беременность (имеет значение увеличение веса и давление растущим плодом на пузырь и печень).
Симптомы перегиба желчного пузыря
Если загиб желчного пузыря не вызывает застоя желчи, то симптомов может не наблюдаться. При нарушении оттока желчи у пациентов появляются боли разной интенсивности, горечь во рту, тошнота, отрыжка, изжога, вздутие живота, расстройство стула (чередуются запоры и поносы). Выраженность симптомов зависит от скорости развития перегиба. Если перегиб или скручивание в силу каких-либо причин произошли стремительно, то клинические проявления будут выраженными: резкая боль, тошнота, рвота, слабость, потливость, учащение пульса. Это ургентное состояние и пациент должен быть госпитализирован.
При постепенном развитии перегиба симптомы нарастают медленно, может быть улучшение состояния и периодические ухудшения. При всех локализациях перегибов симптомы практически одинаковы. Но из всех локализаций перегибов, стяжек и перекрутов, самой опасной является локализация в области шейки, поскольку при этом значительно нарушается пассаж желчи. Симптомы перегиба шейки желчного пузыря включают резкую боль, которая локализуется не только в правом подреберье, но и между лопатками, приступы тошноты, рвоту, обесцвечивание кала в виду того, что прекращается поступление желчи в кишечник, желтушность кожи. Многократные перегибы пузыря встречаются реже и протекают тяжело с явлениями выраженной боли и диспепсии и являются показанием к срочной госпитализации.
На фоне перегибов пузыря раньше или позже возникает дисфункция билиарного тракта, которая имеет различные клинические проявления. При перегибе в шейке пузыря возникает гипокинезия, а при перегибе тела ЖП — гиперкинетический вариант дискинезии.
При гиперкинетическом варианте появляются коликообразные боли в правом подреберье, которые отдают в спину между лопатками и в левую половину живота. Отмечается связь появления приступов с психоэмоциональным перенапряжением и гораздо реже они появляются после приема пищи и после физических нагрузок. В большинстве случаев боли проходят самостоятельно.
При гипокинетическом варианте больного беспокоят практически постоянные тупые, распирающие боли в правом подреберье. Они усиливаются при изменении положения тела, поскольку увеличивается внутрибрюшное давление, после еды или физических нагрузок. Общими для обеих форм являются: вздутие, горечь, неустойчивый стул, что связано с нарушением поступления желчи в кишечник.
Анализы и диагностика
- Ультразвуковая диагностика — основной и информативный метод исследования при данном заболевании. Деформация пузыря может исчезать при смене положения тела или выпячивании живота. Для исследования функции желчного пузыря часто УЗИ проводится в два этапа — натощак и после желчегонного завтрака.
- При необходимости проводится гепатобилисцинтиграфия. Гепатобилисцинтиграфия – это рентгенорадиологический метод исследования функции печени (желчеобразовательной и желчевыделительной) с введением радиофармпрепарата (изотопы). Исследование проводится в гамма-камере, где выполняются снимки каждые 2-5 минут. Исследование определяет уровень деформации и оценивает состояние желчевыводящих путей.
- Компьютерная томография.
- Общеклинические анализы и биохимические (печеночные пробы).
Лечение перегиба желчного пузыря
Существует мнение о том, что при отсутствии жалоб врожденные и приобретенные дефекты в виде перегибов нет необходимости лечить. Больным даются рекомендации по питанию и образу жизни (избегать чрезмерных нагрузок, следить за своим весом). Лечение назначается в том случае, если у больного появляется нарушение функции билиарной системы.
Основные направления лечения:
- устранение болевого синдрома;
- восстановление желчевыведения;
- купирование воспаления.
В комплексном лечении больных назначаются:
- препараты, нормализующие моторику желчного пузыря;
- желчегонные препараты;
- спазмолитики (при болях, которые обусловлены гипертонусом пузыря).
Лечение перегиба шейки желчного пузыря
Перегиб в области шейки сопровождается болями и воспалительной реакцией, поэтому больному в остром периоде назначается:
- Постельный режим.
- Соблюдение диеты.
- Употребление достаточного количества жидкости.
- Спазмолитические средства и анальгетики. Необходимость в них возникает при гиперкинетической дискинезии. При выраженных болях используют инъекционное введение (Но-шпа, Баралгин, Платифиллин, Атропина сульфат). При коликах — Трамадол.
- При наличии воспаления желчного пузыря и протоков — антибактериальные препараты. Наибольшую концентрацию в желчи имеют Ампициллин, Оксациллин, Оксамп, Эритромицин и Рифампицин, оказывающие действие на большинство возбудителей холецистита.
- Желчегонные средства.
- ЛФК назначается после снятия явлений обострения.
 Желчегонные препараты при перегибе желчного пузыря назначаются после устранения болевого симптома. Желчегонные препараты делятся на холеретики (они стимулируют образование желчи — это истинные холеретики) и холекинетики (усиливают сокращение желчного пузыря и способствуют лучшему его опорожнению). Истинные холеретики не только повышают секрецию желчи, но и увеличивают содержание в ней желчных кислот.
Желчегонные препараты при перегибе желчного пузыря назначаются после устранения болевого симптома. Желчегонные препараты делятся на холеретики (они стимулируют образование желчи — это истинные холеретики) и холекинетики (усиливают сокращение желчного пузыря и способствуют лучшему его опорожнению). Истинные холеретики не только повышают секрецию желчи, но и увеличивают содержание в ней желчных кислот.
К холеретикам относят средства растительного происхождения — цветы бессмертника, кукурузные рыльца, мята перечная, петрушка, шиповник. Есть и лекарственные препараты на основе растительного сырья: Фламин и Аренарин (в составе бессмертника), Хофитол (экстракт листьев артишока), Индасол (кукурузные рыльца), Танацехол (препарат на основе пижмы), а также Холагол, Холагогум, настойка Полифитол, жидкий экстракт Фитогаленика, Желчегонные сборы №1 и 2.
 Холеретическим действием обладают также и препараты на основе желчных кислот: Лиобил, Аллохол, Холензим, Вигератин, Хологон, Дехолин. А синтетические холеретики сочетают в себе несколько эффектов: Оксафенамид, (спазмолитическое + желчегонное), Циквалон (противовоспалительное + желчегонное), Одестон (холеретическое + спазмолитическое действие), Никодин (холеретическое + противомикробное + противовоспалительное), Холонертон (холеретическое + спазмолитическое), Холестил (холеретическое + спазмолитическое). Такое сочетанное действие дает возможность врачу назначить лекарство с учетом клинических проявлений у каждого больного.
Холеретическим действием обладают также и препараты на основе желчных кислот: Лиобил, Аллохол, Холензим, Вигератин, Хологон, Дехолин. А синтетические холеретики сочетают в себе несколько эффектов: Оксафенамид, (спазмолитическое + желчегонное), Циквалон (противовоспалительное + желчегонное), Одестон (холеретическое + спазмолитическое действие), Никодин (холеретическое + противомикробное + противовоспалительное), Холонертон (холеретическое + спазмолитическое), Холестил (холеретическое + спазмолитическое). Такое сочетанное действие дает возможность врачу назначить лекарство с учетом клинических проявлений у каждого больного.
В группе холеретиков выделяют гидрохолеретики — это минеральные воды. Они увеличивают водный компонент желчи и тем самым увеличивается количество выделяемой желчи. Лечебные минеральные воды делают желчь менее вязкой. Больным назначаются «Ессентуки» №17 и №4, «Ижевская», «Славяновская», «Джермук», «Нафтуся». Действие воды определяется содержанием сульфата натрия, который оказывает желчегонное действие и сульфата магния — холекинетическое действие. Режим употребления воды зависит от секреторной функции желудка: при повышенной секреции воду пьют за 1,5 часа до еды, а при сниженной — за 30 минут до приема пищи.
Холекинетики одновременно повышают тонус пузыря и снижают тонус желчных путей. К препаратам этой группы относятся: Панкреозимин, Магния сульфат, Берберина бисульфат, Сорбитол, Ксилит, Домперидон, растительные масла (оливковое и подсолнечное масло, масло из семян тыквы).
Использование Тыквеола (содержит масло семян тыквы) по 4 капсулы 3 раза в день в комплексной терапии в течение месяца устраняет застой в желчевыводящих путях и снижает литогенность желчи.
Применение Тыквеола при деформации пузыря не дает продолжительного эффекта, поэтому месячные курсы лечения повторяют 3 раза в год. Холекинетики противопоказаны при камнях в желчном пузыре, обострении гастрита и язвенной болезни, острых заболеваниях печени. При застое желчи в дальнейшем желчегонные препараты назначаются повторными курсами по две недели раз в месяц в течение 3 месяцев, а потом раз в квартал.
Лечение загиба желчного пузыря народными средствами
В комплексном лечении заболеваний билиарной системы широко применяются народные средства, которые включают преимущественно отвары и настои трав, обладающие желчегонной, спазмолитической и противовоспалительной активностью. Фитолечение должно быть продолжительным (не менее трех недель) и на протяжении двух-трех месяцев подряд.
Используются следующие растения: кукурузные рыльца, ромашка, мята, календула, одуванчик, бессмертник песчаный, зверобой, тмин, корень горечавки, крушина (при склонности к запорам). Рецепты приготовления настоев и отваров можно найти в интернете. Некоторые авторы рекомендуют применять цветочную пыльцу по 0,5 дес. л. три раза в день за 30 минут до приема пищи. Для лучшего усвоения этого натурального продукта, его нужно смолоть или перетереть в ступке. По содержанию биологически активных веществ с цветочной пыльцой не может сравнится ни один продукт. Помимо желчегонного действия она оказывает противосклеротическое, антиоксидантное, противоопухолевое, общеукрепляющее и положительно влияет на обмен веществ.
Лечение перегиба желчного пузыря у ребенка
При выявленной врожденной аномалии желчного пузыря, при отсутствии клинических признаков и хорошем развитии ребенка медикаментозное лечение не проводится. Даются рекомендации по правильному и здоровому питанию.
Комаровский считает, что форма пузыря может быть разной, и на пищеварение она практически не влияет. У детей болезни желчного пузыря носят функциональный характер (дискинезии) и требуют нормализации режима питания. Самое главное, если есть дискинезия желчного пузыря — это выполнение диетических рекомендаций, заключающихся в дробном и натуральном питании в соответствии с возрастом. Тем более, если есть деформации пузыря, нужно организовать ребенку дробное и частое питание, что улучшит отток желчи.
Не допустимо приучать ребенка к фаст-фуду, чипсам, сухим перекусам, жареным пирожкам. Самое важное — не кормить ребенка насильно, если он не хочет, и не перекармливать его. Если появляется боль после еды в правом подреберье и тошнота, то на это нужно обратить внимание.
При выраженных болях назначаются спазмолитики. После купирования болей переходят на курс лечения желчегонными препаратами. Детям желательно выбирать препараты растительного происхождения: Хофитол, Тыквеол, Гепабене, Олиметин, Холасас, Холагол, Галстена, Хепель.
При наличии билиарной дисфункции лечение продолжается 14-20 дней. Затем для закрепления эффекта рекомендуется фитотерапия. Она включает преимущественно травы, обладающие желчегонным действием: аир, артишок, барбарис, шалфей, бессмертник, одуванчик, мята, сушеница, кукурузные рыльца. Курс фитотерапии составляет 1 месяц.
Доктора
Лекарства
Желчегонные препараты: Фламин, Хофитол, Одестон, Тыквеол, Гепабене, Оксафенамид, Циквалон, Танацехол, Никодин, Олиметин, Холосас, Холагол, Галстена, Хепель.
Спазмолитики: Бускопан, Папаверин, Дротаверин, Дуспаталин.
Процедуры и операции
Больным с дискинезией показаны физиотерапевтические процедуры:
- Электрофорез со спазмолитиками (сернокислая магнезия, Платифиллин).
- Электрофорез с Новокаином.
- Парафиновые/озокеритовые аппликации.
- Магнитотерапия на область правого подреберья.
- Индуктотермия.
- Ультразвук.
Также назначается лечебная физкультура.
Оперативное лечение при перегибе жёлчного пузыря не показано и взрослым назначается редко. К хирургическому вмешательству прибегают только в тяжелых случаях и осложнениях: сложный перегиб с прекращением оттока желчи, закупорка протоков камнями, эмпиема желчного пузыря, разрыв его, перитонит.
Перегиб желчного пузыря у ребенка
Аномалии желчного пузыря в виде перетяжек и перегибов регистрируются у 30% детей уже в периоде новорожденности. Перекруты и перегибы, на ряду с другими пороками развития желчевыводящих путей, могут стать причиной механической желтухи в этом возрасте. Врожденная аномалия проявляется в младенчестве срыгиванием, вздутием живота, расстройствами пищеварения и стула. Кроме того, данные симптомы часто становятся выраженными при переводе на твердое питание, что заставляет обследовать ребенка.
Большая часть выявленных перегибов у более взрослых детей — это функциональные и связаны они с быстрым ростом ребенка и желчного пузыря. При росте ребенка эти перегибы могут появляться и исчезать. Поэтому является ошибкой постановка диагноза «дискинезия» на основе выявленных функциональных перегибов. Функциональные перегибы редко затрудняют отток желчи, но они относятся к предрасполагающим факторам.
Дискинезия и загиб желчного пузыря у ребенка школьного и подросткового возраста проявляются более выражено, что связано с нарушением режима питания, употреблением не полезных продуктов (чипсы, острые сухарики, жареные блюда и прочее). У детей появляется периодическая тошнота и рвота, связанные с погрешностями в питании.
Ребенок может жаловаться на тупую боль в правом подреберье, снижение аппетита, горечь во рту, отрыжку с запахом тухлых яиц. Болевой синдром связан не только с приемом пищи, но и с перееданием, а также с физической нагрузкой. Бывают болевые приступы, после которых отмечается обесцвечивание кала, а при длительном нарушении желчеоттока может быть пожелтение склер. Безусловно, такое состояние ребенка требует медикаментозного лечения.
Комаровский в своих комментариях отмечает, что лечение должно проводиться только в случае фиксированных перегибов и при наличии жалоб у ребенка. Обычно ребенку ставится диагноз «дискинезия желчевыводящих путей». Лечение нужно начинать с нормализации ритма питания и исключения запрещенных продуктов.
Полезно включить в рацион продукты с желчегонным эффектом: тыква, тыквенный сок, кукурузное масло, отруби (пшеничные, кукурузные или овсяные), морковь и свекла в любом виде, курага, сливы, яблоки, клубника, каши из цельнозерновой крупы. Тыкву можно запекать и понемногу добавлять в различные каши. Также нужно следить за тем, чтобы ребенок в достаточном количестве употреблял жидкость для профилактики сгущения желчи. Если коррекция питания не дает выраженного улучшения, тогда детям назначается медикаментозное лечение и фитотерапия.
В целом лечение не отличается от такового у взрослых. При гипертонической форме для купирования боли назначаются спазмолитики: Дибазол, Но-шпа, Папаверин. Назначаются они коротким курсом (до 5 дней). Из спазмолитических препаратов хороший эффект отмечается при применении Бускопана. Назначается он детям с шести лет по 1 таблетке три раза вдень. Также широко используется Дюспаталин (разрешен у детей старше 12 лет). Препарат назначается до еды 2 раза в день, при необходимости его можно применять длительно.
 После купирования болевого синдрома рекомендуются желчегонные препараты. Современные препараты растительного происхождения и синтетические оказывают сочетанное действие: спазмолитическое, холеретическое, гепатопротекторное и холекинетическое. У детей в возрастной дозе используются Олиметин, Холосас, Холагол, Гепабене, Одестон, Хофитол, Галстена, Хепель.
После купирования болевого синдрома рекомендуются желчегонные препараты. Современные препараты растительного происхождения и синтетические оказывают сочетанное действие: спазмолитическое, холеретическое, гепатопротекторное и холекинетическое. У детей в возрастной дозе используются Олиметин, Холосас, Холагол, Гепабене, Одестон, Хофитол, Галстена, Хепель.
Для детей любого возраста важно оптимизировать режим дня и образ жизни. Прежде всего необходимо проследить за тем, чтобы у ребенка был полноценный ночной сон для восстановления регуляторных процессов в ЦНС. В подростковом возрасте физиологическим является 8-ми часовый сон, у младших школьников он должен составлять 9-10 часов.
Если ребенок астенизирован, ему необходим дополнительный дневной сон. Для всех возрастов важно ограничивать время пребывания за компьютером и просмотра телепередач (не более 2-3 часов в день). Одновременно рекомендуется достаточная физическая активность и прогулки — это важный лечебный компонент при дискинезиях желчевыводящих путей.
Диета

Диета 5-й стол
- Эффективность: лечебный эффект через 14 дней
- Сроки: от 3 месяцев и более
- Стоимость продуктов: 1200- 1400 руб. в неделю
Перегиб желчного пузыря у взрослых и детей требует изменения в питании. При данной патологии больным показана диета Стол №5 по Певзнеру. Питание направлено на нормализацию оттока желчи, поэтому рекомендуется дробное и частое питание. Сам факт приема пищи — это уже хороший стимулятор поступления желчи в тонкий кишечник.
У взрослых такой режим питания не всегда можно организовать в связи с трудовой деятельностью. Однако питание разнообразно и легко переносится. Рекомендуется механическое щажение, пища отваривается или готовится на пару. В список ограничений входят: жирные продукты, пряности, острые и жареные блюда, животные жиры, копчёности, консервы, крепкие бульоны, маринады. Исключаются напитки с газом и холодные блюда (они вызывают спазм желчных путей).
Данная диета является базовой, но при наличии дискинезии в нее вносятся небольшие коррективы. При гиперкинетической дискинезии содержание жира должно быть сведено к минимуму, также исключаются кислые продукты, которые вызывают гипертонус.
При гипокинетической форме особенно важно придерживаться частого питания небольшими порциями, что способствует хорошему оттоку желчи. Больным с такой формой дискинезии полезны различные растительные жиры: оливковое, кукурузное, подсолнечное. Полиненасыщенные жирные кислоты этих масел нормализуют обмен холестерина, что важно при застое желчи у таких больных.
Кроме того, эти полезные жирные кислоты необходимы для синтеза простагландинов, которые усиливают сократительную способность пузыря и разжижают желчь. Питание должно содержать больше растительной клетчатки за счет употребления овощей и фруктов. Если больной плохо переносит овощи и фрукты в сыром виде, их можно запекать или тушить.
Дополнительно рекомендуется употребление негрубых пшеничных отрубей — они также стимулируют желчеотделение и уменьшают в ней количество холестерина, а это является профилактикой камнеобразования. Пшеничные отруби начинают употреблять по 1 чайной ложке 3 раза в день до еды. Запивать их можно отваром ромашки в количестве 0,5 стакана. При хорошей переносимости (отсутствие болей и вздутия) доза постепенно увеличивается до 1 столовой ложки в том режиме приема.
Профилактика
Профилактика врожденных дефектов желчного пузыря должна начинаться с первых дней беременности. От беременной на 90% зависит здоровье будущего ребенка. От образа жизни (исключение курения, алкоголя, стрессов, достаточный сон и благополучная обстановка в семье), питания, регулярных осмотров у врача и обследований, приема необходимых витаминов при беременности зависит правильное развитие плода.
Для профилактики приобретенных деформаций пузыря важны:
- здоровый образ жизни;
- правильное питание (особенно важен режим и исключение жареных и жирных блюд, фаст-фуда);
- достаточная физическая активность (она предупреждает застой желчи и камнеобразование);
- нормализация веса;
- периодические осмотры у врача с выполнением УЗИ и биохимических анализов (печеночные пробы, липидный обмен).
При уже выявленной патологии желчного пузыря важно не допустить осложнений в виде застоя желчи, воспаления и камнеобразования. Помогут в этом диета, правильный режим питания, желчегонные препараты и фитотерапия курсами.
Последствия перегиба желчного пузыря и осложнения
Последствия загиба желчного пузыря заключаются в:
- Нарушении оттока желчи разной степени выраженности и развитии в связи с этим функциональных расстройств (дискинезии разного вида), именно они проявляются клинически в виде различных нарушений пищеварения.
- Воспалительных изменениях в стенке пузыря.
- Возможном появлении лямблиоза.
- Хронических заболеваний кишечника.
- Образовании конкрементов (желчекаменная болезнь) в виду застоя желчи.
Осложнением перегиба пузыря может быть гнойное воспаление (эмпиема желчного пузыря), некроз и разрыв с развитием перитонита.
Прогноз
При данной патологии прогноз для жизни благоприятный, при условии, что больной будет выполнять рекомендации по питанию, образу жизни. Больной должен знать о возможности осложнений и стараться не допустить их.
Список источников
- Вахрушев, Я.М. Функциональное состояние печени и желчевыводящих путей у больных с деформацией желчного пузыря // Гепатология. – 2003. – № 3. – С. 4–6.
- Кузнецов И.С., Слобожанин М.И., Кирьянов Н.А., Чернов А.И., Сапегин А.В. Аномалии желчевыводящих путей как скрытые факторы риска в билиарной хирургии //Клиническая хирургия. -1990.-№9.-С.62.
- Баранская Е. К, Юрьева Е. Ю., Лемина Т. Л., Ивашкин В. Т. Диагностика и возможности коррекции функциональной патологии билиарного тракта // Клинические перспективы гастроэнтерологии, гепатологии. 2007; 2: 5–8.
- Ильченко А. А. Болезни желчного пузыря и желчных путей. Рук-во для врачей. М.: МИА, 2011.
- Вишневская В. В., Лоранская И. Д. Изучение моторной функции желчевыделительной системы и гастродуоденалъной зоны при патологии билиарного тракта // Рус. мед. журн. 2005; т. 1–7.





 Гепабене
Гепабене Галстена
Галстена














Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...