Буллезный эпидермолиз
Общие сведения
Буллезный эпидермолиз (сокр. БЭ) – это понятие объединяющее целую группу редких наследственных болезней, имеющих генетическую и клиническую гетерогенность. Чаще всего патологические процессы происходят в кератиноцитах и приводят к образованию пузырей с доброкачественным течением, возникновению эрозивных участков кожи и слизистых оболочек, повышенной ранимости и чувствительности кожных покровов к любым незначительным механическим травмам, развитию «механобуллезной болезни», которая еще называется синдром Бабочки. Встречаемость разных видов пузырчатки – всего 1 случай на 30-100 тыс. человек.
Ввел понятие буллезного эпидермолиза немецкий дерматолог Генрих Кёбнер еще в 1886 г., хотя подобные случаи кожных заболеваний встречались и ранее.
Продолжительность жизни при буллезном эпидермолизе
Несмотря на стремительное развитие всемирной медицины продолжительность жизни у пациентов с врожденным эпидермолизом – «детей-бабочек» чаще всего не высокая. Все зависит от подтипа заболевания, глубины и обширности патологических поражений. Простой буллезный эмидермолиз при правильном уходе и комплексной терапии протекает легче, с возрастом минимизируется количество пузырей и прогноз для таких пациентов благоприятный. Другие типы генодерматозной болезни, особенно при присоединении инфекций, чаще всего стафилококковой или стрептококковой, при развитии системных осложнений и сепсиса чаще всего приводят к летальному исходу в ранние годы жизни детей.
Патогенез
Патология выявляется с рождения – на коже имеются пузырчатые образования с серологическим содержимым, которые при вскрытии примерно через 2-3 дня оставляют долго незаживающие эрозии, чаще всего приводящие к развитию атрофичной рубцовой ткани, гипер- либо гипокератоза, повторному развитию пузырей. Известны случаи манифестации болезни и в более позднем возрасте – в младенчестве, раннем детстве и даже юношестве.
Поражение кожи — возникновение язв и пузырей вызывают любые механические воздействия, поэтому больше всего страдают участки с наиболее частым трением – подмышки и различные складки, места прилегания одежды и лямок.
В основе патологии лежат мутации генов, кодирующих белки различных слоев кожи – базальных мембран, дермы. При этом происходит нарушение баланса в системе ферментов и ингибиторов, белки становятся объектом атаки защитных систем организма – ферментативного цитолиза, вызывающего отек цитоплазмы, разрыв клеточных оболочек и как следствие — нарушений межклеточных связей, структуры эпидермиса с образованием внутри- либо субэпидермальных булл и везикул.
Классификация
Изучая на ультраструктурном уровне морфологию кожи (количество, виды таких структур кожи как нити кератина, десмосомы, гемидесмосомы, якорные нити, якорные волокна и пр.) и локализацию пузырчатых образований в слоях эпидермиса. Выделяют три основных типа механобуллезного эпидермолиза, которые подразделяются на более чем 30 подтипов в зависимости от фенотипических и генетических особенностей больных, а также типа наследования:
- Простой тип (эпидермолитический согласно классификации Пирсона 1962 г.) – наиболее распространненный, встречается в 75% случаев и характеризуется образованием пузырей в верхних слоях эпидермиса на коже стоп, кистей рук, в тяжелых случаях – всего тела. Разделен на 2 основных подтипа супрабазальный, при котором белками-мишенями становится плакофилин-1, десмоплактин и пр., а также базальный подтип, вызывающий изменения структуры альфа-6/бета-4 –интегрина, причем кожные нарушения могут быть локализованными, генерализованными (пузыри возникают группами) и в виде пятнистой пигментации. Наиболее часто встречающимися клиническими формами является летальный акантолитический, поверхностный, с мышечной дистрофией, с атрезией привратника, огнасский, мигрирующий кольцевидный и т.д.
- Пограничный тип (люцидолитический) ведет к формированию пузырей в области светлой пластинки базальной мембраны и встречается в форме подтипа Херлитца, нарушающего строение ламининов 332 и 5, а также других подтипов вовлекающих в патогенез не только ламинины, но и коллаген XVII типа и α альфа-6/бета-4 –интегрин. Кроме того, выделяют клиническую форму инверсионную, с поздним началом, в виде ларинго-онихо-кутанного синдрома.
- Дистрофический тип (дермолитический) – поражает верхнюю часть сосочкового слоя толщи дермы, который бывает доминантного и рецессивного подтипа и развивается за счет нарушения структуры коллагена четвертого типа. Он бывает генерализованным, периферическим, претибиальным, центрипетальным, пруригинозным, поражающий только ногти, инверсным.
- Отдельной формой, наиболее редкой и малоизученной считается синдром Киндлера, так как пузыри могут образовываться в разных слоях эпидермиса и вызвано это нарушением структуры белков – киндлинов-1. Они выявляются сразу при рождении ребенка, чаще всего на кожных покровах рук и ног. В последствие может наблюдаться возникновение дистрофических изменений ногтей, развитие кариеса, пародонтита, различных заболеваний ротовой полости, ЖКТ, оболочек глаз, мочеполовой системы. С возрастом количество новообразующихся пузырей сокращается, но кожа все равно остается тонкой, легко ранимой, чувствительной, капиллярная сетка располагается слишком близко к поверхности эпидермиса.
Причины буллезного эпидермолиза
Основные причины возникновения патологии — мутации более чем в 10 генах, отвечающих за кодирование белков различных слоев кожи, чаще всего в 75% — это гены KRT5 и 14, LAMC2, LAMA3, LAMB3, COL17A1. Как указывает онлайн-ресурс Википедия почти для каждого из установленных подтипов БЭ удалось выявить мутации в определённых генах, среди них чаще всего встречаются:
- миссенс точечные мутации;
- нонсенс точечные мутации;
- делеции и инсерции – потери и соответственно вставки участков хромосом;
- мутации сдвига рамки считывания;
- сплайсинг.
Тип наследования буллезного эпидермолиза встречается как аутосомно-рецессивный (наиболее часто), аутосомно-доминантный, так и однородительская дисомия, и соматический мозаицизм.
Факторы, провоцирующие врожденный буллезный эпидермолиз
Врожденный синдром Бабочки может развиться даже у здоровых родителей, не несущих мутированные гены. Спонтанные мутации возникают внутриутробно и причиной тому становится:
- вредные привычки беременной женщины – курение, злоупотребление алкоголем;
- хаотичный прием лекарственных препаратов и прочие тератогенные факторы.
Симптомы
Симптоматика буллезного эпидермолиза связана с нарушением структуры кератиноцитов и проявляется в виде:
- жжения, боли в местах поражений и облегчения при опорожнении пузырей;
- зуда во время заживления вскрывшихся пузырей – отслоения подсохшей крышки везикулы, что в дальнейшем может вызвать шелушение и пигменатцию;
- развития участков кожи с эрозией;
- повышения чувствительности и ранимости кожных покровов к любым механическим повреждениям;
- спонтанного возникновения напряженных пузырей, содержащих прозрачную бесцветную жидкость или геморрагическое содержимое.
Патология обычно обнаруживается сразу при рождении, ведь тонкая и «ломкая» кожа легко травмируется даже от прохождения по родовым путям. При этом кожные поражения имеют разную степень тяжести и распространенности даже в пределах семьи. Множественные распространенные пузыри могут вызвать смерть новорожденного, особенно при присоединении вторичной инфекции. Обострения обычно припадают на летнее – теплое время года, с возрастом распространенность пузырей минимизируется.
Дополнительные симптомы простого БЭ
Простые эпидермолитические поражения обычно возникают на кистях рук и на стопах либо могут покрывать всё тело. Кроме того может наблюдаться:
- развитие ладонно-подошвенного гиперкератоза распространённого или сливного вида;
- дистрофические изменения ногтевых пластинок;
- стеноз гортани;
- милии;
- гипер- либо гипопигментация;
- задержка роста.
Заживление пузырей чаще всего происходит без рубцевания, иногда даже напоминает простой герпес, но при этом очень высока вероятность рецидивов.
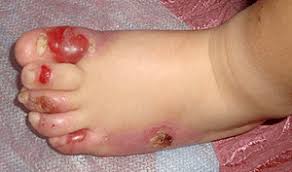
Простой буллезный эпидермолиз
Особенности течения пограничного БЭ
Этот тип отличается развитием патогномоничного симптома – возникновения участков обильной грануляционной ткани на различных частях тела (как на фото буллезного эпидермолиза пограничного типа), например, локализованной симметрично вокруг рта, в средней части лица, вокруг носа, на верхней части спины, в подмышечных впадинах или ногтевых валиках. Патология может привести к ониходистрофии и даже полной утрате ногтевых пластинок, большому количеству милий, серьёзных рубцов на теле, в том числе рубцовой алопеции, корок на коже, язв в ротовой полости, гипоплазии эмали и тяжелому кариесу зубов. Среди возможных системных осложнений обычно выявляют полиэтиологическую анемию, задержку роста, эрозии, кожные везикулярные высыпания и отслоение, стриктуры в желудочно-кишечном тракте. Риск их развития повышается в зависимости от площади, степени деструктивности и глубины кожных поражений.
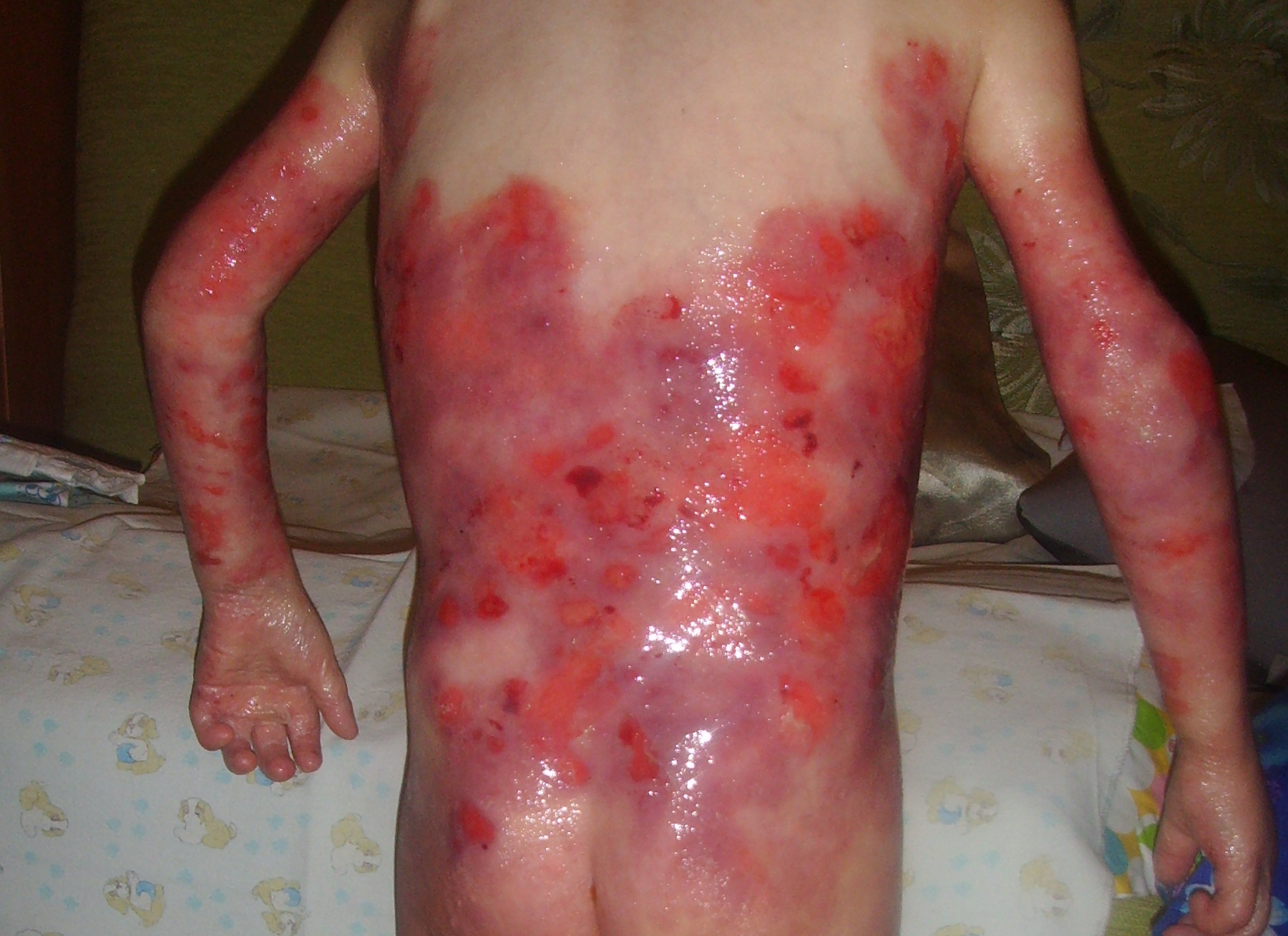
Пограничнй буллезный эпидермолиз
Пограничный буллезный эпидермолиз характеризуется крайне высокой смертностью преимущественно в первые годы жизни, вызванной прекращением прибавки в весе, сепсисом, пневмонией или обструкцией трахеи и гортани.
Внекожные проявления дистрофического БЭ
Помимо генерализованных кожных поражений — рецидивирующего образования пузырей, эрозий, милий, атрофического рубцевания и утраты ногтей «синдром Бабочки» вызывает:
- нарушения работы желудочно-кишечного тракта;
- поражение мочеполового тракта и внешних глазных оболочек;
- хроническую анемию;
- остеопороз;
- задержку роста;
- уплотнение, дистрофию и даже утрату ногтевых пластинок;
- контрактуры различных суставов конечностей – локтевых, коленных, лучезапястных, плюсне-предплюсневых, плюснефаланговых и т.д.;
- повышенный риск развития новообразований, к примеру, агрессивной плоскоклеточной карциномы.
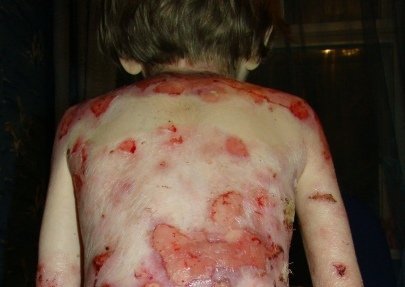
Дистрофический буллезный эпидермолиз
Анализы и диагностика
Наибольшее значение в постановке диагноза играет биопсия — исследование образцов кожи при помощи трансмиссионных электронных микроскопов, позволяющих осуществить визуализацию и провести полуколичественный анализ различных структур эпидермиса. Благодаря доступности моноклональных и поликлональных антител против белков разных слоев эпидермиса, участвующих в патогенезе буллезного эпидермолиза на сегодняшний день всю большую популярность завоёвывают иммуногистологические методы.
Иммуногистохимический метод исследования и метод непрямой иммунофлюорисценции позволяют определить состояние экспрессии структурных белков с наследственными дефектами в клетках кожи — кератиноцитах и базальных мембранах (основы эпителия, выполняющей барьерную и трофическую функцию), а также схему распределения протеидов в ранее образованных или искусственно спровоцированных пузырях, в том числе — их глубину локализации.
Благодаря современным методам ДНК-диагностики удается быстро классифицировать разновидность патологии, выявить структурные белки, подвергшиеся мутации и составить клинический прогноз. Инновационный метод генетического анализа – прямое секвенирование дает возможность выявить мутации, их тип и локализацию, достоверно подтвердить диагноз.
Помимо этого важную роль играет сбор семейного анамнеза и истории болезни пациента, комплексное обследование всего организма, проведение лабораторных анализов.
Лечение буллезного эпидермолиза
Наиболее эффективным и распространённым на сегодняшний день считается превентивное и симптоматическое лечение, так как радикальной терапии для излечения любого из подтипов БЭ до сих пор разработано не было, хотя точно поставленный диагноз дает возможность существенно повысить качество жизни и снизить вероятность рецидивов.
Наиболее перспективными считаются направления лечения, способные препятствовать образованию или заменять белки кожи неправильной структуры:
- введение белков в организм – протеиновая терапия;
- ведение клеток со здоровыми генами, кодирующими мутированные кожные белки – клеточная терапия;
- генная инженерия, дающая возможность вводить в организм гены, которые заменят имеющиеся мутировавшие;
- использование собственных или донорских стволовых клеток.
Комплексная терапия обычно состоит из таких составляющих как:
- ранозаживляющее лечение с применением Солкосерила, Актовегина, Бепантена, Пантенола и пр.;
- обработка инфицированных участков кожи мазей с антибиотиками, антимикробными составляющими – Дермазином, Левосином, Левомеколем, Фастином, однако более практичным считается изпользование аэрозолей – Олазоля, Гипозоля, Легразоля, Левовинизоля и т.д.;
- трансплантация бионической кожи или донорской от близких родственников;
- использование препаратов, ингибирующих синтез или активность коллагеназы, в том числе ретиноидов, Фенитоина, Эритромицина, высоких доз витамина Е;
- в целях предупреждения риска инфицирования проводят облучение пораженных участков кожи при помощи ультрафиолетовых ламп в субэритемных дозах;
- сведение до минимума травматизации кожных покровов – использования одежды и пеленок без швов, резинок, сделанных из натуральных гипоаллергенных мягких тканей;
- назначение препаратов – антибиотических, противогрибковых и пр. при выявлении присоединении вторичной инфекции;
- полоскание рта отварами ромашки, календулы, зверобоя, шалфея, коры дуба, корневищ змеевика;
- при выраженной анемии проводят переливание эритроцитарной массы, альбуминов, плазмы;
- общеукрепляющая терапия может быть дополнена анаболическими средствами, поливитаминными комплексами, диетой;
- может быть назначена поддерживающая психотерапия и антидепрессанты.
Доктора
Лекарства
Наиболее эффективными на сегодняшний день являются препараты, способные блокировать процессы кодирования белков с нарушенной структурой.
Кроме того, в тяжелых случаях назначают антигистаминные препараты, а также:
- при сильном зуде могут быть назначены седативные средства;
- благодаря глюкокортикоидам, к примеру, Преднизолона удается снять воспаление и неприятные ощущения;
- для купирования болевого синдрома назначают анальгетики;
- использование противошоковых препаратов;
- пациент может быть введен в индуцированную медикаментозную кому.
Процедуры и операции
При механобуллезном эпидермолизе очень важны гигиенические процедуры по обработке пузырей, ран, язвенных и эрозивных изменений кожи, так как это повышает вероятность и скорость заживления и зарастания, не дает распространяться очагу поражения. Для этого следует использовать из особого материала не прилипающие повязки и бинты, у которых не вылазят волокна и не травмируют тонкую нежную кожу «человека-бабочки». Сначала рекомендовано произвести асептическое вскрытие пузырей или их опорожнение, затем обработать их крышки антисептическим средством и наложить слой гелиомициновой мази, Коласпона, Альгикола либо Дигиспона.
Кожные покровы нужно ежедневно ожиривать – наносить негустые мази и кремы на водно-эмульсионной основе, содержащие ретинол с пальмитатом, растительные масла, мочевину, к примеру, Радевит.
Наиболее приятными процедурами являются ванны с травами, обладающими вяжущим и противовоспалительным действием.
У детей
Детей с диагнозом буллезный эпидермолиз называют бабочками, потому что их кожа настолько ранимая, нежная и незащищенная как крылья этих насекомых.
Главным способом уберечь свое будущее чадо от этого диагноза является ответственное планирование семьи и генетическое обследования. Не стоит забывать о важности скрининга, способного выявить отклонения в развитии плода. Например, важно пройти пренатальную диагностику простой пузырчатки, которую можно обнаружить на II триместре беременности по высокому содержанию фетопротеина в сыворотке крови.
Диета при буллезном эпидермолизе

Диета 15 стол
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1600-1800 рублей в неделю
Вне зависимости от возраста больного и типа патологии лечебная диета должна полностью компенсировать потери белков, солей, жидкости, которые вызваны патологическими изменениями внешних покровов и внутренних систем. Если речь идет о детях грудного возраста, то наиболее рекомендованным является материнское молоко, дополненное докормом белковой пищей – не менее 20%. Питание должно быть дробным, механически, термически и химически щадящее, есть следует маленькими порциями. С возрастом в рацион должны быть введены:
- некислые фруктовые соки и пюре;
- нерафинированное растительное масло добавлять в завтрак для облегчения дефекации и насыщения полезными жирами;
- овощи богатые растительной клетчаткой, например, капуста, кабачки, сухофрукты, свекла, которые лучше употреблять перетертыми и отварными.
Под строгий запрет попадает карамель и леденцы, сладости, печенье, спиртные напитки, острые и пряные блюда – любую еду, которая может спровоцировать образование буллезных поражений в пищеводе и других отделах ЖКТ.
Список источников
- Иванов О.Л. Кожные и венерические болезни. М.: Медицина, 2006. -С. 61-63.
- Юсупова Л. А., Юнусова Е. И., Гараева З. Ш., Мавлютова Г. И., Морозова. М. А. Современные особенности клиники, диагностики и терапии больных буллезным эпидермолизом. № 1. С. 71.






 Актовегин
Актовегин Бепантен
Бепантен Пантенол
Пантенол Дермазин
Дермазин Левосин
Левосин Левомеколь
Левомеколь Олазоль
Олазоль Фенитоин
Фенитоин Эритромицин
Эритромицин Преднизолон
Преднизолон Радевит
Радевит















Последние комментарии
вера: Сыну было 4 мес, путал день с ночью, укачивала часами, решила попробовать Дормикинд ...
Сергей: Здраствуйте! Подскажите где можно достать этот препарат Денебол гель?
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.