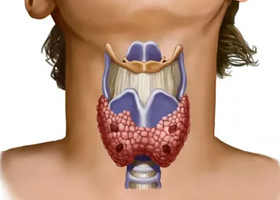
Узлы в щитовидной железе
Общие сведения
Патология щитовидной железы занимает лидирующее место среди всей эндокринной патологии. Узловые поражения наиболее широко распространены — при УЗИ 90% узлов выявляются случайно. Узловые образования могут быть проявлением различной патологии. Если обнаружен узел, опасно ли это? Узлы на щитовидке могут быть при узловом коллоидном зобе, многоузловом зобе, доброкачественных опухолях (аденома). Чем опасны узлы в щитовидной железе? Прежде всего тем, что эти образования могут быть и злокачественные, правда, таковыми являются только 5-7%. Поскольку нет на 100% достоверного метода диагностики, все узловые образования нужно рассматривать как потенциальный онкологический процесс и прежде всего, исключить его. В этом и состоит клиническая значимость узлов и необходимость постоянного контроля.
К счастью, в большинстве случаев у пациентов выявляется узловой коллоидный зоб, который является неопухолевым заболеванием. В структуре узловых образований коллоидный зоб составляет 85-90%. Опасны ли эти узлы? Нет, угрозы жизни они не представляют, но при их значительном увеличении и нарушении функции железы ухудшается самочувствие пациента и снижается качество жизни, что является показанием к операции.
Патогенез
Образование узлового зоба связано с недостатком йода. При йодном дефиците железа постоянно стимулируется тиреотропным гормоном и местными ростовыми факторами, которые вызывают увеличение и разрастание фолликулов. Так формируется диффузный нетоксический зоб. Если дефицит йода продолжается многие годы, стимуляция железы становится хронической и некоторые фолликулы и другие клетки приобретают выраженную пролиферативную активность. Обычно это очаговые скопления тиреоцитов с высокой чувствительностью к стимуляции. Эти активно пролиферирующие клетки образуют «узлы» — участки ткани, которые отличаются от окружающей ткани. Иногда часть узлов начинают функционировать автономно, не подчиняясь действию тиреотропного гормона. Через время автономные тиреоциты снижают уровень тиреотропного гормона и повышается уровень Т3 и Т4 (у больного развивается тиреотоксикоз). Процесс развития функциональной автономии происходит длительно, поэтому тиреотоксикоз начинает проявляться после 50 лет.
Классификация
Как мы выяснили понятие «узловой зоб» является собирательным и объединяет любые очаговые поражения органа, которые имеют различные патоморфологические характеристики (отличны по строению):
- коллоидные узлы (встречаются в 85-90%);
- доброкачественные (составляют 10–15%);
- злокачественные (до 5%);
- кисты (простая, кистоаденоматоз, поликистоз).
Равномерное увеличение железы — это диффузный зоб, а наличие узлов расценивается как узловой зоб. При выявлении любого узла при нормальных размерах железы ставится диагноз «зоб I степени» У женщин эта патология развивается в 4-5 раз чаще, и в основном в периоды полового созревания и беременности, когда потребность в гормонах повышается. Узловой зоб встречается как самостоятельная патология или сочетается с аутоиммунным тиреоидитом, простым нетоксическим или диффузным эндемическим зобом.
Частым заболеванием, при котором образуются узлы, является коллоидный пролиферирующий зоб. Основной причиной появления его является дефицит йода. Фолликул — это функциональная единица железы, в просвете их содержится секрет — коллоид (отсюда происходит название заболевания). Коллоидный узел (это морфологическое заключение) образуется при разрастании и увеличении фолликулов, которые стремятся увеличить выработку гормонов. Узел редко бывает одиночным, чаще всего их много, и они появляются в разных участках железы. В таких случаях применяется термин многоузловой зоб (при обнаружении более двух узловых образований). Нельзя сказать, что узел правой доли встречается чаще — такой закономерности нет. Но достоверно точно то, что у женщин в 4-5 раз чаще отмечаются узловые образования. Большая часть коллоидных узлов имеет небольшой размер и если функция железы не нарушена, то угрозы для человека они не представляют. Поэтому в большинстве случаев при узловом и даже многоузловом пролиферирующем зобе не обязательно медикаментозное (тем более хирургическое) лечение. Такие пациенты должны наблюдаться у эндокринолога, прежде всего из-за того, что узлы могут увеличиваться, имеется риск появления функциональной автономии узла и развития тиреотоксикоза.
Особое значение придается «подозрительным» узлам, которые могут быть злокачественные. Риск злокачественного новообразования одинаков при одиночном узле и при множественных. Специальное обследование необходимо при выявлении узлов более 1 см, при наличии некоторых признаков, поскольку они могут злокачественными. Для определения риска злокачественности на основе УЗИ признаков создана классификация TI-RADS. В ней описано 10 моделей узловых образований, которые объединены в отдельные группы по риску злокачественности. Группы 3, 4, 5 являются показанием к выполнению биопсии.
Причины
Развитие узловой патологии связано со многими факторами:
- Йодная недостаточность. При тяжелом дефиците йода сначала развивается диффузный зоб, а затем узловой.
- Если проблема не устраняется, узлы в дальнейшем начинают автономно функционировать.
- Недостаточность селена. Опасны недостаточность йода и селена, возникшие одновременно, поскольку эти элементы ключевые в регуляции функции гормонов.
- Отягощенная наследственность (генетические дефекты синтеза гормонов щитовидной железы).
- Инсулинорезистентность при ожирении.
- Зобогенные факторы продуктов питания (флавоноиды и тиоцианаты). Крестоцветные растения (капуста, брюссельская, цветная, брокколи, репа, хрен, кресс, рапс), а также сладкий картофель и кукуруза содержат тиоцианаты и изотиоцианаты. Наиболее зобогенные компоненты содержатся в отрубях проса.
- Аутоиммунная патология железы.
- Неблагоприятная экологическая обстановка (загрязнение почвы и воды хлорсодержащими органическими веществами, пестицидами, инсектициды и гербицидами).
- Стрессовые ситуации.
- Нездоровый образ жизни.
Все эти факторы (часто в комбинации) вызывают изменения в тиреоцитах, что ведет к образованию узлов. Риск злокачественных образований органа повышается при облучении шеи и головы, общем облучении, а также злокачественных образованиях у близких родственников.
Симптомы
Большинство узловых образований протекает бессимптомно, но, если симптомы отсутствуют это не исключает злокачественности. При достижении определённых размеров, симптомы при узлах щитовидной железы в разных комбинациях включают:
- дискомфорт в области шеи;
удушье;
кашель;
першение в горле;
нарушения глотания;
осиплость голоса;
увеличение размеров железы и деформация шеи;
нарушения функции (гипотиреоз или тиреотоксикоз).
Нужно отметить, что только при больших размерах сдавливается трахея и пищевод, расширяются вены легких и средостения, появляется кровоизлияние в узел. Большинство пациентов, у которых определены узлы в щитовидной железе, находятся в эутиреоидном состоянии. Однако, с прогрессированием заболевания, или при поступлении дополнительного йода может увеличиться выработка гормонов автономными образованиями. В таком случае у пациента развивается тиреотоксикоз.
Анализы и диагностика
Если врач при осмотре пациента обнаружил узел на щитовидке (руками можно определить значимые узлы), он обязательно назначит дополнительные обследования, поскольку основная задача — дифференцировать добро- и злокачественные образования. Пальпация шеи — неточный метод для определения размеров, кроме того, необходимо определить функцию железы.
Гормоны щитовидной железы позволяют исследовать ее функцию. Определяют уровень тиреотропного гормона, Т3, Т4 и кальцитонина. Гормоны в норме имеют следующие значения: Т4 — 62-141 нмоль/л, Т3 — 1,17-2,18 нмоль/л, тиреотропный гормон — 0,4-4 (старше 60 лет верхняя граница нормы составляет 7,8). У больных с тиреотоксикозом повышены T4, T3, а ТТГ очень снижен или ТТГ не определяется. Повышенный уровень кальцитонина говорит о медуллярном раке железы. Норма у женщин – не выше 5 пг/мл, а у мужчин до 18 пг/мл.
УЗИ железы. Это широко применяемый метод, который информативен в отношении контуров, размеров, структуры железы в целом и образований. Также этот метод позволяет дифференцировать очаговые поражения и заподозрить злокачественный процесс.
Часто задают вопрос: какие размеры узлов на щитовидной железе рассматриваются как норма? В ткани щитовидной железы в норме не должно быть узлов — это железистый орган однородный по структуре. Ткань железы составляют фолликулы размером 300 мкм, если они увеличиваются, то рассматривать образование, размер которого 1-2 мм как узел, нельзя.
Второй вопрос — об эхогенности образований. Узлы могут иметь разную эхогенность, то есть способность отражать или не отражать ультразвук. Это зависит от плотности образования:
- гиперэхогенный — плотный узел, который хорошо отражает ультразвуковые волны;
- изоэхогенный узел — что это такое, это означает, что эхогенность узла и ткани, а соответственно и плотность, одинаковы;
- гипоэхогенный — образование, не отражающее или плохо отражающее ультразвуковые волны, поскольку плотность его низкая.
Появление узла до 1 см с четкими границами, имеющего повышенную эхогенность или изоэхогенные, ровные контуры, кальцинированные («яичная скорлупа») не являются опасным, и биопсия не проводится. Тем не менее, больных предупреждают о необходимости регулярного (раз в год) проведения УЗИ-контроля.
Доброкачественными являются:
- коллоидные узлы;
- изоэхогенные узлы;
- простые кисты;
- изолированные макрокальцинаты.
Узел более 1 см при наличии других признаков злокачественности рассматривается как злокачественный и больному делают биопсию. К факторам риска (подозрительным признакам), кроме размера, относятся:
- гипоэхогенность и различная эхогенность в одном узле;
- нечеткие контуры,
- неоднородная структура;
- неправильная форма;
- отсутствие ободка «Halo»;
- микрокальцинаты в узле;
- быстрый рост;
- повышенная васкуляризация (развитые сосуды в узле) и извилистость сосудов;
- увеличение лимфоузлов.
Современные аппараты УЗИ позволяют посмотреть и оценить кровоток. Отсутствие кровотока в узле — положительный признак. Онконастораживающим признаком является перинодулярный кровоток (кровоток в области образования), особенно если он усилен. При усиленном кровотоке подозревают рак или фолликулярную аденому. При наличии этого признака больному делают биопсию образования.
Коллоидные узлы имеют округлую/овальную форму, четкие контуры и гипоэхогенный ободок «хало» вокруг узла. Размеры варьируют от миллиметров до сантиметров. Коллоидные узлы плохо васкуляризированы. Фолликулярная аденома часто имеет активный кровоток, ободок и имеет однородную структуру. На основании заключения УЗИ, симптомов и лабораторных данных врач принимает решение о необходимости биопсии узла и измененных лимфоузлов.
Тонкоигольная биопсия узлов щитовидной железы — это метод забора материала. Тонкоигольная биопсия выполняется под контролем УЗИ и от этого метода исследования зависит лечение пациента. Тем не менее, есть и недостатки этого метода. На начальном этапе злокачественные изменения в узле отмечаются на ограниченных участках, поэтому результаты биопсии одного узла из разных мест имеют противоположные результаты. Не всегда можно получить клетки в достаточном количестве. В 15-30% случаев биопсия не помогает отличить доброкачественные и злокачественные опухоли. Но в большинстве случае УЗИ в сочетании с пункционной биопсией — это достоверные методы диагностики.
Радиоизотопное сканирование. Этот метод не дает заключении о морфологии узла, но необходим для установления функциональной автономии. Узловые образования по-разному накапливают изотоп.
Лечение узлов в щитовидной железе
Что делать, если у вас обнаружены узловые образования в железе? Как было сказано выше, они могут быть при различных заболеваниях, поэтому чтобы вылечить узлы в щитовидной железе нужно проверить ее функцию и точно установить диагноз. Выбор тактики зависит от многих факторов, но главный — морфология узла (доброкачественное образование или злокачественное). В зависимости от результатов могут быть следующие варианты:
- Наблюдение, если функция железы не нарушена и жалоб нет.
- Медикаментозное лечение (гормоны щитовидной железы, симптоматическое лечение).
- Лечение радиоактивным йодом.
- Хирургическое удаление.
- Альтернативные методы.
Целью медикаментозного лечения является уменьшение размеров образований и нормализация функции железы. Основные направления консервативного лечения — компенсация недостатка йода и назначение тиреоидных гормонов (Эутирокс, L-Троксин).
Прием левотироксина определенной дозе подавляет уровень ТТГ до состояния ниже нормы (супрессия), приводит к уменьшению узлов у больных, проживающих в районах легкого дефицита йода.
Эффективность препаратов йода при узлах значительно ниже, чем левотироксина, поэтому последний считается препаратом выбора. Длительность лечения левотироксином не более года, а доза меньше 75-100 мкг в день. Более длительное лечение тиреоидными гормонами показано при гипотиреозе или росте узла после отмены препарата. При моментальной отмене этого гормона может появиться синдром отмены и узел может начать расти. Поэтому доза должна медленно снижаться.
Назначают тиреоидные препараты дифференцированно: они показаны при ТТГ не ниже 1 мЕД/мл. При небольших узлах с незначительным темпом роста и при отсутствии нарушений функции железы, тиреоидные гормоны не назначают. Показан только прием Йодомарина в физиологической норме (от 100 до 150 мкг ежедневно) и наблюдение. Супрессивную терапию также не назначают пожилым и больным с сердечно-сосудистыми заболеваниями. Положительный эффект, если останавливается роста узла или он уменьшается. Контрольное УЗИ делают один раз в полгода. Если эффект отсутствует, нет смысла применять Л-тироксин больше полугода. Если узел не растет или уменьшился, показано наблюдение.
При эутиреоидном коллоидном зобе не рекомендуется супрессивная терапия. При тиреотоксикозе добиваются эутиреоидного состояния — уровень гормонов нормализуют тиреостатиками (Тирозол). Если развивается функциональная автономия узла, то достичь ремиссии тиреотоксикоза не удается — после отмены Тирозола он развивается снова. Поэтому при функциональной автономии узел удаляют, также возможна его деструкция радиоактивным йодом-131 (радиойодотерапия).
При коллоидном зобе до приема йода и гормонов исключают функциональную автономию, поскольку клинически она себя не проявляет, а уровни гормонов и ТТГ в норме. Больным проводят сцинтиграфию железы (радиоизотопное сканирование), при котором выявляются участки, поглощающие изотопы (так называемые «горячие» узлы).
Патология щитовидной железы очень часто встречается у женщин в постменопаузе. Ни наличие узлов, ни нарушение функции железы не являются противопоказанием к назначению заместительной терапии эстрогенами, поскольку она не оказывает отрицательного действия на железу. Если узлы щитовидной железы у женщин сопровождаются нарушением функции в виде тиреотоксикоза легкой и средней тяжести, то эстрогенные препараты назначаются, но только при достижении эутиреоза. Также эстрогены назначают после операции тиреотоксического зоба. Заместительная терапия эстрогенами повышает минеральную плотность кости, что актуально при патологии ЩЖ.
Лечение без операции
При доброкачественных образованиях альтернативным методом лечения является терапия радиоактивным йодом. Этот метод может применяться при высоком риске операции из-за локализации узла (риск повреждения гортанного нерва и другие). Лечение радиоактивным йодом при функциональной автономии считается методом выбора. Клетки железы избирательно поглощают йод и его концентрация в этом органе в несколько раз больше, чем в крови. Радиоактивный йод накапливается в фолликулярном эпителии и потом секретируется несколько дней и разрушают ткань железы. В зависимости от дозы можно уменьшить продукцию гормонов или разрушить ткань.
К альтернативным методам также относятся:
- склеротерапия этанолом (проводится пункцией через кожу, применяется при кистозных и смешанных узлах).
- лазерная деструкция (или абляция);
- радиочастотная абляция.
В некоторых случаях эти варианты рассматриваются только при доброкачественных узлах, которые подтверждены гистологически. Чрескожную инъекцию спирта не проводят при одиночных образованиях больше 16 мм и при многоузловом зобе. Лазерное излучение подается в узел через оптическое волокно, оно разрушает ткань и возникает некроз, в последствии на этом месте образуется соединительная ткань. Процедура проводится под анестезией. Продолжительность абляции лазером, в зависимости от размера образования, может составлять 10-30 минут. Безопасность и точность операции контролируется ультразвуковым аппаратом.
Могут ли исчезнуть узлы? Случаи самостоятельного их рассасывания встречаются. Доброкачественные образования могут исчезнуть на начальной стадии при размере 5-6 мм. Но чаще всего это происходит при лечении. Уменьшиться в размере или рассосаться полностью узловые образования могут при проведении лечения (препараты йода и L-тироксин).
При доброкачественных образованиях в дополнение к медикаментозному лечению возможно проводить лечение народными средствами. Просматривая отзывы пациентов, можно сделать вывод, что самым распространённым средством при данной патологии является спиртовая вытяжка перепонок грецких орехов. Перегородки грецких орехов богаты йодом именно этим и объясняется их лечебный эффект. Также полезно включать рацион продукты с высоким содержанием йода: морская капуста, треска, креветки, тунец, кальмары. Помните, что народное лечение не исключает регулярного посещения эндокринолога с целью обследования и динамического наблюдения за состоянием образования в железе.
Доктора
Лекарства
- Препараты гормонов щитовидной железы: L-тироксин, Эутирокс.
- Препараты йода: Йодомарин, Калия йодид, Микройодид, Йод Витрум, Йод Актив.
Процедуры и операции
Когда нужна операция? Этот вопрос решается индивидуально и установлены следующие показания к оперативному лечению:
- Злокачественные новообразования.
- Подозрение на рак.
- Фолликулярная опухоль, если при цитологическом исследовании невозможно точно установить фолликулярную аденому или фолликулярную аденокарциному.
- Автономное функционирование узла с тиреотоксикозом.
- Многоузловой токсический зоб.
- Загрудинный зоб.
- Узлы более 2 см.
- Отсутствие эффекта от консервативного лечения в течение 6 месяцев.
- Синдром сдавления трахеи.
- Косметический дефект, который влияет на качество жизни.
Объем операции зависит от многих факторов. Обычной операцией при солитарном узле является гемитиреоидэктомия (удаление той половины железы, в которой обнаружено образование). При доброкачественных образованиях меньше 1 см делают резекцию железы. При изменениях в обеих долях не оправдана органосохраняющая операция. Удаление только узла при коллоидном зобе не влияет в дальнейшем на функцию. Препараты йода назначаются для профилактики рецидива. При субтотальной резекции с двух сторон всегда развивается гипотиреоз, поэтому больным назначается заместительное лечение гормонами (L-тироксин). Доза подбирается индивидуально в соответствии с уровнем тиреотропного гормона (он не должен повышаться). Заместительная терапия назначается пожизненно.
Диета

Диета при зобе щитовидной железы
- Эффективность: лечебный эффект через 21 день
- Сроки: постоянно
- Стоимость продуктов: 1700-1800 руб. в неделю

Диета после удаления щитовидной железы
- Эффективность: лечебный эффект через 3 недели
- Сроки: постоянно
- Стоимость продуктов: 1500-1600 рублей в неделю

Диета при заболевании щитовидной железы
- Эффективность: лечебный эффект через месяц
- Сроки: постоянно
- Стоимость продуктов: 1600-1700 рублей в неделю
Питание должно быть сбалансированным и содержать достаточное количества белка (мясо, рыба, яйца, творог, молочная продукция, сыр). В питание больных с коллоидным зобом нужно включать продукты, богатые йодом (морская капуста, кальмары, треска, креветки, тунец) и селеном (отруби пшеничные и овсяные, семечки, горбуша, яйца, пшеничная крупа, фасоль, овес, нут). Железо тоже важный элемент, который необходимым для синтеза тиреоидных гормонов. Установлена связь между анемией и нарушением функции железы. Продукты с высоким содержанием железа: кунжут, отруби, морская капуста, чечевица, гречиха, печень, желток, горох, устрицы, семечки.
При беременности
Если у женщины до беременности выявлена патология щитовидной железы, важным является поддержание уровня гормонов в норме. Важно проконсультироваться у эндокринолога до беременности и посещать его регулярно в течение всей беременности. У беременных из-за высокой потребности в йоде чаще нарушается функция железы, могут увеличиваться узел и сама железа, или появляться новые. Увеличение размера связано с повышенной потребностью в йоде (250 мкг/день) и нарастающим его дефицитом у женщин, которые его не восполняют.
Узлы, обнаруженные при беременности, оцениваются так и у других пациентов. У беременных каждые три месяца определяют уровень ТТГ — главный скрининговый маркер функции этого органа, а также FT4 (при тиреотоксикозе дополнительно и тиреоглобулин). Каждые три месяца проводится контрольное УЗИ. Показания к биопсии зависят от УЗИ характеристики узла и уровня ТТГ. В большинстве случаев биопсия проводится, если уровень ТТГ подавлен. Ее выполняют после I триместра или после родов и окончания грудного вскармливания, когда можно проводить радиоизотопное сканирование. Проведение биопсии во время беременности также показано при риске злокачественности. Сцинтиграфия при беременности противопоказана.
При выявлении доброкачественных узлов назначаются препараты йода в адекватной дозе (250 мкг/день). При узловых образованиях с наличием подозрительной гистологической картины возможно назначение L-тироксина. Эффективность лечения доброкачественного узла проверяют каждые 3 месяца (осмотр, УЗИ, уровень ТТГ). Методы лечения лазером и введения этанола не используются при беременности.
При выявлении промежуточных результатов цитологии (фолликулярная неоплазия) при отсутствии метастазов операция во время беременности проводится. Если выявлены агрессивные формы рака, операция может выполняться и при беременности.
Профилактика
Основным методом профилактики является употребление йодированной соли. Но в детском и подростковом возрасте, при беременности и грудном скармливании потребность в йоде возрастает. В связи с этим необходимо регулярный дополнительный прием йода в физиологических дозах —150 мкг ежедневно. Чаще всего применяется Йодомарин, допустимо применение Калия йодида 200 мкг. Применение препаратов йода необходимо для профилактики патологии у плода, вызванной нехваткой этого элемента. Восполнение запасов йода — это также профилактика появления новых узлов и фолликулярного рака.
Последствия и осложнения
Последствия узлов в щитовидной железе связаны с их увеличением:
- Механическое сдавливание других органов (трахеи или пищевода).
- Кровоизлияние в узел.
- Гипотиреоз.
- Тиреотоксикоз.
- Риск рака железы.
- Косметический дефект.
Прогноз
При доброкачественных узловых образованиях при условии регулярного обследования и лечения прогноз благоприятный. Доброкачественный узловой зоб не сказывается на продолжительность жизни, если у больного нет токсической аденомы. Отсутствие контроля над ростом узла вызывает сдавление близлежащих органов, что ухудшает состояние больного. Кроме того, при больших узлах затрудняется оперативное лечение.
Список источников
- Фисенко Е.П., Сыч Ю.П., Ветшева Н.Н. К вопросу о классификации TI-RADS и стратификации признаков рака щитовидной железы по данным ультразвукового исследования/ MEDICAL VISUALIZATION 2017, V. 21, N5, с. 29-38.
- Ульянова А.Е., Ярченкова Л.Л. Возможности комплексного УЗИ в дифференциальной диагностике и ведении больных с узловыми образованиями щитовидной железы/ Проблемы эндокринологии. 2009.Том 55, №4. с. 50-54.
- Новосад С. В., Рогова М. О., Мартиросян Н. С., Петунина Н. А. Современные прогностические модели стратификации риска рака щитовидной железы // Доктор.Ру. 2016. № 8 (125) - № 9 (126). с. 52–56.
- Тимофеева Л. А. Дифференциальная диагностика узловых новообразований щитовидной железы. Диссертация на соискание ученой степени доктора медицинских наук. Казань 2019. 300 с.
- Бельцевич Д. Г., Ванушко В. Э., Мельниченко Г. А., Румянцев П. О. и др. Клинические рекомендации Российской ассоциации эндокринологов по диагностике и лечению (много)узлового зоба у взрослых. Проект. редакция 2015 г. // Эндокринная хирургия. 2016. Т. 10. № 1. с. 5–12.





 L-Тироксин
L-Тироксин Эутирокс
Эутирокс Йодомарин
Йодомарин












Последние комментарии
Сергей: Здраствуйте! Подскажите где можно достать этот препарат Денебол гель?
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...