Кишечная инфекция
Общие сведения
Проблема кишечных инфекций у взрослых и у детей, особенно острых кишечных инфекций (ОКИ), несмотря на успехи медицинской науки и практического здравоохранения в РФ, на сегодняшний день остается чрезвычайно актуальной. В общей структуре инфекционной заболеваемости она занимает второе место, уступая лишь острым респираторно-вирусным заболеваниям.
Высокая заболеваемость наряду с объективными трудностями диагностики, появление новых штаммов возбудителей кишечной инфекции, вызывающих тяжелое течение заболеваний, особенно среди детского населения имеет не только медицинскую, но и существенную социально-экономическую значимость. Ежегодно в РФ регистрируются около 600-800 тыс. случаев ОКИ, большая доля из которых (60-65%) приходится на детей в возрастном диапазоне от 0 до 14 лет, а число летальных случаев достигает 4000 человек в год.
Кишечные инфекции (син. желудочно-кишечная инфекция) представляют собой обширную полиэтиологическую группу (более 30) инфекционных заболеваний с нарушениями моторики ЖКТ, интоксикацией и острой диареей. Именно острая диарея является синдромом, объединяющим такую группу заболеваний, как «острая кишечная инфекция», включающей различные нозологические единицы бактериальной, вирусной, грибковой и протозойной этиологии.
Код острой кишечной инфекции по МКБ-10 представлен группой кодов A00-A09.
Практически каждому известны такие названия болезней как дизентерия, сальмонеллез, брюшной тиф, амебиаз, холера, паратифы А, В, С, ротавирусный гастроэнтерит и др. Среди всей совокупности возбудителей ОКИ выделяют две большие группы: бактериальная и вирусная, в соответствии с чем различают следующие виды кишечных инфекций:
- бактериальная кишечная инфекция, вызываемая такими бактериями, как: кишечная палочка, сальмонеллы, шигеллы, стафилококк, холерный вибрион, иерсинии и др.;
- вирусная кишечная инфекция (син. вирусная инфекция с кишечным синдромом), возбудителями которых являются некоторые виды вирусов: ротавирус, норфолк, реже аденовирусы, коронавирусы и энтеровирусы, вызывающие в том числе и энтеро-кишечную инфекцию и др.
В последнее время кроме патогенных бактериальных возбудителей ОКИ существенно возросла роль условно-патогенной микрофлоры (протей, клебсиелла, клостридии, нехолерные вибрионы, синегнойная палочка, эдвардсиелла и др.), представители которой в обычных условиях зачастую являются стандартным компонентом собственной эндогенной микробиоты здорового человека, а ее активация, обусловлена несостоятельностью иммунитета, что объясняет частое тяжелое течение ОКИ и значительные проблемы в ее лечении. Кроме моноэтиологичной кишечной инфекции существенно участилась встречаемость и сочетанных форм вирусно-вирусной и вирусно-бактериальной этиологии (ассоциация ротавируса и энтеробактера, ротавируса с протеем, стафилококком, с сальмонеллой, с синегнойной и кишечной палочкой). Из ОКИ паразитарного происхождения наиболее часто встречаются и имеют клиническое значение лямблиоз и амебиаз (амебная дизентерия).
Следует отметить, что структура ОКИ существенно варьирует в зависимости от возраста и сезона года. Так, по литературным источникам у детей раннего возраста первой по значимости причиной ОКИ являются вирусы с ведущей ролью ротавирусов, а доля инфекционных бактериальных агентов увеличивается с возрастом. В расшифрованных случаях ОКИ на долю вирусов у взрослых приходится 35-42%, при этом преобладают ротавирус и норовирус 2-го типа. Однозначно ответить, какие заболевания (бактериальные или вирусные) протекают более тяжело невозможно, поскольку тяжесть течения определяется множеством факторов: этиологией возбудителя, конкретными заболеванием, условиями заражения, преморбидным фоном, состоянием иммунитета пациента и др.
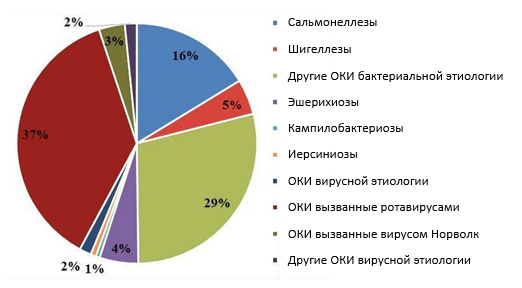
Удельный вес различных этиологических групп в структуре острых кишечных инфекций
К сожалению, в мире в целом и в РФ в частности во многих случаях (около 60%) кишечная инфекция у взрослых и детей остается этиологически не верифицированной. В таких случаях диагноз верифицируется преимущественно по топической локализации патологического процесса (острый гастрит, острый гастроэнтерит, острый энтерит, острый колит, острый энтероколит, острый гастроэнтероколит).
Патогенез
Несмотря на обширную группу этиологических агентов ОКИ, вызывающих то или иное заболевание, их развитие обусловлено схожими патогенетическими механизмами.
Первым звеном в патогенезе заболеваний является развитие в кишечнике воспалительных изменений разной степени выраженности и нарастающее повышение секреции и проницаемости того или иного отдела кишечника. Так, при бактериальных ОКИ основными патогенетическими механизмами являются: воспаление стенок кишки и нарушение химико-физических свойств муцинового слоя слизистой. В то время как при ОКИ вирусной этиологии первоначально развивается выраженное снижение ферментативной активности микроворсинок клеток слизистой и происходит повышение в просвете кишки концентрация дисахаридов, которые обладают высокой осмотической активностью, что приводит к нарушению реабсорбции электролитов и воды и проявляется клинически диареей.
При этом, патогенез каждого вирусного агента имеет свою специфику. Например, ротавирус повреждает прежде всего кишечные энтероциты с развитием вторичной мальабсорбции и далее — с повышением кишечной секреции, которая стимулируется действием неструктурных ротавирусных белков и энтеротоксинов. Норовирус вызывает укорочение микроворсинок, развитие отечности, уменьшение количества митохондрий, повышение цитоплазматической вакуолизации с последующим развитием межклеточного отека, с отслаиванием эпителиальных клеток и инфильтрацией слизистой оболочки лимфоцитами. Соответственно повышение проницаемости кишечника и потеря жидкости приводит к развитию синдрома дегидратации и нарушению моторики ЖКТ.
Еще одним звеном патогенеза ОКИ любой этиологии является изменение количественного/качественного состава микробиоценоза, что усиливает негативное влияние инфекционного агента на течение болезни и ее исход за счет снижения резистентности колонизационной микрофлоры, усиления воспалительных реакций слизистой оболочки кишечника, усугубления синдрома диареи и уменьшения темпов репаративных процессов. При этом усугубление интоксикации нарастает за счет дополнительного высвобождения токсинов условно патогенной микрофлоры, доля которых при ОКИ существенно возрастает.
Важнейшим патогенетическим механизмом при ОКИ является изменение химических/физических показателей муцинового слоя слизистой кишки, проявляющихся снижением вязкости муцинового слоя, что приводит к транслокации микроорганизмов в ткани из просвета кишки и проявляется клиническим усилением воспалительного процесса. Эти процессы при ОКИ реализуются за счет различных факторов патогенности бактерий/вирусов в виде ферментов (нейраминидаза, муциназа, гиалуронидаза), разрушающих муцин, а также под действием продуктов обмена условно-патогенной микрофлоры, снижающих вязкость муцинового слоя.
Классификация
В основу классификации ОКИ положено несколько принципов. По этиологическому принципу выделяют:
- бактериальные кишечные инфекции, вызываемые патогенными энтеробактериями: сальмонеллез, шигеллезы, холера, брюшной тиф/паратифы А, В, С, иерсиниоз и др.;
- инфекции, вызываемые условно-патогенной микрофлорой: клостридии, протей, стафилококк, клебсиелла, синегнойная палочка, энтеробактер, цитробактер и др.;
- вирусные кишечные инфекции: ротавирус, норфолк, адено/энтеровирусы и др.;
- кишечные инфекции протозойной этиологии: шистосомоз, амебная дизентерия, криптоспоридиоз и др.
По тяжести течения, по выраженности синдромов обезвоживания, интоксикации и/или эксикоза выделяют легкую, среднетяжелую и тяжелую формы.
По распространенности ОКИ выделяют локализованные (поражение за пределы ЖКТ не выходит) и генерализованные формы.
Причины
Спектр возбудителей кишечных инфекций, как уже указывалось, чрезвычайно широкий. При этом, у каждого из них своя характерная микробиология, определенный уровень вирулентности, показатели устойчивости во внешней среде и пути передачи.
Эпидемиология
Как передается кишечная инфекция? Источником кишечной инфекции является больной человек/носитель. Наибольшую эпидемиологическую опасность представляют лица с стертыми, легкими или бессимптомными формами, при которых возбудители постоянно выделяются во внешнюю среду.
Ведущим механизмом передачи является фекально-оральный, при котором между людьми кишечная инфекция передается через воду, пищу и через контакт с бытовыми предметами (посуда, игрушки, предметы обихода), контаминированными возбудителем ОКИ.
Передается ли воздушно капельным путем? Да, однако таким путем может передаваться лишь кишечный вирус (ротавирусы, реовирусы, аденовирусы). Вирусы также выделяется у пациентов со стулом и заражение тоже может происходить фекально-оральным путем через грязные руки, посуду, предметы общего пользования и с пищей. Важнейшим эпидемиологическим аспектом является возможность длительной персистенции вирусов (в течение 2-3 месяцев) в том числе и в период реконвалесценции, что способствует постоянной циркуляции инфекций в популяции людей.
Наибольшую опасность из пищевых продуктов представляют готовые молочные/мясные продукты, немытые овощи, напитки. Водный путь передачи возбудителей ОКИ встречается реже и связан преимущественно с загрязнением различного вида открытых водоемов (моря, реки, озера) путем сброса сточных необезвреженных/недостаточно обезвреженных хозяйственно-бытовых (фекальных) вод. Кроме того, одна из причин, объясняющая почему на море кишечные инфекции так часто встречаются — плохая обустроенность пляжей и поэтому люди часто опорожняются непосредственно в море.
Как показывают результаты периодически отбираемых заборов проб воды на бак. исследования кишечная инфекция на море присутствует, особенно в местах купания большого количества людей на черноморском побережье в Крыму, на Азовском море, Сочи, Геленджике и даже в менее «людных» местах в Адлере и Абхазии, а также на зарубежных курортах в разгар курортного сезона в Турции и Болгарии. Соответственно, чтобы не подхватить возбудителя ОКИ купание в такой воде не рекомендуется, поскольку риск инфицирования при случайном заглатывании воды достаточно высокий, а наилучшая профилактика заражения ОКИ — купание в регулярно дезинфицируемых бассейнах с морской водой.
Желудочно-кишечная инфекция распространяется бытовым путем через предметы обихода руки и персонала/больных значительно реже и более характерно для детских коллективов. Для ОКИ более характерна спорадическая заболеваемость, однако при водном/пищевом пути инфицирования возможно развитие эпидемических/групповых вспышек. В этиологической структуре очагов групповых вспышек наиболее часто встречаются сальмонеллы, стафилококк, ротавирус. Подъем заболеваемости ОКИ имеет сезонную зависимость: бактериальная острая инфекция чаще возникает в весенне-летний период, а вирусная инфекция с кишечным синдромом – в зимний период.
Больной при бактериальных ОКИ заразен с момента манифестации первых симптомов болезни и на протяжении всего периода протекания заболевания, а при вирусной кишечной инфекции – еще на протяжении 2 недель после выздоровления пациента. Восприимчивость к ОКИ всеобщая и не зависит от пола. Что касается возрастных групп, то наиболее восприимчивыми к кишечным патогенам являются дети до 5 лет и лица преклонного возраста. После ОКИ у пациентов развивается нестойкий иммунитет, продолжительность которого варьирует в пределах от 3 месяцев до 1 года, т.е. возможность повторных заболеваний достаточно высока. Инкубационный период в зависимости от инфекционного агента может варьировать от 3-6 часов до 7 дней.
В целом возбудители ОКИ устойчивы и жизнеспособны в условиях внешней среды и могут длительно (до 3-х месяцев) сохраняться во влажной почве, в сточной воде и в речной воде, до 1 месяца в водопроводной воде. При при попадании на продукты питания, особенно мясные и молочные продукты и кондитерские изделия быстро размножаются. Хорошей устойчивостью к воздействию внешних факторов обладают вирусы, особенно адено- и энтеровирусы, а энтеровирусы могут длительно сохраняться в воде. Большинство возбудителей ОКИ погибают при высоких температурах, особенно при кипячении, а также чувствительны к действию хлорсодержащих дезинфицирующих препаратов.
Симптомы
Симптомы кишечной инфекции варьируют от слабо манифестных форм до крайне тяжелого течения. Несмотря на многообразие возбудителей и нозологических форм ОКИ характерными для них являются синдром интоксикации (лихорадка, головная боль, снижение аппетита, слабость), синдромы инфекционного токсикоза (нейротоксикоз, токсикоз с эксикозом, инфекционно-токсический/гиповолемический шок) и диарейный синдром.

Существуют различные клинические варианты локализованных ОКИ, среди которых выделяют:
- Гастрит — патологический процесс локализуется в желудке и проявляется тошнотой, ощущением тяжести/болями в эпигастральной области, повторной рвотой. Заболевание протекает чаще без температуры или на фоне умеренной лихорадки и незначительно выраженной интоксикации. Может манифестировать кратковременным разжижение стула, имеющего зловонный запах. В копрограмме — наличие большого количества соединительной ткани, неизмененных мышечных волокон и грубой растительной клетчатки. Этот клинический вариант является проявлением преимущественно пищевых токсикоинфекций.
- Энтерит — проявляется локализованными вокруг пупка/нелокализованными периодически повторяющимися или постоянными болями в животе, которые быть самостоятельными или появляться при пальпации, обильным жидким (водянистым), часто пенистым стулом желтого/желто-зеленого цвета с резким запахом, включающего незначительное количеством прозрачной слизи, комочки непереваренной пищи и сопровождается явлениями метеоризма. В копрограмме — эпителиальные клетки, типичны лейкоциты, большое количество зерен крахмала и жирных кислот, мышечные волокна и растворимые белки.
- Гастроэнтерит – протекает с клинической симптоматикой гастрита с энтеритом, чаще встречается при сальмонеллезах и эшерихиозах.
- Колит – сопровождается самостоятельными постоянными или периодически повторяющимися болями по ходу толстого кишечника или появляются при пальпации. Характерен необильный жидкий каловый стул с патологическими примесями (кровь, мутная слизь, зелень) и неприятный запах. В копрограмме – лейкоциты, эритроциты, непереваренной клетчатки, йодофильной микрофлоры и внутриклеточного крахмала.
- Энтероколит – клинически проявляется появлением жидкого обильного калового стула с примесью большого количества мутной слизи и зелени (стул «болотной тины»), а также крови, что особенно характерно для сальмонеллеза. В копрограмме – крахмальные зерна, непереваренная целлюлоза, йодофильная флора.
- Гастроэнтероколит – поражаются все отделы пищеварительного тракта. Характерны болями в животе и повторная рвота, симптомы энтероколита, развивающиеся на фоне интоксикации, встречается чаще при сальмонеллезе.
- Дистальный колит – характерен для шигеллезов, проявляется болями при пальпации в левой подвздошной области, которые могут носить постоянный характер с усилением перед актом дефекации (тенезмы). Стул частый, жидкий, скудный с большим содержанием зелени, мутной слизи и крови («гемоколит»). В тяжелых случаях стул теряет запах и каловый характер и может состоять лишь из патологических примесей (так называемый «ректальный плевок»). Сигмовидная кишка при пальпации болезненная, спазмирована, отмечаются податливость или зияние ануса. В копрограмме — большое количество слизи, эритроцитов и лейкоцитов.
Генерализованные формы
Среди бактериальных ОКИ чаще встречаются тифоподобные формы, протекающие с бактериемией (преимущественно при сальмонеллезе, паратифе и брюшном тифе) и септические (с развитием септикопиемических очагов). Чаще с генерализованным течением протекают дизентерия Григорьева-Шига, сальмонеллезы, кампилобактериоз и ОКИ, вызванные условно-патогенной микрофлорой.
Симптомы кишечной инфекции у взрослых и их выраженность определяется тяжестью течения заболевания. При ОКИ критериями тяжести являются выраженность интоксикации, обезвоживания и распространенность поражения ЖКТ:
- Легкая форма характеризуется незначительной интоксикацией (температура тела не превышает 38,5 °С) и умеренно выраженным диарейным синдромом (стул без больших потерь жидкости до 6-7 раз /сутки).
- Среднетяжелая форма — наиболее часто встречающаяся, характеризуется выраженной интоксикацией (вялость, головокружение, головная боль, температура тела до 39,5 °С), с выраженным местным болевым синдромом (боли в животе) и диарейным синдромом (стул до 10-12 раз/сутки, метеоризм) и потерей со стулом и рвотой жидкости с постепенным развитием токсикоза с эксикозом 1-2 степени.
- Тяжелая форма — признаки у взрослых проявляются выраженным диарейным синдромом (стул «без счета»), с большой потерей жидкости/электролитов и развитием синдромов неотложных состояний (токсикоз с эксикозом 2-3 степени, нейротоксикоз, гемолитико-уремический синдром, инфекционно-токсический шок, острая почечная недостаточность).
Чем отличается ротавирус от кишечной инфекции бактериального генеза? Как правило ротавирус, в отличии от отравления и кишечных инфекций вызывает заболевания, протекающие по типу преимущественно гастроэнтерита, реже энтерита. Встречается преимущественно в детском возрасте. При ротавирусной инфекции одним из наиболее постоянных и важных проявлений является диарейный синдром, который во многих случаях определяет клиническую картину ОКИ. Стул водянистый, обильный, пенистый, желтого цвета и в отличии от бактериальных кишечных инфекций без видимых патологических примесей/незначительным содержанием прозрачной слизи и характерным кислым запахом испражнений.

Симптомы кишечных инфекций у детей
Частота стула кишечного вируса у взрослых лиц обычно не превышает 4–5 раз/сутки, однако у детей до 3 лет может достигать 15 раз. Для ротавирусной кишечной инфекции особенно у детей первого года жизни характерно сочетание диарейного синдрома с метеоризмом. Продолжительность диареи варьирует от 3 до 7 дней, реже может сохраняться более продолжительное время. Характерным является появление в дебюте заболевания болевого абдоминального синдрома. При этом, абдоминальные боли могут быть как разлитыми, так и локализованными в верхней половине живота. Характерным является и одновременное появление рвоты с диареей, часто отмечается тошнота, особенно в начале болезни. Часто развивается синдром дегидратации, в тяжелых случаях с развитием эксикоза 1-2 степени.
Для ротавирусной инфекции, кроме кишечных появлений характерным является развитие синдрома катаральных явлений со стороны верхних дыхательных путей, которые встречаются у 60–70% больных и которые могут даже предшествовать дисфункции кишечника. Респираторный синдром характеризуется гиперемией мягкого неба, задней стенки глотки и небных дужек, а также покашливанием и заложенностью носа.
Как отличить отравление от кишечной инфекции? Отличить отравление от ОКИ можно по следующим признакам:
- Пищевое отравление имеет внезапное начало (небольшой инкубационный период от 2 до 6 часов) и обычно прослеживается чёткая связь с приемом недоброкачественной пищи или ядовитых веществ/продуктов. ОКИ в отличие от отравления имеют более длительный инкубационный период.
- Характерна массовость поражения, то есть, симптомы отравления в той или иной степени присутствуют у нескольких лиц, употребляющих продукт, массивно обсемененный микроорганизмами.
- Быстрое развитие симптоматики: слабость, тошнота, рвота, холодный липкий пот, диарея, вздутие и боли в животе, иногда галлюцинации.
- Короткое течение и «облегчение» после рвоты и промывания желудка.
Анализы и диагностика
Предварительный диагноз кишечной инфекции выставляется после проведения клинического обследования (характерные жалобы/симптомы) и сбора эпидемиологического анамнеза, включающего выявление контактов с больными, наличия случаев ОКИ среди ближайшего окружения, несоблюдения правил личной гигиены, употребления в пищу продуктов без должной водной/термической обработки, недоброкачественных продуктов).
Уже наличие специфических симптомов – температура, ложные позывы на стул, кровь в стуле, обильный водянистый стул с примесями слизи и непереваренной пищи позволяет заподозрить ту или иную кишечную инфекцию, особенно при наличии неблагоприятного эпидемического анамнеза. Окончательный диагноз ставится после инструментального обследования (колоноскопия, ректороманоскопия, иригоскопия) и лабораторного подтверждения, для чего проводится:
- Исследование кала (копрограмма).
- Бактериологическое исследование испражнений, рвотных масс, крови. Высев патогенного возбудителя из кала имеет решающее значение в постановке диагноза.
- ПЦР диагностика биологических жидкостей.
- Диагностика ОКИ вирусной этиологии осуществляется иммунологическими методами: иммуноферментного анализа (ELISA) иммуноэлектроосмофореза, иммунофлюоресценции, иммунопреципитации.
- Для обнаружения в крови антител проводится РСК, РИГА, РА.
Несмотря на возможности современной лабораторной диагностики этиология ОКИ у определяется лишь у 2/3 пациентов. Кроме того, следует учитывать, что результаты лабораторных исследований становятся известными лишь на 3-й сутки, а часто и позже, когда лечение больного уже начато. Поэтому копрологическое исследование приобретает важное значение, позволяющее быстро обнаружить признаки воспаления — слизь, лейкоциты, кровь.
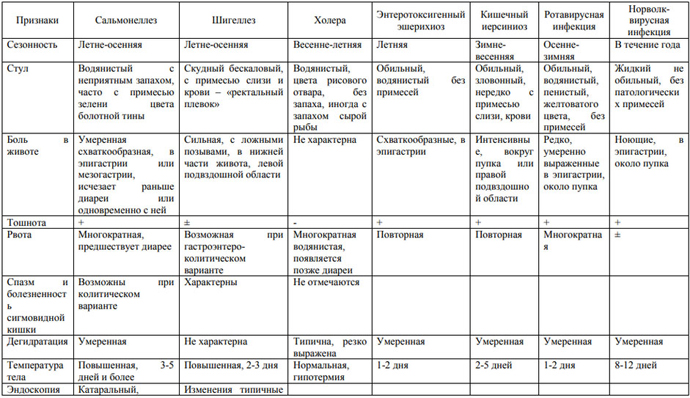
Основные дифференциально-диагностические признаки ОКИ
Наличие выраженных воспалительных изменений в кале позволяет предположить с большой вероятностью сальмонеллез, дизентерию, кампилобактериоз, иерсиниозе, клостридиоз, энтероинвазивный эшерихиоз, а его отсутствие или наличие незначительного количества элементов воспаления в кале позволяет предположить энтеротоксигенный/энтеропатогенный эшерихиоз или ОКИ, вирусной этиологии.
Лечение кишечной инфекции
Как лечить кишечную инфекцию у взрослых? Лечение кишечной инфекции у взрослых комплексное и включает диету, дегидратационную, этиотропную (антибактериальную), патогенетическую и посиндромальную терапию (пробиотики, энтеросорбция).
Лечение больных с ОКИ могут проводится как в стационарах, та и амбулаторно в зависимости от нозологической формы, тяжести течения, наличия/отсутствия хронической фоновой патологии, возраста и эпидемических показаний. Режим при выраженной потере жидкости/интоксикации постельный.
Лечение начинается с проведения дегидратационной терапии, целью которой является дезинтоксикация организма и восстановление кислотно–основного/водно–электролитного состояний. Регидратация в большинстве случаев при начальных проявлениях диареи и умеренном обезвоживании (1-2 степеней), может осуществляться орально, а в тяжелых случаях (с дегидратацией 3–4 степени) — внутривенно. Регидратационная терапия может проводиться как с целью купирования состояний интоксикации и обезвоживания, так и в качестве поддерживающей терапии для восполнения продолжающихся потерь жидкости.
Что пить из растворов взрослому человеку? Пероральная регидратация осуществляется глюкозо-солевыми растворами: Цитроглюкосолан, Регидрон, Глюкосолан и др. Для парентеральной регидратации рекомендуется принимать растворы Трисоль, Квартасоль, Ацесоль, Хлосоль и др. Объем вводимой жидкости определяется массой тела пациента и степенью обезвоживания, при средне тяжелом течении составляет в среднем 55–70 мл/кг при скорости введения 70–90 мл/минуту, а при тяжелом — 60–120 мл/кг и соответственно 70–80 мл/минуту. При нарастании интоксикационного синдрома и превалировании над дегидратационным назначаются коллоидные растворы Реополиглюкин и Гемодез.
Многие считают, что для проведения пероральной регидратация пригодна любая жидкость, что является большой ошибкой. Использование жидкостей, которые не содержат электролиты (вода, соки, чай) или различных солевых растворов (изотонический раствор Натрия хлорида, раствор Рингера) без добавления глюкозы задачу прекращения диареи не решает и может привести к развитию гипергидратации. Это относится также и к употреблению внутрь (без добавления глюкозы) буферных полиионных растворов для введения в вену (Лактосоль, Трисоль, Хлосоль, Квартасоль, Ацесоль и др.), поскольку основной задачей при пероральной регидратации является восполнении прежде всего электролитов (натрия/калия, буферных оснований), а затем уже дефицита жидкости. Состав используемого для питья раствора должен включать 3,5 г натрия хлорида и 1,5 г калия хлорида на 1 л, а также 2,5 г натрия гидрокарбоната/натрия лактатана 1 литр. К обязательному компоненту необходимому для всасывания электролитов относится глюкоза (20 г/л)/сахароза, которая может быть заменена удвоенным количеством сахара (40 г/л), поскольку электролиты без добавления глюкозы не всасываются.
При отсутствии возможности срочно приобрести аптечный препарат простой регидратационный раствор можно приготовить самостоятельно: в стакан апельсинового сока (содержит 1,5 г калия) добавляется 1 чайная ложка питьевой соды (2,5 г натрия бикарбоната) и поваренной соли (3,5 г натрия хлорида). Затем общий объем раствора доводится до 1 литра кипяченой водой. Глюкозоэлектролитные растворы можно сочетать с рисовым отваром, сладким чаем, черничным киселем, но не разводить. Пероральную регидратацию необходимо продолжать до прекращения диареи и полного восстановления диуреза.
Этиологическая терапия является ключевым звеном при большинстве ОКИ бактериальной этиологии и с этой целью используются кишечные антисептики и антибиотики. Этиотропная терапия направлена на:
- устранение инфекционного агента (противовирусные, противопаразитарные антибактериальные препараты, бактериофаги);
- связывание возбудителя (сорбенты, сыворотки и специфические антитела);
- элиминацию (выведение) для чего используются сорбенты.
Выбор препарата определяется прежде всего этиологическим фактором, а также тяжестью течения и возрастом пациента.
Назначение сорбентов проводится как можно раньше (до идентификации возбудителя) практически одновременно с дегидратационной терапией. С этой целью могут назначаться различные (угольные, минеральные, синтетические, волокнистые) сорбенты, эффективность которых доказана многочисленными клиническими исследованиями. Энтеросорбенты эффективно сорбируют различные продукты разложения пищи, особенно при ферментативной недостаточности, способствуют устранению метеоризма, ускорению процессов регенерации эпителия и уменьшению выраженности абдоминального болевого синдрома особенно при дизентерии, брюшном тифе, холере, стафилококковых ОКИ и ротавирусных гастроэнтеритах.
Наиболее часто назначаются сорбенты, изготовленные на основе активированного угля/порошка из активированных косточковых углей (Карболен, активированный уголь, Карболонг), а также сорбенты другого происхождения (Полифепан, Энтеросгель, Диосмектит, Полисорб, Лактофильтрум и др.). Положительным и важным моментами назначения энтеросорбентов являются отсутствие влияния препаратов этой группы на состав облигатной микрофлоры кишечника. Длительность лечения энтеросорбентами составляет в среднем 5–7 дней, а основным критерием их отмены — задержка стула в течение 2 суток или его стойкая нормализация.
Выбор антибиотика для лечения ОКИ должен базироваться на определении чувствительности бактериального агента к антибактериальным препаратам или по крайней мере на знаниях о региональной чувствительности инфекционных возбудителей. В России отмечается прогрессивное нарастание резистентности сальмонелл, эшерихий, шигелл, холерного вибриона к Амоксициллину, тетрациклинам, Ко-тримоксазолу, в ряде регионов даже к фторхинолонам, что существенно осложняет антибиотикотерапию ОКИ.
Препаратами выбора для лечения взрослых пациентов с бактериальными ОКИ известной этиологии являются:
- Препараты I ряда. К таким препаратам относятся антибиотики/кишечные антисептики, которые оказывают бактерицидное/бактериостатическое действие в просвете кишечника, и не всасываются в кишечнике при их приеме что патогенетически обосновано в начальном периоде заболевания. К ним относятся производные нитрофурана – нифуроксазид (Эрцефурил, Энтерофурил, Нифурантел) и Фуразолидон, Интестопан, Энтероседив, Сульфаметоксазол (Бисептол), аминогликозиды (Гентамицин, Канамицин, Левомицетин). Список антибиотиков может существенно варьировать в зависимости от конкретной нозологической формы и тяжести течения.
- Препараты II ряда назначаются при неэффективности препаратов I ряда, преимущественно при среднетяжелых/тяжелых формах и при поздней постановке диагноза (Неграм, Невиграмон); Макмирор, а также аминогликозиды 2 поколения (Нетилмицин, Амикацин) внутрь, макролиды 2 поколения (Азитромицин).
- Препараты резерва — антибиотики широкого спектра действия. Назначаются в условиях стационара при тяжелых/генерализованных формах ОКИ: цефалоспорины 3-4 поколения (Цефтазидим, Цефтибутен, Супракс), карбапенемы (Меропенем, Имипенем), фторхинолоны (Норфлоксацин).
Длительность антибактериальной терапии локализованных ОКИ в острой фазе определяется клинической картиной и в большинстве случаев с продолжается не менее 5–7 суток. Не следует забывать, что прием антибактериального средства начиная с 3 дня должен проходить на фоне приема пробиотиков.
Следует учитывать, что антибактериальная терапия не показана в случаях секреторной диареи, которая вызывается бактериями, продуцирующими энтеротоксины, вирусами и простейшими (энтеротоксигенные эшерихии, клебсиеллы, холерный вибрион, кампилобактер и др.). В основе патогенетическое лечение, направленное на поддержание водно-электролитного баланса и нейтрализацию в кишечнике экзотоксина (энтеросорбенты). Из группы ОКИ с секреторной диареей назначение антибиотиков показано лишь при холере для уменьшения периода бактериовыделения и профилактики распространения в окружающей среде возбудителя.
Еще одной группой препаратов при ОКИ бактериальной этиологии являются иммуноглобулины – КИП (комплексный иммуноглобулиновый препарат) для энтерального введения, в состав которого входят иммуноглобулины человека трех (M, G, A) классов и высокая концентрация антител к кишечным бактериям (эшерихиям, шигеллам, сальмонеллам) и к ротавирусу. Модификациями являются препарат Кипферон (КИП в комплексе с рекомбинантным человеческим интерфероном-a2), а также Кипацид (КИП в комплексе с лактобактериями). Входящие в состав иммуноглобулины разных классов действуют разнонаправленно: IgM — бактерицидное действие на бактерии; иммуноглобулины IgG связывают токсины; IgA блокируют сайты связывания микроорганизмов на энтероцитах, тем самым предотвращая адгезию. Эти препараты при назначении в первые дни заболевания обладают так называемым «обрывающим эффектом» на клиническую симптоматику ОКИ. Принимаются перорально, однако при тяжелых формах бактериальных ОКИ их можно назначать для внутривенного введения.
Для лечения ОКИ показано назначение специфических бактериофагов (стафилококковый, дизентерийный, колипротейный, сальмонеллезный, интести-бактериофаг, клебсиеллезный, пиобактериофаг).
Преимуществами этих препаратов является высокая чувствительность к патогенной микрофлоре, в том числе антибиотико-резистентных бактерий, а также отсутствие какого-либо токсического действия на организм и микрофлору кишечника. Назначение бактериофагов более эффективно после определения чувствительности к ним выделенных патогенных/условно-патогенных микроорганизмов.
Большое внимание должно занимать восстановление микробиоценоза кишечника для чего назначаются пробиотики. При чем при кишечной инфекции у взрослых они могут назначаться на всех этапах лечения ОКИ: в остром периоде — с целью конкурентного вытеснения из биоценоза кишечника патогенной микрофлоры, улиц-реконвалесцентов — для ускорения процессов реабилитации. Восстановление после кишечной инфекции у взрослых осуществляется путем назначения таких препаратов как Бифидумбактерин форте, Линекс, Ацилак, Аципол, Бифистим, Бифиформ, Бактисубтил, Биоспорин, Энтерол, Споробактерин, Хилак форте и др., дозировки и схема назначения которых приведены ниже.
| Препарат | Состав | Дозы |
| Препараты, содержащие нормальную микрофлору | ||
| Бифидумбактерин | Bifidobacterium bifidum 1 или 791 | 5 доз 2-3 раза в сутки за 30 минут до еды |
| Биовестин | Bifidobacterium adolescentis MC-42 | 1-3 мл 2-3 раза в день |
| Бифилонг | Bifidobacterium longum | 5 доз 2 раза в сутки |
| Лактобактерин | Lactobacillus plantarum | 3-5 доз 2 раза в сутки за 30 минут до еды |
| Наринэ | Lactobacillus acidophilus 317/402 | 1-3 дозы 2-3 раза в сутки за 30 минут до еды |
| Ацилакт | Lactobacillus acidophilus | 3-5 доз 2 раза в сутки |
| Колибактерин | E. coli M-17 | 6-10 доз в сутки за 30 минут до еды |
| Линекс | Lactobacillus acidophilus, Bifidobacterium infantis, Streptococcus faecium | 2-3 капсулы 3 раза в сутки |
| Бифиформ | Bifidobacterium longum, Enterococcus faecium | 2-3 капсулы 3 раза в сутки |
| Бификол | Bifidobacterium bifidum 1, E. coli M-17 | Взрослые: 5-10 доз в сутки за 30 минут до еды, 3-6 недель |
| Примадофилус Бифидус | Lactobacillus acidophilus, L. rhamnosus, Bifidobacterium longum, B. breve | 1 капсула в сутки |
| Препараты транзиторной микрофлоры | ||
| Бактисубтил | Bacillus subtilis IP 5832, карбонат кальция, окись титана, желатин, белая глина | 1 капсула 3-6 раз в сутки за 1 час до еды 2-4 дня при острых формах; 1 капсула 2-3 раза в сутки 2-3 недели — при хронических |
| Споробактерин | Bacillus subtilis IP 5832 | По 10-15 капель 2-3 раза в день за 30 минут до еды, курс 10-20 дней |
| Флонивин | Bacillus subtilis IP 5832 | По 1-2 капсулы 1-2 раза в день 3-5 дней |
| Биоспорин | Bacillus subtilis-3, B. licheniformis-3 | 1-2 дозы 2 раза в день до еды, курс 3-7 дней |
| Энтерол 250 | Saccharromyces boulardi, магния стеарат | 1-2 капсулы (1-2 пакетика) 1-2 раза в день 2-4 недели |
| Препараты, содержащие структурные компоненты микроорганизмов и их метаболиты | ||
| Хилак форте | Продукты обмена Bifidobacterium bifidum, B. longum, E. coli, Lactobacillus acidophilus и др. (аминокислоты, лактоза, летучие жирные кислоты, молочная кислота, молочно-солевой буфер, биологически активные вещества) | 40-60 капель 3 раза в день до или во время еды в течение 2 недель, затем по 20-30 капель 3 раза в день 2-4 недели |
| Препараты на основе бифидогенных (ростостимулирующих) факторов | ||
| Лактулоза (Дуфалак, Нормазе, Лактувит) | Дисахарид | 15 мл 3 раза в день, курс 10-12 дней |
| Пектины | Карбофлавин (пектин, тиамин, рибофлавин, никотиновая кислота, никотинамид, аскорбиновая кислота, активированный уголь) | 30 мл 3 раза в день |
Если ОКИ вызвал кишечный вирус (ротавирусная инфекция) показаны противовирусные препараты (антиротавирусный иммуноглобулин, Умифеновир, интерферон альфа-2b в комплексе с таурином).
Что касается ферментотерапии ее назначать в большинстве случаев рекомендуется в период реконвалесценции в случаях развития вторичной ферментопатии (при наличии в кале нейтрального жира и др. патологических изменений). С этой целью под контролем копрологического анализа назначаются ферменты поджелудочной (Мезим, Панкреатин, Эрмиталь, Креон, Микразим и др.).
Дополнительно назначаются препараты симптоматической терапии. Среди антидиарейных препаратов при бактериальных ОКИ ограничено и кратковременно могут назначаться Лоперамид, Соматостатин, Октреотид, Индометацин (противопоказан при гемоколите).
Курс приема антидиарейных препаратов – 1-2 дня, поскольку эффективность препарата проявляется сразу после первого приема. В случаях отсутствия эффекта препарат нужно сразу отменить. При сильной и частой рвоте можно кратковременно назначать противорвотные препараты Церукал, Мотилиум. Для купирования явления метеоризма назначают Эспумизан, который разрушает в кишечнике пузырьки газа, уменьшая тем самым метеоризм и обусловленный ним болевой синдром. Также с этой целью могут назначаться энтеросорбенты (Энтеродез) и ферментные препараты.
Что касается обезболивающих средств, то их можно назначать после исключения острой хирургической патологии. Чаще для этой цели используются спазмолитики – Но-шпа, Папаверина гидрохлорид или избирательно действующие препараты на мускулатуру ЖКТ (Бускопан, Спазмомен, Мебеверин).
Следует с осторожностью относится к широко распространенным в интернете рекомендациям приема различных народных средств типа хорошее лекарство от инфекции в кишечнике — водка с солью или рекомендуют список таблеток при поносе, поскольку это может привести к негативным последствиям. Следует помнить, что любое лекарство от кишечной инфекции может быть назначено только врачом.
Доктора
Лекарства
- Регидратационные растворы: Цитроглюкосолан, Глюкосалан, Регидрон, Ацесоль, Квартасоль, Хлосоль, Трисоль, Лактосоль, Регидрон.
- Антибактериальные средства: Стопдиар, Энтерофурил, Нифуроксазид, Эрсефурил, Фуразолидон, Ципролет, Нифурантел, Офлоксацин, Сульфаметоксазол, Ципросол, Цефаклор, Левомицетин, Гентамицин, Цефуроксим, Невиграмон, Цефтазидим, Цефтриаксон, Канамицин, Азитромицин, Цефоперазон, Меропенем, Имипенем, Норфлоксацин.
- Кишечные антисептики: Энтерол, Неоинтестопан, Интетрикс.
- Энтеросорбенты: Энтеросгель, Полифепан, Энтеродез, Полисорб.
- Пробиотики: Бифиформ, Пробифор, Бифистим, Аципол, Бифидумбактерин форте, Ацилак, Бифистим, Аципол, Бифиформ, Биоспорин, Бактисубтил, Энтерол, Споробактерин, Хилак форте.
- Бактериофаги: стафилококковый, дизентерийный, колипротейный, сальмонеллезный, интести-бактериофаг, клебсиеллезный, пиобактериофаг.
- Ферментативные препараты: Мезим форте, Эрмиталь, Креон, Микразим, Панзинорм форте, Фестал.
- Противовирусные препараты: Умифеновир, Интерферон альфа-2b в комплексе с таурином.
- Иммуноглобулины: Иммуноглобулин антиротавирусный, КИП, Кипферон, Кипацид.
Процедуры и операции
Отсутствуют.
Кишечная инфекция у детей
Симптомы кишечной инфекции у детей аналогичны таковым у взрослых лиц, однако у ребенка признаки кишечной инфекции нарастают значительно быстрее, что способствует:
- более тяжелому течению ОКИ у детей;
- быстрому развитию обезвоживания/потере солей, что может представлять опасность для жизни ребенка, особенно первых лет жизни;
- характерной способностью является способность вызвать тяжелый процесс даже условно-патогенной микрофлорой.
Достаточно часто у детей первого года жизни ОКИ сопровождаются развитием кишечного токсикоза (токсикоза с эксикозом, при котором на первый план выходят обменные нарушения, обусловленные потерей электролитов и обезвоживанием организма). Клинически это состояние характеризуется сменой патологических процессов: в начале превалируют нарушения со стороны желудочно-кишечного тракта, проявляющиеся рвотой и диарейным синдромом; далее, по мере нарастания дефицита электролитов и жидкости, манифестируют симптомы обезвоживания различной степени и нарушения функции ЦНС.
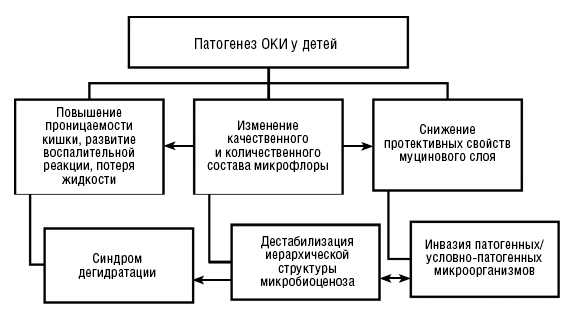
Основные патогенетические механизмы при острых кишечных инфекциях у детей
По мере нарастания кишечного токсикоза развиваются признаки недостаточности кровообращения, метаболический ацидоз и тканевая гипоксия, что существенно усугубляет неврологические расстройства — появляются судороги, развивается почечная/надпочечниковая недостаточность, ДВС-синдром, эндотоксический, гиповолемический или инфекционно-токсический шок. Вирусоносительство у детей варьирует в пределах 1,5-10%, а у детей до 2 лет может достигать 22%. Чем лечить кишечную инфекцию у детей? Лечение кишечной инфекции у детей проводится по тоже схеме, что и взрослых лиц с учетом возраста, веса ребенка и ограничений на назначение лекарства у детей.
Поскольку острые кишечные инфекции у детей первых лет жизни (до 3 лет), согласно литературным данным, протекают преимущественно в виде острой вирусной кишечной инфекции с ведущей ролью ротавирусов в виде как моно, так и микст-инфекций. В РФ ротавирусный гастроэнтерит в структуре причин ОКИ занимает ведущую позицию, вызывая от 30 до 60% этиологически подтвержденных случаев ОКИ у детей. Как правило к 2-летнему возрасту практически каждый ребенок перенес ротавирусную инфекцию. Поэтому рассмотрим лишь ротавирусный гастроэнтерит, который переносят дети 6 месяцев до 3 лет. В большинстве случаев заболевшие дети детские дошкольные учреждения не посещают, то есть заражение ребенка происходит в домашних очагах.
У грудничка (до 6 месяцев) ротавирусный гастроэнтерит встречается крайне редко, что обусловлено защитной ролью лактатгерина/лактоглобулинов, содержащихся в материнском молоке. Мальчики и девочки болеют с одинаковой частотой. Сколько длится инкубационный период? Инкубационный период варьирует в пределах от 12 часов до 3-5 дней (в среднем 1-2 дня). К основным симптомам ротавирусного гастроэнтерита — у детей относится общая интоксикация (вялость, лихорадка, головная боль, рвота) и симптоматика со стороны ЖКТ: различной интенсивности боли в животе и частый жидкий водянистый стул.
Возможны два варианта начала ротавирусного гастроэнтерита: острый (почти у 90% больных), при котором все ведущие симптомы манифестируют в 1 сутки болезни (интоксикация, повышение температуры тела, повторная рвота и диарея) и подострый вариант, когда к первым симптомам (преимущественно интоксикация и боли в животе) на 2-3 день присоединяются рвота, диарея и лихорадка. Также с первого дня от начала заболевания почти у 72% детей отмечаются катаральные явления на слизистых конъюнктив, верхних дыхательных путей и ротоглотки.
Для синдрома гастроэнтерита у детей характерно снижение аппетита, тошноты, развитие диареи, болей и урчания в животе и рвоты. Типичным для ротавирусного гастроэнтерита является обильный пенистый водянистый стул желтого/желто-зеленого цвета. И только у детей с легким течением стул может быть кашицеобразной консистенции. Какие-либо патологические примеси в стуле, как правило, отсутствуют. Боль может иметь различную интенсивность с локализацией в верхней половине живота или носить диффузный характер. Потери электролитов/жидкости вследствие диареи и рвоты могут быть значительными, что часто приводят к развитию дегидратации, проявления которой зависят от ее степени.
Отличительной особенностью у новорожденных детей является бессимптомное течение, при этом лишь у 20-25% заболевания инфицированных происходит разжижение и учащение стула без развития дегидратации. Очевидно, это объясняется грудным вскармливанием, являющимся важным защищающим фактором новорожденных.
Лечение ротавирусного гастроэнтерита преимущественно патогенетическое, направленное на борьбу с интоксикацией, дегидратацией и ассоциированными с ними нарушениями функции органов мочевыделения и сердечно-сосудистой системы. Как правило антибиотик не назначается. Исключением являются случаи микст-инфекций (ротавирус + энтеробактер, протей, стафилококк, сальмонелла, синегнойная/кишечная палочка) при которых могут назначаться препараты-антибиотики, например, Супракс в виде суспензии в возрастной дозировке. Доктор Комаровский о кишечной инфекции говорит, что «антибиотики ребенку в подавляющем большинстве случаев не нужны, кроме таких инфекций, как брюшной тиф, дизентерия и некоторые другие. Более главным является недопущение обезвоживания организма ребенка».
Для борьбы с водно-электролитными нарушениями назначаются смеси регидратационных оральных солей. Также используются и все другие лечебные средства, назначаемые взрослым (энтеросорбенты, пробиотики, ферментные препараты, спазмолитики и др.).
Кишечная инфекция при беременности
Кишечные инфекции при беременности протекают и лечатся аналогично. Важнейшим условием терапии беременной женщины является как можно более раннее начало регидратационной терапии с целью недопущения развития обезвоживания и интоксикации организма матери и плода.
Диета при кишечной инфекции

Диета Стол №4
- Эффективность: лечебный эффект через 7-10 дней
- Сроки: 21 день
- Стоимость продуктов: 1120-1150 руб. в неделю

Диетический Стол №2
- Эффективность: лечебный эффект через 3 недели
- Сроки: 1 месяц и более
- Стоимость продуктов: 1550-1600 руб. в неделю

Диета 13 стол
- Эффективность: лечебный эффект через 4 дня
- Сроки: не более 2 недель
- Стоимость продуктов: 1500-1600 рублей в неделю
Диета при ОКИ у взрослых, независимо от ее этиологии, является важнейшим компонентом лечения на всех ее этапах. В остром периоде (во время диареи) показан диетический Стол № 4, обеспечивающих максимальное щажение ЖКТ за счет исключение из рациона питания грубой клетчатки, ди/моносахаров (молоко) и продуктов, усиливающих перистальтику, а также ограничение жиров, поскольку их употребление способствует усилению развития бродильных процессов/гнилостного распада, а также усилению диареи и интоксикации. В период нормализации стула показан Стол № 2, а период выздоровления рекомендован Стол № 13.
Чем кормить ребенка с кишечной инфекцией? В основе рациональное соответствующее возрасту ребенка питание. Диета в остром периоде должно подбираться с учетом возраста детей, типа диарейного синдрома (секреторной инвазивной, осмотической или смешанной), клинических проявлений и состояния преморбидного фона (гипотрофия).
Независимо от этиологии кишечной инфекции, типа диареи, тяжести заболевания и возраста ребенка проводится разгрузка в питании по схеме: суточный объем питания в первые сутки уменьшается на 15–20% (при легких формах), а 20–30% при среднетяжелых и на 30–50% при тяжелых формах в расчете от суточной возрастной нормы. Весь недостающий объем питания компенсируется жидкостью. Запрещается практика водно-чайной паузы, поскольку это способствует снижению защитных функций детского организма и замедлению репаративных процессов в ЖКТ.
Можно ли кормить грудью при кишечной инфекции? Да, кормить грудью — это оптимальный вариант для детей первого года жизни с ОКИ, поскольку грудное молоко является наиболее подходящим видом пищи из-за содержания в его составе интерферона, лактоферрина, секреторного иммуноглобулина A и лизоцима. Однако при этом неприемлем принцип свободного вскармливания, особенно в период острой фазы заболевания, поскольку частое бессистемное прикладывание ребенка к груди приводит к появлению/усилению срыгиваний, рвоты и диареи.
У грудничка при средне тяжелых/тяжелых формах должно практиковаться дозированное кормление (особенно при наличии срыгиваний/частой рвоты) с обязательным ночным перерывом в кормлении. При положительной динамике объем разового кормления, начиная со второго дня, должен ежедневно увеличиваться на 20–30 мл, а интервал между приемами пищи удлиняться. К 3-5 суткам от начала разгрузки необходимо суточный объем питания должен быть доведен до возрастной физиологической нормы.
Если ребенок 5-6 месяцев находится на смешанном вскармливании при положительной динамике на третьи сутки уже можно вводить прикорм, желательно тот, который ребенок получал до заболевания. При ротавирусной инфекции рекомендуется 5% рисовая, манная, гречневая каша на половинном молоке и если она переносится хорошо заменяют ее на 10%, приготовленную на цельном молоке к в объем 50–100–150 г в соответствии с возрастом ребенка и способа его вскармливания до заболевания. Назначение овсяной каши при ОКИ не рекомендуется, из-за ее способности усиливать перистальтику кишечника, содействуя тем самым его дисфункции. Через 3-4 дня к этому прикорму рекомендуется добавляют 10–20 г творога из кипяченого молока, а еще через 2-3 дня — овощные пюре, фруктово-ягодный кисель в объеме 50–100–150 мл, а также соки. Постепенно в рацион питания вводят мясной фарш и другие виды прикорма.
Что можно есть после 7 месяцев? Рацион питания детей 7-12 месяцев должен быть расширен. После улучшении состояния назначают кроме каш, творога и киселей, и желток куриного яйца, сваренный вкрутую, овощные пюре, позже — овощной суп, бульоны и мясной фарш. В каши разрешается добавлять немного сливочного масла.
При легком течении ОКИ детям на искусственном вскармливании, можно есть детские смеси, особенно адаптированные кисломолочные смеси: «Агуша 1», «Агуша 2», «НАН кисломолочный», «Галлия лактофидус». Детям 9-12 месяцев можно добавлять в рацион в рацион частично адаптированные кисломолочные смеси (смесь ацидофильная «Малютка» или «НАН 6–12» с бифидобактериями), а также кисломолочные продукты неадаптированные для детского питания (кефир «Лактокефир», «Бифидок», «Бифилакт», кефиры детские «Аистенок», «Агуша»).
Однако, при вирусных диареях осмотического типа и ОКИ инвазивного типа, протекающих с выраженной бродильной диспепсией и метеоризмом необходимо ограничить/исключить грудное молоко, сладкие молочные смеси, соки. С целью их замены в рацион питания вводятся безлактозные/низколактозные детские смеси и продукты питания на основе соевого белка. Показаны каши без сахара на воде/овощных отварах. Можно назначать отмытый творог, трехдневный кефир и печеные яблоки (50–100 г/сутки),
Рацион питания детей старше года при ОКИ строится по аналогичному принципу, при этом увеличивается объем разового приема пищи и вводятся раньше в рацион продукты, которые рекомендованы здоровым детей соответствующего возраста. Обязательными компонентами должны быть творог, кефир, сливки, масло сливочное, яйца, супы, мясо, рыба, картофель, фрукты/овощи в виде консерв для детского питания. Из рациона необходимо исключить любые продукты, вызывающие метеоризм и богатые клетчаткой (ржаной хлеб, бобовые, свеклу, огурцы, репу).
В острый период все блюда должны быть паровыми/отварными протертыми или в виде пюре (омлеты, протертые каши, супы-пюре, суфле). Хороший эффект достигается при включении в рацион питания киселей из черники, ягод, компотов из сухофруктов (кроме чернослива).
После острого периода пищевой рацион расширяется. Пищу можно давать без тщательного измельчения Тщательного измельчения пищи не требуется (паровые котлеты, фрикадельки, яйца, отварная рыба, каши на молоке, супы на нежирном бульоне, свежие яблоки без кожуры). Постепенно необходимо расширять и ассортимент хлебобулочных изделий за счет сухарей галет, сушек, сухого печенья. На этапе выздоровления важно включать в питание продукты с добавками про- и пребиотиков, исключив грубую растительную клетчатку, консервы, цельное молоко, бульоны, газированные напитки.
Важно учитывать, что при ОКИ инвазивного типа диареи (сальмонеллез, шигеллез и др.), в организме ребенка наблюдается усиленный распад белка. Соответственно необходимо вводить в рацион продукты, содержащие животный белок (курятину, телятину, говядину, творог, рыбу, сыр, яйца). При этом, мясо жирных сортов, мясо водоплавающих птиц исключается (свинина, баранина, мясо гусей, уток), как и лососевые, содержащие трудно плохо усвояемые/трудно перевариваемые жиры. С осторожностью следует использовать и легкоусвояемые жиры, в частности растительные масла, при употреблении которых снова могут возникнуть кишечные расстройства.
В периоде реконвалесценции при нормальном течении назначается возрастная диета с указанными выше ограничениями. Но в затяжных случаях постинфекционной диареи необходима дополнительная коррекция рациона питания в зависимости от функциональных нарушений. Поскольку большинстве ОКИ страдает внешнесекреторная функция поджелудочной железы и нарушается процесс всасывание жира можно назначать диету со сниженным содержанием жира. Детям старше года рекомендуется панкреатический Стол № 5П с исключением свежей выпечки, животного масла, концентрированных фруктовых соков и сырых фруктов, а детям до года — специальные смеси содержащие среднецепочечные легко усвояемые триглицериды: «Ацидолакт», «Алфаре», «Нутрилон Пепти ТСЦ», «Фрисопеп» и др.
Профилактика кишечных инфекций
Поскольку специфическая профилактика бактериальной и вирусной кишечной инфекцией на сегодняшний день не разработана, основу составляют меры неспецифической профилактики, направленные на все звенья эпидемического процесса (изоляция больного, дезинфекция, соблюдение правил личной гигиены). Поскольку мероприятия, направленные на источник инфекции и пути передачи осуществляются специальной службой, рассмотрим лишь правила, которые необходимо соблюдать с целью профилактики заболевания:
- Тщательное соблюдение правил личной/общественной гигиены (мойте руки с мылом, особенно после посещения туалета и перед приготовлением/приемом пищи), тщательно мойте/дезинфицируйте кухонные поверхности, принадлежности и инвентарь, уничтожайте на кухне насекомых.
- Соблюдайте достаточный температурный режим при приготовлении каждого вида продуктов, особенно мяса, рыбы, куриных яиц, молока. Не употребляйте продукты в полусыром состоянии.
- Храните скоропортящиеся, полуфабрикаты и готовые продукты при температуре ниже 5 °С. Отделяйте готовые и сырые продукты/пищу, используйте отдельные кухонные приборы и разделочные поверхности, храните их отдельно.
- Не употребляйте недоброкачественные продукты, используйте фильтрованную/кипяченную воду, тщательно мойте все фрукты/овощи.
- Профилактика кишечной инфекции на море сводится к выбору относительно чистых мест для купания, отказу от приема пищи на пляжах. При нахождении на море не заглатывайте воду во время купания. Не игнорируйте запреты на купание на пляжах, если это запрещено по санитарно-гигиеническим требованиям. Многие считают, что чтобы не заболеть на море ОКИ перед поездкой на море необходимо принять Энтерофурил, который позволит не подхватить инфекционного возбудителя. Это не соответствует действительности. Энтерофурил не позволяет защититься от попадания возбудителя и предназначен для лечения заболевания.
- Профилактика кишечных инфекций у детей также предусматривает развитие у детей навыков личной гигиены, дезинфекцию игрушек и особенно тщательную обработку рук у детей на море. При уходе за грудным ребенком необходимо проводить перед кормлением обработку молочных желез, бутылочек/сосок, мыть руки после подмывания/пеленания ребенка.
Последствия и осложнения
К осложнениям ОКИ относятся дегидратация (обезвоживание), в том числе гиповолемический шок с резким падением АД, ДВС-синдромом, отеком легких, острой почечной недостаточностью.
Осложнениями ротавирусного гастроэнтерита могут выступать интеркуррентные заболевания в виде пневмонии, цистита, отита и кардиомиопатии.
Прогноз
Своевременная диагностика и адекватное лечение кишечной инфекции обеспечивают в большинстве случаев полное выздоровление. При тяжелом течении может формироваться носительство, переход в хронические формы, а также нарушения со стороны ЖКТ в виде расстройств желчевыводящих путей, нарушений функции поджелудочной железы, функциональной диспепсии, дисбактериоза кишечника.
Список источников
- О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2017 году: Государственный доклад. М.: Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека, 2018: 268.
- Сбойчаков В.Б., Захаренко С.М., Финогеев Ю.П., Крумгольц В.Ф. Эпидемиология, клиника и лабораторная диагностика бактериальных и вирусных диарей. Лечение и профилактика 2012; 3(4): 77–81.
- Сергевнин В.И. Эпидемиология острых кишечных инфекций. Пермь: ГОУ ВПО ПГМА им. академика Е.А. Вагнера Росздрава, 2008; 280 с.
- Бехтерева М.К., Иванова В.В., Семенова С.Г., Раздьяконова И.В. Принципы антимикробной терапии острых кишечных инфекций у детей. Педиатрия. (Прил.) 2015; 02: 51-56 с.
- Ющук Н. Д., Венгеров Ю. Я. Лекции по инфекционным заболеваниям. М.: ВУНМЦ, 1999. Т. 1. С. 143–150.






 Экофурил
Экофурил Эрсефурил
Эрсефурил Стопдиар
Стопдиар Фуразолидон
Фуразолидон Ципрофлоксацин
Ципрофлоксацин Ципринол
Ципринол Цифран
Цифран Норфлоксацин
Норфлоксацин Нормакс
Нормакс Норбактин
Норбактин Нолицин
Нолицин Офлоксацин
Офлоксацин Макропен
Макропен Левомицетин
Левомицетин Фталазол
Фталазол Альфа Нормикс
Альфа Нормикс Нистатин
Нистатин Пимафуцин
Пимафуцин Амфотерицин B
Амфотерицин B Микосист
Микосист Дифлазон
Дифлазон Дифлюкан
Дифлюкан Орунгал
Орунгал Румикоз
Румикоз Итразол
Итразол Клион
Клион Флагил
Флагил Трихопол
Трихопол Арбидол
Арбидол













Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...