Желтуха у взрослых
Общие сведения
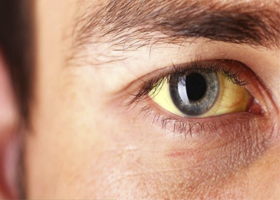
Желтуха — это желтушное окрашивание кожи и слизистых оболочек, которое появляется при повышении в крови уровня билирубина (продукт распада гемоглобина). Она возникает в том случае, если по каким-то причинам нарушается равновесие между образованием билирубина и выведением. Окрашивание кожи появляется уже при уровне билирубина 34 мкмоль/л. Желтуха — это не заболевание, а клинический синдром, возникающий при многих заболеваниях. Установление причины чрезвычайно важно, поскольку от этого зависит лечение. В зависимости от причины повышения билирубина выделяют истинную желтуху и ложную. Первый вид связан с накоплением в крови и тканях билирубина. Ложная или псевдожелтуха развивается при накоплении в коже каротинов (это происходит при длительном употреблении и в большом количестве моркови, тыквы, апельсинов).
Патогенез
Механизмы развития желтухи разные:
- избыточное образование билирубина при массивном распаде эритроцитов и, соответственно, гемоглобина;
- нарушение захвата билирубина печеночной клеткой (этот процесс происходит при участии определенных ферментов и белков);
- нарушение связывания билирубина в печеночной клетке (процесс контролируется ферментными системами);
- уменьшение выделения билирубина в желчь;
- закупорка желчевыводящих путей.
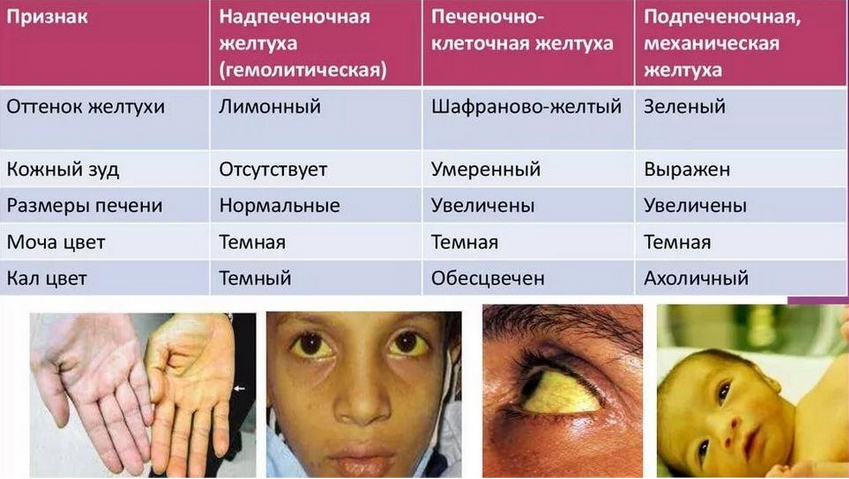
По патогенезу желтуха бывает надпеченочной, печеночной (или паренхиматозной) и подпеченочной (обтурационной). При паренхиматозной нарушается процесс захвата, связывания и выведения билирубина клетками печени. Этот вид желтухи развивается также и при задержке желчи в мелких протоках внутри печени (внутрипеченочный холестаз). Такой механизм встречается при гепатитах, токсических гепатитах и циррозе печени. Билирубин не выводится через печень в протоки и повышается его уровень в крови.
Патогенез механической (подпеченочной) связан с частичной/полной непроходимостью желчевыводящих путей. При этом печень нормально связывает билирубин, но нарушается его отведение желчи в кишечник (он накапливается в клетках и выводящих путях). Выше от места препятствия повышается давление и компоненты желчи, в частности билирубин, из межклеточных тканей попадают в кровь. В плазме повышается уровень связанного билирубина, он выделяется с мочой, и она приобретает цвет пива. Поскольку в кишечник желчь не поступает, кал обесцвечивается. Длительная обструкция путей и холестаз (несколько месяцев) влечет развитие билиарного цирроза печени.
Гемолитическая желтуха развивается при массивном распаде эритроцитов с чрезмерным образованием непрямого билирубина. В том количестве, в котором образуется непрямой билирубина, печень не может его «переработать» — превратить в связанный. Распад эритроцитов отмечается при наследственных гемолитических анемиях, гиперфункции селезенки, где в большей части происходит разрушение эритроцитов (первичный и вторичный гиперспленизм).
Классификация
Выделяют следующие виды желтух:
- надпеченочная;
- печеночная;
- подпеченочная.
Степени выраженности желтухи:
- легкая (билирубин общий достигает 85 мкмоль/л);
- умеренная (показатель общего билирубина 86-170 мкмоль/л);
- выраженная (170 мкмоль/л).
По длительности:
- острая (сроки желтушного окрашивания до 3 месяцев);
- затяжная (3-6 месяцев);
- хроническая (более 6 месяцев).
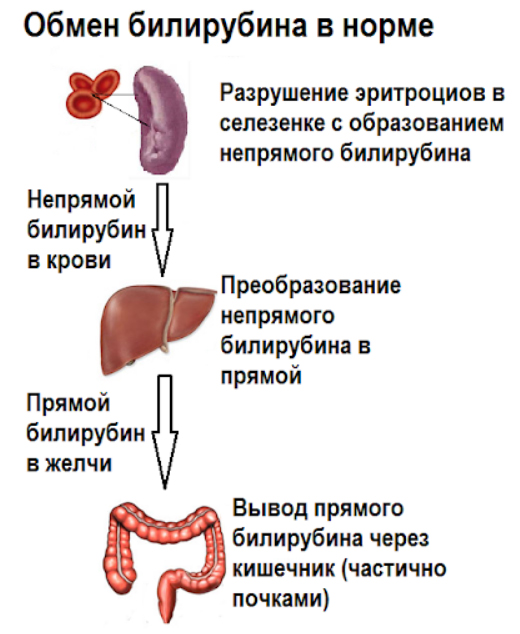
Непрямой билирубин, образовавшийся при разрушении гемоглобина в ходе физиологического обновления эритроцитов, переносится с кровью в печень. В клетках печени в результате ферментативных реакций он преобразуется в прямой (связывается) и вместе с желчью попадает в кишечник. Основная часть билирубина выводится с калом, а небольшая часть с мочой.
Часто у пациентов возникают вопросы: желтуха и гепатит — это одно и тоже или желтуха — это какой гепатит? Эти вопросы не совсем корректные. Желтуха — это симптом различных заболеваний, при которых нарушается обмен билирубина. Действительно, желтушный синдром чаще всего встречается при заболеваниях печени и на первом месте стоит гепатит, который имеет различное происхождение — инфекционное, токсическое, медикаментозное. Именно вирусный гепатит А, который наиболее часто встречается, на обиходном языке называют «желтуха».
Также не исключаются желчекаменная болезнь, холангит и другие заболевания печени и желчевыводящих путей, которые проявляются желтушным окрашиванием кожи.
В том случае, если поражается ткань (паренхима) печени, возникает ее некроз и нарушается функция в отношении связывания билирубина, говорят о паренхиматозной желтухе. При этом нарушается захват свободного билирубина из крови и связывание его. Этот вид желтухи развивается при различных гепатитах и циррозах. Инфекционное или токсическое поражение печеночных клеток полностью или частично нарушает их функцию.
При этом виде желтухи увеличивается уровень и свободного и связанного билирубина, поскольку он обратно всасывается в кровь из желчных капилляров. Связанный билирубин хорошо растворяется в воде, проходит барьер почек, поэтому обнаруживается в моче, придавая ей темную окраску. Возникает желтушное окрашивание слизистых и кожи. Паренхиматозная желтуха развивается и при задержке желчи (внутрипеченочный холестаз) в мелких протоках внутри печени. Данный механизм желтух характерен для вирусных гепатитов, мононуклеоза, лептоспироза, воздействия на печень лекарств, алкоголя, химических веществ, грибных токсинов.
 Гепатиты инфекционной природы (острые вирусные гепатиты) стоят на первом месте, среди заболеваний с поражением печеночной ткани. Известны вирусы, которые поражают преимущественно печень: вирус гепатита A, B, C, D, E, F, G, TTV, SAN и другие. Источники инфекции при вирусных гепатитах A, E и F — больные вирусным гепатитом, которые максимально заразны в период до появления желтухи. Источниками инфекции при вирусных гепатитах B, С, D, G, TTV и SAN являются пациенты не только с острым, но и при обострении хронического гепатита.
Гепатиты инфекционной природы (острые вирусные гепатиты) стоят на первом месте, среди заболеваний с поражением печеночной ткани. Известны вирусы, которые поражают преимущественно печень: вирус гепатита A, B, C, D, E, F, G, TTV, SAN и другие. Источники инфекции при вирусных гепатитах A, E и F — больные вирусным гепатитом, которые максимально заразны в период до появления желтухи. Источниками инфекции при вирусных гепатитах B, С, D, G, TTV и SAN являются пациенты не только с острым, но и при обострении хронического гепатита.
Самым распространенным является вирусный гепатит А, который называют «желтуха» в обиходе. Как передается желтуха? Вирусные гепатиты A, E и F передаются фекально-оральным путем — ими можно заразиться при наличии вируса в воде, на продуктах питания, через предметы обихода, на которых присутствует вирус. Это возможно, если инфицированный не соблюдает гигиену рук и участвует в приготовлении пищи, если он грязными руками прикасается к предметам общего обихода и столовым приборам. Окружающие тоже должны часто мыть руки и особенно перед приемом пищи, больному выделить отдельную посуду, которую подвергать кипячению. Вирусы гепатитов A, E и F попадают с пищей в желудок, в кишечник и через кровь в печень, где они активно размножаются. Потом вирусы с желчью попадают в просвет кишечника и выводятся с калом, загрязняя среду. Вирус гепатита А устойчив к различным воздействиям среды. При комфортной температуре 20 С он в фекалиях сохраняется 30 суток, в воде несколько месяцев, а в замороженной рыбе и морепродуктах — целый год. Вирус гепатита А сохраняется при замораживании и нагревании, но при кипячении погибает через 5 минут. Учитывая это важно, соблюдать температурный режим при приготовлении пищи и не употреблять морепродукты без термической обработки.
Заразна ли желтуха после ее исчезновения у больного? Как указывалось выше больной наиболее заразен в конце инкубации и в преджелтушный период. Когда появилась желтуха, выделение вируса в среду значительно уменьшается и больной почти не опасен для других. Наиболее восприимчивы к вирусу дети с 3 до 7 лет и молодежь. Иммунитет после этих гепатитов пожизненный. Вирусные гепатиты B, C, D, G, TTV и SAN у взрослых передаются при переливании крови, инъекциях, стоматологическом лечении, гемодиализе, при тесном бытовом контакте, половым путем (при контактах с инфицированным), а также от матери к плоду.
При надпеченочной (гемолитической) желтухе происходит быстрый распад эритроцитов и повышенная продукция билирубина, который недостаточно захватывается печенью. Печень не захватывает билирубин из-за недостаточной активности трансфераз печени — такая причина желтухи при синдроме Жильбера и Найяра (наследственные синдромы). Причинами гемолитической желтухи может быть воздействие на организм гемолитических ядов. Гемолитические кризы с желтухой периодически бывают при врожденной гемолитической анемии (микросфероцитоз). При гемолитической желтухе повышены показатели свободного билирубина, а уровень его зависит от активности гемолиза. Уровень связанного билирубина не повышен. Отмечается умеренно выраженная анемия и повышение СОЭ.
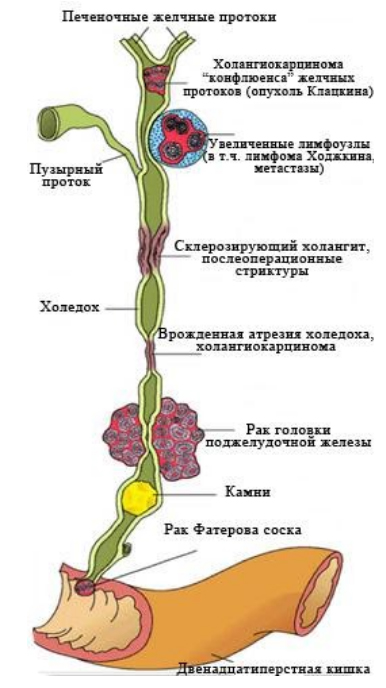
Что такое механическая желтуха? При этом виде процесс локализуется в желчных протоках вне печени, в связи с чем нарушается отток желчи. Механическая обтурация у взрослых вызывается многими факторами: сужение протока, закупорка протока камнем, опухолью в протоке, а также сдавлением общего желчного протока головкой поджелудочной железы при опухоли, кисте, абсцессе. Даже не крупные камни затрудняют отток желчи.
Причины
В связи с разнообразием видов желтух, имеются разнообразные причины их появления.
- Гепатиты инфекционной природы (острые и хронические вирусные гепатиты).
- Токсический медикаментозный гепатит. У 2-5% больных отмечаются побочные эффекты препаратов в виде токсического гепатита с желтухой. Токсичными препаратами являются противотуберкулёзные препараты (Изониазид, Рифампицин, Пиразинамид), салицилаты, тетрациклины, противоопухолевые, хлорпромазин, диазепам, эритромицин, сульфаниламидные, нитрофураны, карбамазепин, сахароснижающие (хлорпропамид, толбутамид), иммуносупрессанты (циклоспорин), антигельминтные (тиабендазол). При прекращении приема токсических препаратов выздоровление происходит длительно (несколько месяцев и лет), а иногда поражение печени прогрессирует до развития цирроза (например, такой вариант развития может быть при приеме нитрофуранов). Токсические повреждения печени проявляются повышением печеночных ферментов без симптомов (безжелтушный вариант лекарственного гепатита). Если прием препаратов продолжается, развивается тяжелый гепатит с желтухой.
- Наследственное нарушение обмена билирубина — синдром Аагенеса, Жильбера, Криглера-Найяра, Ротора, Дабина-Джонсона и другие. При синдроме Жильбера выраженность желтухи невысокая. Симптом появляется при простудных заболеваниях, голодании, напряжении (физическом и психоэмоциональном). Увеличение печени незначительное или отсутствует. Заболевание выявляется в молодом возрасте.
- Аутоиммунные заболевания печени. Хронический аутоиммунный гепатит часто развивается одновременно с другими аутоиммунными заболеваниями — гипотиреоз, псориаз, язвенный колит, ревматоидный артрит. Аутоиммунный гепатит в 4 раза чаще встречается у женщин. Диагноз требует гистологического подтверждения (проводится биопсии печени).
- Склерозирующий холангит. Аутоиммунное холестатическое заболевание печени. Отличается прогрессирующим течением и приводит к циррозу. Имеется взаимосвязь с болезнью Крона и язвенным колитом. Фиброзные изменения происходят во внутри- и внепеченочных желчных протоках. В результате этого развивается их облитерация (сужение). Встречается чаще у мужчин в возрасте 30-45 лет. Симптомы появляются сразу: у 50% больных появляется зуд, боль, слабость, потеря веса, лихорадка. Желтуха присоединяется позже.
- Цирроз печени.
- Желчекаменная болезнь.
- Сужение желчного протока после операции.
- Злокачественные новообразования протоков и поджелудочной железы.
Симптомы желтухи у взрослых
Если рассматривать вирусные гепатиты, то инкубационный период ничем не проявляется. Затем следует преджелтушный период, который может длиться 3-15 дней (чаще всего неделю). Первые признаки этого периода разнообразны:
- катаральный синдром в виде лихорадки, заложенности носа, озноба, разбитости, покраснения зева (характерны для гепатита A и E);
- диспептический — снижается аппетит, появляется тошнота и рвота, беспокоят боли в животе, вздутие, понос или запор (характерны для гепатита A, E, TTV);
- астеновегетативный, который проявляется слабостью, выраженной вялостью и апатией, нарушением сна (встречается при всех гепатитах);
- боли в суставах, мышцах, костях, сыпь на коже чаще в области суставов (бывает при гепатите B и D, несколько реже при C).
Затем следует желтушный период и первые признаки желтухи у взрослых появляются на склерах —желтеет оболочка глазного яблока.
 Через день желтеет лицо и туловище, конечности. Желтушность нарастает за 3 дня, в течение недели держится на одном уровне и потом уменьшается в обратном порядке. В целом сохраняется от 7 до 14 дней. При появлении желтухи симптомы интоксикации уменьшаются, а температура нормализуется. На высоте желтухи у некоторых больных может возникнуть кожный зуд. При гепатите А тяжелая форма редко бывает. При ней выражены интоксикация и желтуха. Последняя длится более 4 недель. Печень увеличивается.
Через день желтеет лицо и туловище, конечности. Желтушность нарастает за 3 дня, в течение недели держится на одном уровне и потом уменьшается в обратном порядке. В целом сохраняется от 7 до 14 дней. При появлении желтухи симптомы интоксикации уменьшаются, а температура нормализуется. На высоте желтухи у некоторых больных может возникнуть кожный зуд. При гепатите А тяжелая форма редко бывает. При ней выражены интоксикация и желтуха. Последняя длится более 4 недель. Печень увеличивается.
При вирусном гепатите В инкубационный период длительный от 1,5 до 6 месяцев. Начало заболевания постепенное. В преджелтушном периоде, который длится 14 дней, отмечаются боль в суставах и животе. При появлении желтухи усиливается интоксикация и ухудшается общее самочувствие. Желтушный период более длительный — 3–5 недель. При гепатите С желтуха встречается у 40% детей, и она не очень длительная (2 недели). Чаще протекает в безжелтушной форме. Интоксикация слабо выражена.
Анализы и диагностика
В диагностике желтух основное значение придается биохимическим пробам: определение уровня билирубина (общий, прямой и непрямой), исследование ферментов печени, которые являются индикатором поражения печеночных клеток (АЛТ, АСТ, ГГТ — гамма-глутамилтрансфераза). В норме уровень общего билирубина 0,5– 20,5 мкмоль/л, прямой – 0-4,3 мкмоль/л, непрямой – 0-16,2 мкмоль/л. При паренхиматозной повышается общий, непрямой и прямой билирубин, поскольку повреждается печеночная клетка. При гемолитической повышен показатель общего и непрямого билирубина. При механической — общий и прямой, а непрямой в пределах нормы.
- При вирусных гепатитах определяются маркеры вирусных гепатитов А, В, С, D, G, а также TTV цитомегаловируса. Наличие даже одного маркера, определенного методом ПЦР, подтверждает вирусный гепатит. Отсутствие маркеров вирусных гепатитов отвергает их наличие.
- УЗИ выявляет камни в билиарной зоне, опухоли и кисты.
- КТ подтверждает наличие камней, опухоли или кисты при механической желтухе.
- При подозрении на опухоль назначаются тесты на онкомаркеры — альфа-фетопротеин и раково-эмбриональный антиген.
Лечение желтухи у взрослых
Важным является установление причины желтухи и проведение лечения, направленного на ее устранение. При вирусных гепатитах проводится консервативное лечение, при камнях в желчном пузыре, кистах и опухолях поджелудочной железы — хирургическое лечение. При медикаментозных гепатитах на первом месте стоит отмена гепатотоксичных препаратов, проведение дезинтоксикации и восстановление функции печени. При внутрипеченочном холестазе, не связанном с обструкцией выводящих путей, назначаются препараты урсодезоксихолевой кислоты (Урсосан, Урсохол).
Основное в лечении синдрома Жильбера и Мейленграхта — фенобарбитал. В лечении болезни Криглера-Найяра применяется фототерапия, переливания альбумина, а также плазмаферез. Фототерапия разрушает в тканях билирубин. Этот метод помогает в 50% случаев. Частые сеансы (16 часов в сутки) продлевает жизнь больным. Но даже при хорошем эффекте в первые 15-20 лет у больных развивается ядерная желтуха (необратимое повреждение головного мозга). Единственным выходом при этом заболевании является трансплантация печени, а фототерапия рассматривается как подготовка к ней.
Независимо от причины желтухи существуют общие подходы к лечению:
- Диета №5. В питании ограничиваются жиры, жирная жареная пища. Блюда готовятся отваривание или запеканием без жира.
- Средства метаболической терапии, которые улучшают обмен в печени: Рибоксин, адеметионин (препараты Гептрал, Самелис, Гептор, Гептразан), Метионин, тиоктовая кислота (препараты Липоевая кислота, Берлитион, Липотиоксон, Итилокт). Гептрал и другие препараты сначала вводятся внутривенно, а потом больного переводят на таблетки.
- Для снижения цитолиза (распада печеночных клеток) назначаются фосфолипиды (Ессенциале, Эслидин, Эссливер форте, Фосфонциале, Ливенциале) и глицирризиновая кислота (Фосфоглив).
- Ферментные препараты (Креон, Мезим форте, Фестал), которые улучшают пищеварение
- Витаминотерапия. Аскорбиновая кислота, витамины В1, В6, никотиновая кислота. Жирорастворимые витамины А, Е, К, D. Особенно показаны витамины при длительном холестазе.
- При выраженной желтухе для дезинтоксикации, профилактики печеночной энцефалопатии и снижения билирубина назначается инфузионная терапия. Больным внутривенно капельно вводят Гепасол А и Гемодез.
- При зуде дополнительно назначается холестирамин, холестирол и препараты урсодезоксихолевой кислоты.
При легкой форме вирусного гепатита А лечение может проводиться дома, но в окружении больного должен соблюдаться санитарно-эпидемиологический режим (обработка дезсредствами комнаты, поверхностей, санузла, кипячение посуды, нательного белья, полотенец и т. д.). Больным назначают Стол №5а с переходом на №5, полупостельный режим, обильное питье до момента появления светлой мочи.
Из медикаментов назначаются:
- Желчегонные препарты (холекинетики): Сорбитол, Холемакс, Холос, Берберина сульфат, Холеритин. Холекинетики усиливают тонус пузыря и одновременно расслабляют желчевыводящие пути. Эти эффекты создают благоприятные условия для продвижения желчи, поэтому предотвращается ее застой желчи. Пузырь своевременно освобождается от желчи, доставляя ее в двенадцатиперстную кишку.
- Применение холекинетиков налаживает функцию пищеварительной системы. Данные средства назначают после окрашивания стула.
- Холеспазмолитики Но-шпа, Папаверин, Спазмолитин, Дротаверин, Холагол, Мебеверин, Бесалол.
- Витамины (или поливитамины).
- При среднетяжелой форме и интоксикации в течение 2-5 дней дополнительно назначается дезинтоксикационная терапия.
- При тяжелом течении обязательно проводится дезинтоксикационная терапия, назначаются антиферментные препараты (Контрикал, Улинастатин, Гордокс), гормоны, гепатопротекторы (урсодезоксихолевая кислота, эссенциальные фосфолипиды, силимарин — Карсил, Легалон, Силибор, Гепактив, Левасин).
- При гепатитах B, C и D не исключено назначение противовирусных препаратов и интерферонов.
После выписки больным рекомендуются диета, ограничение нагрузки, гепатопротекторы, желчегонные препараты, поливитамины. Расширение физической нагрузки и диеты проводится индивидуально.
Можно ли быть донором, если болел желтухой? Это зависит от того, какой гепатит перенес пациент. Перенесенный гепатит А не считается противопоказанием к донорству, поскольку нет носительства этого вируса. Однако, определённые ограничения все-же имеются: с момента выздоровления пациента должно пройти год и более, а кровь будет использована для производства иммуноглобулина. Лица, переболевшие гепатитом В и С, донором быть не могут, поскольку они являются носителями вируса. Перед сдачей крови все доноры обследуются на маркеры гепатитов B и C.
Доктора
Лекарства
- Гепатопротекторы: Гептрал, Самелис, Гептор, Гептразан, Липоевая кислота, Берлитион, Липотиоксон, Итилокт, Ессенциале, Эслидин, Эссливер форте, Фосфонциале, Ливенциале, Фосфоглив, Карсил, Легалон, Силибор, Гепактив, Левасин.
- Спазмолитики: Но-шпа, Папаверин, Спазмолитин, Дротаверин, Мебеверин, Дуспаталин, Меверин, Мебсин Ретард, Спарк, Аспазмин.
Процедуры и операции
Оперативное лечение показано при механической желтухе — удаляются опухоли, камни, кисты, стриктуры, которые создают препятствие для оттока желчи.
Диета

Диета 5-й стол
- Эффективность: лечебный эффект через 14 дней
- Сроки: от 3 месяцев и более
- Стоимость продуктов: 1200- 1400 руб. в неделю

Диета Стол №5а
- Эффективность: лечебный эффект через 5-7 дней
- Сроки: 2-6 недель
- Стоимость продуктов: 1300 - 1400 рублей в неделю

Диета Стол 5б
- Эффективность: Лечебный эффект через 10 дней
- Сроки: Постоянно
- Стоимость продуктов: 1300-1400 рублей в неделю
Щадящее питание направлено на восстановление ткани печени и улучшение ее функции. В разгар болезни рекомендуется более строгая Диета № 5а, которую расширяют — Диета №5. Несмотря на с ограничения, питание должно быть полноценным, по содержанию белков и углеводов, а количество жира ограничивают. Количество белков в пределах 100-110 г за счет белка животного происхождения: нежирное отварное мясо и рыба, нежирный творог, омлет белковый, кефир и йогурт. Большинство мясных блюд готовят на пару или запекают в фольге, чтобы не образовывалась корочка.
В рацион вводят растительные масла (оливковое, подсолнечное, кукурузное) как добавка в готовые блюда и овощные салаты. Масло сливочное разрешается в количестве 20-25 г. Допускаются легкоусвояемые углеводы (сахар, джем, мед, варенье, хлеб пшеничный, несдобное печенье). Основу сложных углеводов составляют крупы — гречневая, овсяная, рисовая, манная, пшеничная. Каши готовят на воде или с добавлением молока. Овощи отварные, паровые в виде пюре и суфле. Разрешаются тыква, картофель, кабачки цветная капуста. Жидкость не ограничивается, вводятся фруктовые, ягодные и овощные соки, компот из сухофруктов, кисели, некрепкий чай, травяные чаи, отвар шиповника. Пищу принимают небольшими порциями до 5-6 раз в день. Такой режим питания способствует регулярному желчеотделению и застой желчи не развивается.
Исключаются свинина, гусь, утка, печень, почки, жареное мясо, копчености, консервы (мясные и рыбные), любые колбасы, икра рыб, редис, репа, белокочанная капуста, чеснок, лук, щавель, шпинат, квашеные и маринованные овощи, все пряности, натуральный кофе, газированные напитки, выпечка сдобная и из слоеного теста, шоколад, халва, выпечка с кремом, мороженое. После перенесенного вирусного гепатита больные должны следить за своим питанием и строго соблюдать диету в течение 6 месяцев.
Профилактика
Неспецифическая профилактика вирусных энтеральных гепатитов (гепатит А, Е) включает:
- контроль за водоснабжением (безопасность питьевой воды) и санитарным состоянием пищевых объектов;
- соблюдение санитарного режима в лечебных учреждениях;
- утилизации сточных вод;
- своевременная диагностика заболевания и срочная изоляция больных;
- соблюдения личной гигиены (мытье рук безопасной водой).
Специфическая профилактика — проведение вакцинации
Профилактика гепатита A заключается в двукратном введении вакцины — Хавринс-720, Геп-А-ин-ВАК, Вакта, Аваксим. Вакцинацию проводят с интервалом 6-12 месяцев. В течение одного месяца у 100% вакцинированных одной дозой появляются достаточные для защиты уровни антител. Для формирования и устойчивого иммунитета на многие годы (20 лет) рекомендуется введение второй дозы. Вакцинацию против гепатита А проводят с 3-х лет.
Для профилактики гепатита В применяются следующие вакцины: Эувакс, Регеван-В, Энджерикс, Комбиотех, H-B-Vax-II, а также комбинированные — Бубо-Кок и Бубо-М. Бубо-Кок — вакцина против коклюша, дифтерии, столбняка и гепатита В. Бубо-М от столбняка, дифтерии и гепатита В. У детей вакцинация проводится по схеме 0 – 1 месяц -6 месяцев.
Вакцинацию взрослых проводят в следующем режиме:
- первую – в любом возрасте;
- вторую – через 30 дней;
- третью – через 4 месяца после введения первой.
Также имеется вакцина против гепатита А и гепатита В одновременно — Твинрикс. Стандартная схема для детей и взрослых 0 — через 1 месяц – через 6 месяцев.
При парентеральных гепатитах (С, В, Д) правилом безопасности является избегание контактов с биологическими (кровь, слизь, слюна) жидкостями людей. В самых незначительных дозах кровь на бритвах, ножницах и зубных щетках может стать источником заражения. Важно также предохранение при интимных связях. Немаловажное значение имеет соблюдение стерильности инструментов для маникюра, педикюра и татуажа.
Последствия и осложнения
- Молниеносная форма гепатита — фульминантный гепатит, который у 30-80% больных осложняет течение комбинированного гепатита B и D.
- Астеновегетативный синдром (при гепатите А).
- Острая печеночная недостаточность (возможно ее развитие при гепатите B, C и D).
- Печёночная кома. Молниеносное течение, заканчивающееся печеночной комой, встречается при сочетанном поражении печени вирусами гепатита B и D. Из-за массивного некроза печеночной ткани развивается печёночная кома.
- Поражение желчевыводящих путей.
- Переход в хроническую форму (отмечается при гепатитах B, C, D, F, G и TTV).
- Цирроз печени и гепатоцеллюлярный рак печени при гепатите C. Цирроз развивается у 20% пациентов с гепатитом C. Это осложнение также встречается при сочетании гепатита B и D. Цирроз печени проявляется асцитом (наличие жидкости в брюшной полости) и кровотечением из расширенных вен пищевода, что значительно ухудшает качество жизни больных.
- Развитие бессимптомного вирусоносительства.
Прогноз
При гепатитах A и E благоприятный — все пациенты выздоравливают. При гепатитах B, C, D, F, G и TTV отмечается хронизация процесса с возможными ухудшениями в течение жизни. При гепатите С при отсутствии своевременного лечения прогноз неблагоприятный. Если рассматривать гепатиты другой этиологии, например токсический, возможен летальный исход при массивном некрозе печени.
Список источников
- Губергриц Н.Б. Синдром желтухи в клинической практике / Здоровье Украины. 2009, №12, С. 30-33.
- Синдром желтухи в клинике инфекционных болезней. Учебное пособие. Составители Валишин Д. А., Кутуев О. И., Хунафина Д. Х., Бурганова А. Н., Хабелова Т. А. Уфа, 2014. - 42 с.
- Ооновные клинические синдромы при заболеваниях гепатобилиарной системы. Учебно-методическое пособие. Составители Хващевская Г. М., Неробеева С. И., Бобков В. Я., Крыжановский В. Л. Минск: БГМУ, 2018. – 24 с.
- Щербинина М.Б. Современные взгляды на диагностику и лечение холестатических заболеваний печени/ Здоровье Украины, 2016, №3, С. 5-6.
- Интерпретация печеночных проб и их нарушений. По материалам Evaluation of AbnormalLiver Chemistries. Am J Gastroenterol advance online publication/Здоровье Украины. 2018, № 17 (438), С. 45-46.





 Гептрал
Гептрал Гептор
Гептор Берлитион
Берлитион Фосфонциале
Фосфонциале Фосфоглив
Фосфоглив Карсил
Карсил Легалон
Легалон Но-шпа
Но-шпа Дротаверин
Дротаверин














Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...