Железодефицитная анемия
Общие сведения
Железодефицитная анемия — заболевание, которое развивается при дефиците в организме железа, что влечет нарушение образования гемоглобина и снижение его показателей, уменьшение количества эритроцитов, развитие в тканях гипоксии и трофических расстройств.
Железодефицитная анемия — самая распространенная анемия и ее удельный вес составляет 80% среди всех анемий. Код железодефицитной анемии по мкб-10 — D50.
Железодефицит наиболее распространен среди школьников и женщин репродуктивного возраста. Недостаток железа в организме беременной — это почва, на которой развивается различная патология беременности и формируются врожденные пороки развития у ребенка. Это фактор риска серьезных сердечно-сосудистых заболеваний в пожилом возрасте, она усугубляет течение любого заболевания, ухудшает его прогноз и качество жизни больного, а также ассоциируется с риском смерти. Эти данные диктуют важнось выявления и своевременного лечения железодефицитной анемии.
Чтобы понять важность проблемы железодефицита, нужно рассмотреть влияние железа на организм человека. Наиболее значимой его функцией является участие в тканевом дыхании — железо гемоглобина связывает и транспортирует кислород. Однако, его влияние на организм этим не ограничивается. Данный микроэлемент участвует во многих метаболических процессах и необходим для существования любой клетки. Железо необходимо для деления клетки, синтеза ДНК, энергетического обмена (в составе энзимов или кофакторов).
Железосодержащие ферменты участвуют в синтезе гормонов щитовидной железы и поддерживают уровень иммунитета. Только при нормальном уровне этого микроэлемента в организме полноценно функционирует клеточный, гуморальный и местный иммунитет. Содержание железа сказывается на бактерицидной способности сыворотки, синтезе лизоцима, IgA и интерферона, играющих большое значение в иммунном ответе организма. Железо в составе миоглобина обеспечивает сокращение мышц.
Железо поступает в организм с продуктами питания и содержание его зависит от всасывания, которое происходит в двенадцатиперстной и в верхних отделах тощей кишки. Всасывается железо в двухвалентной форме в энтероцитах (клетки эпителия кишечника) и попадает в кровь, где превращается в трехвалентное, соединяется с белком трансферрином — он и осуществляет транспорт Fe в организме. Железо расходуется на текущие нужды организма и откладывается в депо.
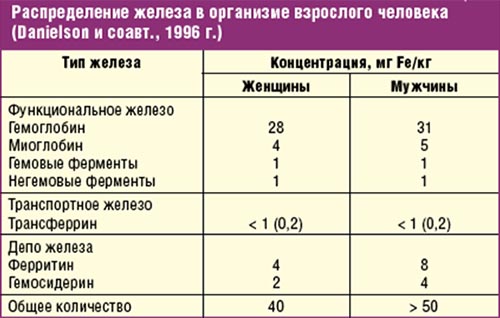
В организме условно можно выделить несколько фондов этого микроэлемента: депонированный, транспортный и гемоглобиновый (функциональный). При дефиците Fe происходит последовательное истощение всех фондов.
Фонд депонированного железа истощается в первую очередь. Однако количества микроэлемента в организме достаточно для синтеза гема и выполнения функции тканевыми ферментами, поэтому клинические признаки отсутствуют. Депо железа существует в двух формах: ферритин (70%) и гемосидерин (30%).
Фонд железа в виде транспортных белков (трансферрин) уменьшается после истощения депонированного. Уменьшение Fe в составе трансферрина влечет дефицит его в тканях и снижение активности тканевых ферментов. В организме это проявляется сидеропеническим синдромом.
В последнюю очередь происходит уменьшение функционального (гемоглобинового) фонда. Уменьшение запасов в составе гемоглобина уже нарушает транспорт кислорода в ткани — у человека развивается анемический синдром. Он наступает после истощения железа в депо и нарушения эритропоэза.
Патогенез
Уровень железа в организме зависит от питания и уровня всасывания в кишечнике. Процесс всасывания определяется состоянием слизистой и формой катиона — Fe2+ или Fe3+. Любые нарушения со стороны слизистой, возникающие при заболеваниях кишечника (синдром раздраженного кишечника, неспецифический язвенный колит, синдром мальабсорбции), влекут нарушение всасывания этого микроэлемента и дефицит его в организме. Всасывание усиливается под действием желудочного сока, животных белков и аскорбиновой кислоты.
Механизм всасывания состоит в переносе микроэлемента в энтероцит определенным белком. Напрямую в клетку может попасть Fe2+, а малорастворимое в щелочной среде Fe3+ должно восстановиться до Fe2+. Для всасывания Fe в кишечнике и дальнейшего синтеза эритроцитов в костном мозге необходимы витамины и микроэлементы: фолиевая кислота (принимает участие в синтезе ДНК эритроцитов), витамин В12 (образование липидной оболочки эритроцитов), аскорбиновая кислота (усиливает действие фолиевой кислоты), витамин В6 (участие в синтезе гема), никотиновая кислота (защита эритроцитов от гемолиза), цинк (содержится в ферменте карбоангидразе эритроцитов). Таким образом, всасывание и обмен железа — сложный процесс, на который влияет множество факторов.
Развитие анемии напрямую связано с ролью железа и участием его в тканевом дыхании. Основные звенья патогенеза железодефицита состоят в нарушении синтеза гема, замедлении образования гемоглобина и транспорта кислорода к тканям, в результате чего развивается гипоксия. Параллельно снижается активность ферментов. Нарушение синтеза миоглобина и железосодержащих ферментов снижает активность антиоксидантных факторов, которые противостоят старению и болезням.
Гипоксия тканей, снижение активности ферментов и накопление продуктов обмена в тканях приводят к атрофическим изменениям кожи, слизистой, пищеварительного и дыхательного тракта, дистрофии склер. На фоне клеточной гипоксии снижается иммунологическая резистентность, что влечет обострение хронических заболеваний различных органов. Гемическая гипоксия вызывает гипертрофию межжелудочковой перегородки. В пожилом возрасте провоцирует приступы ишемической болезни сердца и ее прогрессирование.
Железодефицитное состояние проходит три стадии:
- Прелатентная — уменьшаются запасы железа. Снижается содержание ферритина в крови и железа в костном мозге. При этом увеличивается абсорбция железа.
- Латентная — развивается железодефицитный эритропоэз и в костном мозге снижается содержание сидеробластов. В этой стадии незначительно снижено сывороточное железо, но Hb в норме, увеличены всасывание Fe в кишечнике и железосвязывающая активность сыворотки.
- Явная анемия — снижены показатели эритроцитов, гемоглобина и сывороточного железа.
Более полную информацию дает презентация на эту тему.
Классификация
Степени тяжести анемии:
- Легкая степень — гемоглобин 90-110 г/л.
- Средняя степень — гемоглобин 90-70 г/л.
- Тяжелая степень— гемоглобин 70 г/л.
Причины железодефициной анемии
ЖДА формируется как хронический процесс, поэтому ее можно называть хроническая железодефицитная анемия. Для железодефицитной анемии свойственно длительное развитие и медленное течение. Хроническая анемия опасна тем, что влечет тяжелые и порой необратимые изменения в тканях.
Основные причины, вызывающие железодефицитную анемию:
- Кровотечения различной локализации (носовые, желудочно-кишечные, из половых путей и уретры). Хроническими носовыми кровотечениями проявляются тромбоцитопатии и тромбоцитопеническая пурпура. Скрытое кровотечение при патологии желудочно-кишечного тракта может привести к ежедневным потерям 2 мг Fe. Существует множество причин этого: дивертикулярная болезнь, эрозивный гастрит, заболевания кишечника, среди которых особенно стоит выделить язвенный колит и болезнь Крона, геморрой, гастрит, анальная трещина, рак, полипы, ангиодисплазия, пептическая язва. Кровотечение из расширенных вен пищевода обычно обильное и диагностируется сразу.
- Донорство.
- Дефицит железа, связанный с нарушением всасывания. История болезни таких больных указывает на не специфический язвенный колит, целиакию, резекцию тонкого кишечника или желудка, атрофический гастрит. Всасываемость железа определяется тремя факторами: количеством поступившего железа, его формой и состоянием слизистой кишечника, которая играет большую роль в процессе всасывания.
- Недостаточное питание (диеты, вегетарианство, анорексия, веганство).
- Нарушения транспорта железа. Наследственные атрансферринемии, связанные с нарушением выработки трансферрина. При недостатке трансферрина железо комплексируется с другими белками, не попадает в костный мозг и не передается эритрокариоцитам и нарушается синтез гемоглобина.
- Повышенная потребность в микроэлементе при различных состояниях — беременность, кормление грудью, быстрый рост, усиленные занятия спортом.
- Глистные инвазии. Механическое воздействие глистов при анкилостомозе и некаторозе проявляется поражением тонкой кишки, кровотечением и анемией.
Настороженность представляют анемии у мужчин, а также у женщин после менопаузы. Эти состояния могут быть симптомом рака.
Причины железодефицитной анемии у женщин
Основными причинами анемии у женщин являются:
- Аномальные маточные кровотечения на фоне миомы матки, беременности, дисфункции эндометрия, эндометриоза, фолликулярных кист, злокачественных опухолей, гормонопродуцирующих опухолей. При обильных или длительных месячных теряется 5 мг железа, что влечет анемию. Такое количество железа нельзя восполнить ни приемом железосодержащих продуктов, ни повышением всасывательной способности.
- Частые беременности и роды. Потери железа при беременности, родах и лактации составляют чуть меньше 1 г. Для восстановления запасов железа потребуется не менее 45 лет. При повторных родах у женщины обязательно развивается анемия.
- Нехватка железа в связи с истощением депо может быть обусловлена многоплодной беременностью.
- Отягощенный акушерский анамнез: самопроизвольные выкидыши и кровотечения в предыдущих родах истощают депо Fe.
- Осложненная беременность: многоплодие, ранний токсикоз, гестоз, юный возраст (младше 17 лет), предлежание плаценты, артериальная гипотония, преждевременная отслойка плаценты, инфекционные заболевания во время беременности.
Симптомы железодефицитной анемии
Снижение уровня железа и развитие анемии появляется двумя синдромами: сидеропенический, который является свидетельством нехватки железа в депо и анемический, характерный для любого вида анемии в развернутой стадии.
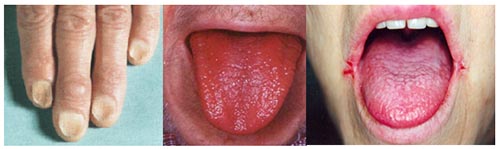
Недостаток железа при сидеропеническом синдроме проявляется в сухости кожи, появлении койлонихий (ложкообразная форма ногтей), ломкости ногтей, извращении вкуса. Также возможно появление глоссита (воспаление языка), дисфагии (нарушение глотания) и ангулярного стоматита (воспаление и трещины в уголках рта).
Анемический синдром проявляется головокружением, слабостью, утомляемостью, головными болями, бледностью кожи и слизистых, шумом в ушах. Признаки дефицита железа в организме проявляются снижением интеллектуальных возможностей и работоспособности. Дефицит железа в организме приводит к тахикардии и одышке при незначительной физической нагрузке.
Признаки железодефицитной анемии у женщин
Симптомы дефицита железа у женщин нарастают постепенно, если не имела место острая кровопотеря. Даже анемия средней тяжести может протекать бессимптомно. Чаще всего у женщин появляется сонливость, быстрая утомляемость, слабость и снижается концентрация внимания. Позже появляется одышка и сердцебиение. При анемии тяжелой степени появляются обмороки, головокружение и шум в ушах. Может появиться раздражительность и нарушиться сон. Из-за ухудшения кровообращения в коже, развивается повышенная чувствительность к холоду — женщины мерзнут даже в комнате при температуре комфорта.
Для анемии характерно снижение аппетита, постоянная тошнота и изменение частоты стула. У женщин нарушается менструальный цикл — месячные могут отсутствовать или, наоборот, быть очень обильными, вплоть до кровотечений. При прогрессировании анемии отмечается бледность кожи и слизистых, колебания пульсового давления, появляется систолический шум. Недостаток железа в крови влияет на иммунную защиту — женщины часто болеет ОРВИ, что еще больше усугубляет железодефицит.
Анализы и диагностика железодефицитной анемии
Диагностика начинается с клинического анализа крови. Анализ крови при выраженной железодефицитной анемии является показательным и диагностировать ее не составляет труда. Характерны следующие показатели анализа крови при железодефицитной анемии:
- Умеренная эритроцитопения (она появляется уже при Нb <98 г/л).
- Снижение уровня гемоглобина.
- Микроцитоз — уменьшенный размер эритроцитов.
- Анизоцитоз — эритроциты имеют различные размеры.
- Гипохромия эритроцитов — это значит, что содержание гемоглобина в эритроцитах снижено и они имеют бледно-розовую окраску.
Недостаточно опередить лишь гемоглобин и количество эритроцитов — они длительное время могут иметь нормальные значения, поскольку снижение гемоглобина происходит в поздней стадии. Если рассматривать железодефицит по стадиям, то прелатентный дефицит характеризуется истощением его депо, а основной формой депонирования является ферритин (содержится он в печени, костном мозге, сыворотке и селезенке). По мере развития железодефицита определяется сначала низкий ферритин, концентрация которого меньше 15 мкг/л является индикатором его, а уровень гемоглобина в этот период сохраняется в пределах нормы. Прелатентная стадия не имеет проявлений и диагноз устанавливается на основании снижения уровня ферритина. Уровень сывороточного железа — в пределах нормы.
Если не произошло восполнение дефицита данного микроэлемента на первой стадии, наступает латентная анемия — это скрытая анемия при нормальном гемоглобине, на который, к сожалению, чаще всего ориентируются. На этой стадии отмечается снижение нормальной функции ферментов из-за нехватки железа и у пациента развивается сидеропенический синдром (изменение вкуса, необычные вкусовые пристрастия, изменения кожи, волос и ногтей), на которые чаще всего не обращают внимания. Скрытая анемия не диагностируется вовремя, поскольку не всем пациентам назначаются исследования обмена железа, а тем не менее на стадии латентного дефицита регистрируются изменения:
- Снижение ферритина.
- Снижение уровня железа в сыворотке (сывороточное железо). Именно этот показатель позволяет диагностировать латентный дефицит Fe. Норма сывороточного железа у женщин — 1225 мкмоль/л, у мужчин — 1330 мкмоль/л. Нужно сказать, что показатели сывороточного железа подвержены колебаниям даже в течение суток.
- Увеличение железосвязывающей способности сыворотки. Латентный железодефицит подтверждает также железосвязывающая способность сыворотки – это тест, который определяет степень «Fe-голодания». В сыворотку исследуемого добавляют железо. При железодефицитных анемиях она связывает больше железа, поэтому этот показатель увеличен.
- Уменьшение насыщения трансферрина железом. Это главный белок-переносчик Fe в сыворотке. Одна молекула его связывает два атома Fe. В норме насыщение трансферрина почти 30% (или 23,8 г/л). При латентном дефиците Fe происходит снижение этого показателя.
Для развернутой стадии анемии характерны уже изменения в клиническом анализе крови (особенно показателен уровень гемоглобина). На этой стадии уже присутствует не только сидеропенический, но и анемический синдром, о котором рассказывалось выше. Анемический синдром как раз развивается при снижении гемоглобина и количества эритроцитов.
Также отмечается нарушение показателей обмена железа, которые присутствовали на предыдущих стадиях: снижение сывороточного железа (меньше 13 ммоль/л), снижение ферритина (менее 15 мкг/л), уменьшение насыщения трансферрина (до 16%) и повышение железосвязывающей способности сыворотки (больше 85 мкмоль/л, но этот показатель может быть и в норме).
Лечение железодефицитной анемии
При лечении нужно учитывать следующее:
- Восстановление дефицита железа в организме диетой невозможно, так как всасывание этого микроэлемента из пищи ограничено. Из лечебных препаратов всасывание Fe в 20 раз больше, нежели из продуктов.
- Для лечения используются чаще всего препараты для приема внутрь.
- Назначение препаратов должно быть адекватных дозах, рассчитанных для каждого больного с учетом веса.
- Необходима достаточная длительность курса — 3 месяца при легкой анемии, 4,5 месяца при средней степени и 6 месяцев при тяжелой анемии.
- Несмотря на то, что внутривенное или внутримышечное введение железосодержащих препаратов быстрее повышает гемоглобин, прибегать к нему нужно только при нарушении всасывания Fe из кишечника. Показаниями к парентеральному введению препаратов также служат: тяжелая анемия, непереносимость препаратов для приема внутрь, необходимость быстрого насыщения (перед оперативным вмешательством, например, по поводу миомы матки или геморроя).
- Железосодержащие препараты для внутримышечного введения вызывают аллергические реакции, инфильтраты и абсцессы. При таком способе введения чаше, чем при приеме препаратов внутрь, развивается гемосидероз паренхиматозных органов.
Конечной целью лечения анемии является устранение железодефицита и восполнение запасов этого микроэлемента в организме. Поэтому обязательно соблюдение этапности и длительности лечения. Первый этап, на котором нормализуется уровень гемоглобина и эритроцитов, продолжается 3-4 недели.
Второй этап является этапом насыщения железом и создания его депо. В зависимости от тяжести анемии он должен длиться от 3 до 6 месяцев. В период лечения контролируются показатели крови через 10-14 дней, во время неполной ремиссии — один раз месяц, а в период полной — раз в полгода.
Препараты для лечения железодефицитной анемии
Препараты для лечения анемии содержат двух или трехвалентное железо. Между этими группами имеется несколько отличий. Препараты Fe++ представлены в виде неорганических солей и имеют низкий вес молекул, поэтому Fe++ поступает в кровь быстрее, чем Fe+++. С увеличением дозы препарата всасываемость увеличивается, поэтому при неконтролируемом поступлении элементарного железа в сыворотке образуется повышенный уровень несвязанного микроэлемента, что увеличивает число побочных реакций. Прием железосодержащих препаратов первого поколения (действующее вещество — сульфат железа, гидроксид и хлорид) сопровождается выраженными побочными эффектами.
 Сульфат железа характеризуется максимальной токсичностью и выраженным раздражающим действием на слизистую кишечника (вызывает слущивание, эрозии и некроз эпителия). Даже современные препараты Fe++ в виде фумарата и сукцината также оказывают нежелательные эффекты: рвота, запор, понос, пожелтение эмали зубов, окрашивание кала.
Сульфат железа характеризуется максимальной токсичностью и выраженным раздражающим действием на слизистую кишечника (вызывает слущивание, эрозии и некроз эпителия). Даже современные препараты Fe++ в виде фумарата и сукцината также оказывают нежелательные эффекты: рвота, запор, понос, пожелтение эмали зубов, окрашивание кала.
Препараты Fe+++ — это соли, связанные с полисахаридным комплексом, их называют еще неионные соединения. Эти препараты представлены гидроксид-полимальтозат комплексом трехвалентного Fe. Благодаря высокомолекулярной массе они не оказывают раздражающего действия на слизистую желудочно-кишечного тракта и не вызывают язвенных поражений. При применении этих железосодержащих препаратов невозможна передозировка и отравление.
С другой стороны, биодоступность солей Fe++ значительно выше, чем Fe+++. Это связано с тем, что железо в кишечнике всасывается в двухвалентной форме, и для поступления в кишечную клетку трехвалентное должно восстановиться до двухвалентного, а затем в связи с белком ферропортином поступить в кровь.
Препараты двухвалентного железа, быстрее нормализуют уровень гемоглобина (на это уходит от 2 недель до 1,5 месяцев) и восстанавливают депо (за 3-4 месяца от начала лечения). Препараты, содержащие Fe+++ требуют более длительного использования, а если анемии будет сопутствовать дефицит меди, то эти препараты будут неэффективными. Нормализация гемоглобина при их приеме наступает спустя 2,5-4 месяца, а пополнение депо произойдёт только через 5-7 месяцев. Согласно рекомендации ВОЗ по лечению ЖДА приоритетными должны быть препараты, содержащие Fe2+. Суточная доза у взрослых — 2 мг/кг железа, а длительность лечения — не меньше 3 месяцев.
Степень биодоступности железа отражается на частоте побочных реакций (боли в желудке и кишечнике, тошнота, переполнение желудка, плохой аппетит, рвота, запор или понос, крапивница). Уменьшить побочные реакции можно, принимая препараты Fe++ с едой, но это уменьшит его всасывание. Второй способ уменьшения их раздражающего действия на верхние отделы ЖКТ — использование форм с замедленным высвобождением. Однако при этом также будет уменьшаться эффективность, поскольку часть препарата в этой форме высвобождается в нижних отделах кишечника, в которых железо почти не всасывается.
Частота побочных явлений зависит и от соли: органические (глюконат и фумарат) лучше переносятся, чем неорганические (сульфат). Сульфаты часто вызывают запоры, именно этот факт нежелателен особенно при применении их у беременных. Форма выпуска солевых препаратов также имеет значение в переносимости препарата. Жидкие формы при приеме внутрь равномерно распределяются по слизистой, создают большую поверхность всасывания и лучше всасываются. При этом, локальные концентрации железа меньше и меньше раздражающее действие, поэтому жидкие препараты лучше переносятся, чем таблетки.
Препараты двухвалентного железа:
- Таблетки и капсулы: Гемофер, Фенюльс, Ферро-фольгамма, Актиферрин, Хеферол.
- Таблетки с замедленным высвобождением: Ферретаб, Сорбифер дурулес, Ферроградумет, Тардиферон.
- Жидкие формы (раствор, сироп, капли): Фенюльс, Тотема, Гемофер, Актиферрин.
У таблеток биодоступность ниже, чем у жидких препаратов, хуже переносимость, поскольку высвобождение большого количества железа в одном месте отрицательно влияет на слизистую. У жидких форм больше вероятность окрашивания зубов, поэтому их нужно принимать через трубочку. Делаются попытки уменьшить раздражающее действие препаратов. Так, препарат Текнофер содержит двухвалентное железо и аминокислоту глицин, которая защищает железо, благодаря чему оно в неизмененном виде проходит через желудок и всасывается в тонкой кишке. Поскольку отсутствует контакт железа со слизистой, препарат имеет очень хорошую переносимость.
В настоящее время имеется широкий ассортимент комбинированных препаратов двухвалентного Fe. Дополнительные компоненты влияют на всасывание и эффективность лечения (медь, витамин С, D, серин, марганец), неккоторые — улучшают переносимость (медь, марганец). Для потенцирования лечебного эффектов препараты содержат аскорбиновую кислоту.
Пример препаратов Fe++ с аскорбиновой кислотой: Мегаферин, Сорбифер дурулес, Ферроплект. Кислота улучшает всасывание железа в ЖКТ только в том случае, когда ее содержание в препарате в 2-3 раза превышает содержание Fe. В то же время, добавки аскорбиновой кислоты в малых дозах менее эффективны. Витамины группы В стимулируют эритропоэз, поэтому включены в комбинированные препараты дополнительно к витамину С и фолиевой кислоте: Ранферон-12, Феррогематоген, Гемоферон.
Сбалансированный антианемический комплекс Ферсинол Z содержит сульфат железа и цинка, витамин С, витамины В и никотинамид. Препарат, содержащий три синергидных элемента (глюконат Fe ++, медь и марганец) — Тотема (питьевой раствор в ампулах), восполняет железо и усиливает антиоксидантную защиту. Эффективность глюконата Fe++, такая же, как и у сульфата Fe++, но переносимость лучше.
Для всех препаратов двухвалентного железа существуют общие правила приема:
- Принимать за час до еды или через 2 часа после нее. Действующее вещество взаимодействует с пищей, что затрудняет его всасывание.
- Нельзя запивать чаем и молоком.
- Не сочетать с приемом некоторых медикаментов, которые снижают усвояемость Fe — это препараты тетрациклинового ряда, левомицетин, все антациды, препараты кальция, Д-пеницилламина.
Несмотря на эффективность препаратов Fe++, препараты на основе Fe+++, имеющие низкую биодоступность и требующие более длительных курсов лечения, более активно применяются, поскольку лучше переносятся. Препараты нового поколения представляют комплексы полимальтозы с гидроксидом железа (Ликферр 100, Мальтофер, Мальтофер фол, Фер-Ромфарм, Сорбитрим) или железопротеиновый комплекс (Ферлатум).
Структура полимальтозы с гидроксидом железа сходна с соединением железа и ферритина, поэтому Fe+++ поступает из кишечника в кровь за счет активного транспорта. Если говорить об эффективности, то эти препараты эквивалентны сульфату железа, но имеют значительно лучшую переносимость и при этом безопасны. По всасываемости приближаются к гемовому железу: то есть не взаимодействуют с пищей, поэтому можно принимать во время еды и снижения эффективности не будет.
Даже установлено, что всасывание увеличивается, если препарат принимается с пищей. Усвоение комплексов полимальтозы с гидроксидом железа зависит от запасов железа. При насыщении организма микроэлементом резорбция его прекращается (принцип обратной связи). Этот момент исключает возможность передозировки и риск интоксикации железом. Отсутствие раздражающего действия позволяет принимать суточную дозу всю сразу. Данная группа препаратов очень редко вызывает нежелательные явления, окрашивание зубов и десен при их приеме не отмечается.
При лечении препаратами любой группы прирост уровня гемоглобина начинается не ранее 5-х суток (даже позже при использовании Fe++). Нормальным считается прирост на 0,15 г/сутки. Если прирост отсутствует, значит железосодержащие препараты плохо усваиваются. Ретикулоцитарный криз (увеличение уровня ретикулоцитов) — более ранний показатель, который говорит об эффективности лечения.
Лечение железодефицитной анемии народными средствами рассматривается как вспомогательное средство при легкой степени заболевания. Из растений, применяемых при анемии можно назвать следующие: барвинок большой, барвинок малый, герань пятнистая, горец змеиный, гречиха, гравилат, календула, крапива, люцерна посевная, кровохлебка, лапчатка прямостоящая, медуница, окопник, пастушья сумка подорожник большой, хвощ полевой, земляника лесная, золотарник, клевер луговой, перец водяной, розмарин, тысячелистник, хурма японская, цикорий.
Лечение железодефицитной анемии у взрослых
Лечение у взрослых не вызывает трудностей, поскольку им подходят все формы препаратов для приема внутрь — таблетки, капсулы и жидкие питьевые растворы. Необходимо только подобрать препарат, который хорошо переносится данным больным, поскольку лечение анемии длительное. Терапия не должна прекращаться после нормализации гемоглобина, поскольку геминный фонд восстанавливается первым, а потом тканевой и резервный. Общая продолжительность лечения может составлять 4-6 месяцев. К внутривенному или внутримышечному введению прибегают только в случае тяжелой анемии, если нарушено всасывание перорального железа (заболевания ЖКТ, резекция кишечника) или имеется необходимость срочного насыщения организма железом (например, пред операцией).
Лечение у женщин не отличается от общих правил. Однако женщины при наличии обильных месячных нуждаются в обязательном профилактическом приеме железосодержащих препаратов. На скорость прогрессирования анемии при кровопотерях влияет исходные запасы Fe, особенности питания, бывшие у женщины беременности и лактация. Учитывая все это, однократный курс лечения недостаточен, так как через время обязательно будет рецидив анемии. Поэтому для поддерживающей терапии рекомендуется прием железосодержащих средств с высоким содержанием Fe, начиная с первого дня менструации и в продолжении 10 дней. Некоторым женщинам достаточно проводить такую поддерживающую терапию один раз в квартал или один раз в полгода.
Если такой терапии недостаточно, чтобы поддерживать запасы железа в организме, предпринимаются другие схемы лечения: прием поддерживающей дозы в течение недели ежемесячно многие годы. При лечении хронической постгеморрагической анемии, развившейся на фоне многолетней гиперменорреи оправдывает себя следующая схема: первые 6 месяцев по одной таблетке Тардиферона утром и вечером. Затем одна таблетка в день еще 6 месяцев, потом несколько лет в дни месячных в течение недели.
Если рассматривать средства для лечения анемии у детей среди препаратов Fe++, то наиболее оптимальные — содержащие глюконат железа. Они хорошо всасываются и безопасны, поскольку имеют низкое содержание элементарного железа. Из таких препаратов можно назвать раствор для питья Тотема, шипучие таблетки Мегаферин, таблетки Ферронал. Особое значение при лечении анемии у детей имеют препараты, содержащие глюконат железа с аскорбиновой кислотой (Феронал), поскольку витамин С усиливает всасывание железа.
Как лечить железодефицитную анемию у детей раннего возраста? Для детей этой возрастной группы выбираются препараты только в жидком виде: Мегаферин, Тотема, Ферумбо, Ферронал. Более старшим детям можно расширить список препаратов сиропом Феррум лек. Суточная доза для детей раннего возраста 1-1,5 мг/кг/сутки железа. В последующем суточную дозу в течение недели увеличивают, достигая дозы насыщения — 4-5 мг/кг/сутки (в зависимости от тяжести анемии). В дозе насыщения дают в течение месяца, затем переходят на поддерживающую дозу — 3 мг/кг/сутки. Профилактическая доза при лечении солевыми препаратами железа составляет 1,5 мг/кг веса в сутки. При назначении полимальтозного комплекса железа профилактическая доза — 2,5 мг/кг веса.
При выборе средств, содержащих Fe+++, предпочтение отдается неионным соединениям. Например, препарат Мальтофер. Он имеет приемлемую для детей форму выпуска — капли и сироп. Средняя доза — 5 мг/кг/сутки. При применении не требуется постепенное увеличения дозы, поскольку он хорошо переносится. Удобство заключатся в том, что его можно давать с соками (фруктовые или овощные). На втором этапе лечения (период насыщения) часто переходят на прием Мальтофера в половинной дозе (2,5 мг/кг/сутки). На этапе поддерживающего лечения доза зависит от клинической ситуации, чаще составляет 50%-100% от стартовой.
Доктора
Лекарства
Препараты двухвалентного железа: Актиферрин, Гемофер пролонгатум, Сорбифер Дурулес, Тардиферон, Фероплект, Тотема, Гемофер, Гемсинерал-ТД.
Препараты трехвалентного железа: Мальтофер, Мальтофер фол, Феррум Лек, Глобиген, Орофер, Ферумбо, Ферлатум, Ферлатум фол.
Процедуры и операции
Переливание эритроцитов проводится по жизненным показаниям:
- Острая анемия на фоне кровопотери 30% объема крови. Такое состояние может быть при операциях, травмах или родах.
- Продолжающееся кровотечение и кислородное голодание тканей.
- Тяжелая анемии с явлениями гипоксии.
- Тяжелая анемия и предстоящая экстренная операция.
Железодефицитная анемия у детей
Согласно рекомендациям ВОЗ у детей первого месяца анемия диагностируется при гемоглобине меньше 115 г/л (содержание в венозной крови), после 6 лет — ниже 120 г/л. (содержание в венозной крови). В венозной крови уровень гемоглобина на 10–20% ниже, чем в капиллярной. У детей первых лет жизни причинами железодефицита являются: недостаточное депо железа и нерациональное вскармливание.
Важным фактором коррекции железодефицита у детей раннего возраста является сбалансированное питание — прежде всего грудное вскармливание, поскольку молоко матери содержит железо в биодоступной форме (всасываемость Fe составляет почти 60%). При относительно невысоком содержании этого микроэлемента в женском молоке, этого достаточно на протяжении первых 5-6 месяцев для здорового, доношенного ребенка.
Интенсивные обменные процессы у младенцев истощают запасы железа к этому времени, а у недоношенных это происходит к 3-му месяцу, даже если они вскармливаются адаптированными смесями, обогащенными железом. Это диктует важность своевременного введения прикорма: фруктовых и овощных пюре, овсяной и гречневой крупы, отваров сухофруктов. Грудничкам, страдающим анемией, вводят прикорм на 2-4 неделе раньше. Мясной прикорм (говядина и телятина) начинают в 6 месяцев.
В более старшем возрасте в питании должны присутствовать мясные субпродукты (печень, говяжий язык), сыр, желток, рыба, бобы, морская капуста, орехи, персики, шпинат. Аскорбиновая, яблочная и лимонная кислота, а также фруктоза, содержащаяся в овощах и фруктах, усиливают всасывание этого микроэлемента. Для детей с анемией важны прогулки на свежем воздухе, полноценный дневной и ночной сон.
Если у ребенка диагностирована анемия, при уровне гемоглобина 100 г/л и ниже обойтись без железосодержащих препаратов. Лечение состоит из нескольких этапов:
- Устранение анемии — достижение нормального уровня гемоглобина. На это уходит 1,5-2 месяца.
- Насыщение — восстановление запасов в депо. Лечение длится 3-6 месяцев.
- Поддерживающая терапия — проводится в группе риска, к которой относятся дети с кровотечениями (носовыми, желудочно-кишечными) и девочки с обильными месячными. В поддерживающей терапии нуждаются подростки, которые опережают стандарты развития при активных занятиях спортом.
Суточные дозы железа на этапе устранения анемии составляют:
- до 3 лет — 4-5 мг/кг/сутки;
- 3-7 лет — 50-70 мг;
- старше 7 лет — 100 мг, у подростков доза может достигать 120 мг.
При назначении препаратов Fe++ популярна «трапециевидная» методика, когда до момента нормализации уровня гемоглобина назначается 100% дозы, а потом она уменьшается на 50%. При назначении препаратов Fe+++ на протяжении всего лечения назначается 100% дозы. Препаратами выбора для детей являются неионные соединения железа. Представитель — Мальтофер, который обладает преимуществами:
- высокая доказанная эффективность;
- высокая безопасность (отсутствует риск интоксикации и передозировки);
- имеет приятный вкус;
- хорошо переносится (отсутствуют побочные эффекты со стоны ЖКТ);
- отсутствует окрашивание десен и зубов;
- не взаимодействует с пищей и другими препаратами;
- удобные лекарственные формы для больных всех возрастов (капли, сироп, жевательные таблетки).
Излечением считают устранение тканевой сидеропатии и восстановление запасов Fe в организме. Маркером запасов Fe является ферритин сыворотки. Детям, перенесшим анемию, нужно 4-6 месяцев в году принимать витаминные комплексы, содержащие элементарное железо.
При беременности
Железодефицитная анемия у беременных — основная причина снижения иммунитета, риска септических осложнений, гипотонии и атонии матки, а также кровотечений в родах. Развитие анемии при беременности объясняется нарушением равновесия между повышенной потребностью в железе и его поступлением.
Беременность уже предрасполагает к железодефицитному состоянию, поскольку отмечается повышенное потребление этого микроэлемента для развития плода и возникает ранний токсикоз, который препятствует всасывание из ЖКТ магния, железа, фосфора, нужных для кроветворения. Потребность в железе при беременности повышается до 1518 мг/сут, поскольку эритропоэз у беременной усилен и растет плод. В свою очередь высокое содержание эстрадиола угнетает эритропоэз, а дефицит у беременной фолиевой кислоты, витамина В12 и белка только усугубляет анемию.
Биологическая значимость Fe определяется участием в тканевом дыхании. Поэтому при анемии у беременных развивается тканевая гипоксия с развитием метаболических расстройств. У беременных с тяжелой анемией развивается тканевая, гемическая и, в конечном счете, циркуляторная гипоксия, обусловленная дистрофическими изменениями в сердечной мышце, нарушением ее сократимости и ухудшением кровообращения в организме. Изменения при анемии приводят также к гормональным и иммунным нарушениям у женщины, способствуют развитию осложнений в родах, частота которых зависит от степени тяжести анемии. Даже при анемии легкой степени увеличивается риск смертности новорожденного, связанный с задержкой внутриутробного развития и преждевременными родами.
Прелатентный дефицит иногда возникает задолго до беременности и проявляется во время нее. Не выявленный в этот период и не скорригированный железодефицит после родов ухудшит состояние здоровья женщины на долгие годы. Поэтому лечению беременных с анемией придается большое значение, и оно имеет особенности.
- Из-за высокой токсичности с 2009 г препараты сульфата железа (II) не назначаются беременным. Помимо осложнений в виде тошноты, рвоты, болей в желудке и кишечнике, сульфат железа вызывает запоры. Это важно для беременных, которые часто в III триместре страдают запорами, которые могут провоцировать обострение геморроя.
- Беременным можно назначать препарат Тотема (глюконат Fe++, медь и марганец) или препараты с неионной формой железа (III): Мальтофер, Ферлагум, Феррум лек. Неионные препараты железа наиболее безопасны для лечения анемии у беременных и кормящих матерей.
- При выявленной железодефицитной анемии женщинам назначают на весь период беременности препараты, которые имеют высокое содержание железа (не менее 100 мг дважды в сутки). Если не было большой кровопотери в родах, при нормальных менструальных потерях и полной компенсации анемии в результате лечения, в период лактации женщину переводят на прием половинной дозы (50-100 мг в день). Такой курс продолжается весь период лактации.
- Функции железа в организме тормозятся при отсутствии ряда микронутриентов (цинк, марганец, молибден, медь, хром, йод, витаминов С и группы В). Учитывая то, что некоторые микроэлементы конкурируют с Fe за связь с рецепторами во время всасывания, поэтому лучше применять их в разное время. Рекомендуется дополнять лечение витаминно-минеральными комплексами, но разводить их с железосодержащими препаратами во времени.
- Предпочтительным во время беременности является прием комбинированных препаратов железа и фолиевой кислоты.
Интенсивность всасывания Fe у беременной со II триместра увеличивается и становится в 10 раз больше, чем у небеременной женщины. Поэтому диета беременной женщины должна содержать повышенное количество легкодоступного железа. Наступающая после родов лактация также требует увеличения ежедневной потребности в железе (1,3-1,5 мг в сутки).
Диета при анемии железодефицитной

Диета при анемии
- Эффективность: нет данных
- Сроки: 3 месяца
- Стоимость продуктов: 2700-3200 руб. в неделю

Диета для поднятия гемоглобина
- Эффективность: нет данных
- Сроки: 1-3 месяца
- Стоимость продуктов: 2500-2800 руб. в неделю

Диета при анемии беременных
- Эффективность: нет данных
- Сроки: 2-8 месяцев
- Стоимость продуктов: 1800-2100 руб. в неделю
Страдающим железодефицитной анемией нужно обратить внимание на свое питание, хотя оно не является основным лечебным фактором. Сбалансированная диета дает ежедневную физиологическую потребность в этом микроэлементе, но не устраняет его дефицита. Целенаправленное откорректированное питание во время лечения анемии используется в комплексе с железосодержащими препаратами.
Содержат железо продукты животного и растительного происхождения. Из растительных продуктов оно всасывается ограниченно, а из продуктов животного происхождения в больших количествах. Железо из злаков, овощей-фруктов всасывается хуже в виду присутствия в них ингибиторов абсорбции, (оксалаты, танин, фосфаты). Коэффициент усвояемости железа из мяса достигает 22%, а из овощей и фруктов — только 3%. В связи с этим рекомендации относительно употребления в больших количествах яблок, гранатов, соков, гречневой каши в целях восполнения депо нельзя считать обоснованными.
Из различных форм железа, представленных в продуктах, лучшая усвояемость гемового (из говядины, говяжьего языка, мяса кролика, продуктов на основе крови), чем железа из гемосидерина и ферритина, которыми богаты печень и рыба, хотя общее содержание этого микроэлемента в печени в 3 раза больше, нежели в мясе. В связи с этим необходимо вводить в рацион продукты, содержащие гемовое железо.
Из растительных продуктов большое количество железа содержится в бобах, кунжуте, лесных орехах, пшеничных отрубях, овсяных хлопьях, морской капусте, гречневой каше, фисташках, нуте, персиках, шпинате. Обнаружено, что мясо, печень и рыба при одновременном употреблении с фруктами и овощами, улучшают всасывание из них железа.
В рационе питания должны присутствовать кисломолочные продукты — они содержат молочную кислоту, которая улучшает всасывание негемового железа. Пациенты должны знать, что крепкий чай, кофе, богатые кальцием и фосфором продукты препятствуют всасыванию негемового железа из растительных продуктов.
Профилактика
Для всех возрастов причиной железодефицита является несбалансированное питание, поэтому первичная профилактика анемии — это рациональное питание в любом возрасте. Потребность взрослого в этим микроэлементе составляет 1-2 мг в день.
Профилактика анемии у детей раннего возраста включает:
- Режим и правильное питание беременной, профилактический прием железосодержащих препаратов женщинами группы риска по анемии, своевременное лечение анемии у беременной.
- Длительное грудное вскармливание ребенка, соблюдение режима и гигиенических условий его жизни, своевременное введение прикормов (овощное блюда с 5 месяцев, мясные — с 6 месяцев).
- Правильный выбор смеси для детей, находящихся на искусственном вскармливании (обязательное введение смесей, обогащенных железом – 10-12 мг/л с 2-3-х месячного возраста).
- Профилактический прием железосодержащих препаратов недоношенными, детьми от многоплодной беременности, крупновесным, быстро растущим и прибавляющим вес, начиная с 3-х месячного возраста до 6 месяцев. Обычно эта доза составляет 1/3-1/2 суточной лечебной дозы.
- Профилактика рахита у ребенка и простудных заболеваний.
Профилактика анемии у беременных предусматривает:
- Полноценное питание и рациональный режим дня.
- Медикаментозная профилактика железодефицита методом «малых доз». Большинство исследователей считают, что для профилактики достаточно 50-70 мг железа в день и 250 мкг фолиевой кислоты. Этого можно достичь, принимая витаминно-минеральные комплексы.
Последствия и осложнения
- Утяжеление течения всех хронических заболеваний и прежде всего сердечно-сосудистой системы (нестабильная стенокардия, усугубление хронической сердечной недостаточности).
- Появление риска развития инфаркта миокарда (при анемии средней и тяжелой степени).
- Ухудшение мозговой активности, нарушение памяти, снижение интеллекта и когнитивной функции (особенно в пожилом возрасте).
- Снижение иммунитета, что проявляется частыми простудными, гнойно-воспалительными заболеваниями, кишечными инфекциями.
- Повышение риска послеоперационных осложнений и смертности.
- У беременных анемия сопряжена с преждевременными родами, большими кровопотерями в родах, которые могут привести к смерти, рождением детей с низким весом, послеродовой депрессией.
- У детей отмечается задержка физического и психического развития.
Прогноз
При своевременном и адекватном лечении прогноз благоприятный.
Список источников
- Идельсон Л.И. Гипохромные анемии. — М.: Медицина, 1981. — 192 с.
- Майданник В.Г. Современные подходы к диагностике и лечению железодефицитных состояний // Доктор. — 2002. — № 3. — С. 86-88.
- Дворецкий Л.И. Железодефицитная анемия в практике врачей различных специальностей. Вестник практического врача. 2003; 1: 13-8.
- Коровина Н.А., Захарова И.Н., Заплатников А.Л., Малова Н.Е. Профилактика и лечение железодефицитных состояний у детей // Леч. врач. — 2004. — № 1. — С. 24-28.
- Самсыгина Г.А. Железодефицитные анемии у детей, фармакология и фармакокинетика современных ферропрепаратов // Дефицит железа и железодефицитная анемия у детей. — М.: Славянский диалог. — 2001. — С. 108-113.





 Тотема
Тотема Актиферрин
Актиферрин Мальтофер
Мальтофер Ферлатум
Ферлатум Феррум Лек
Феррум Лек











Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...