Артралгия (боль в суставах)
Общие сведения
Заболевания опорно-двигательного аппарата широко распространены — мало кого не беспокоит боль в суставах или позвоночнике. Суставной синдром — это комплекс симптомов, который возникает при поражении суставов и тканей, окружающих сустав. Боль в суставе (артралгия) — одно из проявлений этого синдрома, занимающее ведущее место в картине болезней суставов. Код артралгии по МКБ-10 M25.5. От боли, связанной с патологией опорно-двигательного аппарата, страдают лица старшей возрастной группы и чаще женщины. Хроническая боль в суставах беспокоит каждого пятого больного старшего возраста. Помимо боли суставной синдром включает:
- дефигурацию сустава (изменение формы);
- деформацию;
- скованность;
- ограничение движений;
- припухлость;
- изменения связочного аппарата и мышц.
Болевой симптом связан с разными заболеваниями суставов воспалительного и дистрофического характера. Наиболее распространенные заболевания: остеоартрит и ревматоидный артрит, при котором боли — постоянный симптом. Это могут быть артриты, развившиеся на фоне инфекции или соматической патологии (например, болезней крови или желудочно-кишечного тракта). Может быть поражение одного сустава или нескольких. Суставной синдром также может быть проявлением поражений околосуставных тканей.
Патогенез
Суставная боль возникает при различных патологических процессах (перегрузка, растяжение сухожилий, микроциркуляторные расстройства, раздражение синовиальной оболочки, нарушения обмена, дегенеративные изменения), при которых в полости накапливаются простагландины, тканевые протеазы, гистамин, кинины, серотонин — вещества-альгетики, раздражающие болевые рецепторы и дающие начало болевому рефлексу. Рецепторы боли расположены в оболочке микрососудов, капсуле суставов, сухожилиях, связках, периосте. Рецепторы отсутствуют в хряще синовиальной оболочке и менисках. Высвобождение медиаторов воспаления, простагландинов и цитокинов поддерживает воспаление, которое в свою очередь поддерживает боль.
Компенсационная реакция при хронической боли проявляется изменением положения сустава и всего тела, что ускоряет деградацию структур сустава. При деформирующем артрозе происходит гибель хондроцитов и потеря протеогликанов (вещество, из которого состоит хрящ). Это приводит к уменьшению прочности хрящевой ткани. В ответ на это разрастается костная ткань (образуются остеофиты), что и причиняет боль.
Классификация
Боль в суставе бывает:
- Воспалительная.
- Невоспалительная.
- Связанная с поражением сустава (артритическая).
- Не артритическая (поражение околосуставных тканей).
Воспалительные поражения околосуставных тканей и суставов включают артрит, бурсит, теносиновит, синовит, миозит, тендинит. Не воспалительные поражения — дегенеративные заболевания суставов (остеоартроз, остеохондроз) и заболевания, связанные с травмой. Воспалительная боль беспокоит больного ночью и после сна, уменьшается после разминки. Всегда имеются местные проявления (повышение температуры, отек), длительная утренняя скованность, которая проходит после физической активности и приема противовоспалительных препаратов. Также могут быть системные проявления — температура, слабость, потеря веса. Характерны изменения в анализах крови. Не воспалительная боль чаще отсутствует с утра и усиливается по мере нагрузки в течение дня.
По распространенности различают:
- Поражение одного сустава (моноартрит).
- Поражение до четырех суставов (олигоартрит).
- Полиартрит (вовлечение пяти и больше суставов). Соответственно боли в этих суставах определяются термином полиартралгия. Характерна полиартралгия для гонококкового поражения сустава и для вирусных поражений.
По длительности:
- Острая боль в суставе — до 6 недель, встречается при инфекционных поражениях, реактивных и кристаллических артритах (подагра).
- Хроническая боль — более 6 недель, характерна для остеоартроза, ревматоидного и псориатического артрита, ревматизма, энтеропатических артритов (на фоне болезни Крона и неспецифического язвенного колита).
Причины боли в суставах
Основные причины — воспалительные и не воспалительные заболевания суставов.
К воспалительным заболеваниям суставов относятся:
- Инфекционные поражения (вызываются бактериями, грибами, бореллиями, вирусами).
- Аутоиммунные заболевания.
- Реактивные артриты.
- Ревматические заболевания (ревматоидный артрит, системная красная волчанка, склеродермия, дерматомиозит, васкулиты).
- Заболевания крови (гемофилия, гемохроматоз).
К не воспалительным относится дегенеративно-дистрофический процесс (остеоартроз), повторяющиеся чрезмерные нагрузки, травма, опухоли (лимфома, остеосаркома, лейкемия, нейробластома). Остеоартроз — наиболее распространенное заболевание суставов и ведущая причина инвалидности у лиц пожилого возраста.
Артралгия – это не всегда признак поражения сустава, болевой синдром могут вызвать:
- Тенденит (воспаление сухожилия).
- Бурсит.
- Синовит.
- Теносиновит.
- Разрывы связок и хрящей.
- Повреждение нервов.
- Онкологические заболевания.
- Болезнь Крона и язвенный колит.
- Сосудистые заболевания.
Провоцирующими факторами болей в суставах являются:
- Врожденная ортопедическая патология.
- Избыточный вес.
- Чрезмерная нагрузка и нарушение статики.
- Травмы и хроническая травматизация.
- Метаболические нарушения (сахарный диабет).
- Частые респираторные заболевания, хронические очаги носоглоточной инфекции.
- Возраст старше 50 лет и тяжелый физический труд (для остеоартроза).
- Наследственная предрасположенность (для остеоартроза).
Причины боли в коленных суставах
Гонартроз встречается у 40% пациентов старше 60 лет. При этом характерны также сопутствующие заболевания — сахарный диабет, артериальная гипертензия, ИБС, инфаркт миокарда, инсульт.
В возникновении боли имеет значение:
- Перегрузка коленного сустава (появляется ноющая боль).
- Разрыв связок и воспаление синовиальной сумки (появляется острая боль в колене при ходьбе и отек).
- Развитие дегенеративных изменений. Именно остеоартроз — самая распространенная форма поражения этого сустава. При данном заболевании беспокоит боль в коленном суставе при ходьбе, при сгибании, приседании и появляется характерный хруст. Для невоспалительных заболеваний любых суставов, в том числе и суставов стопы, характерна боль после нагрузки, при вставании из сидячего или при ходьбе по лестнице вниз. Боль в колене возникает если человек идет по неровной местности, даже недолго стоит на коленях, при попытке сесть на низкий стульчик или если приходится долго сидеть, не вставая. Локальная боль с внутренней стороны сустава связана с тендовагинитом.
Сильная боль в колене или в голеностопном суставе может свидетельствовать об артрите (воспалении сустава) или синовите, причины которых — травма, инфекция (грибковая, вирусная, бактериальная, туберкулез, гонорея, сифилис) или постинфекционное аллергическое воспаление (после ОРВИ и гриппа). Диагноз воспаления сустава ставят на основании:
- боли при движении;
- припухлости;
- ограничении движений;
- местном повышении температуры.
Боли в тазобедренном суставе
Наиболее частые причины болей в этом суставе — повышенная нагрузка и дегенеративные изменения (остеоартроз). И в том и другом случае появляются боли в тазобедренном суставе при ходьбе и при сидении в течение длительного времени. Дискомфорт и боли могут появляться как с правой стороны, так и с левой. Длительное время до этого может беспокоить хруст без боли. В основе развития остеоартроза лежит разрушение хряща, которое прогрессирует, хроническое воспаление, изменение синовиальной жидкости, костной ткани, а также образование остеофитов (разрастание кости в виде шипов или наростов).
Дегенеративные заболевания суставов характеризуются:
- Отсутствием синовита, поэтому не очень эффективны противовоспалительные препараты.
- Дефектом хряща в местах повреждений. Отмечаются участки нормального хряща и участки «изношенного» хряща. Хрящ, который в норме эластичный и прочный, становится тусклым, сухим, поверхность его шероховатая, местами изъязвляется и обызвествляется. При появлении симптомов на рентгенограмме обнаруживаются типичные признаки в бедренном суставе.
- Появлением остеофитов.
Остеоартрозом поражаются суставы, которые испытывают нагрузку весом — тазобедренный и коленный. На поздних стадиях болевой синдром возникает не только при ходьбе, но и в покое ночью. Поскольку хрящ не может восстанавливаться, заболевание прогрессирует. В случае обычных нагрузок он изнашивается постепенно, а ухудшение состояния происходит годами. При всех патологических состояниях тазобедренного сустава изменяется вращение во внутрь.
Почему появляется боль в тазобедренных суставах при беременности? Причины различны:
- Физиологические изменения. Увеличенная матка давит на сустав и тазовые кости, изменяются нагрузки на позвоночник и тазобедренные суставы.
- Гормональные изменения. Выработка пептида релаксина способствует повышенной растяжимости связок. Это необходимо для податливости таза во время родов. Релаксин повышает риск травмирования сустава.
- Дефицит кальция. За счет формирования скелета плода теряется кальций из организма беременной. Если не восполняются повышенные потребности беременной в кальции, развивается его дефицит, поэтому появляются боли в костях и тазобедренном суставе, который в этот период испытывает большие нагрузки.
- Нарушения биомеханики позвоночника и отраженные боли. Ущемление нервных стволов (ишиас) на поздних сроках беременности вполне вероятно. Неврологические боли отдают в ягодицу, распространяются по ноге и «симулируют» боли в тазобедренном суставе.
- Обострение старых травм. Если до беременности были травмы суставов, то в период беременности они проявляются болью.
Боль в плечевом суставе
В ненагруженных весом суставах в плечевых, локтевых и суставах кисти чаще развиваются синовиты. Не исключатся развитие и остеоартроза, как причины боли в плечевом суставе правой руки или левой руки. Сустав правой руки все же поражается чаще, поскольку на него припадает большая нагрузка, как ведущей руки у правшей. Остеоартроз характеризуется не только дегенеративными изменениями, но и хроническим воспалением, которое сопровождает ноющая боль.
В дегенеративный процесс вовлекаются хрящ, синовиальная оболочка, капсула сустава, связки, сухожилия. Первое время, когда начинается процесс в хряще, заболевание протекает без боли, так как он не имеет нервных окончаний. Со временем появляется ноющая боль в правом или левом плечевом суставе, что говорит о вовлечении других структур сустава. Может также наблюдаться хруст. Боль возникает во время нагрузки (перенос тяжести) или после. В начале заболевания боль беспокоит больного не каждый день, а при прогрессировании с годами она становится постоянной.
Стоит упомянуть еще одно заболевание. Острая боль в плече, возникающая при отведении руки, заведении ее за спину или подъеме вверх, может свидетельствовать о плечелопаточном периартрите — поражении тканей, окружающих сустав. Причины — повышенные и монотонные нагрузки. Связочно- сухожильные и мышечные структуры при чрезмерных нагрузках могут частично или полностью разрываться, происходит их дегенерация, кальцификация и развивается воспаление. Обязательно при данном заболевании отмечается поражение суставной капсулы.
Боль в локтевом суставе
Причины болей такие же, как во всех остальных случаях:
- Последствия травмы.
- Остеоартроз.
- Инфекции организма с развитием артрита.
Острое воспаление сустава (артрит) часто имеет инфекционную природу и сопровождается выраженной болью, припухлостью и скованностью. Инфекционный агент попадает в полость сустава с током крови или лимфы. Травматический артрит развивается при ушибе или резком движении, которое превышает пределы сустава. Чаще поражаются локтевой, коленный и плечевой суставы и пациент может связать это с травмой. Появляется припухлость и боль, иногда кровоизлияние в полость сустава. При аспирации выпот из сустава имеет кровянистую окраску. При очень тяжелых повреждениях обнаруживаются сгустки крови. Боль в локтевом суставе правой руки может быть связана с синовитом, для которых характерна болезненность над всем суставом. Преимущественное поражение правой руки связано с ее большей нагрузкой. Стойкие артралгии и усиление боли при сгибании могут свидетельствовать о развития остеоартроза.
Если рассматривать боль в суставах рук (в лучезапястном суставе и в суставах пальцев рук), то она связана с локальными травмами и перегрузками. При нагрузке, например поднятии тяжести и длительном ее удержании, развивается бурсит (воспаление околосуставной сумки), тендинит (воспаление сухожилия) или тендовагинит (воспаление сухожилия). Наиболее часто встречается бурсит, ключевым фактором при котором является травматическое повреждение сумки.
Не стоит сбрасывать со счетов и более серьезное заболевание ревматоидный артрит, для которого характерны боли в мелких суставах — в кистевом суставе правой руки и левой, суставах большого пальца и других пальцев кисти. Боли связаны с аутоиммунным воспалением. Для заболевания характерно симметричное поражение, выраженные боли при сгибании и в покое. Болевой синдром в челюстном суставе может быть связан с травмой, неправильным прикусом, ревматоидным артритом.
Женщины в перименопаузе и при климаксе жалуются на боли в суставах, которые впервые появились в этот период жизни. Это связано со снижением уровня эстрогенов, на фоне которого быстрее развивается остеоартроз.
Для женщин более характерно поражение межфаланговых, коленного и тазобедренного суставов. Последний у женщин тяжелее протекает. Исходя из этого, заместительное лечение эстрогенами снижает скелетно-мышечные боли.
Многих пациентов беспокоит блуждающая боль в мышцах и в костях. Боль в мышцах возникает при физических перегрузках, повреждениях мышц. Кроме того, она может быть проявлением ревматических и инфекционных заболеваний — то есть, это не самостоятельное заболевание. Характер боли в мышцах разнообразен — ноющая, тупая, ломящая или стреляющая которая возникает в любое время. Миалгия может медленно нарастать и угасать, быть постоянной или эпизодической (например, при переутомлении, переохлаждении, неловком движении).
Ночные боли в костях требуют внимания, поскольку появление их в одном месте свидетельствует об опухоли кости, а разлитые с потоотделением и лихорадкой об онкогематологическом синдроме. Хроническая мышечная и суставная боль не позволяет пациенту нормально жить, спать, и безусловно ухудшает качество жизни.
Симптомы
В клинической картине заболеваний опорно-двигательного аппарата преобладают боли. При суставных поражениях появляются:
- диффузная боль в глубоких структурах органа;
- отек;
- боль при активных и пассивных движениях;
- хруст;
- деформация.
Для внесуставных поражений характерно:
- местная болезненность прилегающих тканей;
- боль при активных движениях (отсутствует при пассивных);
- изменения внесуставных тканей.
Ограничение движений — второй важный симптом поражений суставов. Степень выраженности ограничений движения пропорциональна тяжести изменений в суставе. К признакам поражения суставов относят также припухлость, покраснение кожи (бывает при активном воспалении), дефигурацию сустава и деформацию.
Дефигурация — это изменение формы вследствие отека синовиальной оболочки, выпота, отека околосуставных тканей или их склеротических изменений. Деформация — стойкое изменение формы за счет подвывихов, костных изменений или развития анкилоза (неподвижности). Наиболее выражены симптомы артралгии при ревматических заболеваниях.
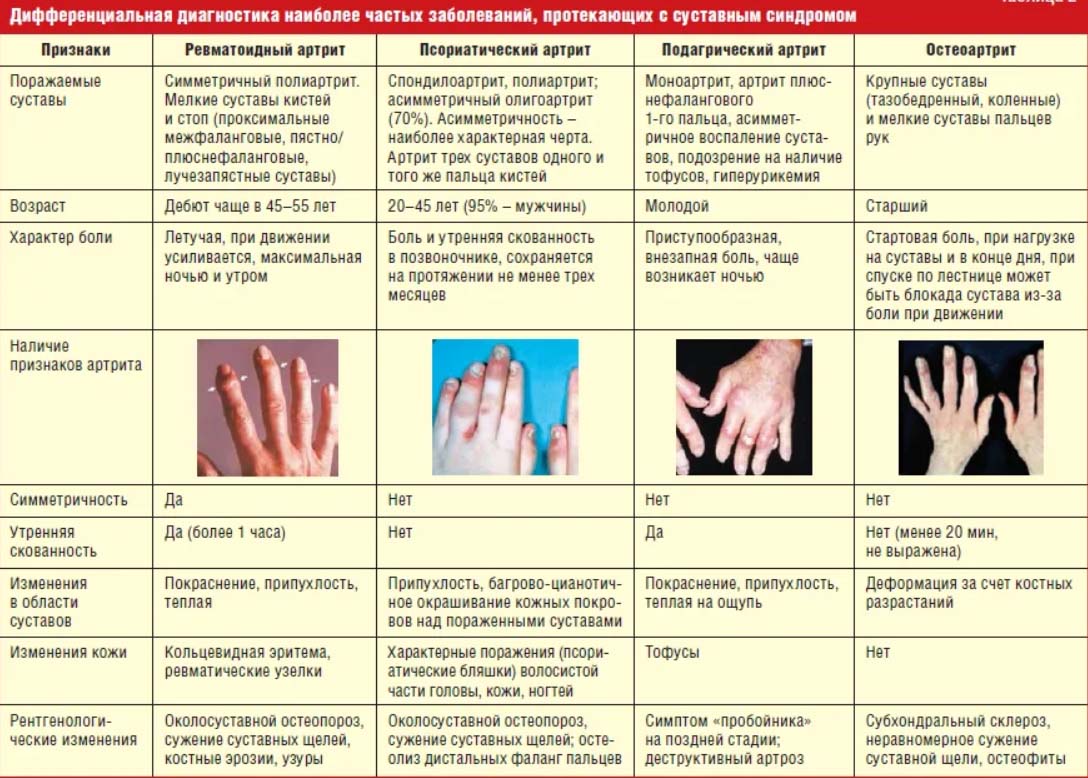
Ревматоидный артрит
Отмечается множественное (полиартрит) и симметричное поражение мелких суставов стоп и кистей. Припухлость и покраснение. Боли беспокоят ночью и утром, характерна также утренняя скованность до одного часа. По мере прогрессирования отмечается выраженная деформация и нарушение функции. Непрерывно прогрессирующее поражение быстро приводит больных к инвалидизации.
Псориатический артрит
Поражаются межфаланговые и пястнофаланговые суставы пальцев рук, причем 2-3-х суставов одного и того же пальца. Характерная черта — ассиметричное поражение. Отмечается припухлость пораженных суставов и багровая окраска кожи над ними. Также беспокоят боли в позвоночнике (поражается илеосакральное сочленение) и в пяточной области. Утренняя скованность не выражена или отсутствует.
Артралгии при вирусной инфекции
Развиваются в период разгара. Боли могут длиться 1-2 неделю и сопровождаются синовитом, исчезающим бесследно. Артралгии возникают на фоне краснухи, гепатита В, ветряной оспы, энтеро- и аденовирусной инфекции. Герпес-вирусы чаще всего не поражают суставы.
Постинфекционные боли
Если после инфекции появилась боль в тазобедренном суставе, то это расценивается как постинфекционный (инфекционно-аллергический) коксит. Он проявляется внезапной болью, хромотой и невозможностью опереться на ногу. Отмечается иррадиация боли в коленный сустав. Чаще всего симптомы исчезают через трое суток, но встречается и затяжная артропатия, длящаяся больше двух недель, при которой в суставе бедра (именно в головке кости) развиваются нейродистрофические изменения и остеопороз. Данная патология чаще встречается у детей.
После энтеробактериальных инфекций (сальмонеллез, иерсиниоз) может развиться тяжелый артрит, протекающий как септический. Энтероартриты проявляются полиартритом, что отличает их от септического артрита. Если рассматривать иерсиниоз, то при нем отмечается сыпь, артралгии и артрит. Поражаются чаще крупные суставы (коленный, голеностопный), но возможно поражение и суставов кистей и стоп. Понос или боли в животе встречаются у половины больных.
Деформирующий остеоартроз
Поражаются крупные суставы и околосуставные ткани. Бывает вариант моноартроза и олигоартроза. Основная жалоба — болевой синдром. Характерно усиление болевых ощущений при нагрузке и уменьшение в покое. На определенных этапах появляется реактивный синовит, протекающий с более выраженной болью. Может отмечаться деформация сустава. Течение заболевания разное без прогрессирования, с медленным прогрессированием и быстрым прогрессированием.
В случаях моноартроза вовлекаются тазобедренные или коленные суставы, которые подвержены микротравмам и наибольшей нагрузке. Боль в коленном суставе беспокоит при вставании со стула или кресла. Особенно выражена артралгия коленного сустава при спускании по лестнице. Боли беспокоят вечером и ночью, иногда бывают очень выраженные и развивается блокада. Постепенно прогрессирует деформация, но анкилоз развивается очень редко. Страдает функция и она постепенно нарастает. Рентгенологически определяются костные разрастания в суставе.
Анализы и диагностика
Для выяснения причины артралгии, особенно в случае, если она стойкая и очень беспокоит пациента, назначается полное обследование.
- Анализы для определения активности процесса: клинический анализ крови (ускорение СОЭ, умеренный лейкоцитоз), острофазовые показатели (фибриноген, С-реактивный белок, протеинограмма, серомукоид). При активном воспалении обнаруживается С-реактивный белок, повышается уровень фибиногена и сиаловых кислот. При системных заболеваниях соединительной ткани повышен уровень антинуклеарных антител, а при ревматоидном артрите — ревматоидный фактор. При остеоартрозе нет воспалительных изменений в анализе крови и не характерно повышение острофазовых показателей. Иногда СОЭ повышается до 20 мм/ч, более высокие значения не характерны и нужно думать о других заболеваниях суставов.
- Рентгенография пораженного сустава.
- Ультразвуковое исследование. При исследовании выявляют изменения мышц, сухожилий (воспаление, разрыв), хряща, суставных сумок и определяют объем синовиальной жидкости.
- Компьютерная томография. Оценивается состояние кости (туберкулез, опухоль, метастаз, остеомиелит).
- Магнитно-резонансная томография помогает определить изменения в хряще, менисках, сумках, связках и сухожилиях. Поэтому ее проведение показано в том случае, если подозревается патология мягких тканей, повреждение менисков и хряща. При остеоартрозе коленного сустава при МРТ выявляют истончение, разрушение и трещины хряща, повреждение крестообразных связок и менисков, остеофиты, признаки синовита и субхондральные кисты.
- Сцинтиграфия скелета. Обследование выявляет опухоли костей и метастазы.
- Артроскопия — визуальный осмотр полости сустава. Прямой осмотр устанавливает травматические, воспалительные и дегенеративные изменения. При необходимости проводится прицельная биопсия.
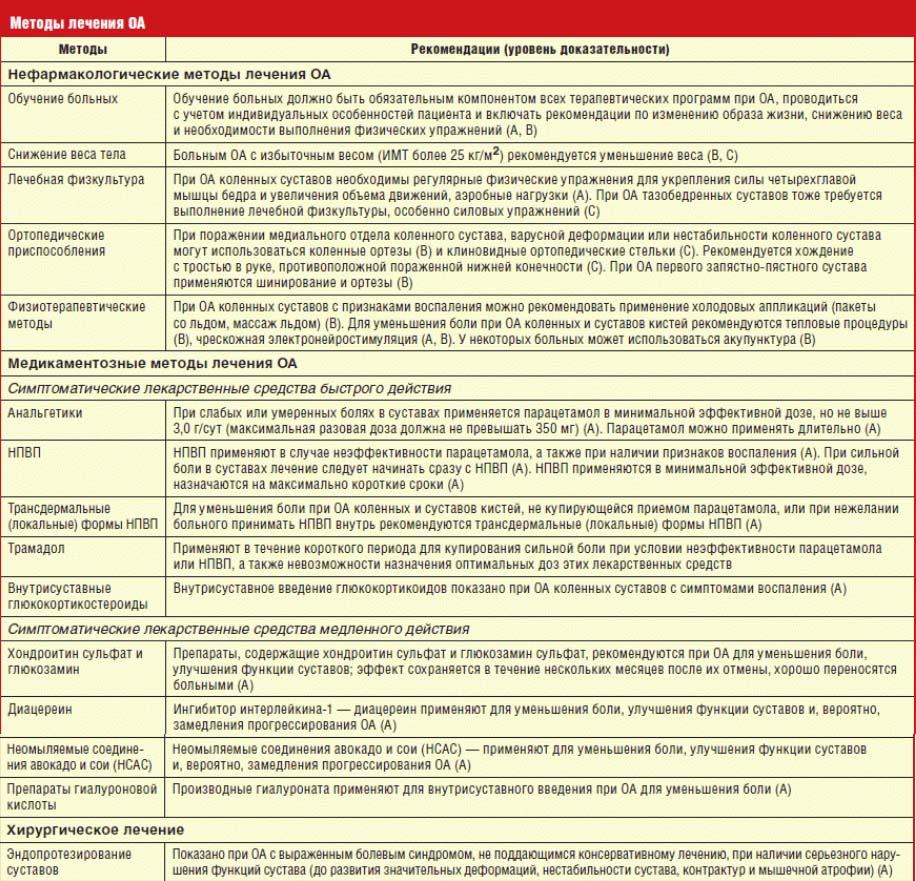
Лечение боли в суставах
Основные принципы лечения:
- уменьшить выраженность боли или устранить ее полностью;
- замедлить прогрессирование изменений в суставе и тканях;
- предотвратить разрушение хряща;
- улучшить функцию суставов;
- предотвратить деформацию и не допустить инвалидизацию.
Эффективные и часто применяемые средства от суставных болей и мышечных, болей в тканях, окружающих сустав — нестероидные противовоспалительные препараты (НПВП). Причем независимо от того, какую причину и локализацию имеет артралгия (будут ли это боли в суставах ног, рук, в крестце или мышцах), применяются эти препараты. Какое бы лекарство вы не выбрали, нужно помнить, что любые препараты имеют побочные действия, поэтому самостоятельное лечение не должно превышать 3-4 дней. Также важно строго соблюдать дозу. Затем нужно обратиться к врачу, который порекомендует препарат и при необходимости назначит средства защиты желудочно-кишечного тракта. Нужно знать, что НПВП у пожилых увеличивают риск сердечно-сосудистых заболеваний, кровотечений из ЖКТ и гиперкалиемии (повышение уровня калия в крови).
Антиартралгия (антиартралгические средства) включает не только НПВП, но и ненаркотические анальгетики. Основной недостаток первых невыраженный анальгетический эффект, если боль сильная или средней силы.
Доктора
Какие принимать лекарства?
Обезболивающие таблетки при болях в суставах
Сильные обезболивающие (Тринальгин, Дексалгин, Кеторолак, Артрозилен) можно принимать первые несколько дней, а потом проводить длительное комплексное лечение. Целесообразнее при выраженных болях принимать обезболивающие уколы. Применяя уколы (инъекции Дексалгин, Анальгин, Кетанов, Кеторол, Арторозилен), вы быстрее получите эффект, быстрее устранятся сильные боли, поскольку вся доза активного вещества поступит в кровь. При внутримышечном введении уменьшается риск побочных эффектов, но могут быть местные нежелательные реакции — инфильтраты, нагноения и даже некрозы. В связи с этим через 3-4 дня инъекций нужно перейти на прием препарата внутрь. Это так называемая ступенчатая терапия. В зависимости от ситуации врач подбирает необходимое для больного лечение с упором на болеутоляющие средства или противовоспалительные.
Болеутоляющие по силе действия (по убыванию):
- Кеторолак (раствор, таблетки).
- Кетопрофен (таблетки, раствор инъекционный, свечи, гель).
- Диклофенак натрия (все формы выпуска).
- Индометацин (суппозитории, мазь).
- Династат (активное вещество парекоксиб, инъекции).
- Пироксикам (капсулы, гель).
- Ибупрофен (таблетки, капсулы, суппозитории, мазь, гель).
Препараты с противовоспалительным действием:
- Индометацин (мазь, суппозитории).
- Нобедолак (таблетки).
- Диклофенак натрия (Вольтарен, Аргетт Дуо, Аргетт Рапид, инъекции Диклофенак, Диклак, Наклофен, Отрофен, Диклоген плюс, Дип Релиф).
- Пироксикам (капсулы, гель).
- Кетопрофен (таблетки, раствор инъекционный, свечи, гель).
- Ибупрофен (таблетки, капсулы, суппозитории, мазь, гель).
- Алгезир Ультра (таблетки).
- Ксефокам (таблетки, инъекции).
- Амелотекс (таблетки, инъекции, суппозитории).
- Нимесулид (таблетки, гель, гранулы).
- Целекоксиб (капсулы).
- Виокс (активное вещество рофекоксиб — таблетки).
- Теноксикам (инъекции). Оптимальными для устранения боли из классических НПВС являются Ибупрофен (доза 1200-1600 мг в сутки), Кетопрофен (100 мг) и Диклофенак (50–100 мг).
Парацетамол можно применять для устранения умеренной боли. Парацетамол 4 г в сутки не уступает ибупрофену 2400 мг в сутки. Парацетамол в дозе 2 г безопасен, но не эффективен для устранения боли.
Классические НПВП оказывают анальгезирующий эффект и выраженный противовоспалительный. Например, при синовитах, которые сопровождаются болью, предпочтение отдают НПВП как неселективным, так и селективным (новые препараты коксибы). Хроническая боль при дегенеративно-воспалительных процессах требует постоянного устранения болевого синдрома. С этой целью могут применяться:
- Таблетки от боли в суставах.
- Суппозитории.
- Пластыри.
- Местные препараты (гель, крем, мазь).
Что предпочесть для длительного приема — селективные ингибиторы ЦОГ-2 (Целекоксиб, Аркоксиа, Денебол, Бикситор, Эторелекс, Костарокс) или неселективные препараты (Диклофенак, Кетопрофен, Алгезир, Ибупрофен, Индометацин, Пироксикам). Чем больше селективен препарат, тем он менее токсичен. Селективные ингибиторы предпочтительно применять при поражении ЖКТ.
Однако длительный прием, особенно с одновременным постоянным приемом аспирина, нужно подкреплять гастропротекторной терапией (ингибиторы протонной помпы Омез, Омепразол, Пантопрозол, Контролок и прочие). Только селективность не гарантирует отсутствие нежелательных реакций. Имеют значение длительность приема, период полувыведения, доза препарата, а также особенности организма (у некоторых наименее токсичные средства вызывают осложнения со стороны ЖКТ). Применение любых НПВП с аспирином (как дезагреганта) повышает риск желудочно-кишечных осложнений, поэтому обязательно назначение ингибиторов протонной помпы.
При выборе препаратов этой группы можно отдать предпочтение суппозиториям (ректальные свечи). Введение средств в прямую кишку обеспечивает быстрое попадание активного вещества в кровь. При этом отсутствует раздражающее действие препарата на слизистую желудка. Применение свечей —гарантия поступления всей дозы в организм. При приеме таблеток внутрь активное вещество подвергается действию желудочного сока, а это ухудшает биодоступность. Применяя свечи, можно сократить количество приемов внутрь — комбинировать таблетированные формы днем с суппозиториями на ночь. Такой прием обеспечивает равномерное поддержание концентрации вещества в крови. Введение суппозиториев (Дикловит, Диклофенак, Кетопрофен, Артрум, Кетонал, Флексен, Амелотекс, Индометацин, ОКИ) — удобный и безболезненный прием.
К наружным средствам относится пластырь с содержанием активного вещества диклофенак, мелоксикам, кетопрофен: Вольтарен, ДиклАртис, Дикловит, Наклофен, Диклофенак, Диклосейф Флектор, Кеплат, Олфен и прочие. Пластыри накладываются на место болезненности на разное время от 12 часов до 24 часов (нужно смотреть инструкцию). Еще одной формой данных препаратов является мазь, крем и гель.
Крем и мазь от боли в суставах
Независимо от локализации боли (в коленном, или других суставах ног, плечевом суставе, в мышцах, суставах рук) можно применять одни и те же наружные средства разных производителей и с разными активными веществами:
- Гели — Амелотекс, Валусал, Быструмгель, Кетопрофен, Феброфит, Диклофенак, Дикловит, Дип Рилиф, Диклоген Плюс, Индометацин, Кеторол, Сулайдин, Нимесулид.
- Крем Аэртал, Диклофенакол, Матарен Плюс, Кетонал, Ибалгин.
Мазевых форм НПВП немного и связано это с тем, что мазевые основы трудно наносятся и плохо впитываются, оставляя жирный след. Ритм жизни диктует другие более удобные способы применения местных препаратов — крем и гель. Они отличаются легкой текстурой и их можно нанести за 30 минут перед выходом на работу, не беспокоясь о появлении неприятных пятен на одежде.
Есть много комбинированных препаратов для местного лечения. Так, Доларен гель в составе имеет диклофенак, ментол, метилсалицилат, масло льна. Основные активные противовоспалительные вещества — диклофенак и метилсалицилат, а масло льна обеспечивает равномерное проникновение активных веществ и защищает от раздражений. В связи с этим Доларен можно применять длительно — при болях и повреждениях 14 дней, а при артрите с болевым синдромом до 21 дней. Также стоит рассмотреть и другие препараты: Найз гель (нимесулид + метилсалицилат + капсаицин + ментол), Диклофенакол (диклофенак+ ментол), Диклоран плюс (диклофенак + левоментол + метилсалицилат).
Тем, кто ищет мазь от боли в суставах колен можно порекомендовать Диклофенак (Зеленая Дубрава, Россия), Диклофенак МФФ, Бутадион, Амбениум-Тривиум, Индометацин, Ибупрофен, Ортофен. Многие используют «мазь для лошадей». Наиболее известен и получил широкое применение у людей крем для суставов «Алезан». Он содержит экстракты 15 трав, глюкозамина гидрохлорид, мумиё, гидролизат коллагена. Судя по отзывам крем хорошо устраняет боль и воспаление, а за счет глюкозамина и коллагена в составе предотвращает разрушение хряща.
Лечение боли в коленном суставе
Пожалуй, этот вопрос интересует больше всего, поскольку эти суставы чаще поражаются, неся большую нагрузку. За счет аналгетического эффекта НПВП уменьшают сильные боли через 40-60 минут и лучше в таком случае применить инъекцию или свечу. При дегенеративных поражениях в коленном или голеностопном суставе необходим длительный прием препаратов. Эффективность НПВП объясняется их обезболивающим и противовоспалительным действием, благодаря которым уменьшаются боли и воспаление в суставах ног.
Арсенал препаратов этого класса пополняется новыми, которые хорошо переносятся: Нобедолак, Мовалис, Нимесулид, Релафен, Целекоксиб, Коксибы (Целекоксиб, Рофекоксиб) относят самым безопасным препаратам, которые меньше вызывают осложнений со стороны ЖКТ. Умеренно селективный Мовалис также эффективен и более безопасен по сравнению с неселективными НПВП. Лечащий врач поможет подобрать эффективный и наиболее безопасный препарат для каждого больного с учетом сопутствующих заболеваний.
Если боли в голеностопном суставе и суставов у стопы связаны с продольным плоскостопием, то необходимо ношение ортопедической обуви и ортопедических стелек. При плоскостопии 4 степени возникает выраженный болевой синдром при ходьбе, поэтому должен решаться вопрос об оперативном лечении.
Лечение боли в тазобедренном суставе
Боль в тазобедренном суставе при ходьбе доставляет много неудобств. При обострении она может быть такой выраженной, что больные при ходьбе вынуждены пользоваться тростью. Чем снять боль? Об этом было указано выше — инъекции помогут быстро купировать острую боль. Поскольку при деформирующем остеоартрозе боль присутствует постоянно и ремиссии практически отсутствуют, лечение в виде приема НПВП (таблетки, свечи) нужно проводить длительно (месяцы, иногда годы). Поэтому важно учитывать действие этих препаратов на хрящ.
Установлено, что индометацин, напроксен, пироксикам, парацетамол, диклофенак, нимесулид, ибупрофен не оказывают отрицательного воздействия на суставной хрящ (не подавляют синтез протеогликанов в хряще). Также отмечено положительное влияние мелоксикама (Мовалис, Мовасин, Амелотекс, Би-ксикам, Генитрон) и ацеклофенака (Аэртал, Асинак) на хрящ.
Больному с дефартрозом постоянно принимать препараты необязательно. Их назначают при синовите и значительном болевом синдроме. Если боль не выраженная, то можно применять местно крем или гель. Прием внутрь отменяют на это время, а при усилении боли и воспаления снова возобновить. В период уменьшения боли в бедренном суставе назначаются физиотерапевтические процедуры и упражнения, которые нужно выполнять в умеренном темпе и с амплитудой, которая не доставляет дискомфорта.
Лечение остеоартроза любой локализации предусматривает прием препаратов, воздействующих на хрящ (хондропротекторы). Хондроитин сульфата и глюкозамин уменьшают воспаление, боль и замедляют прогрессирование болезни. В результате приема этих препаратов улучшается подвижность. Для лечения лучше выбирать комбинированные хондропротекторные препараты (хонроитин+глюкозамин). Эти вещества предотвращают разрушение хряща и стимулируют его регенерацию. Составляющие дополняют друг друга и усиливают действие, поэтому эффективность комбинации выше. Можно назвать следующие препараты Артрон Комплекс, Хондроитин Комплекс, Терафлекс, Артеджа Комплекс, Артра, Формула-С, Бифлекс, Протекон Фаст.
В комплексном лечении часто используют Диафлекс (активное вещество диацерин), оказывающий противоспалительное и обезболивающее действие. Диацерин подавляет активность интерлейкина-1 (он участвует в воспалении и разрушении хряща). Таблетки Дифлекс назначаются длительным курсом (6-12 месяцев) и имеют положительные отзывы о лечении боли суставов. Многие отзывы свидетельствуют о том, что эффект усиливается, если параллельно принимать препараты хондроитина сульфата.
Лечение боли в локтевом суставе
Боль в плечевом суставе или в локтевом суставе правой руки значительно ограничивает функциональные возможности больного. «Выпадение» ведущей правой руки на неопределенное время требует быстрого восстановления. Оптимальным является ступенчатое лечение — инъекции, потом применение НПВП внутрь, сочетая с местным лечением. Такая комбинация более эффективна и менее опасна. Если боль незначительная можно обойтись применением крема или геля. Местное применение не хуже системного (прием таблеток или инъекции), а частота желудочно-кишечных осложнений ниже.
По мере стихания боли показана физическая зарядка. Упражнения направлены на разработку сустава, увеличение объема и стимуляцию мышц. Больные, выполняющие упражнения, отмечают уменьшение боли, улучшение подвижности локтевого сустава и повышение активности в повседневной жизни. Безусловно, упражнения должен отобрать инструктор. Бесконтрольные занятия наносят вред. Лучшие результаты будут достигнуты при комплексном лечении: массаж, физкультура, физиолечение и медикаментозное лечение.
Народные средства от боли в суставах
В большинстве случаев одними народными средствами невозможно улучшить состояние. Народными средствами нужно пользоваться в дополнение к медикаментозному лечению. Возможно, удастся улучшить состояние при легкой боли, но при тяжелых состояниях народные методы лечения неэффективны.
Какие травы применяют при данной патологии?
- Наружно можно использовать лист хрена. Готовят лист хрена в виде кашицы (пропустить через мясорубку или пробить в блендере). В готовое сырье добавляют немного сока лимона. Полученную кашицу используют в виде компресса — приложить к суставу, покрыть пергаментной бумагой и прибинтовать на 2 часа. Можно сделать отвар листьев для компрессов. Для этого взять 50г листьев на 500мл кипятка, закипятить, настоять. Прикладывать к больному месту ткань, смоченную в отваре на ночь, покрыв пергаментной бумагой и утеплив.
- Лист лопуха за счет содержания в нем активных веществ оказывает противовоспалительное и обезболивающее действие. Листья нужно промыть и обсушить, мелко нарезать и уложить в стеклянную банку. Поставить банку на солнечное место и воздействием солнца смесь ферментируется и превращается в кашицу. Через 2 дня «препарат» готов. Используют его в форме компрессов: толстый слой накладывают на место болезненности, прикрывают пергаментной бумагой и теплой тканью. Компресс держат 2-3 часа.
- Девясиловая бражка (настойка девясила) применяется для растирок и компрессов. Берут 1 часть растительного сырья на 10 частей водки. Траву настаивают в стеклянной банке в темном месте две недели.
Самый распространенный способ лечения — употребление набухшего желатина и компрессы с ним. Желатин — это обработанный коллаген, который является основой соединительной ткани и обеспечивает эластичность хрящей, связок и сухожилий. Источник коллагена — хрящи, сухожилия и связки животных. Выработка коллагена с возрастом уменьшается, поэтому восполнить его можно, поедая студни и отварные хрящики. Но трудно это сделать каждый день, поэтому единственным выходом является употребление желатина. Аминокислотный состав коллагена и желатина одинаковый. Очевидна польза желатина при дегенеративных заболеваниях суставов, который уменьшает выраженность боли и улучшает функцию суставов.
Норма употребления желатина — 2 чайные ложки, которые заливают теплой водой в количестве 100 мл и настаивают 12 часов. Перед употреблением набухшую смесь подогревают, добавляют 100 мл сока или компота и выпивают до завтрака за 30 минут. Проводят такой курс лечения в течение месяца. Нужно знать, что при всей пользе желатин может вызывать запоры и связанные с ним обострения геморроя. При сердечно-сосудистых заболеваниях, желчнокаменной болезни, заболеваниях ЖКТ и повышенной свертываемости крови перед началом курса лечения нужно проконсультироваться с врачом.
Среди народных методов лечения встречается и достаточно странный, в котором лечебным фактором выступает пищевая фольга. Ею оборачивают больной сустав, прикладывая блестящей стороной. Фольга пластична и хорошо повторяет форму сустава, а закрепить ее можно бинтом, эластичным или сетчатым циркулярным бинтом или носком, если речь идет о стопе. Повязку оставляют на ночь. Этот метод применяется при артритах, ушибах и растяжениях. По отзывам пациентов эффективно устраняется боль. Курс лечения 12-14 дней. Способ считается нетрадиционным, и врачи относятся к ему скептически. Лечение холодом (грелка со льдом, кубики льда, завернутые в полиэтиленовый пакет) можно применять только при остром воспалении — синовит или артрит, ушибах, гематомах, растяжениях. При деформирующем артрозе такой метод применять нельзя.
Лекарства
- Нестероидные противовоспалительные средства: Дексалгин, Кетанов, Кеторол, Кеторолак, Кетопрофен, Арторозилен, Целекоксиб, Виокс, Мовалис, Мовасин, Амелотекс, Би-ксикам, Генитрон, Аэртал, Асинак, Вольтарен, Аргетт Дуо, Аргетт Рапид, Диклофенак, Диклак, Алгезир Ультра, Наклофен, Отрофен, Ксефокам, Диклоген плюс, Пироксикам, Дип Релиф, Амелотекс, Ибупрофен, Нимесулид.
- Хондропротекторы: Артрон Комплекс, Хондроитин Комплекс, Терафлекс, Артеджа Комплекс, Артра, Формула-С, Бифлекс, Протекон Фаст.
Процедуры и операции
В период уменьшения воспалительных явлений показаны массаж, лечебная физкультура и физиотерапевтические процедуры:
- магнитотерапия;
- лазерная терапия;
- криотерапия;
- электрическая стимуляция нервов;
- грязелечение.
Из местного лечения можно назвать
- Введение глюкокортикоидов в сустав или гиалуроновой кислоты.
- Санационную артроскопию (при лечении больных с гонартрозом). При травматических повреждениях, которые служат препятствием для движений в суставе, эта процедура оправдана. Артроскопическими инструментами выполняют различные вмешательства: промывают полость сустава, удаляют внутрисуставные отломки, сшивают мениски или делают резекцию менисков, восстанавливают связки, выполняют пластику хряща и прочие внутрисуставные манипуляции.
Эндопротезирование сустава — операция по замене сустава имплантантом. Данная операция показана при значительных повреждениях суставов и выраженной боли, которая не купируется медикаментами.
Эндопротезирование тазобедренного сустава стало распространенной операцией, которая выполняется при дегенеративно-дистрофических заболеваниях, некрозе головки бедренной кости, переломах шейки бедра, дисплазии суставов. Наличие осложнений после операции не всегда оправдывает ожидания больных. Среди таковых можно назвать:
- Нестабильность импланта.
- Инфекция
- Вывихи.
- Боль.
Если рассматривать болевой синдром после эндопротезирования, то он может возникнуть в любые сроки — от 2 недель до года после операции. Прежде всего, это могут быть адаптационные боли, связанные с изменением анатомии в области сустава. Также они могут быть связаны с инфекцией, нестабильностью сустава, избыточным удлинением конечности, избыточным/недостаточным офсетом. При инфекции боль будет постоянной, а при нестабильности импланта — периодической. Врач также выяснит характер боли — это такие же как до операции или вновь возникшие ощущения.
Диета

Диета при артрозе
- Эффективность: лечебный эффект
- Сроки: постоянно
- Стоимость продуктов: 1550-1700 рублей в неделю

Диета при коксартрозе тазобедренного сустава
- Эффективность: лечебный эффект через 3 месяца
- Сроки: постоянно
- Стоимость продуктов: 1400-1500 рублей в неделю

Диета при гонартрозе коленного сустава
- Эффективность: лечебный эффект
- Сроки: постоянно
- Стоимость продуктов: 1700-1800 руб. в неделю
Питание пациентов должно быть с повышенным содержанием витаминов и минералов. Для поддержания здоровья и нормальной функции суставов полезны:
- Жирные кислоты Омега-3. Рыбий жир поддерживает эластичность хрящей, улучшает количество и качество внутрисуставной смазки. Большое содержание Омега-3 в форели, скумбрии, сардинах, сельди, лососе, икре рыб. Из растительных продуктов питания большое содержание Омега-3 в льняном масле, конопляном, полезно также оливковое масло.
- Молочная продукция. Полезный источник кальция для костей и хрящей. Стоит отдавать предпочтение кисломолочной продукции, которая лучше усваивается.
- Продукты с витамином Д. Витамин Д необходим для усвоения кальция. Яичный желток, печень трески и сливочное масло — источники этого витамина.
- Витамин С. Этот витамин как антиоксидант защищает ткани от деградации и способствует регенерации. Высокое содержание данного витамина в шиповнике, облепихе, болгарском перце, цитрусовых, черной смородине, огородной зелени.
- Витамин Е. Богаты им растительные масла, орехи и семечки.
- Микроэлементы, среди которых для костной ткани необходимы селен, цинк, бор. Много селена в чесноке, коричневом рисе, морской капусте, хлопьях овса, мясе. Цинк содержится в отрубях, семенах, коричневом рисе, сырах, мясе и крупах. Бор мы получаем из яблок, винограда, груш, орехов, чернослива, фиников, томатов, бобовых, морепродуктов.
- Продукты и блюда, в составе которых есть мукополисахариды —x это прежде всего блюда с добавлением желатина (мармелад, ягодное желе, заливное), морепродукты, крепкая наваристая уха, холодец, отварные свиные уши, куриные хряцики.
Из питания исключают (ограничивают) жирные сорта мяса, мясные бульоны, животные жиры, консервы и копчености. Ограничивается употребление соленых продуктов и общее количество соли до 5-7 г в день.
Профилактика
Как мы выяснили, артралгия является симптомом заболеваний опорно-двигательной системы, поэтому профилактикой ее будет недопущение данных заболеваний. Следующие мероприятия в какой-то степени помогут этому.
- Двигательная активность.
- Недопущение физических перегрузок.
- Своевременная коррекция врожденных патологий костного скелета (деформации стопы, искривления позвоночника) ношением корсетов, ортопедической обуви, наколенников, ортезов.
- Уменьшение веса.
- Своевременное лечение очагов ЛОР-инфекции.
Если заболевания суставов уже развились, то важно не нагружать сустав, измененный дегенеративным процессом. Больным нельзя долго ходить и стоять, носить тяжести. Если приходится долго ходить, то ходьбу нужно чередовать с 5-ти минутным отдыхом. Пациенты с заболеваниями суставов не должны подниматься и спускаться по лестнице. При ходьбе использовать опору (палочку или трость), а также ортопедические приспособления (наколенники, стельки и прочее) по рекомендации врача.
Последствия и осложнения
Хроническая боль является причиной:
- нарушения сна;
- депрессии;
- ограничения движений;
- изменения конфигурации суставов;
- деформации их;
- инвалидизации больного.
Прогноз
Прогноз при остеоартрозах благоприятный. Заболевание медленно прогрессирует и редко приводит к инвалидности. Тем не менее, при артрозе коленного и тазобедренного суставов качество жизни больных снижается. Прогноз при системных заболеваниях соединительной ткани (ревматоидный артрит, болезнь Бехтерева, системная красная волчанка) прогноз неутешительный в плане потери функции и наступления инвалидности.
Список источников
- Суставной синдром в практике педиатра / Е. В. Прохоров, В.В. Бережной, Ю.В. Марушко, Т.В. Марушко, Л.Л. Челпан. – Донецк, 2006.
- Сторожаков Г. И., Касатова Т.Б. Дифференциальный диагноз суставного синдрома / Лечащий врач.2000. - №5
- Сингх Г. Лечение болевого синдрома у пациентов с ревматическими заболеваниями: как выбрать препарат из группы НПВП? / Здоровье Украины - 2012. - № 7(284), С. 16–17.
- Алексеева Л. И., Таскина Е.А., Кашеварова Н.Г./Остеоартрит: эпидемиология, классификация, факторы риска и прогрессирования, клиника, диагностика, лечение / Современная ревматология. 2019;13(2):9–21.
- Насонова В. А., Насонов Е. Л. Рациональная фармакотерапия ревматических заболеваний, 2003.





 Дексалгин
Дексалгин Кетанов
Кетанов Кеторол
Кеторол Целекоксиб
Целекоксиб Мовалис
Мовалис Амелотекс
Амелотекс Ксефокам
Ксефокам Нимесулид
Нимесулид Вольтарен
Вольтарен










Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...