Синдром Горнера
Общие сведения
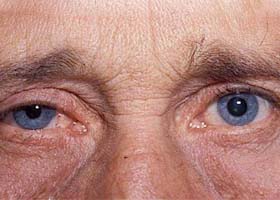
Неврологические расстройства доставляют много сложностей в лечении. Одной из таких патологий является синдром Клода-Бернара-Горнера (синонимы окулосимпатический синдром, синдром Горнера). Этот симптомокомплекс связан с поражением симпатических нервов, которые иннервируют шею, голову, глаза. В разное время разные врачи описывали и дополняли причины и симптомы данной патологии и пришли к выводу, что заболевание развивается при повреждении симпатической нервной цепи. Проявляется данный синдром нарушениями со стороны глаза (опущение века, сужение зрачка, западение глазного яблока, покраснение), расстройствами выделения пота на стороне поражения и снижением тонуса сосудов лица на этой же стороне. Нужно отметить, что симптомы всегда появляются на одной стороне. Все три глазных симптома, появившихся одновременно, указывают на синдром Горнера. Встречается эта патология у лиц разного возраста.
В большинстве случаев — это вторичная патология, развивающаяся на фоне других заболеваний и многие из них могут быть опасными. Учитывая это, при выявлении у себя характерных симптомов необходимо обратиться к офтальмологу и невропатологу, но большей частью этой патологией занимается неврология. Существует также и идиопатическая форма, не связана ни с какой патологией и проявления этой формы проходят самостоятельно.
Патогенез
В основе патогенеза данного симптомокомплекса лежит поражение шейного симпатического пути и нарушение функции глазодвигательного нерва, отвечающего за рефракцию зрачка и функцию век. Симпатический путь начинается от гипоталамуса и идет к глазу. Путь составляют три нейрона.
- Первый — нервные волокна от гипоталамуса, идущие до шейного цилиоспинального центра через продолговатый мозг. Поражения гипоталамоспинального пути считаются центральными.
- Второй — участок от цилиоспинального центра до верхнего шейного узла. Поражения на этом уровне называются преганглионарными.
- Третий — от верхнего шейного узла до мышц глаза (расширяющей зрачок, хряща верхнего века и клетчатки глазницы). Поражения этого нейрона называются постганглионарными.
При выключении импульсов на каком-либо уровне развиваются характерные симптомы этого симптомокомплекса. В большинстве случаев поражение локализуется в продолговатом мозге. Симптомы проявляются на стороне:
- опущение верхнего века развивается при утрате симпатической иннервации мышцы Мюллера;
- незначительное поднятие нижнего века на пораженной стороне («перевернутый птоз»);
- сужение зрачка (парез мышцы, расширяющей зрачок);
- слабая реакция зрачка на свет;
- западание глаза (паралич орбитальной мышцы);
- расширение сосудов конъюнктивы;
- снижение потовыделения и покраснение кожи на этой же стороне лица (паралич мышц сосудов лица);
- разный цвет радужки (отмечается только у детей из-за снижения меланиновой пигментации).
Классификация
Выделяют следующие формы синдрома:
- Врожденная (при этой форме пигментация радужки отсутствует).
- Приобретенная.
По уровню поражения симпатического пути:
- Центральный — поражение локализуются в головном мозге (нарушение мозгового кровообращения, ишемический инсульт, опухоли, воспаление мозговой оболочки, сирингомиелия).
- Периферический (преганглионарный и постганглионарный) обусловлен увеличением щитовидной железы, увеличением лимфоузлов шеи, раком Панкоста, травмами головы и шеи, расслоением аорты и сонных артерий, аневризмой сонной артерии.
Причины
Синдром Горнера развивается в следствие многих причин. Причинами врожденной формы, которая встречается редко, являются вредные привычки беременной, вирусные инфекции (ветряная оспа, цитомегаловирусная инфекция) и интоксикации во время беременности, родовые травмы, наложение щипцов, вакуумная экстракция, трудности при рождении плечевого пояса, травмы носоглотки при родах.
Причины приобретенной формы:
- Блокада плечевого сплетения надключичным доступом. В 75% случаев развитие синдрома Горнера связано с выполнением блокады с использованием большого количества анестетика.
- Пересечение нервных волокон в области грудной клетки или шеи.
- Травма шеи с поражением симпатических нервов грудной клетки или шеи.
- Травмы головного мозга.
- Тромбоз кавернозного синуса.
- Инфекция среднего уха и распространение ее при перфорации перепонки.
- Перерезка симпатического нерва шеи (симпатэктомия).
- Онкологические заболевания. Рак пищевода на поздних стадиях, карцинома верхушки легкого (опухоль Панкоста), метастазы в области шеи, опухоли щитовидной железы, лимфома, протекающие с поражением симпатических ганглиев.
- Поражение нейронов шейного отдела спинного мозга (сирингомиелия, опухоли шейного отдела спинного мозга).
- Поражение первого грудного корешка.
- Опухоли головного мозга.
- Рассеянный склероз.
- Ишемический инсульт с отеком мозга.
- Остеохондроз шейного отдела с транзиторными ишемическими атаками.
- Аневризма восходящей аорты со сдавлением шейного симпатического ганглия.
- Диссекция (расслаивание) внутренних сонных артерий. Полный или частичный синдром в течение длительного времени может быть первым и единственным проявлением расслаивания сонных артерий.
- Жалобы при расслоении внутренней сонной артерии — головная боль в одной стороне, боль в лице или шее и неполный синдром Горнера.
- Гипотиреоз, протекающий с поражением вегетативной нервной системы.
- Гиперплазия щитовидной железы.
- Системные васкулиты с вовлечением в процесс тканей и сосудов орбиты.
Симптомы
Синдром Горнера характеризуется поражением одной стороны лица. Отмечаются: опущение века, сужение зрачка, слабая его реакция на свет и снижение потоотделения пораженной половины лица. Птоз и западение глазного яблока выражены слабо. Разница в размере зрачков более выражена при тусклом освещении. Выделение слез затруднено, а из-за стойкого сужения зрачка ухудшается адаптация пациентов в темноте (они хуже видят в сумерках). При развитии заболевания у детей пораженная радужка светлее, что объясняется снижением отложения мелатонина из-за нарушения симпатической иннервации. С пораженной стороны снижается внутриглазное давление и усиливается аккомодация. Из всех возможных проявлений основной считается триада Бернара Горнера – птоз, сужение зрачка и западание глаза.
При поражении периферического отдела симпатического пути ангидроз (снижение потоотделения) будет на лице и на шее. Если поражен центральный отдел пути, ангидроз проявляется на всей половине тела. Также может быть неврологическая симптоматика, что указывает на нарушение функции мозговых структур.
Анализы и диагностика
- У больного тщательно собирают анамнез заболевания, выясняя наличие головных болей, перенесенного инсульта, оперативные вмешательства на щитовидной железе, шее, грудной клетке, которые могут вызвать повреждение симпатичного цепи, травмы головы или шеи.
- Осмотр щитовидной железы, образований шеи, лимфатических узлов.
- Биомикроскопия глаза. Выявляют расширение сосудов конъюнктивы, покраснение, радужка неоднородна и неравномерное распределение пигмента в радужке. Прозрачность сред не снижена.
- Фармакологические зрачковые пробы. Кокаиновый тест (применяется редко): по капле раствора кокаина закапывают в оба глаза и процедуру повторяют через минуту. Через 15 минут проверяют зрачки. На пораженной стороне он расширяется меньше. Закапывают паредрин по капле в каждый глаз с повтором через 1 минуту. Проверка зрачков осуществляется через 30 минут. Если зрачок на пораженной стороне не расширится как на другом глазу, то это говорит о повреждении нейронов третьего порядка.
- Рентгенографическое исследование грудной клетки (внимательно исследуют верхушки легких).
- МРТ мозга, шеи, грудной клетки. Магнитно-резонансная ангиография выявляет расслоение внутренней сонной артерии.
- Компьютерная томография орбиты определяет объемные образования глазницы и травму органа зрения.
Доктора
Лечение
Лечение заключается в устранении основного заболевания, явившегося причиной данного симптомокомплекса. В зависимости от причины лечение проводится или консервативным или хирургическим методом. Хирургическое вмешательство может понадобиться при опухолях головного мозга и шейных ганглиев, кровоизлияниях в мозг, увеличенной щитовидной железе или лимфоузлах в области шеи.
При легкой степени достаточно восстановить функцию глазных мышц. Активное лечение проводится только при прогрессировании. В запущенных случаях потребуется улучшить кровообращение и трофику нервной ткани. Консервативная терапия включает:
- Нейростимуляцию.
- Миостимуляцию.
- Массаж мимических мышц.
- Кинезиотерапию.
- Кинезиотейпирование.
Методика мио- и нейростимуляции — это воздействие импульсами тока на нерв или мышцу с помощью накожных электродов. При стимуляции задействуются мышцы глаза и нервы. Низкоамплитудные электрические импульсы стимулируют мышцы, что улучшает кровообращение и трофику, мышцы приобретают тонус и полностью или частично восстанавливают функцию. После улучшения пациенты должны продолжать упражнения самостоятельно, на тренажерах, выполнять самомассаж или проходить сеансы кинезиотерапии. При гормональных нарушениях показана заместительная терапия. Для восстановления эстетического вида лица проводится пластическая операция, устраняющая птоз. Чаще всего уменьшают мышцу-леватор верхнего века.
Диета

Диета 15 стол
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1600-1800 рублей в неделю
Специальной диеты не предусмотрено, и пациенты могут придерживаться привычного питания, соответствующего Столу №15.
Профилактика
Синдром Бернара-Горнера не имеет специфических мер профилактики. Неспецифическая профилактика сводится к своевременной диагностике и лечению заболеваний ЛОР-органов и щитовидной железы, коррекции гормонального фона. Для уменьшения рисков врожденной формы этого состояния беременной рекомендована предгравидарная подготовка, отказ от вредных привычек и, по возможности, исключение контактов с больными простудными заболеваниями. Это позволит создать оптимальные условия для развития симпатической и парасимпатической иннервации структур глазного яблока на внутриутробном этапе.
Последствия и осложнения
- Развитие воспалительных заболеваний глаза (конъюнктивит, блефарит, кератит).
- Возможность бактериального воспаления глубоких образований орбиты с развитием флегмоны и абсцесса орбиты.
- Нарушение выделения слезной жидкости и развитие ксерофтальмии (сухость роговицы и конъюнктивы). Это осложнение связано с тем, что изменяется положение глазного яблока, которое сдавливает пути оттока слезы.
- Развивается расстройство сумеречного зрения, которое не поддается лечению.
- Снижение и потеря зрения.
- Амблиопия у детей.
- Гетерохромия (разный цвет радужки) — этот симптом характерен при врожденной форме и появляется у детей.
Прогноз
Синдром Горнера чаще всего имеет доброкачественное течение. Сам синдром не представляет опасности для здоровья, но важно установить заболевания, проявлением которых он является, поскольку некоторые из них имеют неблагоприятный прогноз или угрожают жизни. При устранении причины (лечении основного заболевания) синдром исчезает после применения нейро— и миостимуляции.
Список источников
- Топическая диагностика заболеваний нервной системы А. И. Ермолаева, Г. А. Баранова. Учебное пособие. Пенза 2014, 126 с.
- Вегетативная нервная система в нейроофтальмологической патологии. Завгородняя Н. Г., Саржевская Л. Э., Ивахненко Е. М. Методическая разработка для клинических ординаторов. 2017, 85 с.
- Нейроофтальмология: руководство / А. С. Никифоров, М. Р. Гусева. - М.: ГЭОТАР-Медиа, 2008. - 62 с.
- Зорин Н.А., Латышев Д.Ю., Суходолов Е.П. Синдром Горнера в хирургии начального отдела позвоночных артерий / Украинский нейрохирургический журнал, 2003, №3.
- Синдром Горнера во время нейроаксиальной анестезии/анальгезии в акушерстве - систематический обзор литературы. Вестник акушерской анестезиологии, 2018, №5 (7).



















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...