Рак пищевода
Общие сведения
Злокачественная опухоль пищевода, исходящая из его слизистой, является высоко злокачественным заболеванием (имеет высокий индекс агрессивности), которое трудно поддается лечению. Рак пищевода один из самых агрессивных опухоли. В последнее время показатели выживаемости улучшились, но все равно прогноз остается хуже, чем при прочих онкологических заболеваниях — лишь 20% живут пять лет.
Опухолевым процессом поражается любой отдел пищевода: шейный, грудной или абдоминальный. Результаты лечения самые неутешительные при локализации опухоли в шейном отделе. Опухоли пищевода по гистологическому строению плоскоклеточные (чаще) и железистые, что является важным, поскольку имеются особенности лечения в зависимости от клеточного состава опухоли. Рак пищевода чаще встречается у пожилых и у мужчин чаще в три раза. Большинство больных (до 65-70%) уже на момент обращения имеют III-IV стадию заболевания и излечение у них невозможно (им предлагается паллиативная помощь). Причем большая часть таких больных — это лица пожилого возраста с тяжелыми сопутствующими заболеваниями, что резко ограничивает возможности лечения. Код по МКБ-10 данной патологии C15.
Патогенез
Канцерогенез является многостадийным процессом, возникающим под воздействием образа жизни, факторов среды, генетических, иммунологических и гормональных факторов. Переход от одной стадии канцерогенеза в другую (последующую или предыдущую) также происходит в результате воздействия экзогенных и эндогенных факторов, которые могут как способствовать, так и противодействовать этому процессу. Образование под действием этих факторов канцероген-ДНК и канцероген-белка вызывает в генах локальных мутаций и повреждений. Это в свою очередь активирует онкогены и подавляет гены-супрессоры.
При раке пищевода происходят мутации (повреждение ДНК), связанные с канцерогенными веществами табачного дыма. Кроме этого, химические и термические воздействия на слизистую вызывают воспалительный процесс в слизистой (эзофагит) и дисплазию клеток. При продолжающемся воздействии негативных факторов клеточные изменения нарастают и происходит злокачественное перерождение тканей. Таким образом, новообразование возникает на фоне продолжительного воспаления пищевода (эзофагит, пищевод Баррета), которые рассматриваются как предраковые состояния. Предполагается, что злокачественное образование пищевода связано с изменениями в гене р53, что приводит к синтезу аномального белка, не способного защищать слизистую.
Классификация
Выделяют два типа рака пищевода.
Чаще всего встречаются основные типы опухоли:
- Плоскоклеточная карцинома. Развивается из клеток эпителия слизистой, поражает верхнюю и среднюю треть пищевода, поддается лучевому лечению.
- Аденокарцинома. Исходит из желез пищевода, а также из измененной слизистой, где происходит кишечная метаплазия на фоне гастроэзофагеальной болезни (заброс желудочного содержимого в пищевод), называемая пищевод Барретта. Данный тип опухоли располагается в нижней части пищевода.
Прочие типы рака (мелкоклеточный, аденоакантома, карциносаркома) встречаются редко.
Плоскоклеточный рак пищевода (или плоскоклеточная карцинома) чаще бывает у лиц, злоупотребляющих алкоголем, курильщиков или перенесших ожог пищевода щелочью.
Степень дифференцировки опухоли (G) имеет значение при прогнозе заболевания:
- G1 — высоко дифференцированная опухоль, есть признаки ороговения опухолевых клеток, признаки атипии минимальные, а митотическая активность (способность к делению и росту) низкая. Поэтому такие высокодифференцированные опухоли медленно растут.
- G2 — умеренно-дифференцированная, имеющая среднюю степень роста и злокачественности.
- G3 — это низкодифференцированный плоскоклеточный неороговевающий рак, характеризующийся агрессивностью и быстрой прогрессией.
Как и все опухоли рак пищевода классифицируется по критериям TNM
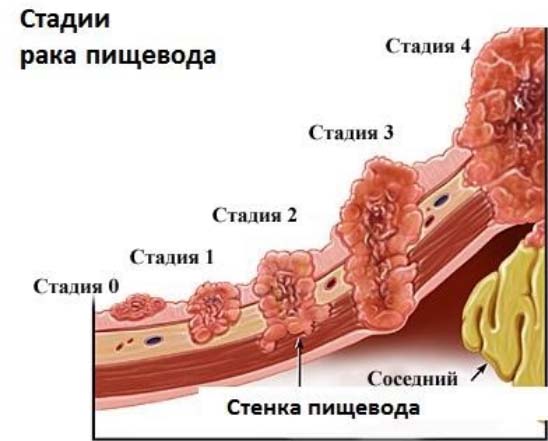
- T1-2 — ранние степени опухоли, когда она распространяется вглубь слизистой и затрагивает мышечный слой.
- T3 — опухоль прорастает в наружную соединительнотканную оболочку.
- T4 — поражаются смежные органы плевра, перикард, вены, диафрагма, тела позвонков, трахея.
- N0 отсутствуют метастазы в регионарные лимфоузлы.
- N1 поражены 1-2 лимфоузла.
- N2 поражены 3 до 6 лимфоузла;
- N3 поражено более 7 узлов.
Отдаленные метастазы обозначаются буквой М.
Причины
Главными причинами, вызывающими опухоли пищевода, являются:
- Особенности питания — употребление горячих блюд, напитков, грубой пищи оказывает химическое и механическое воздействие. Питание, изобилующее острыми, жареными блюдами, содержание в продуктах нитратов и плесневых грибков, раздражает слизистую оболочку и вызывает дисплазию эпителия. Негативно влияет дефицит витаминов А, В, овощей и фруктов, цинка и селена.
- Злоупотребление алкоголем.
- Курение. Считается непосредственной причиной рака глотки, рта, гортани, пищевода и легкого. Курение — это фактор, канцерогенность которого доказана, поскольку в состав табачного дыма имеется десятки канцерогенных веществ. Курение и употребление алкоголя — независимые причины и факторы риска, но сочетании с прочими повышают риск заболевания.
- Мутации гена р53.
- Гастроэзофагеальная рефлюксная болезнь, которая рассматривается как главный фактор риска аденокарциномы. Излишний вес, заболевания желудка, грыжа пищеводного отверстия диафрагмы, дисфункция сфинктеров пищевода — все это вызывает рефлюкс (заброс желудочного содержимого в пищевод), хроническое воспаление, дисплазию эпителия и аплазию (появление злокачественных клеток).
Симптомы рака пищевода
Длительное время заболевание не проявляется и общее состояние не страдает. Первые симптомы рака пищевода — дисфагия (нарушение глотания), дискомфорт за грудиной и чувство инородного тела в пищеводе проявляются на ранней стадии. Но прежде всего, больной обращает внимание на то, что ему трудно глотать твердую пищу. Он тщательно разжевывает пищу и постоянно запивает ее водой или предпочитает есть жидкую пюрированную пищу или кашу-размазню. Дисфагия свидетельствует о том, что 50% просвета пищевой трубки заполнена опухолью. Вторым относительно ранним симптомом является жжение и дискомфорт за грудиной, отдающие в спину или шею, отрыжка и изжога.
Многие не обращают внимания на первые признаки, а тем пациентам, которые обращаются к врачу, назначается лечение по поводу гастроэзофагеального рефлюкса. Еще часть пациентов, страдающих алкоголизмом, вообще не обращают внимания на изменение в состоянии здоровья. Таким образом, период от появления первых признаков до момента обращения обследования может составлять 3-5 месяцев. При этом опухоль пищевода увеличивается, а и по мере ее роста все сложнее глотать пищу, в том числе и жидкую. В запущенных случаях опухоль полностью закрывает просвет, поэтому больной не может проглотить слюну.
В развернутой стадии обращают внимание следующие признаки:
- постоянные боли за грудиной;
- потеря веса;
- охриплость голоса, кашель (в случае, если опухоль прорастает в трахею и гортань);
- рвота;
- рвота кровью или «кофейной гущей» (при распаде или распространении на сосуды).
Анализы и диагностика
- Самый информативный метод — ЭГДС (эзофагогастроскопия). Это исследование дает возможность увидеть опухоль, определить расположение, размеры, оценить осложнения (перфорация, кровотечение). Кроме того, при исследовании делают забор материала для исследования. Для этого выполняют от 3 до 5 биопсий эндоскопическими щипцами.
- Эндосонография (эндоскопическое УЗИ). Это исследование дает информацию о глубине прорастания опухоли в пищевод («Т» по классификации). Исследование выполняется эхоэндоскопов, в который встроены оптический прибор и ультразвуковой датчик. При этом исследовании также выполняется биопсия.
- Рентгеноскопия пищевода. Определяет распространенность процесса и позволяет оценить пассаж контрастного вещества через суженную часть пищевода.
- Компьютерная томография ОГК с контрастированием. Это обследование необходимо для того, чтобы оценить лимфоузлы и выявить отдаленные метастазы.
- КТ брюшной полости.
- УЗИ брюшной полости.
- Видеоторакоскопия и видеолапароскопия. Осмотр полости грудной клетки и брюшной полости. Это позволяет более точно осмотреть лимфоузлы и наличие отдаленных метастазов в грудной и брюшной полости. Чувствительность данных методов выше, чем КТ. УЗИ и KТ не устанавливают диссеминацию опухолевого процесса по брюшине. Для определения резектабельности опухоли видеоторакоскопия более эффективна, чем КТ.
- Бронхоскопия. Осмотр бронхиального трахеи и бронхов для исключения прорастания опухоли в соседние органы.
- Необходимые лабораторные исследования.
Лечение рака пищевода
В зависимости от стадии, распространенности процесса, возраста больного и его состояния применяются:
- Хирургическое лечение.
- Химиотерапия.
- Радиохимиотерапия. Используется у больных, если хирургическое лечение невозможно. При локализации рака в шейном отделе пищевода радиохимиотерапия — метод выбора.
- Комбинированное лечение.
Хирургическое лечение является основным при данной патологии, и оно по эффективности превосходит химиотерапевтическое. Радикальное лечение возможно при отсутствии отдаленных метастазов. Хирургическое лечение при раннем раке может быть с применением эндоскопических методов, во всех остальных случаях — резекция или субтотальная эзофагэктомия. Субтотальная эзофагэктомия — это почти полное удаление пищевода (остается небольшая участь шейного отдела). Одновременно с резекцией выполняется внутриплевральная пластика участком желудка или сегментом толстой кишки.
Результаты одного только хирургического лечения часто неудовлетворительные. Результаты хирургического вмешательства зависят от стадии: при І стадии пятилетний барьер преодолевают 90% больных, а при других стадиях — не больше 25-30%. Уже за первый год после операции у 20% больных возникает рецидив в зоне анастомоза (снова развивается опухолевый стеноз и дисфагия). Средняя выживаемость при применении только хирургического лечения — 15 месяцев. В связи с этим часто применяется различное комбинированное лечение, которое снижает частоту рецидивов и отдаленных метастазов — до операции проводят лучевую или химиотерапию. Однако, эффективность предоперационного лучевого лечения низкая.
Поскольку цитостатические препараты оказывают радиосенсибилизирующее действие (усиливают лучевое воздействие) активно используется неоадъювантная радиохимиотерапия. Радиохимиотерапия оказывает комплексное взаимодействие: радиация действует на опухоль и уменьшает возможность отдаленного метастазирования, а химиотерапевтический препарат сокращает метастатический потенциал опухоли.
Предоперационное химиолучевое лечение считается перспективным методом, поскольку дает выраженный местный эффект. Так, полная регрессия опухоли отмечается у 30-40% больных, а у 60% — частичная. Благодаря этому больных с нерезектабельными опухолями (стадия Т4) переводят в категорию, подлежащих операции. У тех больных, у которых имеется полный ответ на химиолучевое лечение, операцию не выполняют, а больного наблюдают в динамике. Нужно отметить, что при всем этом радиохимиотерапия имеет высокий процент осложнений (гематологическая и негематологическая токсичность).
Хирургическая операция выполняется через 1,5 месяца после окончания химиолучевого лечения. Во время операции удаляется не только часть пищевода с опухолью, но и лимфоузлы. Чаще всего проводится расширенная лимфодиссекция. Метастазы в лимфатические узлы вокруг возвратного нерва и вдоль главных бронхов характерны для локализации рака в средней и верхней части. При раке нижних отделов метастазы обнаруживают в лимфоузлах средостения, по кривизне желудка и под диафрагмой. Не все специалисты признают целесообразность широкой лимфодиссекции. Это связано с тем, что она сопряжена с послеоперационными осложнениями: нарушение функции гортани, истечение лимфы, гнойные осложнения.
В любом случае, к лечению подходят индивидуально, поэтому больной тщательно обследуется. В зависимости от ситуации возможны следующие варианты лечения:
- Если опухоль растет в пределах слизистой (T1a) выполняется эндоскопическая резекция слизистой. Этот метод применяют при небольших опухолях, отсутствии метастазов в лимфоузлы и у ослабленных больных.
- Если эндоскопическое лечение невозможно, выполняется эзофагэктомия.
- В стадии IВ-IIA показано только хирургическое лечение без проведения химио- и лучевого лечения.
- В стадии IIВ-III применяется сочетание хирургической операции с химиотерапией и лучевым лечением — чаще всего предоперационная химиотерапия или химиолучевая терапия. При аденокарциноме проводят 6 курсов химиотерапии — 3 курса до операции и 3 курса после выполнения операции. Если хирургическое лечение противопоказано или имеется опухоль шейного отдела пищевода, то проводится только химиолучевое лечение для улучшения выживаемости больных.
- При нерезектабельных опухолях (распространенный процесс IV стадии) или противопоказаниях к операции (возраст, хронические сопутствующие заболевания) больному назначается паллиативное (поддерживающее лечение, облегчающее страдания и улучшающее качество жизни) химио-, радио- или химиорадиолечение без хирургической операции. Проведением паллиативной химиотерапии добиваются устранения симптомов, связанных с ростом опухоли. Химиотерапия назначается при удовлетворительном состоянии и отсутствии выраженной дисфагии (имеется в виду III–IV степень дисфагии). При невыраженной дисфагии (I–II степень) химиотерапией добиваются уменьшения степени выраженности дисфагии после первого курса лечения. Эффективны Фторурацил, Цисплатин, Паклитаксел. Химиотерапия сопровождается токсичностью и у половины больных ее прерывают из-за побочных эффектов. При выраженной дисфагии III–IV степени, при запущенности заболевания половина больных нуждаются в симптоматическом лечении.
Разработаны методы, которые позволяют больному принимать пищу, несмотря на присутствие опухоли. Для восстановления проходимости применяются:
- Стентирование.
- Формирование обходного анастомоза, который огибает участок с опухолью (например, пищеводно-тонкокишечный анастомоз).
- Эндоскопическая реканализация (инъекция этанола, электрокоагуляция, лазерная и аргонно-плазменная деструкция опухоли, баллонная дилатация, сочетание электро- и лазерной реканализации).
- Лучевая терапия (брахитерапия и дистанционная).
При методике стентирования в суженный участок с помощью эндоскопа вставляют саморасширяющийся стент, который расширяет просвет пищевода. Стенты оказывают постоянное действие на суженный участок. Они применяются при раке среднего и нижнего отделов. В верхнем отделе применение проблематично из-за наличия осложнений. Однако и при этом методе возможны осложнения в виде смещения и перегиба стента, постоянный болевой синдром. Эндоскопическая реканализация дает быстрый эффект, но кратковременный.
Внутрипросветное облучение (брахитерапия пищевода) имеет большое значение в паллиативном лечении. При таком методе к опухоли подаются большие дозы облучения и в итоге она уменьшается и устраняются симптомы дисфагии. Местный эффект брахитерапии отмечается у 60-71% больных, а продолжительность жизни после лечения составляет 13 месяцев. Брахитерапия возможна, если есть просвет в пищеводе, куда можно установить эндостат. Самостоятельно брахитерапия применяется с паллиативной целью, а также может использоваться у неоперабельных больных в сочетании с дистанционной для увеличения дозы.
Что касается дистанционного радиолечения, то она эффективна у 40% больных — при лечении происходит частичная регрессия опухоли и дисфагия уменьшается. Для достижения хорошего результата суммарная доза должна быть не меньше 50 Гр, однако только часть больных выдерживает курс радиолечения из-за тяжелого состояния. Также опасны при паллиативном лечении постлучевые осложнения:
- постлучевой эзофагит (встречается наиболее часто);
- рубцовые стриктуры;
- перфорация пищевода;
- профузное кровотечение;
- пищеводные свищи.
Лечение противоопухолевыми иммунопрепаратами (препараты Опдиво и Ервой), которое в настоящий момент находится на стадии клинических испытаний, может стать альтернативой химиотерапии. Данные препараты могут применяться с химиотерапевтическими препаратами (Цисплатин и 5-фторурацил).
Доктора
Лекарства
- Противоопухолевые химиотерапевтические препараты: Цисплатин, Фторурацил, Доцетаксел, Паклитаксел, Карбоплатин ЛЭНС, Ириноплат, Оксалиплатин Медак, Иринотекан, Иринова.
- Моноклональные антитела: Тразимера, Опдиво, Ервой.
Диета

Диета при раке пищевода
- Эффективность: нет данных
- Сроки: 6 месяцев/пожизненно
- Стоимость продуктов: 3200-4500 рублей в неделю
Диета до операции должна быть высококалорийной с повышенным содержанием белка (1,5-2,0 г на кг веса), чтобы не допустить белково-калорийной недостаточности. В рацион включаются калорийные продукты сливочное масло, лосось, форель, сельдь, икра, сливки, сметана, мед, мясные и печеночные паштеты, шоколад, яйца, каши с маслом, различные растительные масла. Если у больного отмечается нарушение глотания, то пища должна перетираться до состояния кашицы или пюре. При необходимости можно запивать жидкостью. Питание дробное и небольшими порциями, блюда должны быть в теплом виде.
После операции или при выраженном истощении больного рекомендуется энтеральная нутритивная поддержка. Применяются специальные лечебные питательные смеси с повышенным содержанием белка и калорий. Больной путем сиппинга (питье мелкими глотками или через трубочку) может выпивать 2-3 порции в день Нутридринк, Нутридринк Компакт Протеин, Пептамен, Фортикер, Нутризон энергия. Питательные смеси могут быть основным питанием больного или как добавка к основному питанию.
Кода больной полностью восстановится после операции, химио- или лучевой терапии, он может перейти на привычное питание. При хорошей переносимости важно включать в питание овощи, зелень и фрукты, если не в сыром виде, то в припущенном. Они содержат активные вещества, ингибирующие развитие опухолей: бета-каротин, селен, витамины С, Е, витамин А, кверцетин, фолиевая кислота, фитоэстрогены (изофлавинолы), флавоноиды.
Профилактика
С целью профилактики заболевания рекомендуется:
- Отказ от употребления алкоголя и курения. Известно, что 90% рака пищевода связано именно с этими факторами. Также отмечен синергизм (усиление действия) канцерогенного эффекта от курения и потребления алкоголя.
- Диета с исключением повреждающего термического и механического воздействия на слизистую.
Рациональное питание с присутствием достаточного количества антиоксидантов — витамины А, С, Е, селен, бета-каротин, кверцитин. В недавних работах было доказано, что цинк замедляет рост и деление раковых клеток, поэтому нужно включать рацион продукты с его содержанием. Ежедневное употребление цинка мужчинами должно составлять 11 мг, а женщинам и 8 мг. - Выявление и лечение предопухолевых и фоновых патологий. Среди таких можно назвать пищевод Барретта, хронический эзофагит, гастроэзофагеальная болезнь, ахалазия кардии (отсутствие расслабления нижнего пищеводного сфинктера), стриктура пищевода, грыжа пищеводного отверстия диафрагмы. Известно, что аденокарцинома пищевода — осложнение пищевода Барретта, обнаруживаемое у лиц с рефлюксом, поэтому страдающим изжогой или отрыжкой нужно регулярно проходить эндоскопическое обследование пищевода и желудка. Эндоскопическое обследование и биопсия помогут на ранних стадиях выявить метаплазию эпителия и предпринять соответствующие меры (проводится эндоскопическая радиочастотная абляция измененного участка слизистой). Пациенты с пищеводным рефлюксом помимо лечения должны постоянно соблюдать диету.
Последствия и осложнения
- Развитие свищей (пищеводно-трахеальные, пищеводно-медиастинальные и пищеводно-бронхиальные).
- Пневмония при попадании в дыхательные пути пищевых масс.
- Профузное кровотечение.
- Перфорация пищевода.
Прогноз
В целом, пациенты с аденокарциномой имеют лучший прогноз, чем с плоскоклеточным раком. Неутешительный прогноз заболевания объясняется агрессивным течением и ранней диссеминацией опухоли. Причинами плохого прогноза являются трудности выявления на ранних стадиях, что связано со скрытым течением. Поэтому у 70% больных заболевание диагностируется на 3 степени и 4-ой. У 83% на момент выявления имеются метастазы в лимфоузлы, а половина из этих больных умирают в течение одного года.
Сколько живут при раке пищевода? Пятилетняя выживаемость при локализованной форме (без метастазов) отмечается у 37% пациентов. При наличии метастазов в региональные лимфатические узлы она снижается вдвое. Сколько живут пациенты при наличии отдаленных метастазов? В таких случаях радикальное лечение не проводится и прогноз неблагоприятный — продолжительность жизни не более 5-8 месяцев. Симптомы перед смертью включают различные жалобы, связанные с прорастанием опухоли в близлежащие органы. Со стороны дыхательной системы — постоянный кашель, нарушение дыхания, воспаление легких, что связано с образованием пищеводно-трахеальных свищей. Поздним симптомом является осиплость голоса, что свидетельствует о вовлечении в процесс гортанного нерва. Распад опухоли сопровождается хроническим кровотечением, что вызывает гипохромную анемию. Если опухоль распространяется на магистральные сосуды, перед смертью могут развиться профузные кровотечения, которые тоже приводят к смерти.
Список источников
- Киркилевский С.И. Рак пищевода: современное состояние проблемы/Онкология. Гематология. Химиотерапия. - 2015. - № 2/1.
- Клинические рекомендации Рак пищевода и кардии. Общероссийский национальный союз "Ассоциация онкологов России"2020, 62 с.
- Давыдов М. И., Тер-Ованесов М.Д., Стилиди И.С. и др. Пищевод Баррета: от теоретических основ к практическим рекомендациям. Практическая онкология. − 2003. − Т. 4. − № 2. − С. 109–119.
- Халикова Е.Ю. Индивидуализация парентерального питания в хирургической онкологической практике/Трудный пациент. 2014. - №6. - с. 15-19.
- Мамонтов АС. Комбинированное лечение рака пищевода/ Практическая онкология 2003; 4 (2): 76–82.





 Цисплатин
Цисплатин Доцетаксел
Доцетаксел Паклитаксел
Паклитаксел Фторурацил
Фторурацил Иринотекан
Иринотекан













Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...