Гипертоническая болезнь (эссенциальная гипертензия)
Нормальным считается давление 120–129 мм рт. ст. (систолическое, верхнее) и 80–84 мм рт. ст. (диастолическое, нижнее). Повышенное давление является основным фактором риска сердечно-сосудистых заболеваний (ИБС, инфаркт миокарда), цереброваскулярных (геморрагический и ишемический инсульт) и почечных (хроническая болезнь почек). Причем уровень давления и смертность от осложнений находятся в прямой взаимосвязи.
Давление повышается при заболеваниях почек, эндокринных заболеваниях, опухолях мозга, но выделяется и эссенциальная артериальная гипертензия (гипертоническая болезнь, артериальная гипертензия, АГ) — это первичная гипертензия. Эссенциальная гипертензия у взрослых — это заболевание, при котором повышенное давление, не связано с явными причинами, то есть причины его повышения отсутствуют. Этот термин употребляется западными кардиологами, а в России используется термин гипертоническая болезнь.
Распространенность заболевания увеличивается с возрастом, а поскольку увеличивается продолжительность жизни лиц с избыточной массой, предполагается рост распространенности этого заболевания.
Патогенез
В патогенезе заболевания имеют значение генные и внешние факторы (стресс, курение, ожоги, травма мозга, анестезия, хирургические операции). Наследственная предрасположенность — один из важных факторов риска появления и прогрессирования заболевания. Полигенная теория наследования наиболее распространена — предполагается дефект нескольких генов, которые контролируют развитие у эмбриона сердечно-сосудистой системы или генов, ответственных за регуляцию кровообращения и давления.
Важнейшее звено регуляции давления — симпатическая нервная система, гиперактивность которой вызывает развитие сердечно-сосудистых заболеваний. Начальный этап патогенеза — появление застойного возбуждения центров, которые регулируют давление и чрезмерное сокращение артериол. С повышением тонуса симпатической нервной системы связаны гипертрофия миокарда, аритмии, спазм коронарных сосудов, повышение количества тромбоцитов.
Артериальные барорецепторы реагируют на кратковременные изменения давленая, но не реагируют на длительные его повышения и не возвращают его к норме. Суть гипертонической болезни состоит в том, что активация симпатической системы вызывает общее сужение сосудов (особое значение имеет сужение почечных артерий), гипертрофию миокарда и сосудистой стенки, увеличение сердечного выброса, аритмии, а также метаболические изменения в организме (инсулинорезистентность, сахарный диабет), которые усугубляют состояние. Стойкое повышение давления связано с повышением периферического сопротивления сосудов, увеличением сердечного выброса и объема крови.
Параллельно запускается второй механизм повышения и поддержания повышенного давления. При ухудшении кровоснабжения почек включается система ренин-ангиотензин -альдостерон: почками высвобождается ренин, который превращает ангиотензиноген плазмы в ангиотензин I, последний превращается в ангиотензин II — оба вызывают выраженное сужение сосудов (вазоконстрикцию). Ангиотензин II вызывает высвобождение гормона альдостерона (он задерживает жидкость) и вазопрессина (под его действием еще больше сужаются сосуды). В связи с этим ренин-ангиотензиновая система тоже считается главным регуляторам тонуса сосудов и водно-электролитного баланса. У больных отмечается высокий уровень ангиотензина II в крови. Препараты блокаторов ангиотензина II угнетают ренин-ангиотензиновую систему, что влечет снижение давления.
Классификация
Выделяются:
- Первичная гипертензия (эссенциальная) — это заболевание с прогрессирующим поражением органов.
- Вторичная гипертензия (симптоматическая) — обусловлены почечной, эндокринной, нейрогенной и кардиоваскулярной этиологией, а в их терапии на первый план выходит лечение основного заболевания.
В основу классификации по степени гипертонической болезни положен уровень давления.
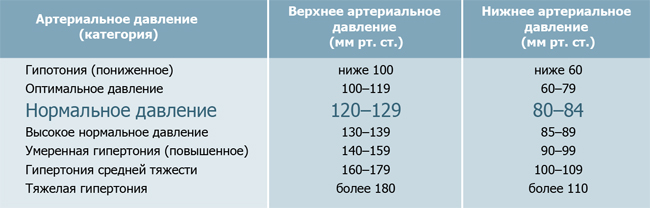
Нормы артериального давления по классификации ВОЗ
Классификация по степени эссенциальной гипертензии включает:
- оптимальное давление – меньше 120 / 80 мм рт. ст.;
- нормальное – 120-129 / 84 мм рт. ст.;
- высокое нормальное – 130-139 / 85-89 мм рт. ст.;
- при 1 степени – 140-159 / 90-99 мм рт. ст.;
- при 2 степени – 160-179 / 100-109 мм рт. ст.;
- при 3 степени – 180 / 110 мм рт. ст. и более.
Классификация по стадии гипертонической болезни отражает поражение органов-мишеней. Эссенциальная первичная гипертензия вызывает изменение в органах и их функцию. Большей чувствительностью к высокому давлению отличаются сердце, почки, сосуды (в частности, головного мозга).
- При 1 стадии — течение без поражения сердца и других органов, но у больного могут быть факторы риска (нарушение обмена липидов, курение, повышение уровня сахара и мочевой кислоты).
- При 2 стадии — есть поражения органов, которые выявляются при обследовании, но симптомы нарушение функции отсутствуют. При II стадии со стороны сердца выявляется гипертрофия левого желудочка (данные ЭКГ, рентгенографии, УЗИ сердца), сужение артерий сетчатки, ретинопатия, со стороны почек — появление белка в моче и повышение креатинина.
- При 3 стадии — есть признаки поражений органов, выявляемые при обследовании и уже присутствуют сердечная недостаточность, перенесенный инфаркт, инсульт или транзиторная мозговая атака, деменция сосудистого генеза, кровоизлияние в сетчатку глаза, белок в моче, повышение креатинина, расслаивающая аневризма аорты. Время перехода от стадии к стадии зависит от организма и его компенсаторных возможностей.
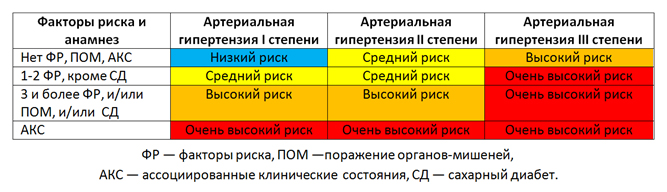
Величина давления — не единственный фактор, который определяет тяжесть заболевания и его прогноз. Значение имеют также дополнительные риски гипертонической болезни — вероятность развития в ближайшие 10 лет сердечно-сосудистых осложнений (ССО) и поражений органов.
- Риск 1 (минимальный) — имеют лица с давлением менее 140/90 мм рт. ст. и не имеющие факторы риска.
- Риск 2 (средний) — имеется у людей с давлением 140–179 / 90–109 мм рт. ст. и с одним фактором риска (атеросклероз, изменение уровня липидов, сахарный диабет, изменения со стороны органов) При риске 2 вероятность осложнений составляет 15-20%.
- Риск 3 (высокий) — давление повышено до 180 / 110 мм рт. ст. и любой фактор риска (повышен холестерин, гипертрофия желудочка, диабет, хроническая болезнь почек). В данном случае риск осложнений составляет 20–30%.
- Риск 4 (очень высокий) — имеют больные с III стадией гипертонической болезни при наличии любого фактора риска. Это могут быть атеросклеротические поражения сердца и сосудов, проявляющиеся стенокардией, инсультом, перенесенным инфарктом или преходящими ишемическими атаками, заболеванием периферических артерий. Сахарный диабет с поражением органов, инсулинозависимый сахарный диабет с ранней манифестацией или хроническая болезнь почек. Семейная гиперхолестеринемия означает вероятность осложнений больше чем в 30% случаев.
В подробной классификации МКБ-10 уточняются различные варианты течения ГБ с поражением разных органов:
- I10 — эссенциальная гипертензия.
- I11 — гипертензивная болезнь сердца (течение заболевания с преимущественным поражением сердца). В данном случае основным органом, который поражается, является сердце, поэтому в классификацию введен код гипертоническая болезнь сердца. Термин «с поражением сердца» (гипертрофия левого желудочка) означает только поражение сердца без сердечной недостаточности.
- I11.0 — гипертоническая болезнь с поражением сердца и с застойной сердечной недостаточностью. В данном случае имеется поражение, которая выражается функциональным классом.
- I11.9 — гипертоническая болезнь сердца без застойной сердечной недостаточности.
- I12 — гипертензивная болезнь с поражением почек.
Далее следуют заболевание с сочетанным поражением сердца и почек (I13) без сердечной недостаточности, почек и сердца с сердечной недостаточностью (I13.0), с поражением почек и почечной недостаточностью (I13.1).
Как и при любом заболевании становится вопрос трудоспособности больного и службы в армии. Для более точного определения артериального давления проводится его суточное мониторирование, пациент тщательно обследуется в условиях стационара и выносится заключение. По степени и стадии заболевания призывник может быть признан не годным к службе в армии и получает категорию «Д» или «В». Что касается экспертизы трудоспособности, при 2 и 3 степени больные могут получить инвалидность.
Причины гипертонической болезни
Первичная артериальная гипертензия развивается по ряду причин:
- нарушение регуляции давления;
- нарушение выведения натрия почками;
- повышение тонуса артериол;
- повышенная реактивность сердечно-сосудистой системы (наблюдается неадекватная реакция на стресс или другие раздражители).
Большое значение в развитии заболевания имеют факторы риска:
- Наследственная отягощенность. В 30% случаев заболевание обусловлено генетическими факторами. Предрасположенность к повышенному давлению в 2 раза чаще встречается у пациентов, родители которых имеют повышенное давление.
- Дислипидемия, сахарный диабет.
- Неправильное питание и избыточное употребление соли — больше 5 г в день.
- Гиподинамия.
- Ожирение.
- Возраст — увеличение возраста связано с повышением давления и прежде всего систолического.
- Курение.
- Злоупотребление алкоголем.
- Храп и остановка дыхания во сне (апноэ).
Симптомы
Симптомы гипертонической болезни длительное время не проявляются. Это опасно тем, что длительное бессимптомное течение вызывает изменения в органах и осложнения. Лишь некоторые больные могут предъявлять жалобы на ощущение «тумана» в голове и периодическое головокружение.
Дальнейшее течение гипертонической болезни связано с поражением органов, что уже имеет клинические проявления. Симптомы эссенциальной гипертензии включают головную боль (разлитую или в затылке), ощущение жара при повышении давления и потливость, одышку, дискомфорт в груди, дрожь в теле, носовые кровотечения, отечность, ухудшение зрения.
При поражении головного мозга (пациент имеет хроническую ишемию мозга) к вышеперечисленным жалобам присоединяются снижение памяти, шаткость при ходьбе, несистемное головокружение и диффузная головная боль, которая связана с эмоциональной нагрузкой, утомляемостью и снижением работоспособности. У пациентов страдает сон и появляется шум в голове/ушах. Возможно развитие мозжечкового (расстройство походки, изменение почерка, скандированная речь, тремор головы, мышечная гипотония), псевдобульбарного (нарушения речи, глотания, поперхивание) и пирамидного (гипертонус мышц, снижение объема движений) синдромов.
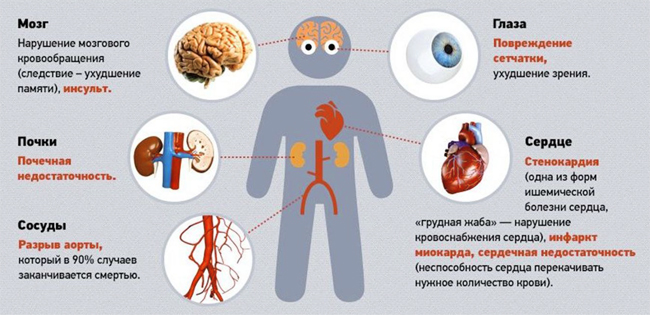
Влияние гипертонической болезни на различные органы
Течение с сердечным поражением означает гипертрофию левого желудочка и ишемическую болезнь сердца. Гипертрофия желудочка развивается компенсаторно в результате повышенной нагрузки сердечной мышцы, что позволяет поддерживать нормальный сердечный выброс. Последствиями развития гипертрофии желудочка является возникновение болей по типу стенокардии, связанное с ухудшением коронарной микроциркуляции.
Поражение почек связано с развитием нефросклероза (фиброз почечной ткани), а на поздней стадии склерозируются клубочки, атрофируются почечные канальцы, почки сморщиваются, уменьшаются и развивается почечная недостаточность. Ранними показателями вовлечения почек являются появление следов белка в моче, увеличение мочевой кислоты в крови. Поздними проявлениями являются протеинурия (выделение 300 мг белка с мочой) и повышение креатинина в крови. Если утрачена половина нефронов, в два раза снижается скорость клубочковой фильтрации. Больным с терминальной ХПН необходим хронический диализ.
Анализы и диагностика гипертонической болезни
Поскольку артериальная гипертензия часто протекает у больного бессимптомно, при первом повышении давления пациент должен постоянно его контролировать. Диагноз эссенциальной гипертензии устанавливается после сбора анамнеза, повторных измерений давления и лабораторно-инструментальных исследований. Чаще всего история болезни такого пациента имеет упоминание о наличии высокого давления у ближайших родственников. Поскольку диагноз гипертонической болезни предусматривает установление ее стадии, степени и риска сердечно-сосудистых осложнений, проводятся следующие обследования:
- Общий анализ крови.
- Анализ мочи с оценкой протеинурии.
- Уровень глюкозы в крови (натощак) и глюкозо-толерантный тест.
- Уровень общего холестерина, липопротеинов высокой плотности, триглицеридов, мочевой кислоты и креатинина. Исследование уровня альдостерона и активности ренина.
- Определение скорости клубочковой фильтрации.
- ЭКГ.
- ЭхоКГ.
- УЗИ почек, дуплексное сканирование артерий почек.
- КТ или МРТ головного мозга.
- Дуплексное сканирование брахиоцефальных артерий (выявляются стенозы внутренних сонных артерий и атеросклеротические бляшки).
- Исследование глазного дна врачом-офтальмологом (геморрагии, экссудаты, отек соска зрительного нерва) для выявления гипертонической ретинопатии.
Лечение гипертонической болезни
Давление нужно контролировать и регулировать, поскольку снижение диастолического давления на 5–6 мм рт. ст. снижает смертность от сердечно-сосудистых заболеваний и инсультов.
Когда нужно начинать лечение? Если у больного давление 140–159 / 90–99 мм рт. ст. — назначается контроль давления в домашних условиях утром и вечером в течение 2 недель. При стойких показателях 140–159 и 90–99 назначаются препараты. При 2 или 3 степени гипертонической болезни (показатели выше 160 мм рт. ст. и 100 мм рт. ст.), сразу назначаются препараты не зависимо от дополнительных факторов риска.
Изолированное повышение систолического давления часто отмечается у пожилых и его необходимо снижать до уровня 140 мм рт. ст. Мягкая изолированная систолическая гипертензия встречается у подростков и молодых лиц, но им рекомендуется нелекарственное лечение. Клинические рекомендации указывают на важность нелекарственного лечения не только у данной категории лиц, при всех стадиях заболевания. Оно идет в помощь медикаментозному лечению и включает:
- изменение образа жизни;
- избавление от пагубных привычек (курение, употребление алкоголя);
- увеличение активности (быстрая ходьба 30–40 минут до 5 раз в неделю, плавание) — это основа лечения при гипертонии I стадии и дополнение к лекарственному лечению при II–III стадиях;
- ограничение в рационе соли;
- нормализация веса — уменьшение веса на 1 кг влечет снижение давления на 3 мм рт. ст.;
- нормализация сна.
Лечение эссенциальной гипертензии у взрослых включает следующие группы препаратов:
- гипотензивные препараты разных групп;
- диуретики (используются тиазидные и тиазидоподобные диуретики);
- антиагреганты (улучшают текучесть крови и профилактируют образование тромбов);
- статины (нормализуют обмен холестерина).
Гипотензивные препараты отличаются своим действием в отношении предупреждения осложнений:
- Бета-адреноблокаторы (Бисопролол, Атенолол, Конкор, Беталок, Карведилол, Небиволол, Небилет) и ингибиторы АПФ (Периндоприл, Рамиприл) эффективны в предупреждении ИБС и сердечной недостаточности. Блокаторы бета-адренорецепторов не рекомендуются при метаболическом синдроме и сахарном диабете. Они уступают блокаторам рецепторов ангиотензина II в плане предотвращения инсульта.
- Терапия блокаторами рецепторов ангиотензина II (Лозартан, Теветен, Диован, Авапро, Арбитель) и антагонистами кальция эффективно предупреждает развитие инсульта.
- Ингибиторы АПФ (Аккупро, Лизиноприл, Амприлан, Рамиприл, Энап, Эналаприл, Хартил, Тритаце), блокаторы рецепторов ангиотензина II (Лозартан, Теветен, Диован, Авапро, Арбитель, Валмисар, Ирбетан, Вальсакор) и антагонисты кальция (Амловас, Амлодипин-Вертекс, Амлодак, Верапамил, Амлодил Босналек, Амлотоп, Арифарм) способствуют обратному развитию гипертрофии желудочка.
- Ингибиторы АПФ оказывают кардиопротекторное и ренопротекторное действие, улучшают сократимость миокарда, почечную гемодинамику и снижают давление без ухудшения снабжения мозга кровью. Эта группа показана при сердечной недостаточности, нефропатии, гипертрофии желудочка с нарушением функции, атеросклерозе, метаболическом синдроме, перенесенном инфаркте и фибрилляции предсердий.
- Антагонисты кальция снижают периферическое сопротивление сосудов, хорошо расширяют сосуды при повышенном тонусе — снижают тонус коронарных, почечных и периферических сосудов. Преимущественно назначаются при изолированном повышении систолического давления, гипертрофии желудочка, стенокардии, экстрасистолии и в пожилом возрасте.
- Диуретики, которые применяют более 50 лет, остаются широко применяемой группой препаратов. Они не уступают по своей эффективности ингибиторам АПФ и антагонистам кальция. Снижают частоту инфаркта и инсульта и считаются препаратами выбора у пожилых, при систолической гипертензии и сопутствующей сердечной недостаточностью с периферическими отеками и пастозностью. Индапамид способствует регрессии гипертрофии желудочка.
Очень часто применяются комбинации препаратов:
- ингибитор АПФ + мочегонное;
- блокатор рецепторов ангиотензина + мочегонное;
- ингибитор АПФ + антагонист кальция;
- блокатор рецепторов ангиотензина + антагонист кальция, антагонист кальция + диуретик, бета-блокатор + диуретик.
Доктора
Лекарства
- Блокаторы рецепторов ангиотензина II: Лозартан, Теветен, Диован, Авапро, Арбитель, Валмисар, Ирбетан, Вальсакор.
- Ингибиторы АПФ: Аккупро, Лизиноприл, Амприлан, Рамиприл, Энап, Эналаприл, Хартил, Тритаце.
- Антагонисты кальция: Амловас, Амлодипин, Амлодак, Верапамил, Амлодил Босналек, Амлотоп, Арифарм.
- Диуретики: Гипотиазид, Индапамид, Ионик, Фуросемид, Верошпирон, Торасемид, Триамтерен, Арифон, Индап.
- Бета-адреноблокаторы: Бисопролол, Атенолол, Конкор, Беталок, Карведилол, Небиволол, Небилет.
Диета

Диета при гипертонии
- Эффективность: лечебный эффект через 21 день
- Сроки: постоянно
- Стоимость продуктов: 1600-1700 руб. в неделю

Диета 10-й стол
- Эффективность: лечебный эффект через 1 месяц
- Сроки: постоянно
- Стоимость продуктов: 1700-1850 руб. в неделю
Рациональное питание позволяет снизить давление при мягкой гипертензии. Так, снижение соли в рационе до 5 г снижает систолическое давление на 5–10 мм рт. ст. и особенно это выражено у лиц пожилого возраста. Всем пациентам рекомендуют готовить пищу без соли, а 5 г соли на день (это 1 чайная ложка) использовать для подсаливания блюд. Безсолевая диета, обилие фруктов, овощей и ограничение жиров, позволяют снизить давление.
При «высоком нормальном» давлении и пожилым рекомендуется увеличить уровень потребления калия за счет овощей и фруктов: изюм, чернослив, бананы, финики, персики, виноград, апельсины, дыня, грейпфрут, абрикосы, курага, хурма, арбуз, дыня, сок апельсина и яблока, помидоры, листовая зелень, картофель, кабачок, тыква, бобовые.
Ограничение жиров достигается уменьшением животных жиров и употреблением нежирного мяса, птицы и рыбы, которые готовят на пару или отваривают, обезжиренных молочных продуктов. Пациентам рекомендуют употребление рыбы 3 раза в неделю и ежедневно 400 г свежих овощей. Овощи, фрукты, зерновые содержат калий, магний и кальций. За основу питания можно взять диету при гипертонии и диету 10-й стол.
Уменьшение веса возможно за счет ограничения калорийности рациона. Для этого исключаются простые углеводы (сахар, любые сладости, кондитерские изделия, выпечка), значительно ограничивается жирная пища, картофель, макаронные изделия, каши с одновременным увеличением овощей, которые подают как гарнир к отварному нежирному мясу или рыбе. При ожирении показана диета 8 стол.
Профилактика гипертонической болезни
- Здоровый образ жизни с увеличением физической активности. Полезны аэробные нагрузки (ходьба, скандинавская ходьба, езда на велосипеде, плавание, фитнес).
- Контроль веса для предупреждения развития ожирения.
- Рациональное питание — увеличение объема овощей и фруктов в рационе, рыбы, ненасыщенных жирных кислот, орехов, нежирных кисломолочных продуктов. Одновременно следует уменьшить употребление поваренной соли, животных жиров и мяса.
- Прекращение курения и употребления алкоголя.
- Ведение дневников с регистрацией уровня давления.
Последствия и осложнения
Если больной страдает этим заболеванием, у него возможны следующие осложнения гипертонической болезни:
- Сосудистые: энцефалопатия, кровоизлияние в мозг, кровоизлияние в сетчатку, расслаивающая аневризма, субарахноидальное кровоизлияние, сосудистая деменция, инфаркт. Сосудистая деменция такое же частое и тяжелое (как инсульт) осложнение. В ее развитии помимо высокого давления имеют значение возраст, гиперлипидемия, повышенная вязкость крови и замедление мозгового кровотока. Мозговой инсульт и инфаркт являются основными причинами смерти пациентов. В 75% инсульты связаны с тромбозами на фоне атеросклероза, а 15% с разрывом аневризм и развитием геморрагического инсульта. С повышением давления увеличивается риск атеросклеротического поражения сосудов с развитием инфаркта, атеротромботического инсульта, стеноза почечных артерий.
- Отек соска зрительного нерва и утрата зрения.
- Первичный нефросклероз и почечная недостаточность. Отмечается прямая связь между уровнем давления и снижением функции почек. Риск почечной недостаточности повышается с его повышением — при 160–180 мм рт. ст. он увеличивается в 10 раз.
Прогноз
Прогноз относительно благоприятный при постоянном применении больным гипотензивных средств и приверженности его правильно выполнять все назначения, что предотвращает осложнения. Все пациенты должны периодически посещать врача для оценки эффективности лечения. При недостаточной эффективности лечения врач производит замену ранее назначенного препарата или добавляет другой препарат. В случае отсутствия контроля над давлением и развитии осложнений (инфаркт, инсульт) прогноз значительно ухудшается.
Список источников
- Российское кардиологическое общество. Артериальная гипертензия у взрослых. Клинические рекомендации МЗ РФ, 2022 год.
- Кисляк О.А., Петрова Е.В., Чиркова Н.Н. Особенности эссенциальной артериальной гипертензии в подростковом возрасте // Сердце. 2006. Т. 5. № 4. С. 16–19.
- Воробьев Р.И., Шарлаева Е.А. Определение риска развития осложнений сердечно-сосудистых заболеваний/Ульяновский медико-биологический журнал, 2018, №1, С.25-28.
- Пунина А.А, Пунина М.А., Шкитин В.А., Шувалов А.Д. Значение эссенциальной артериальной гипертензии как фактора риска развития острого нарушения мозгового кровообращения /Вестник Смоленской государственной медицинской академии, 2019, Т.18, №4, С. 74–78.
- Сабиров И.С., Муркамилов И.Т., Фомин В.В., Сабирова А.И.,Исмарова Г.С. Артериальная гипертензия в молодом возрасте: современное состояние проблемы/ The Scientific Heritage, 2021, №72, С. 15-18.





 Лозартан
Лозартан Теветен
Теветен Диован
Диован Вальсакор
Вальсакор Аккупро
Аккупро Лизиноприл
Лизиноприл Периндоприл
Периндоприл Рамиприл
Рамиприл Гипотиазид
Гипотиазид Индапамид
Индапамид Верошпирон
Верошпирон Бисопролол
Бисопролол Атенолол
Атенолол Конкор
Конкор Небиволол
Небиволол










Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...