Ишемия головного мозга
Общие сведения
Термин «ишемия» означает уменьшение кровоснабжения любого органа или ткани в виду ухудшения притока крови. Если говорить о головном мозге, то различают следующие виды ишемии его — острая (мозговой инсульт, транзиторная ишемическая атака) и хроническая ишемия. Инсульт и хроническая форма ишемии представляют собой наиболее актуальную проблему неврологии. Эти виды сосудистой патологии головного мозга имеют высокую распространенность и степень инвалидизации больных. При этом до 90% сосудистых заболеваний мозга относятся к хронической ишемии.
Хроническая ишемия мозга — разновидность сосудистой патологии, обусловленная прогрессирующим нарушением его кровоснабжения с постепенно нарастающими нарушениями его функции. Ранее для определения данной патологии применялись термины «дисциркуляторная энцефалопатия», «хроническая ишемическая болезнь мозга», «недостаточность мозгового кровообращения», «энцефалопатия сосудистая, гипоксическая, атеросклеротическая или гипертоническая». В настоящее время согласно МКБ-10 применяется термин «хроническая ишемия мозга», которая имеет код I67.8.
Мозг нуждается в большем потреблении кислорода, чем другие органы. Особенностью его метаболизма является интенсивный обмен. При хроническом ухудшении кровоснабжения замедляется мозговой кровоток, уменьшается содержание кислорода и глюкозы, происходит сдвиг метаболизма (анаэробный гликолиз, лактатацидоз), появляется стаз капиллярной крови и склонность к тромбообразованию, вырабатываются нейротоксины. Все эти процессы приводят к гибели клеток. При хронической ишемии диагностируются поражение белого вещества полушарий и нарушается связь лобных долей и подкорки (феномен разобщения). Эти патологические изменения при отсутствии лечения приводят к сосудистой деменции.
Именно нарастание интеллектуально-мнестического дефицита характерно для хронической ишемии мозга. Если при ранних проявлениях заболевания у больных появляется тревога и депрессия, то хроническая ишемия мозга 2 степени из-за развития деменции характеризуется дезадаптацией больного в среде (социальной и бытовой). Устранение гипоксии, улучшение микроциркуляции и метаболизма уменьшает выраженность клинических симптомов и сохраняет мозговую ткань.
Патогенез
В основе хронической ишемии мозга лежат изменения структуры сосудистой стенки, возникающие при атеросклерозе или артериальной гипертензии. Липогиалиноз сосудов (дистрофические изменения сосудов в виде отложения гиалина и липопротеидов) небольшого калибра приводит к хронической ишемии белого вещества, в котором определяются очаговые (лейкоареоз) и диффузные изменения.
Эндотелий сосудов — это важный фактор, который регулирует сосудистый тонус. Эндотелиальные клетки синтезирует антиатеросклеротические вещества (например, оксид азота). На ранних стадиях повреждения эндотелиальных клеток развиваются функция эндотелия. Прежде всего, нарушается доступность оксида азота и уменьшается степень расширения сосудов. В клетках мозга развивается окислительный стресс — накапливаются в большом количестве активные формы кислорода. Даже если синтез оксида азота нормальный, то при окислительном стрессе он быстро инактивируется.
Оксидантный стресс играет основную роль в поражении нейронов мозга, поскольку в клетках накапливаются недоокисленные продукты обмена, расширяются кальциевые каналы и происходит поступление кальция в клетки. Это приводит к снижению активности нейронов головного мозга, что ухудшает мозговой метаболизм.
Таким образом, механизмы хронической ишемии мозга включают:
- снижение кровотока;
- нарастание глутаматной токсичности;
- накопление кальция в клетках мозга;
- развитие лактатацидоза;
- активация внутриклеточных ферментов;
- прогрессирование антиоксидантного стресса;
- подавление белковых процессов в клетках и снижение энергетических процессов.
Первое время механизмы компенсации нарушенного мозгового кровообращения сдерживают появление клинических симптомов. При хорошо развитом коллатеральном кровообращении возможна хорошая компенсация. И наоборот, индивидуальные особенности строения сосудов становятся причиной декомпенсации. Со временем в условиях плохого снабжения мозга кислородом механизмы компенсации истощаются, недостаточным становится обеспечение мозга питанием и энергией и развиваются функциональные, а потом и необратимые изменения мозга в виде ишемических очагов.
Результатом сочетанных нарушений при хронической ишемии является симптомокомплекс, включающий когнитивные расстройства. При прогрессировании заболевания развиваются церебральные сосудистые кризы, присоединяются двигательные расстройства и выраженное ослабление памяти.
Классификация
Острые нарушения мозгового кровообращения:
- Инсульт (ишемический, геморрагический).
- Транзиторные ишемические атаки.
- Церебральные кризы.
Хронические нарушения кровообращения мозга:
- Начальные проявления.
- Энцефалопатия.
По клиническому синдрому выделяются:
- Диффузная цереброваскулярная недостаточность.
- Поражение сосудов каротидной системы.
- Поражение вертебрально-базилярной системы кровообращения.
- Вегетососудистые пароксизмы.
- Психические расстройства.
По этиологическим причинам:
- Атеросклеротическая энцефалопатия.
- Гипертоническая.
- Венозная.
- Смешанная.
По стадиям:
- Начальные проявления.
- Стадия субкомпенсациии.
- Стадия декомпенсации.
Церебральная ишемия 1 степени — это компенсированная стадия с начальными проявлениями. У больного появляется слабость, утомляемость, головная боль, незначительное снижение памяти и внимания, замедленность движений. При 1 степени ишемии отмечаются минимальные поражения головного мозга, выявляемые инструментальными методами.
Церебральная ишемия 2 степени — это субкомпенсированная стадия. Ишемия головного мозга 2 степени протекает с ухудшением памяти, депрессивными расстройствами, психическим истощением, неустойчивостью при ходьбе. Отмечаются признаки недостаточности кровоснабжения в отдельных сосудистых бассейнах. Самым важным является то, что для 2 степени характерно органическое поражение ЦНС (лейкоареоз).
Ишемия третьей степени — декомпенсированная стадия. Наблюдаются расстройства чувствительности, речи, параличи, ослабление мимики, мышечная слабость, утрата работоспособности, психическая деградация. Могут нарушаться функции тазовых органов.
Причины
Наиболее частыми причинами, вызывающими хроническую ишемию, являются:
- Гипертоническая болезнь. Само наличие гипертензии является фактором риска появления когнитивных (память, праксис, гнозис, речь и интеллект) нарушений. У лиц, длительно страдающих гипертензией, когнитивные нарушения и деменция развиваются чаще. Особую опасность имеет кризовое течение гипертонии. Иногда ишемию головного мозга вызывает резкое и чрезмерное снижение давления при лечении или во время ночного снижения давления.
- Атеросклероз магистральных сосудов головы. Медленное сужение артерии бляшкой приводит к недостаточности кровоснабжения и ишемическим изменениям в виде дистрофии и атрофии клеток мозга. Атеросклероз, как общее заболевание, может вызывать ухудшение кровоснабжения любого органа. Например, атеросклероз венечных артерий сердца лежит в основе ишемической болезни.
- Субэпикардиальная ишемия возникает при сужении коронарных артерий и перенапряжении миокарда на фоне атеросклероза коронарных сосудов. Субэпикардиальная ишемия — это участок сердечной мышцы под эпикардом. Ишемия вызывает гибель клеток (некроз), который сначала возникает в субэндокардиальных участках миокарда (они более чувствительны к ишемии), а потом субэпикардиальных.
- Заболевания сердца с тромбоэмболиями. В целом сердечно-сосудистые заболевания приводят и к хронической ишемии мозга.
- Сахарный диабет.
- Венозная дисциркуляция.
- Повышенная агрегация (склонность к «склеиванию») тромбоцитов, изменение реологических свойств крови (повышение вязкости, гематокрита, фибриногена).
- Бесконтрольный прием лекарственных препаратов.
- Хронический алкоголизм и наркомания.
- Тяжелая печеночная и почечная недостаточность.
- Интоксикации химическими соединениями.
- Лучевое воздействие.
Реже нарушения мозгового кровообращения развиваются при посттравматическом расслоении позвоночных артерий, патологии позвоночника, врожденных деформациях артерий, васкулитах. Чаще всего хроническая ишемия развивается у пожилых лиц, страдающих сердечно-сосудистыми заболеваниями.
Факторами риска данного заболевания являются:
- Пожилой возраст.
- Наследственная предрасположенность.
- Пол.
- Ожирение.
- Нерациональное питание.
- Недостаточная физическая нагрузка.
Симптомы ишемии головного мозга
Хроническая ишемическая болезнь головного мозга по выраженности проявлений делится на три стадии. Симптомы ишемии сосудов головного мозга разнообразны на разных стадиях. Если в начальных стадиях отмечаются астенические, тревожно-депрессивные и астено-депрессивные нарушения, то во второй в третьей стадии присоединяются выраженные интеллектуальные расстройства, которые характерны для сосудистой деменции. В начальных стадиях симптомы возникают при значительном эмоциональном и умственном напряжении, которые требуют усиления мозгового кровообращения.
В первой стадии начальных проявлений преобладают субъективные расстройства: непостоянные головные боли, тяжесть в голове, головокружения, слабость, эмоциональная лабильность, раздражительность, нарушения сна, снижение внимания, легкие расстройства памяти. В этой стадии не формируются неврологические синдромы за исключением астенического. При правильном лечении уменьшается выраженность или устраняются отдельные симптомы.
При 2-й стадии субкомпенсации чаще отмечаются нарушения памяти, неустойчивость при ходьбе, частые головокружения, реже отмечается астенический синдром. Усиливаются мнестико-интеллектуальные нарушения.
Для второй стадии характерны неврологические синдромы:
- Когнитивных расстройств, которые переходят в сосудистую деменцию.
- Псевдобульбарный. При этом страдают: артикуляция (речь), фонация (осиплость голоса), глотание и жевание.
Больные принимают пищу медленно и постоянно поперхиваются при глотании, поскольку жидкая пища попадает в нос. Часто наблюдаются приступы непроизвольного смеха или плача, возникающие вследствие насильственного сокращения мимических мышц.
- Атактический. Двигательная дисфункция, выражающаяся в изменении походки и ухудшении координации.
- Пирамидной недостаточности с легкими моно-и гемипарезами. При этом нарушается походка, отмечается скандированная речь и интенционное дрожание (дрожание конечностей).
- Неврологические расстройства мочеиспускания.
- Экстрапирамидные расстройства (гипокинезия или легкое повышение мышечного тонуса).
- Синдром паркинсонизма. В отличие от болезни Паркинсона отмечается преимущественное вовлечение ног, отсутствие тремора покоя, развитие постуральной неустойчивости (невозможность удерживать равновесие или при изменении позы) и деменции.
Признаки в 3-й стадии (декомпенсации) более выражены. Выявляются вышеперечисленные неврологические синдромы, которые имеют устойчивый характер и прогрессируют. У больных отмечаются выраженные когнитивные дисфункции:
- нарушение внимания;
- расстройства всех видов памяти (долговременной, кратковременной и ассоциативной);
- затруднения в профессиональной деятельности;
- присоединение апрактико-агностических симптомов (неспособность выполнять целенаправленные движения и нарушение зрительного, тактильного и слухового восприятия) и нарушений речи.
Чаще наблюдаются падения и обмороки. При декомпенсации возможны нарушения мозгового кровообращения — «малые инсульты» (обратимые неврологические симптомы длительностью от суток до двух недель). Также может отмечаться «законченный инсульт» или повторные инсульты с остаточными явлениями. Наблюдаются параличи, расстройства речи и чувствительности, психическая деградация, снижение мимики и мышечная ригидность. На третьей стадии присутствует сосудистая деменция — нарушения интеллекта. Это приобретенный синдром, для которого характерно прогрессирующее снижение когнитивных функций. В результате больные становятся неадаптированными в повседневной жизни.
При хронической ишемии мозга прослеживается связь между возрастом пациентов и выраженностью симптомов. Ишемия головного мозга у пожилых имеет тенденцию к прогрессированию. Наряду с прогрессированием неврологических симптомов, связанных с процессами в нейронах головного мозга, у пожилых нарастают когнитивные расстройства — это касается памяти и интеллекта. Когнитивные нарушения развиваются по «лобному» типу: снижение настроения, подавленность, апатия, утрата интереса ко всему.
Для лиц пожилого возраста характерной становится эмоциональная лабильность — быстрая и беспричинная смена настроения, раздражительность и плаксивость. Отмечается замедленность мышления, трудности с переключением на другой вид деятельности. Изменяется поведение пациентов: повышенная импульсивность, снижается способность к самокритике, появляется пренебрежение правилами поведения, принятыми в обществе.
С прогрессированием процесса присоединяются нарушения праксиса (отсутствие координированного и контролированного действия) и гнозиса (нарушения узнавания, в результате которого ранее знакомый окружающий мир, становится чуждым и непонятным). Все это значительно снижает социальную адаптацию пожилых пациентов.
Анализы и диагностика
Помимо сбора анамнеза и осмотра больного необходимо инструментальное подтверждение диагноза, которое включает:
- УЗ-допплерография сосудов головы и шеи.
- Магнитно-резонансная ангиография.
- Магнитно-резонансная томография.
- Компьютерная томография, которая позволяет выявить очаговые изменения в мозге.
- Офтальмоскопия с исследованием глазного дна. Часто определяются застойные явления или отек зрительного нерва, изменения сосудов глазного дна. Периметрия определяет границы полей зрения и области выпадения полей зрения.
- ЭКГ для выявления патологии ССС.
- Биохимические исследования крови.
- При диагностике когнитивных нарушений обязательно проводится нейропсихологическое тестирование.
Метод ультразвуковой доплерографии позволяет выявить атеросклеротические бляшки сонной артерии и дифференцировать их по эхогенности. Это дает возможность оценить их морфологическиое строение. По эхоплотности различают гипо-, гиперэхогенные и промежуточные бляшки сосудов. Также при УЗ-доплерографии выявляют стеноз внутричерепных артерий, нарушение их геометрии или спазм мозговых сосудов. К методам исследования сосудов головы и шеи относится также метод цветового дуплексного сканирования (ЦДК) и триплексное сканирование.

УЗ-допплерография сосудов головы и шеи
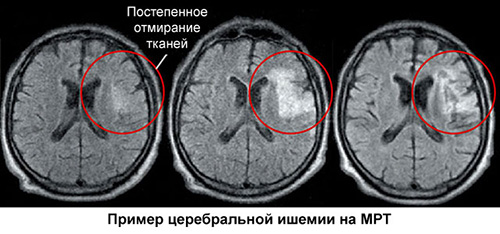
МРТ в определенных режимах показывает «немые» инфаркты, расширение желудочков мозга. Также обнаруживаются множественные изменения в виде мелких очагов в подкорковых зонах, сопровождающиеся атрофией коры. Поражение глубинных отделов белого вещества — лейкоареоз («белое свечение»). Это снижение плотности белого вещества головного мозга, которое плохо кровоснабжается. Этот процесс рассматривается как старение мозга или незавершенный инсульт. Лейкоареоз является неблагоприятным прогностическим фактором риска деменции. Выявляется у пациентов старше 75 лет.
При нулевой стадии («норма») на МРТ не выявляются патологические очаги. Первая степень характеризуется появлением «шапочек» у рогов боковых желудочков и множественными не сливными (или единичными) и субкортикальными очагами. При второй степени выявляются участки лейкоареоза вокруг желудочков и очаговые сливные изменения. Для третьей степени сосудистого поражения характерны большие перивентрикулярные участки лейкоареоза и субкортикальные очаги-конгломераты в белом веществе.
Лечение ишемии головного мозга
В процессе лечения ишемии сосудов головного мозга добиваются нормализации мозгового кровообращения, улучшения текучести крови и метаболизма в мозговой ткани. Фармакологическая коррекция направлена на основные звенья патогенеза, поэтому 40% больных получают как минимум три лекарственных препарата. Основными препаратами являются:
- Вазоактивные средства.
- Антиагреганты.
- Средства нейрометаболического действия.
Кроме того, важно воздействовать на имеющиеся факторы риска — атеросклероз и артериальная гипертензия. В итоге лечение ишемической болезни головного мозга в обязательном порядке предусматривает:
- Воздействие на атеросклероз применением статинов, коррекцией питания и образа жизни больного.
- Прием антигипертензивных средств при повышенном давлении.
- Препараты, воздействующие на микроциркуляторное русло и улучшающие мозговое кровообращение. К ним относятся Кавинтон, Галидор, Трентал, Инстенон, Пентоксифиллин (Вазонит ретард), Винпоцетин, Оксибрал, Эуфиллин. Кавинтон — самый широко используемый препарат, который начинают принимать с капельных инфузий с последующим переходом на прием внутрь в течение 1,5 месяцев. Препарат обладает комплексным действием — это вазоактивное, ноотропное метаболическое и антиоксидантное. Винпоцетин оказывает метаболическое и вазоактивное действие. Препараты относятся к разным фармакологическим группам, но являются вазоактивными препаратами. Так, блокаторы кальциевых каналов, к которым относятся Циннаризин, Нимодипин и Флюнаризин, оказывают сосудорасширяющий эффект вследствие уменьшения содержания кальция внутри гладкомышечных клеток сосудов стенки. Данные препараты наиболее эффективны при ухудшении кровообращения в вертебрально-базилярной системе. Нарушения в этом бассейне проявляются головокружением и неустойчивостью при ходьбе. Ницерголин (препарат Сермион) устраняет сосудосуживающее действие, которое вызывают адреналин и норадреналин. Также оказывает комплексное действие — нейропротекторное, ноотропное, антиагрегантное и метаболическое.
- Среди актуальных препаратов комплексного воздействия на ЦНС выделяют ноотропные средства. Они повышают устойчивость мозга к неблагоприятным воздействиям (ишемия, гипоксия). К «ноотропным» относятся препараты пирацетама (Ноотропил, Луцетам), Энцефабол и комплексный препарат — Винпотропил (пирацетам+винпоцетин).
- Важным компонентом лечения ишемии мозга является назначение препаратов, обладающих антиоксидантным действием. В настоящее время широко используются: Актовегин, Мексидол, Милдронат, Мексикор. Актовегин в дополнение к антиоксидантному действию оказывает также антигипоксическое и нейропротекторное.
- Терапия лекарствами, оказывающими метаболическое действие, улучшает репаративные процессы в мозге.
Метаболические препараты также оказывают ноотропный эффект. Из этой группы препаратов можно назвать Церебролизин, Цитофлавин и Актовегин. Последний уменьшает нарушение энергетического питания нейронов, улучшая метаболизм АТФ при ишемии/гипоксии. Цитофлавин — нейропротектор, антигипоксант и антиоксидант. В его составе: янтарная кислота, рибоксин, никотинамид и рибофлавин. Он замедляет реакции промежуточного обмена при гипоксии мозга, вызванной разными причинами.
Оправданным и целесообразным считается сочетанное применение вазоактивных препаратов и проведение метаболической терапии. Вазоактивные и метаболического действия препараты принимаются курсами 2 раза в год. Существуют комбинированные лекарственные формы с вазоактивным и метаболическим эффектом — Инстенон, Фезам, Винпотропил.
Как лечить ишемию головного мозга у пожилых?
С учетом сопутствующей патологии в комплекс лечения лиц пожилого возраста обязательно входят:
- Противосклеротические препараты при гиперлипидемии, которая не корригируется диетой. Перспективными является группа статинов (Симвор, Зокор, Ровакор, Мевакор, Медостатин). Терапия этими средствами нормализует липидный обмен и обладает профилактическим действием в отношении нейродегенеративного процесса, развивающегося на фоне сосудистой недостаточности мозга.
- Гипотензивные средства. Проведение антигипертензивного лечения и контроль за давлением является основным фактором профилактики появления и нарастания двигательных и психических симптомов у пожилых. Тем не менее, считается, что нормализация давления у пациентов этой возрастной группы, имеющих длительный «стаж» гипертензии, может способствовать усугублению хронической ишемии и нарастанию когнитивных нарушений по «лобному» типу.
- Наличие выраженного атеросклероза сосудов головы с нарушением реологических свойств крови требует применения антиагрегантов. Доказана антиагрегатная активность ацетилсалициловой кислоты (препараты Кардиомагнил, Тромбо АСС) и клопидогрель (Плавикс). При наличии противопоказаний к приему ацетилсалициловой кислоты, применяют другие препараты — Плавикс, Курантил, Тиклид.
- Синдром сосудистой деменции у пожилых требует проведения наиболее интенсивной терапии. Мощный эффект в отношении когнитивных расстройств оказывают ингибиторы ацетилхолинэстеразы (фермент, разрушающий ацетилхолин), поскольку недостаточность ацетилхолина играет важную роль при сосудистой деменции. К ингибиторам ацетилхолинэстеразы относится Галантамин, Нейромидин, Ривастигмин, Донепилзин. В России доступны препараты последнего поколения из этой группы: Экселон и Реминил. Первый назначают по 1,5 мг 2 раза, потом доза постепенно увеличивается до 6,0 мг дважды. Частыми побочными эффектами являются тошнота и рвота, что может помешать достижению лечебного эффекта. Реминил реже вызывает побочные явления. Применение этой группы препаратов оказывает положительное влияние на память, повышает адаптацию к окружающему и способствует нормализации поведения. Лечение данными препаратами должно проводиться постоянно и важно один раз в полгода контролировать печеночные ферменты в крови.
- Эндотелиальная дисфункция, связанная с артериальной гипертензией, рассматривается как одно их звеньев развития микроангиопатии головного мозга. Препарат с воздействием на эндотелий — Диваза, который является также антигипоксантом, антиоксидантом. Длительный прием его улучшает у пожилых когнитивные функции.
- Мембранопротекторы. Цитиколин (Цераксон) является источником холина, который необходим для синтеза ацетилхолина. Как донатор фосфатидилхолина он участвует в синтезе клеточных мембран. Оказывает положительное влияние на интеллектуально-мнестические функцию, связанную с возрастными изменениями. На фоне лечения повышается общительность и улучшается память у больных. Наибольший эффект достигается при приеме дозы 300-600 мг в день, продолжительностью лечения 2 месяца. Из препаратов цитиколина можно отметить препарат Нейродар, который применяется при острой и хронической ишемии мозга. Антиоксидантным и мембраностабилизирующим действием обладают препараты янтарной кислоты — препарат МексиВ6 является комплексным и включает не только янтарную кислоту, но и магний и витамин В6.
- Целесообразно назначение противотревожных средств. Безопасными при длительном применении является анксиолитик Грандаксин. При выраженных астено-депрессивных состояниях назначаются антидепрессанты.
- При наличии головокружений у пожилых рекомендуется Винпотропил (пироцетам + винпоцетин). Он уменьшает головокружение, улучшает когнитивные функции и гемодинамику мозга.
- Как антиоксидант, антигипоксант и нейропротектор назначается Актовегин. Препарат усиливает обмен веществ, улучшает трофику и стимулирует регенерацию. Для пожилых пациентов с изменениями памяти используется схема: 200 мг 3 раза в день до 4-6 месяцев.
Доктора
Лекарства
- Сосудорасширяющие средства: Кавинтон, Галидор, Циннаризин, Трентал, Инстенон, Флунаризин, Эуфиллин, Пентоксифиллин, Винпоцетин, Танакан, Нимодипин.
- Мембранопротекторы: Цераксон, Нейродар.
- Нейрометаболические препараты: Пирацетам, Винпотропил, Биотропил, Луцетам, Ноотропил, Церебролизин, Актовегин, Глицин, Семакс, Энцефабол.
- Ингибиторы ацетилхолинэстеразы: Нейромидин, Экселон, Реминил, Галантамин, Ривастигмин, Донепезил.
- Антиоксиданты и антигипоксанты: Актовегин, Мексидол, Цитофлавин, МексиВ6, Нейрокс, Мексиприм.
Процедуры и операции
С целью оксигенации мозга проводится кислородотерапия и гипербарическая оксигенация. Гипербарическая оксигенация – метод насыщения крови кислородом под повышенным давлением в специальной камере. При сеансе уровень кислорода возрастает в несколько раз, поэтому облегчается усвоение его клетками, восстанавливается метаболизм и увеличивается выработка энергии клетками. Все недоокисленные продукты превращаются в воду и углекислый газ, которые удаляются из организма. В результате устраняется межклеточный отек и улучшается микроциркуляция в тканях.
Для реабилитации больных с расстройствами движения назначаются следующие процедуры:
- электростимуляция мышц;
- акупунктура;
- электрофорез;
- теплолечение (при нормальном уровне артериального давления);
- массаж;
- ЛФК (механотерапия, занятия на тренажерах для тренировки ходьбы, гидрокинезотерапия).
В некоторых случаях могут понадобиться реконструктивные операции на артериях головы и шеи и эндоваскулярное стентирование сонных артерий.
Церебральная ишемия у новорожденных
Церебральная ишемия у новорожденного — что это такое? Это поражение головного мозга, возникшее вследствие перенесенной асфиксии. Церебральная ишемия у новорожденных считается актуальной проблемой педиатрии. Тяжелая ишемия остается основной причиной инвалидизации и смертности детей. Дети с перинатальной ишемией головного мозга являются категорией высокого риска по социальной дезадаптации, склонности к поведенческим нарушениям в подростковом возрасте и по неуспеваемости в школе. Установлено значение перинатальной церебральной ишемии в развитии психоневрологических нарушений. Усиление неврологической симптоматики отмечается в критические периоды: новорожденность, 3-6 месяцев, начальный школьный период.
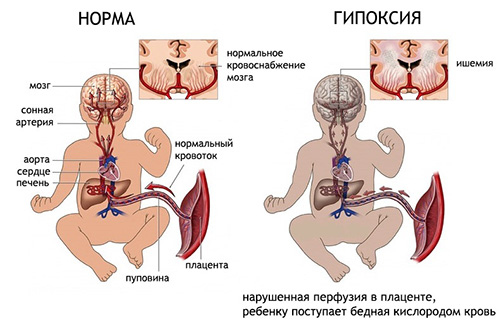
Причины развития ишемии головного мозга у новорожденных
- Вредные привычки у матери и отца.
- Профессиональные вредности у матери.
- Хронические экстрагенитальные заболевания у матери (гастрит, холецистит, язвенная болезнь, гипотония, гипертоническая болезнь, ожирение, заболевания щитовидной железы).
- Отягощенный гинекологический анамнез (гестоз, угроза прерывания беременности, плацентарная недостаточность).
- Инфекции у беременной (хламидиоз, микоплазмоз, гарднереллез, вирусные инфекции, особенно цитомегаловирус и герпес I, II типа.
- Осложнения в родах (длительный безводный период, изменения характера околоплодных вод, затяжные роды, эпизиотомия, амниотомия, ручное отделение плаценты, асфиксия при рождении).
- Недоношенность.
Обычно церебральная ишемия у ребенка диагностируется сразу после родов. Подтверждается она при проверке рефлексов, а тяжелая степень определяется сразу при оценке по шкале Апгар. Чем ниже балл, тем тяжелее состояние новорожденного.
Церебральная ишемия 1 степени у новорожденного
Это легкая форма, которая характеризуется слабо выраженными неврологическими симптомами в первые 3-5 дней жизни. В картине поражения центральной нервной системы преобладает невыраженный синдром возбуждения, тремор конечностей и подбородка, синдром угнетения наблюдается только в 5,5% случаев.
Кроме этого, отмечается незначительный мышечный гипертонус и усиление сухожильных рефлексов. За ребенком первое полугодие наблюдает невропатолог и педиатр. Лечение 1 степени заключается в проведении массажа, который улучшает кровообращение и устраняет гипертонус. Симптомы постепенно исчезают, не оставляя осложнений.
Церебральная ишемия 2 степени у новорожденных
Более тяжелая форма. У доношенных новорожденных с церебральной ишемией 2 степени в большинсве случаев регистрируется синдром гипервозбудимости, тремор и синдром внутричерепной гипертензии.
Судорожный синдром наблюдается у 7% новорожденных, отмечаются также глазодвигательные симптомы. При обследовании (нейросонография) у всех новорожденных отмечается гиперэхогенность мозга и увеличение желудочков мозга у половины детей.
Первый месяц жизни ребенка при ишемии этой степени расценивается как острое состояние, нуждающееся в постоянном контроле и лечении. У ребенка могут быть:
- апноэ (остановка дыхания во время сна);
- снижение рефлексов (хватательных, сосательных);
- сниженный мышечный тонус;
- периодическая потеря сознания;
- нарушение координации движений.
Со второго месяца до одного года — период восстановления нервной системы. Ребенок обязательно должен регулярно осматриваться неврологом, поскольку у детей развивается внутричерепная гипертензия, гидроцефалия, симптоматические судороги (на повышение температуры).
Последствия церебральной ишемии 2 степени к концу первого года:
- синдром гиперактивности;
- гипервозбудимость;
- нарушения сна.
Церебральная ишемия 3-й степени
Это наиболее тяжелая форма, характеризующаяся:
- отсутствием рефлексов;
- повышением артериального давления;
- нарушением сердечного ритма;
- невозможностью самостоятельного дыхания;
- комой.
Последствия ишемии 3 степени наиболее серьезные:
- детский церебральный паралич;
- умственная отсталость.
В настоящий момент методикой нейропротекции, эффективность которой доказана, является неонатальная гипотермия. Главными условиями ее эффективности являются: раннее начало (до 6 часов жизни новорожденного) и соблюдение глубины гипотермии (температура не выше 330-340 С). Такой режим должен соблюдаться 72 часа. Основной задачей мероприятий по реабилитации в первые месяцы является нормализация кровообращения и метаболизма мозга. С этой целью применяются:
- сосудистые препараты: Дибазол;
- метаболическая терапия включает Глиатилин, Цитофлавин, Левокарнитин, Корилип (кокарбоксилаза + тиоктовая кислота + рибофлавин), Церетон, Витамины (Нейромультивит);
- антиоксиданты: Мексидол;
- противосудорожные средства (антиконвульсанты): Топирамат, Фенобарбитал;
- мелатонин — гормон шишковидного тела, который регулирует сон и бодрствование;
- аллопуринол — ограничивает потребление кислорода и оказывает антиоксидантное действие;
- соли магния, которые широкого применяются в неонатологической практике, поскольку магний блокирует кальциевые каналы, а при их активации происходит высвобождение глутамата;
- миорелаксанты.
Физиотерапевтическое и другое немедикаментозное лечение:
- массаж;
- кинезитерапия;
- лазеротерапия;
- ароматерапия;
- переменное магнитное поле;
- электрофорез;
- синусоидальные модулированные токи;
- сухая иммерсия, которая моделирует условия невесомости и исключает непосредственный контакт с водой, используется в комплексе реабилитации особенно недоношенных детей;
- ЛФК;
- упражнения в воде;
- психосенсорная стимуляция;
- гидротерапия.
Диета

Диета 10-й стол
- Эффективность: лечебный эффект через 1 месяц
- Сроки: постоянно
- Стоимость продуктов: 1700-1850 руб. в неделю
При наличии начальных проявлений атеросклероза пациента нужно мотивировать к соблюдению диеты. Питание должно быть богатым антиоксидантами. Так, средиземноморская диета предупреждает развитие когнитивных нарушений. Высокое содержание витаминов-антиоксидантов (витамины С и Е) эффективны для восстановления функции эндотелия.
Антиоксиданты флавоноиды (содержатся в красном вине и шоколаде) улучшают функции эндотелия в крупных артериях. Полифенолы какао повышают биодоступность оксида азота и устраняют эндотелиальную дисфункцию. При гипертонической болезни показана Диета 10-й стол (ограничение соли, животных жиров).
Профилактика
Профилактика данного заболевания заключается в выполнении обычных правил здорового образа жизни:
- Правильное питание.
- Борьба с лишним весом.
- Активный образ жизни.
- Отказ от курения и злоупотребления алкоголем.
- Периодические врачебные осмотры.
- Контроль артериального давления, уровня сахара и холестерина.
Профилактика ишемии головного мозга также предусматривает выявление больных с артериальной гипертензией и стенозом магистральных артерий головного мозга, который сказывается на гемодинамике. У таких больных может рассматриваться вопрос о хирургическом лечении.
Последствия и осложнения
Выделяют следующие варианты прогрессирования ишемии:
- Быстрое прогрессирование — смена стадий происходит за два года.
- Умеренное — за 2-5 лет.
- Медленное прогрессирование — смена стадий за 5 и более лет.
В зависимости от скорости прогрессирования болезни можно судить о скорости развития осложнений.
Последствия ишемии головного мозга в пожилом возрасте связаны с развитием сосудистой деменции — это одно из наиболее тяжелых осложнений, которое развивается при неблагоприятном течении заболевания. Основной механизм сосудистой деменции — хроническая ишемия мозга и изменения его белого вещества. Согласно статистике сосудистая причина является основой 10-15% случаев деменций в пожилом возрасте.
Последствия церебральной ишемии у новорожденного зависят от степени ишемии. Ишемия 1 степени заканчивается благополучно. К числу отдаленных последствий при этой степени относится плаксивость, трудности с засыпанием, гиперактивность, раздражительность, повышенная возбудимость. Правильно проведенная реабилитация снижает выраженность неврологического дефицита, восстанавливает его психического развития и помогает социализировать ребенка.
Церебральная ишемия 2 степени имеет более тяжелые осложнения: постоянные головные боли, нервные расстройства и нарушения сна. Такие дети с трудом адаптируются к окружающей среде, медленнее развиваются и имеют сложности в учебе. Реабилитация занимает иногда несколько лет.
Прогноз
Для прогноза у взрослых имеет значение тип течения заболевания — благоприятный и неблагоприятный. К благоприятному течению относится течение без острых нарушений мозгового кровообращения (инсульт). К неблагоприятному — прогрессирующая ишемия с повторными нарушениями кровообращения. У детей прогноз церебральной ишемии благоприятный для жизни. Что касается прогноза для здоровья, то он полностью зависит от степени ишемии, времени начала лечения, этапности лечения и повторных курсов реабилитации.
Список источников
- Гусев Е. И., Скворцова В. И. Ишемия головного мозга. М.: Медицина. 2000. 328 с.
- Кузьменко В. М. Распространенность и некоторые особенности профилактики цереброваскулярных заболеваний у лиц разного возраста // Проблемы старения и долголетия. 151; 2001, т. 10, № 4. С. 401–409.
- Левин О.С. Дисциркуляторная энцефалопатия: современные представления о механизмах развития и лечении. Consilium medicum, 2006, 8 (8): 72-79.
- Чуканова Е.И. Опыт длительного курсового применения нейрометаболических препаратов в лечении хронической церебральной сосудистой недостаточности (фармакоэкономические аспекты). Качественная клиническая практика, 2003, 4: 3-6.
- Камчатнов П.Р., Радыш Б.Б., Глушков К.С., Чугунов А.В. Хронические цереброваскулярные расстройства – современные подходы к лечению // РМЖ 2008. № 16(5). С. 358–61.





 Кавинтон
Кавинтон Циннаризин
Циннаризин Пирацетам
Пирацетам Винпоцетин
Винпоцетин Цераксон
Цераксон Актовегин
Актовегин Нейромидин
Нейромидин Экселон
Экселон Мексидол
Мексидол











Мне почему то сразу назначили Кортексин! Но прочитав, об ишемии, и более широко поняла насколько привольно подобранного лечения , зависит здоровье! И вот в мире соцсетей сама решила лечиться! Больше не пойду к врачу! Я, стала принимать - пирацетам,цинарризин и Кавинтон - моя голова перестала болеть, память получше стала и сон улучшился!
Спасибо, что поделились своим опытом!
Ишемия головного мозга- очень серьезное заболевание и требует обязательного лечения. У бабушки моей как раз такой диагноз, врач назначил ей сначала инъекции Мексидол по 500 мг/сутки, а потом таблетки Мексидол форте по 3 раза в день два месяца принимать. Улучшения самочувствия уже заметны, бабушка прям ожила!!