Рак яичек
Общие сведения
Рак яичек представляет собой относительно редкую онкопатологию на долю которой приходится около 1,5-2% всех опухолей злокачественного генеза у мужчин. Ежегодно регистрируется около 75 тысяч новых случаев злокачественных опухолей яичка, при этом его течение крайне агрессивное и почти 10 тысяч случаев заканчиваются летальным исходом. Болеют преимущественно мужчины относительно молодого возраста (20–40 лет), с пиком заболеваемости в 20-30 лет и после 50 лет. В России пик заболеваемости приходится на период 45-50 лет. Как правило, выявляется односторонняя опухоль, двухстороннее поражение встречается достаточно редко (в 1-2% случаев).
В структуре опухолей яичка преобладает (95%) эмбриональный рак яичка (новообразования, имеющие эмбриональное происхождение), так называемые «герминогенные (зародышевые)» опухоли, которые в большинстве случаев представлены семиномами (45%), развивающиеся из клеток сперматогенного эпителия яичка и в 5-10% — тератомами, состоящие из различных клеточных/органоидных компонентов. Другие формы герминогенных опухолей (карцинома эмбриональная, хориокарцинома, сперматоцитная семинома, герминогенная внутриканальцевая неоплазия) встречаются крайне редко.
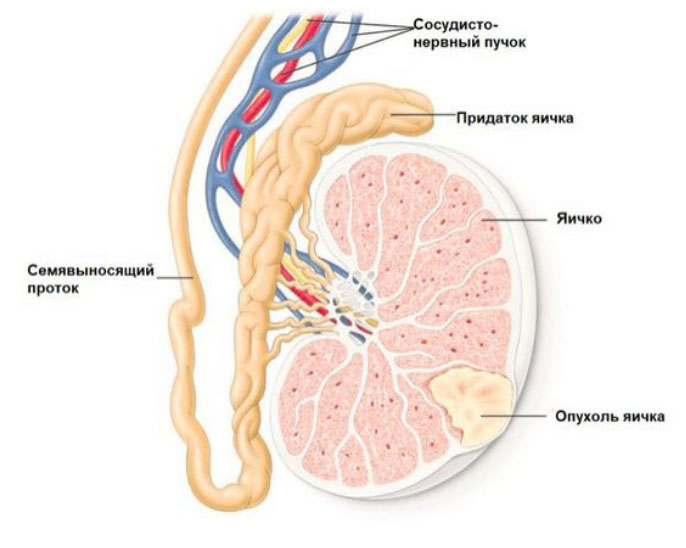 Рак яичек — опасное онкозаболевание, сопровождающееся ранним/быстрым распространением и ростом опухоли преимущественно в забрюшинные лимфоузлы/лёгкие с частым развитием осложнений в виде кишечной непроходимости и почечной недостаточности, которые зачастую становятся причинами гибели пациентов. Вместе с тем, для этого вида злокачественной опухоли при своевременной диагностике и адекватном лечении характерен хороший показатель пятилетней выживаемости.
Рак яичек — опасное онкозаболевание, сопровождающееся ранним/быстрым распространением и ростом опухоли преимущественно в забрюшинные лимфоузлы/лёгкие с частым развитием осложнений в виде кишечной непроходимости и почечной недостаточности, которые зачастую становятся причинами гибели пациентов. Вместе с тем, для этого вида злокачественной опухоли при своевременной диагностике и адекватном лечении характерен хороший показатель пятилетней выживаемости.
Патогенез
На сегодняшний день установлено, что герминогенные опухоли яичка развиваются из примордиальных герминальных клеток гоноцитов/PGCs. Специфические для рака яичка генные мутации расположены в различных локусах на 4-6 и 12 хромосомах. Клетки с отсроченной/заблокированной дифференцировкой входят в мейоз преждевременно, что приводит к накоплению генетической нестабильности. На фоне опухолевой трансформации PGCs/гоноциты образуются преинвазивные очаги опухоли in situ, которые затем преобразуются в инвазивную опухоль с высоким метастатическим потенциалом.
Классификация
По морфологическим признакам выделяют следующие.
Герминогенные опухоли яичка, которые в свою очередь подразделяются на:
- Семинома.
- Сперматоцитная семинома.
- Хориокарцинома.
- Опухоль желточного мешка.
- Эмбриональная карцинома.
- Внутриканальцевая герминогенная неоплазия.
- Тератома.
- Смешанные опухоли.
Гонадные стромальные опухоли/опухоли стромы полового тяжа:
- Злокачественные новообразования из клеток Сертоли.
- Злокачественные новообразования из клеток Лейдига.
- Опухоли содержащие клетки стромы полового тяжа/герминогенные клетки.
- Опухоли теком-фибром.
Неспецифические стромальные опухоли:
- Опухоли собирательных протоков/сети яичка.
- Эпителиальные опухоли.
- Злокачественные опухоли неспецифической стромы.
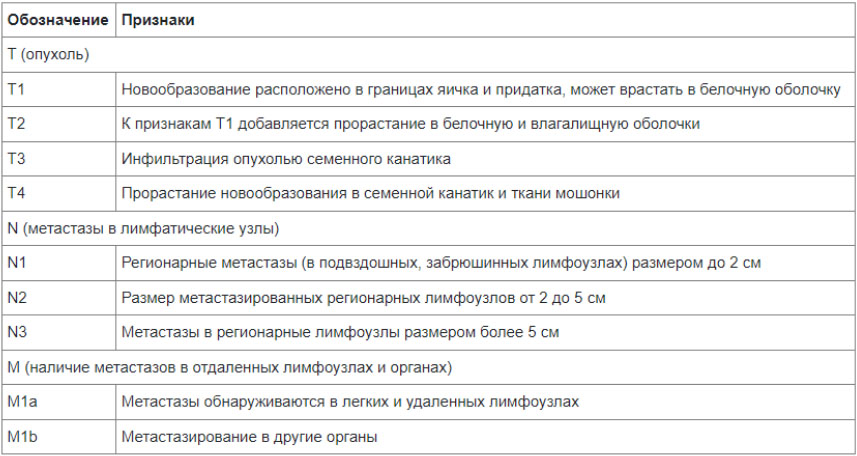
- Выделяют несколько стадий, в основу которых положен принцип TMN (первичная опухоль — Tumor; региональные метастазы в лимфо узлы — Node; отдалённые метастазы —Metastases).
Причины
Окончательная причина развития рака яичка не установлена, однако, прослеживаются несколько факторов, которых значительно увеличивают риск развития заболевания. К таким факторам относятся:
- Генетические факторы риска (установлена связь между развитием опухолей половых клеток яичка и изменениями структуры в гене-супрессоре опухоли PTEN).
- Перинатальные факторы. Эстрогены/эстрогеноподобные вещества оказывают непосредственное влияние на процесс формирование гонад у плода в период внутриутробного развития. Установлено, что половые гормоны женщины могут вызывать тетраплоидии герминогенных клеток (аномалии с увеличением набора хромосом зародышевых клеток), что способствует развитию carcinoma in situ у плода.
- Неопущение яичка (крипторхизм). При задержке процесса опущения яичек в мошонку из брюшной полости риск развития рака яичка возрастает в 5-10 раз, что обусловлено развитием дегенеративных изменений.
- Травмы мошонки.
- Эндокринные заболевания (гинекомастия/гипогонадизм).
- Воздействие химических веществ.
- Радиационное излучение.
Симптомы
Симптомы рака яичка у мужчин включают как местные проявления, так и общие признаки, развивающиеся на стадии метастазирования. Начальные проявления рака яичек сводятся преимущественно к уплотнению яичек и появлению пальпируемого безболезненного узелка. В ряде случаев у пациента отмечается дискомфорт, тяжесть или боль в мошонке/пораженном яичке, реже появляется тупая боль/тяжесть в нижней части живота. По мере прогрессировании рака яичка появляется асимметрия мошонки (изменение формы), ее увеличение и отечность.
Дальнейшие признаки рака яичек обусловлены процессом метастазирования и определяются локализацией метастазов. Рак яичка чаще метастазирует в забрюшинные лимфоузлы, медиастинальные лимфоузлы, легкие, кости, мозг, печень. Распространение метастазов из правого яичка происходит преимущественно в лимфатические узлы ворот правой почки с дальнейшим распространением в лимфоузлы, расположенные в области правых подвздошных сосудов, нижней полой вены, аорты. Метастазы из левого яичка вначале поражают левые поясничные лимфоузлы, а затем лимфатические узлы, расположенные вокруг левых подвздошных сосудов/аорты.
Так, при вовлечении в процесс поясничной мышцы/сдавлении корешков нервов появляются боли в спине; при сдавлении мочеточника отмечается нарушение пассажа мочи/может развиваться почечная недостаточность; при нарушении лимфотока в результате сдавливания нижней полой вены увеличенными лимфатическими узлами характерна выраженная отечность нижних конечностей; при сдавлении кишечника зачастую развивается кишечная непроходимость. При локализации метастазов выше уровня диафрагмы поражают лимфатических узлы лёгких/средостения, что манифестирует одышкой и кашлем; при распространении процесса выше характерно увеличение размеров надключичных лимфоузлов.
В ряде случаев при негерминогенных формах заболевания отмечаются гормональные нарушения, появляющиеся в виде:
- снижения либидо/эректильной дисфункцией;
- гинекомастии (увеличение молочных желез);
- изменения голоса.
У мальчиков может отмечаться раннее оволосение на лобке/увеличение полового члена; увеличение или изменение формы мошонки; преждевременное развитие мышечно-костной системы; длительные/частые эрекции.
Анализы и диагностика
Постановка диагноза «рак яичка» осуществляется на основании сбора анамнеза, физикального обследования, данных инструментального обследования, определения сывороточных маркеров, исследования материала (биопсии).
Ультразвуковое исследование/КТ, МРТ яичек/мошонки, органов малого таза и забрюшинного пространства. Является важнейшим диагностическим методом, что позволяет не только выявить опухоль, оценить состояние лимфатических узлов забрюшинного пространства/органов брюшной полости, глубину инвазии злокачественной опухоли, но и провести дифференциальную диагностику между герминогенной и негерминогенной опухолями. При подозрении на метастазы проводится КТ и МРТ органов грудной клетки/головного мозга.
Определение онкомаркеров (уровня сывороточных маркеров) — показателей β-хорионического гонадотропина, α-фетопротеина, плацентарной щелочной фосфатазы и лактатдегидрогеназы. Онкомаркеры относятся не только к диагностическим методам, но и являются факторами, позволяющими прогнозировать риск развития злокачественной опухоли после операции по ее удалению. Однако следует помнить, что этот метод является лишь дополнительным и наличие отрицательных сывороточных опухолевых маркеров не позволяет исключить злокачественное новообразование яичка.
Биопсия. Проводится через паховый доступ и осуществляется морфологическое исследование биоптата.
Лечение
Рак яичка относится к онкозаболеваниям, хорошо поддающимся лечению. Используются комбинированные методы, включающие оперативное лечение, лучевую терапию, химиотерапевтические схемы и их комбинации. Тактика лечения определяется стадией заболевания.
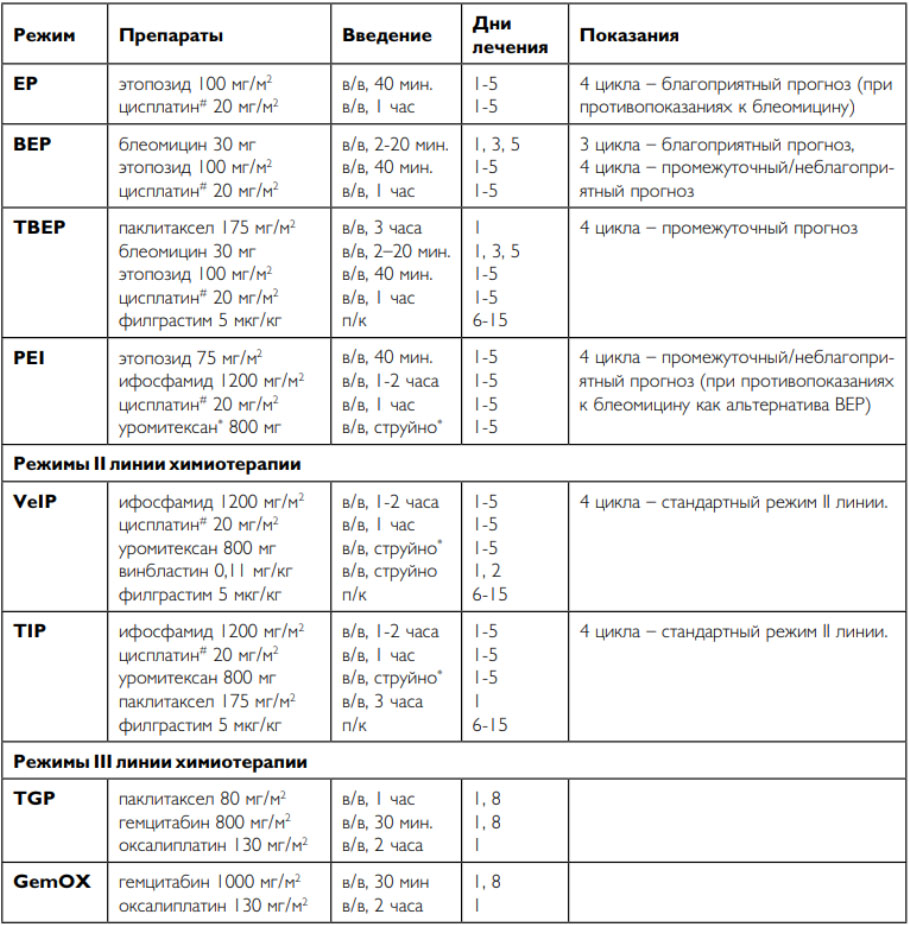
Лечения рака яичка первой стадии включает оперативное лечение опухоли вместе с яичком семенным/канатиком (орхифуникулэктомия) в комбинации с химиотерапией/лучевой терапией при семиномах или при несеминомных опухолях — проведение двух курсов химиотерапии. Через 5-7 дней после операции проводится определение уровня сывороточных онкомаркеров. В случаях сохранение высокой концентрации маркеров сохраняется высокий риск наличия субклинических метастазов. После проведения операции назначается лучевая терапия на область ипсилатеральных/парааортальных лимфатических узлов. В ряде случаев проводится адъювантная химиотерапия такими препаратами как Цисплатин, Карбоплатин, Винбластин, Этопозид, Паклитаксел, Блеомицин, Оксалиплатин, Филграстим, Уромитексан, Ифосфамид, Гемцитабин по определенным схемам.
В лечении герминогенных несеминомных опухолей яичка I стадии выполнение орхофуникулэктомии приводит к излечению почти 70% пациентов и лишь у 30% пациентов могут присутствовать не выявленные метастазы, в дальнейшем вызывающие рецидивы. Таким пациентам проводится удаление забрюшинных лимфоузлов или химиотерапия.
Лечения рака яичка на стадии распространённой семиномы (стадии II A/B) заключается в проведения орхофуникулэктомии, после чего назначается лучевая терапия. Возможно проведение альтернативной химиотерапии виде трех курсов в адъювантном режиме. Лечение герминогенных несеминомных опухолей яичка на этой стадии начинается с химиотерапии (несколько курсов) с последующим хирургическим удалением яичка. При отсутствии эффекта выполняется забрюшинная лимфаденэктомия. В случае низкого уровня тестостерона/двухсторонней орхифуникулэктомии назначается гормонозаместительная терапия.
Лечение герминогенных несеминомных опухолей яичка на стадии отдаленных метастазов осуществляется проведением предоперационной (индукционной) химиотерапии и забрюшинной/медиастинальной лимфаденэктомии, а также (при наличии) — проводится удаление опухолевых очагов другой локализации.
В дальнейшем регулярно проводится динамическое обследование/наблюдение и контрольные исследования: УЗИ/КТ брюшной полости, грудной клетки и забрюшинного пространства, анализ динамики показателей альфа-фетопротеина, лактатдегидрогеназы и хорионического гонадотропина.
Ниже приведена таблица основных режимов химиотерапии при лечении герминогенных опухолей.
Доктора
Лекарства
- Цитостатики (Цисплатин, Карбоплатин, Винбластин, Этопозид, Паклитаксел, Блеомицин, Оксалиплатин, Филграстим, Уромитексан, Ифосфамид, Гемцитабин).
Процедуры и операции
Орхофуникулэктомия (удаление яичка с семенным канатиком). Проводится через паховый доступ по стандартной схеме под общим наркозом/спинальной анестезией.
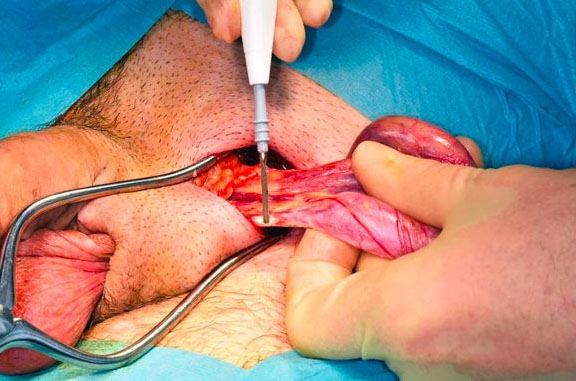
Диета
Специальной диеты при раке яичка нет. Рекомендуется привычный рацион питания с достаточным содержанием белков и преобладанием молочно-растительных продуктов. Рекомендуется снизить в рационе питания содержание жирного, копченного жаренного красного мяса и колбасно-мясных продуктов, изготавливаемых из него, увеличив удельный вес мяса птицы и рыбы, а также ограничить употребление соли. Однако на фоне проведения химио/лучевой терапии должна назначается «Диета (питание) после химиотерапии» или «Диета при лучевой терапии».
Профилактика
Методы специфической профилактики отсутствуют. К общепрофилактическим мероприятия относятся:
- Своевременное лечение крипторхизма и эндокринной патологии.
- Предупреждение травм мошонки.
- Регулярное посещение врача-уролога.
- Владение навыками самообследования яичек.
Методика самообследования яичек
Проводится в положении стоя при максимальном расслаблении мошонки (во время приёма душа). Необходимо взять в руки осторожно мошонку, нащупать пальцами яичко и провести ними по его поверхности. В норме на ощупь яичко должно иметь гладкую поверхность/плотную консистенцию без уплотнений и каких-либо припухлостей. Сзади яичка должен пальпироваться эпидимис (эластичный канатик). Не следует паниковать, если, одно из яичек (чаще левое) находиться несколько ниже другого и незначительно отличается по размеру, что относится к варианту нормы. Такую манипуляцию рекомендуется выполнять ежемесячно.
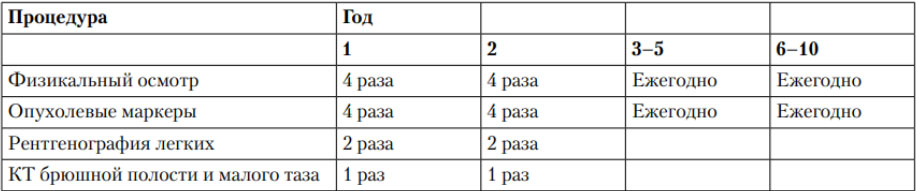
Для профилактики рецидивов рака яичка (семиномы) рекомендуется динамическое наблюдение на протяжении 5 лет, включающее физикальное исследование, опухолевые маркеры, инструментальное обследование яичка и КТ органов таза/брюшной полости, ренгенография легких с определенной частотой (табл. ниже).
Последствия и осложнения
К основным осложнениям рака яичка относятся ранние/поздние рецидивы с локализацией вне зоны полей облучения (наддиафрагмальные/тазовые лимфоузлы, метастазы в средостения, мозг, легкие). К часто развивающимся осложнения на фоне облучения/химиотерапии относится нарушения сперматогенеза, что может быть причиной развития мужского бесплодия.
Соответственно, у мужчин фертильного возраста должна проводится оценка фертильной функции (определение уровня фолликулостимулирующего/лютеинизирующего гормонов, тестостерона) и изучение спектрограммы. При необходимости необходимо провести криоконсервацию спермы (до момента проведения химиолучевой терапии/орхофуникулэктомии).
Прогноз
Прогноз при раке яичка определяется рядом факторов — гистологическим вариантом опухоли, стадией рака яичка, наличием/локализацией метастазов, концентрацией сывороточных онкомаркеров. Рак яичка хорошо отвечает на терапию: 5-летняя выживаемость пациентов достигает 97-100% при обнаружении опухоли на 1 стадии. На второй стадии заболевания опухолевые клетки выявляются в близлежащих лимфоузлах, что что приводит к необходимости расширения объема лечения, однако, прогноз ухудшается незначительно (пятилетняя выживаемость на уровне 90-95%). На 3-4 стадии прогноз 5-летней выживаемости снижается до 70-75%.
Список источников
- Трякин А.А., Гладков О.А., Матвеев В.Б. с соавт. Практические рекомендации по лекарственному лечению герминогенных опухолей яичка. //Злокачественные опухоли. - 2016. - №4, спецвыпуск 2, - с. 353-366.
- Каприн А.Д. Злокачественные новообразования в России в 2017 году (заболеваемость и смертность) / А.Д. Каприн, В.В. Старинский, Г.В. Петрова. - М.: ФГБУ «МНИОИ им. П.А. Герцена» Минздрава России - 2018. - 250 с.
- Матвеев Б. П. Клиническая онкоурология / Б. П. Матвеев. - М.: Издательский дом "АБВ-пресс", 2011. - 934 с.
- Трякин А.А., Федянин М.Ю., Буланов А.А., с соавт. Метастазы герминогенных опухолей в головной мозг. Опыт Российского онкологического центра //Онкоурология. - 2013 (4): с. 59-71.
- Карлов П.А. Оценка эффективности лечения больных с метастазами опухолей яичек при помощи методов лучевой диагностики. Юбилейный сборник научных работ Онкологического диспансера Санкт-Петербурга. СПб., 2006; с. 81-5.





 Цисплатин
Цисплатин Карбоплатин
Карбоплатин Этопозид
Этопозид Паклитаксел
Паклитаксел Блеомицин
Блеомицин Оксалиплатин
Оксалиплатин Гемцитабин
Гемцитабин













Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...