Фурункул (чирей, фурункулез)
Общие сведения
Гнойные заболевания кожи (пиодермиты) занимают ведущую позицию в дерматологической патологии. Кожа является самым большим органом и основным барьером, который обеспечивает защиту от факторов окружающей среды, прежде всего, от микроорганизмов. Фурункулез у взрослых очень часто встречается и обусловлено это распространением в природе микроорганизмов, которые способны вызывать гнойники кожных покровов. Чаще всего возбудителем гнойных заболеваний кожи, ее придатков и мягких тканей является золотистый и эпидермальный стафилококк, несколько реже пиогенный стрептококк. При исследовании микрофлоры здоровой кожи выявляется незначительная обсемененность стафилококками — больше всего обсеменена кожа под ногтями, складок, слизистых носа и зева.
Присутствие на коже или на слизистых патогенного золотистого стафилококка может служить источником инфицирования и развития фурункула. Это острое гнойно-некротическое воспаление, охватывающее волосяной фолликул, которое потом переходит на сальную железу и окружающую ткань. Наиболее часто поражается кожа, которая подвергается постоянному трению и загрязнению, поэтому фурункулы большей частью встречаются на руке, пояснице, на спине, бедрах, на шее, ягодичной области, на животе, а также локте и в подмышечной впадине.
Фурункулезом называется хронический рецидивирующий процесс, при этом фурункулы появляются друг за другом в течение длительного времени. Новые воспалительные элементы могут появляться тогда, когда первые не полностью прошли, или же спустя несколько недель после исчезновения первых элементов. При этом может возникать множество фурункулов. Карбункулом называют конгломерат, образованный несколькими фурункулами, которые объединены одним общим инфильтратом. Одинаковые причины и патогенез этих состояний отражается в том, что код фурункула по МКБ-10, карбункула и фурункулез МКБ-10 одинаковый — L02.
В данной статье мы разберем симптомы фурункулов при часто встречающихся локализациях и их лечение. С одной стороны кажется, что это банальное заболевание, с которым можно справиться самостоятельно, с другой — имеется риск серьезных осложнений. При локализации на лице и на голове в волосах есть опасность сепсиса или тромбоза вен, сообщающихся с венозными синусами мозга. Это значит, что при этих локализациях нужно вовремя обратиться к врачу. К какому врачу обратиться с фурункулом? При локализации гнойно-воспалительных образований на туловище нужно обращаться к хирургу. К какому врачу идти, если фурункул появился в носу или ухе? Нужно обратиться к ЛОР врачу, а при локализации в челюстно-лицевой области — к стоматологу.
Патогенез
Патогенез гнойно-воспалительных заболеваний связан с нарушением взаимоотношения микроорганизма с макроорганизмом. С одной стороны, происходит повышение патогенных свойств микроорганизмов, которые присутствуют на слизистой и коже, а с другой — понижение резистентности организма, нарушается биологическое равновесие под воздействием неблагоприятных факторов внешней среды (переохлаждение, повышенная температура) внутренней среды (сахарный диабет, заболевания желудочно-кишечного тракта). Гнойное воспаление кожи также развивается при снижении местной антибактериальной защиты кожи. Целостность рогового слоя и кислая среда отделяемого желез (потовых и сальных) создают препятствия для внедрения пиогенных микроорганизмов. Наиболее значимыми экзогенными факторами являются: загрязнение кожи, сухость ее, температурные и химические агенты. Таким образом, имеются благоприятные условия для того, чтобы стафилококк внедрился в волосяной фолликул и вызвал воспалительный процесс, в основе которого лежит реакция сосудов, изменение микроциркуляции, травмируется сосудистая стенка и нарушается свертывающая система крови.
Классификация
Фурункул имеет нескольких форм:
- Инфильтративно-локализованная.
- Абсцедирующая.
- Тромбофлебитическая (при локализации на лице и протекает как тромбофлебит лица).
По течению:
- Первичный.
- Рецидивирующий.
По стадиям:
- Инфильтрация.
- Нагноение и некроз.
- Обратное развитие.
В 80% гнойный очаг располагается на туловище, руках и ногах, а 20% случаев на лице: щечная область, подбородок, нос, верхняя губа, лобная и височная область, верхнее веко в его неподвижной части. Обычно это единичный болезненный гнойный очаг, который проходит все стадии развития.
В некоторых случаях происходит увеличение размера фурункула из-за чрезмерного скопления гноя, некротический стержень полностью расплавляется, и образуется абсцедирующий фурункул или подкожный гнойник, размеры которого больше 1 см. Эта форма заболевания протекает тяжело с явлениями общей интоксикации. В связи с чем абсцедирующий фурункул является показанием к госпитализации. В стационаре выполняется вскрытие абсцесса, проводится дезинтоксикационная терапия и системная антибиотикотерапия.
Внутренний фурункул рассматривается как разновидность фурункула, который расположен под кожей и выглядит плотным болезненным инфильтратом. Гнойник. Внутренний чирей долго не созревает и не прорывается наружу, поэтому требуется хирургическое вскрытие. Стержень фурункула может вскрыться под кожей, тогда образуется обширная флегмона, тоже требующая хирургического вмешательства.
Фурункулез чаще всего представляет собой хроническую рецидивирующую форму. Различают местный фурункулез, если гнойные образования образуются на ограниченном участке, и диссеминированный, если гнойные образования возникают в различных областях тела. Рецидивирующий фурункулез развивается при нарушениях иммунной системы, а предрасполагающими факторами являются сахарный диабет, ВИЧ-инфицированность, патология желудочно-кишечного тракта, очаги хронической инфекции, которые всегда сопровождаются иммуносупрессией.
Эта форма характеризуется частыми и длительными обострениями, которые плохо поддаются лечению антибиотиками. При этом у лиц с ослабленным иммунитетом имеет место лимфогенное распространение инфекции с развитием остеомиелита, флегмоны или язвенной пиодермии. Установлено, что рецидивирующий фурункулез связан с аллергическим компонентом воспаления, поскольку повышается общий IgE.
Причины фурункулеза
Причины возникновения фурункула на теле разнообразны:
- Основная причина появления гнойно-воспалительных образований — нарушение функции иммунной системы. Заболевание часто встречается при ослаблении организма на фоне перенесенных тяжелых инфекций или операций.
- Еще почему появляются гнойники? Как одну из важных причин следует отметить нарушения углеводного обмена — ожирение, преддиабет, сахарный диабет. Фурункулез при сахарном диабете протекает длительно и в тяжелой форме. При рассмотрении рациона питания больных фурункулезом, выясняется, что 64% ежедневно злоупотребляют углеводами. При определении уровня сахара в крови у таких больных выявляется сахарный диабет или предрасположенность к нему.
- Гиперандрогения (повышение уровня тестостерона). У обследованных женщин, страдающих фурункулезом, уровень тестостерона повышен в 1,5-2 раза, а у мужчин в 5 раз. Относительная гиперандрогения отмечается в пубертатном периоде и раннем репродуктивном, что сопровождается появлением различных гнойничковых заболеваний кожи. Волосяные фолликулы, потовые и сальные железы являются андроген чувствительными образованиями. Гиперандрогенемия влечет повышение функции сальных желез — увеличивается синтез липидов. При половом созревании превалирует жирный тип кожи и появляются акне. Гиперандрогения у женщин развивается при длительном приеме контрацептивов, в состав которых входят андрогены, поэтому часты случаи появления фурункулов.
- Хронические заболевания желудочно-кишечного тракта. При воспалительных заболеваниях кишечника часто развиваются пиодермия, фурункулез.
- Длительное лечение глюкокортикостероидными препаратами.
- Алкоголизм.
- Аутоиммунные заболевания.
- Анемия.
- Гиповитаминозы.
Среди экзогенных факторов можно выделить:
- Переохлаждение, простудные заболевания. Появление фурункулов на теле связано с повышенной потливостью, постоянным трением одеждой при плохой гигиене тела. Поэтому часто появляются гнойные образования под мышкой.
- Механические травмы кожи, которые являются входными воротами для инфекции. Кожа может травмироваться частицами пыли или металла на производстве, расчесами ногтями при нейродерматозах и экземе.
Причины фурункула на лице — нарушение соотношения сапрофитных и патогенных микроорганизмов кожи лица и слизистой носа. Микрофлора кожи у больных представлена стафилококками, кандида, эшерихией и стрептококком. При этом отмечается уменьшение количества сапрофитных штаммов и увеличение патогенных штаммов, что увеличивает риск возникновения фурункула и угревой болезни. Гнойники на лице у взрослых связаны с патологией желудочно-кишечного тракта и сахарным диабетом. Причины фурункулеза на лице — хронические заболевания Лор-органов (риниты, синуситы, тонзиллит). От чего возникает фурункул в носу — это связано с наличием в полости носа стафилококка, который при определенных условиях проявляет свои вирулентные свойства. Способствуют этому травмирование слизистой носа при удалении волос. Гнойники могут располагаться как снаружи, так и внутри носа (на перегородке), что является опасной локализацией из-за возможности распространения инфекции в венозные синусы головного мозга.
Помимо основных причин, имеют значение предрасполагающие факторы. Так, распространенность заболевания связана с колебанием температуры и пребыванием больного в сыром помещении. Пики заболеваемости фурункулезом отмечаются в марте-апреле и в сентябре-октябре, то есть время года, когда отмечается наибольшие колебания температур в течение дня. Причины фурункула у детей кроются чаще всего в снижении иммунитета.
Рассматривая это гнойно-воспалительное заболевание правомочны вопросы: заразен ли фурункулез, если да, то как передается. Заболевание не заразно, однако, опасность представляет возбудитель, выделяемый из гнойного содержимого. Но даже попадание его на кожу другого человека не означает, что он заболеет, поскольку для этого необходима совокупность неблагоприятных факторов. Фурункулез не передается при половом контакте, поцелуе и бытовых контактах.
Психосоматика фурункулеза по мнению психологов связана с:
- хроническим стрессом;
- неуверенностью в себе и наличием различных комплексов;
- ранимостью и повышенной обидчивостью;
- замкнутостью и конфликтами с окружающими;
- старыми обидами;
- ощущением безвыходности;
- подавленными эмоциями.
Симптомы фурункула
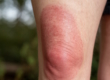
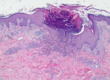
Общими симптомами при этом заболевании может быть повышение температуры, снижение аппетита, слабость, головная боль. Как выглядит фурункул? Это болезненный конусовидный инфильтрат, который может располагаться на любых участках тела, где есть волосы и волосяной фолликул. Фурункул на начальной стадии выглядит как болезненное, напряженное, приподнятое над кожей красное уплотнение. Уже через 3-4 дня в центре уплотнения формируется гнойный стержень.

Еще через несколько дней на вершине инфильтрата появляется некроз, поэтому на этой стадии чирей выглядит как воспалительное образование с гноем и черной точкой в центре.
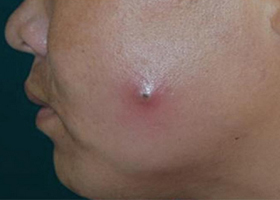 Когда гнойник созревает, он прорывается. Сколько зреет фурункул? Это зависит от локализации и размера его, обычно процесс гнойного расплавления тканей длится от 4 до 7 дней. После вскрытия некротизированные ткани (стержень) и остатки волос отделяются с гноем. После вскрытия и отделения некротизированных тканей уменьшается боль, стихает перифокальное воспаление. На месте отделившегося стержня появляется кратерообразное углубление. Постепенно воспалительная инфильтрация рассасывается, а язва зарубцовывается.
Когда гнойник созревает, он прорывается. Сколько зреет фурункул? Это зависит от локализации и размера его, обычно процесс гнойного расплавления тканей длится от 4 до 7 дней. После вскрытия некротизированные ткани (стержень) и остатки волос отделяются с гноем. После вскрытия и отделения некротизированных тканей уменьшается боль, стихает перифокальное воспаление. На месте отделившегося стержня появляется кратерообразное углубление. Постепенно воспалительная инфильтрация рассасывается, а язва зарубцовывается.
Бывают случаи, когда фурункул не созревает очень длительное время. Если чирей «замер», а под кожей появилась плотная болезненная шишка, можно подумать, что он внутренний. В таких случаях можно попробовать применить гепариновую мазь, которая снимает отек, оказывает противовоспалительное действие и помогает рассосать инфильтрат.
Специфические симптомы заболевания зависят от локализации гнойного воспаления. Если рассматривать чирей под мышкой, то сначала в области волосяного фолликула появляется твердый инфильтрат красного цвета, имеющий нерезкие границы. Пациент жалуется на покалывание и невыраженную болезненностью, но по мере увеличения инфильтрата и его уплотнения образование становится болезненным, а ткани вокруг тоже становятся припухшими. Эта локализация является болезненной, поскольку рука постоянно находится в движении и место воспалительного инфильтрата трется и травмируется.
Чирей на груди встречается не очень часто, но также доставляет больному неудобство и дискомфорт. Фурункул в этом месте не очень больших размеров и проходит все стадии гнойно-некротического воспаления. Когда фурункул на соске приобретает конусовидную форму, кожа над ним становится напряженной, а боли усиливаются и в покое, и при малейшем движении. Возможно незначительное повышение температуры до 37,50 С, что сопровождается разбитостью и общим недомоганием. Образование бело-желтой некротической «пробки» также не приносит облегчения. Оно наступает только с отторжением стержня иногда с сукровицей. Кратер выполняется грануляциями за 3-4 дня и образуется сине-красный рубец, который постепенно светлеет и становится едва заметным. Цикл развития чирья продолжается 7-10 дней.
Фурункулы челюстно-лицевой области
Количество больных с фурункулами челюстно-лицевой области во всех возрастных группах большое. Чаще на лице встречаются фурункулы, но прогрессирование воспалительных явлений, когда отмечается фурункулез на лице и затяжное течение при слиянии нескольких фурункулов приводят к развитию карбункула. Фурункулы локализуются в области губы, на лбу, носу, щеке и подбородке. Фурункул носа связан со стафилококковым бактерионосительством. При локализации на губе, лбу, где слой подкожной клетчатки развит хорошо, всегда отмечается отек тканей. При фурункуле лица всегда присутствуют признаки интоксикации: температура, слабость, разбитость, головная боль. Локализация гнойника на лице выше носогубного треугольника — это показание к госпитализации.
Чирей на щеке или на подбородке возникает на фоне кожных заболеваний: сикоз, экзема, пиодермия, гнойные угри. Эти места подвергаются ежедневной травматизации у мужчин во время бритья. Инфекция с кожи проникает по волосяному стержню на подбородке, и гнойная пустула сначала образуется в волосяном мешочке.
Формируется участок уплотнения и покраснения кожи. Усиливается боль, ткани щеки уплотняются и определяется инфильтрат, кожа над которым приобретает красно-багровый цвет. В дальнейшем процесс не отличается от воспалительного процесса других локализаций. Однако, воспалительная реакция на лице проходит по гиперергическому типу и протекает стремительно, сопровождаясь бурной общей и местной реакцией.
Чирей на глазу
Локализация чирья в подглазничной области и на веке опасна с точки зрения различных осложнений со стороны вен головного мозга (флебит или тромбофлебит). Вены глазницы связаны с пещеристым синусом мозговой оболочки и венами крыловидно-небной ямки, сообщающейся с черепной ямкой и глазницей. Из-за отсутствия клапанов в венах отток крови идет в полость черепа, вены лица и в крыловидно-небную ямку.
Как выглядит фурункул века? На коже не движущейся части века появляется плотный болезненный красный узел и разлитой отек, который распространяется на движущееся веко и скулу.
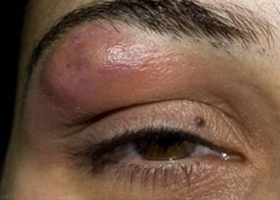 Боли и отек сохраняются 3-4 дня, за этот период образуется некротический стержень. И только после вскрытия фурункула на глазу и отхождения гнойно-некротического отделяемого боль и отек значительно уменьшаются. Заживление идет быстрыми темпами поскольку эта зона хорошо снабжается кровью. Исходом фурункула века может быть рубец. Вероятность генерализации инфекции этой области и переход воспаления в фазу декомпенсации (тромбофлебит) возможна при травмировании (повреждении) воспалительного фокуса. Это бывает при раннем вскрытии фурункула хирургом в стадии инфильтрации. Развитию тромбофлебита лицевых вен предшествует и выдавливание чирей. Наиболее опасны в этом отношении: верхняя губа, веки, перегородка носа, реже — подбородок.
Боли и отек сохраняются 3-4 дня, за этот период образуется некротический стержень. И только после вскрытия фурункула на глазу и отхождения гнойно-некротического отделяемого боль и отек значительно уменьшаются. Заживление идет быстрыми темпами поскольку эта зона хорошо снабжается кровью. Исходом фурункула века может быть рубец. Вероятность генерализации инфекции этой области и переход воспаления в фазу декомпенсации (тромбофлебит) возможна при травмировании (повреждении) воспалительного фокуса. Это бывает при раннем вскрытии фурункула хирургом в стадии инфильтрации. Развитию тромбофлебита лицевых вен предшествует и выдавливание чирей. Наиболее опасны в этом отношении: верхняя губа, веки, перегородка носа, реже — подбородок.
Фурункул в ухе
Чирей в ухе протекает с выраженной болью. Это объясняется отсутствием в этом месте подкожной клетчатки, а нервные окончания расположены близко к коже. Острая постепенно нарастающая боль усиливается при жевании и разговоре. Она сопровождается распиранием в пораженном ухе, заложенностью, общим недомоганием и повышенной температурой. По мере увеличения гнойного образования наружный слуховой проход перекрывается, и больной жалуется на снижение слуха. При фурункуле за ухом отмечаются такие же симптомы, кроме заложенности уха и снижения слуха. Также повышается температура и беспокоит головная боль. Что делать в таком случае? Дома можно выпить жаропонижающее и обезболивающее средство и обязательно обратиться к врачу.
Фурункулы на интимных местах и в паху
Фурункул в паху и на половых органах встречается с одинаковой частотой у женщин и у мужчин. Что связано, с одной стороны, с повышенной потливостью, особенно при избыточном весе, а с другой стороны — с недостаточным соблюдением гигиены и переохлаждением в холодное время года. Основными причинами служат микроскопические травмы при бритье или депиляции. Чирей на лобке встречается довольно часто, кроме того, он носит рецидивирующий характер. Такие больные становятся клиентами хирургических отделений — часто вскрывают фурункулы лобковой части, что дает кратковременный эффект. В 80% случаев у таких больных выявляют очаги хронической инфекции желудочно-кишечного тракта и ЛОР-органах, поэтому заболевание нужно рассматривать не как местное воспаление кожи, а как общее заболевание.
При легкой степени фурункул в паху у женщин и фурункул в паху у мужчин всегда одиночный и характеризуется умеренным воспалением, у больных отсутствуют явления интоксикации, но увеличиваются регионарные лимфатические узлы. При хроническом течении обострение бывает до 2 раз в год.
При средней тяжести фурункул на ягодице может быть одиночным или множественными, они больших размеров, протекают с выраженным воспалением, а рецидивы бывают до 3 раз в год. Чирей на попе сопровождается лимфангитом, увеличением лимфоузлов, повышением температуры, а также возможны признаки интоксикации.
Как выглядит чирей на попе при тяжелой степени? В области ягодиц появляются большие множественные гнойные образования, которые непрерывно рецидивируют. Тяжелое течение фурункулеза на ягодице сопровождается общей интоксикацией: слабость, головная боль, повышением температуры и потливостью.
Локализация на копчике сопровождается сильной болью, невозможностью сидеть, лежать на спине и ходить.
Чирей на интимном месте у женщин всегда сопровождается отеком, поскольку в этих местах хорошо развита подкожно-жировая клетчатка и хорошее кровоснабжение, покраснением и значительной болью. Фурункул на половой губе может развиться на фоне бартолинита (воспаление бартолиновой железы у преддверия влагалища) и доставляет много неудобств. Во-первых, из-за трудности ухода, во-вторых, чирей на половых губах мешает ходьбе, при которой гнойник можно повредить и распространить инфекцию. В-третьих, гнойное воспаление с преддверия влагалища при вскрытии гнойника и попадании его во влагалище, заканчивается вагинитом.
Фурункул на члене часто возникает на фоне фолликулита (инфекция волосяных фолликулов), когда процесс прогрессирует и вовлекает сальную железу и окружающие ткани. Развитию чирья способствуют микротравмы кожицы члена, резкое переохлаждение, не соблюдение гигиены, потливость в этих местах, узкая одежда, натирающая нежную кожу. Сначала на коже члена образуется плотный болезненный инфильтрат, похожий на прыщ. По мере прогрессирования он увеличивается в размере и заполняется гноем, при этом боли усиливаются и становится понятным, что это фурункул. Гной и стержень отторгаются самостоятельно либо при хирургическом рассечении.
Чирей на половом члене и на мошонке проявляется следующими симптомами:
- появление напряженного конусовидного гнойного образования;
- выраженная боль в покое и при ходьбе;
- повышение температуры;
- увеличение паховых лимфоузлов;
- понижение либидо.
Как известно, что на теле могут появляться разные гнойные образования, поэтому важно знать, как отличить фурункул от прыща. В месте развития фурункула появляются зуд, покраснение кожи и уплотнение, что напоминает на первых порах прыщ (папулу).
С 3-4 дня в центре уплотнения появляется белый гной похожий на гнойный прыщ (пустулу), но отличить их можно следующим признакам: чирей всегда крупнее, чаще одиночный, при нем более глубокое поражение кожи, обширное вовлечение тканей (инфильтрация) и выраженная болезненность.
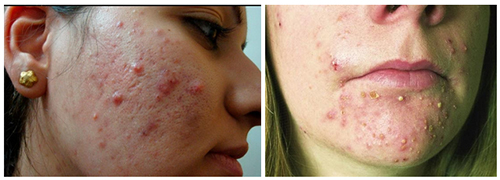
На теле груди и спине и на лице возникают вульгарные угри — сначала это мелкие множественные папулы (до 5 мм) ярко-красного цвета, а потом в них образуется гной (пустула). Когда высыпания разрешаются, оставляют после себя пигментацию или небольшие рубчики. Если количество пустул значительное, они могут сливаться, а вокруг них усиливается воспалительная реакция — это индуративная форма вульгарных угрей. Однако крупные воспалительные инфильтраты расположены поверхностно и не проникают вглубь.
Давайте сравним фурункул и карбункул, в чем разница?
Карбункул — это воспаление нескольких волосяных фолликулов сразу, поэтому он будет отличаться от чирея большими размерами, более выраженной болью и образованием гноя в большем количестве. Сначала появляется небольшой инфильтрат, который стремительно увеличивается в размере за чет вовлечения нескольких волосяных фолликулов и воспаления окружающей ткани. Поэтому карбункул сопровождается распирающей, рвущей болью в состоянии покоя и при пальпации. Кожа в месте инфильтрата багровая, напряженная и отечная.
Поскольку вовлекается несколько волосяных фолликулов, то образуется несколько гнойно-некротических стержней (головок) и эпидермис над некрозом вскрывается в нескольких местах, образуя много отверстий. Из них выделяется гной. Отверстия могут сливаться, образуя единый большой дефект кожи с гнойным отделяемым. Чем отличаются чирей и фурункул? Разница отсутствует, поскольку фурункул в народе называется чирей.
Жировик (липома) не является гнойным образованием. Это доброкачественная опухоль из жировой ткани. Эластичное образование локализуется под кожей, может быть единичным или множественным.
Со временем липома увеличивается, но растет очень медленно (несколько лет), не доставляя неудобств, не нагнаивается. Это и является отличительной особенностью этого образования.
Анализы и диагностика
Больным с фурункулезом назначаются общеклинические и биохимические исследования:
- общий анализ крови;
- анализ крови на сахар;
- биохимический анализ (белок, белковые фракции, билирубин, трансаминазы, мочевина и креатинин);
- уровень половых гормонов у женщин;
- общий свободный тестостерон;
- анализ крови на гепатиты В и С;
- анализ на наличие ВИЧ-инфекции;
- посев гнойного отделяемого на флору и чувствительность;
- иммунологическое обследование (иммуноглобулины A, M, G, фагоцитарный индекс, аффинность иммуноглобулинов).
Лечение фурункула
Быстро вылечить заболевание в любом случае не получится, поскольку процесс должен пройти все стадии: созревания, очищения раны, развитие грануляционной ткани и восстановление кожных покровов. Однако несколько ускорить процесс в домашних условиях и не допустить осложнения можно. Если лечение фурункула на теле (например, на ноге или на спине) допустимо, то чирей, локализованный на лице, и лечение фурункулеза требует вмешательства специалиста. Чтобы вылечить это заболевание, не зависимо от локализации нужно придерживаться основных принципов. Чтобы правильно лечить чирей на попе, фурункул на ноге или под мышкой нужно применять:
- Местную терапию (противовоспалительное и для очищения гнойной раны).
- Прием антибиотиков внутрь (по показаниям).
- Вскрытие гнойника (по показаниям).
- Физиотерапевтическое лечение.
- Иммунокорригирующую терапию, которая является основным компонентом лечения при рецидивирующем течении и при фурункулезе.
Местное лечение
Своевременно начатое местное лечение в инфильтративной стадии эффективно купирует воспаление на этой стадии и предотвращает нагноение. В стадии инфильтрации лечение фурункула под мышкой включает обработку начавшегося уплотнения растворами антисептиков (Бетадином, раствором Хлоргексидина, Йодопирона, Мирамистина), мазями с антибиотиком, а также согревающие компрессы и физпроцедуры (УВЧ, электрофорез с антибиотиками, местная лазеротерапия и магнитотерапия). Местное лечение эффективно, если процесс поверхностный и фурункул небольших размеров.
Чем лечить чирей на ноге или фурункул на попе? Прежде всего нужно знать, что влажные компрессы (примочки) могут размягчать и мацерировать кожу над инфильтратом, а это приводит к распространению воспаления. Лучше применять местно антисептики или мази. Чем мазать воспалительный очаг? При инфильтратах любой локализации применяется средство Фуцидин или Фузидерм (крем или мазь на основе антибиотика фузидовая кислота). Важным для местного лечения на этой стадии является проникающая способность антибиотика. При смазывании этой мазью отмечается высокая степень проникновения активного вещества, поэтому обеспечивается хороший местный эффект антибиотика в очаге.
Мазь от гнойных воспалений Фуцидин или Фузидерм быстро вызывает уменьшение боли и локального воспаления — больные через 2-3 дня ощущают улучшение, что проявляется уменьшением покраснения и напряжения кожи. Значительное уменьшение инфильтрата, полное исчезновение болей и воспаления происходит на 4-5 день. Можно применять любую другую мазь с антибиотиком Левомеколь, Левосин, Метрокаин, Банеоцин (содержит два антибиотика), Бактропан, Супироцин или Бондерм. При легкой и средней тяжести процесса возможна монотерапия местным антибиотиком, антибактериальная активность которого эквивалентна пероральным антибиотикам или выше. Например, мази Бактропан, Супироцин и Бондерм (активное вещество антибиотик мупироцин) по эффективности превышают лечение антибиотиками, принимаемыми внутрь.
Больные предпочитают местное лечение, поскольку имеется минимальный риск системных побочных реакций.
Что делать, если вскрылся гнойник? Когда гнойник самостоятельно прорвался, нужно вытащить стержень фурункула пинцетом и обработать перекисью водорода, слабым раствором марганцовки, Бетадином, раствором Хлоргексидина, Йодопирона, Мирамистина, Диоксидина, Лавасепта. Потом нужно приложить тампон с гипертоническим раствором на 2-3 часа, что поможет извлечь гнойное содержимое. Тампоны нужно менять до полного очищения раны. Вытянуть гной или его остатки можно также с помощью мазей. Какая мазь вытягивает гной? С этой целью уже редко применяется ихтиоловая мазь, поскольку является малоэффективной. Более эффективна «вытягивающая мазь» Эплан, дегидратирующая активность которой в 13 раз выше, чем у гипертонического раствора. Это способствует хорошему и качественному оттоку отделяемого из глубины ранки, а также снижает отек.
Аналогичным действием обладает мазь Илон — это мазь на растительной основе, содержащая терпентин лиственницы и терпентиновое масло, которые устраняют воспаление, улучшают кровоснабжению и оказывают дезинфицирующее действие. Кроме этого, мазь вызывает дозревание гнойника и его прорыв, а потом полностью его вытягивает. Показаны также мази с протеолитическими ферментами, которые растворяют и удаляют некротические ткани (Стрептолавен, Ируксол, Мибе-Маус), а при карбункулах можно применить готовые салфетки или повязки с трипсином (Протеокс-Т, Протеокс-ТМ и другие).
Когда ранка очистилась, можно использовать мазь с антибиотиком и лучше, если в ее состав будут входить репаранты (метилурацил). Среди таких препаратов можно назвать Левомеколь, Левосин, Фузимет, Метилурацил с мирамистином, Диоксиколь, Офломелид. Также используют тампоны с мазью Вишневского, хотя в настоящее время ее применяют все реже и реже. Мазь Вишневского и ихтиоловая мазь содержат полициклические ароматические углеводороды, обладающие канцерогенным действием, поэтому их использовать нежелательно.
На смену им пришли мази на полиэтиленоксидной основе, которые применяются при гнойных ранах, поскольку обладают осмотическими свойствами. Полиэтиленгликоль в гнойной ране хорошо связывает воспалительный экссудат и помогает вывести его в повязку. К таким мазям относятся Левосин, Левомеколь, Диоксиколь, Йодопироновая мазь, Метрокаин, Фурагель, Хинифурила мазь. Обширный спектр антимикробной активности этих мазей и осмотическая активность дают возможность эффективно бороться гнойным процессом.
Лечение фурункула в домашних условиях
В дополнение к медикаментозному лечению некоторые пациенты используют народные средства. Однако, нужно отметить, что лечение народными средствами стоит на втором месте после медикаментозного лечения и совсем не допустимо при лечении гнойника на лице, где процесс быстро прогрессирует и распространяется. Некоторые пробуют лечить чирей печеным луком, соком подорожника, прикладывают лист алоэ и каланхоэ, говорят, что помогает ржано-медовая лепешка. Тем не менее, ни одно народное средство не может сравниться в лечении гнойных процессов кожи с современными препаратами.
Антибиотики при фурункулезе
У больных без температуры и при наличии одиночного гнойного очага меньше 5 мм антибиотики не назначаются. Если воспалительный процесс глубокий или поражена большая площадь кожи, есть проявления системной инфекции (повышенная температура, увеличенные лимфаузлы) рекомендуется лечение фурункулеза антибиотиками, которые применяются внутрь. Также прием их показан при локализации гнойника на лице. В случае распространенной инфекции и тяжелом течении антибиотики назначают местно и внутрь.
Какие антибиотики принимать? Выбор в этом вопросе остается за врачом, поскольку он назначит антибиотик, который точно помогает. Чаще всего для антибактериального лечения применяется макролид Азитромицин. Он имеет широкий спектр действия против микроорганизмов. Макролиды обладают бактериостатическим действием, поэтому назначаются в острой фазе. Это «тканевые антибиотики», поскольку накапливаются в организме в тех тканях, где есть воспаление и создают здесь высокие концентрации. Азитромицин обладает постантибиотическим эффектом — высокие концентрации активного вещества сохраняются в очаге 5-7 дней после окончания курса приема, поэтому его назначают короткими курсами 3-4 дня.
Также назначаются и другие антибиотики в таблетках или капсулах:
Таблетки принимают строго по инструкции, соблюдая дозу и кратность приема.
Как лечить фурункул на лице?
Локализация на лице считается опасной, поэтому нужно сразу обратиться за помощью к врачу. При фурункуле в области лица тепловые процедуры в стадии образования гноя и выдавливание гнойника часто заканчиваются тромбозом пещеристого синуса (венозный синус мозговой оболочки) и гнойный менингитом. Учитывая то, что гнойно-воспалительные заболевания челюстно-лицевой зоны всегда сопровождаются эндогенной интоксикацией и нарушениями гомеостаза, общее лечение (внутривенные или внутримышечные введения антибиотиков, нормализация гомеостаза, дезинтоксикация) проводят параллельно с местным.
Фурункул века
Лечить чирей на глазу нужно незамедлительно, как только появилось уплотнение и покраснение на веке. До вскрытия фурункула применяют УВЧ и УФО на область поражения. Обрабатывают кожу салициловым спиртом, Мирамистином, Хлоргексидином. Смазывают место воспаления антибактериальными мазями Фуцидин, Фузидерм, Бактропан, Супироцин, Бондерм, Колбиоцин (комбинированная мазь, содержащая три антибиотика), которые на ранней стадии помогают убрать чирей на глазу и дают ему развиться.
После вскрытия фурункула ранку обрабатывают, применяя перекись водорода, фурациллина, хлоргексидин и накладывают повязку с метилурациловой мазью, Левомеколем или Левосином. Все процедуры, особенно промывания, делать нужно осторожно, не допуская попадания антисептиков в глаз. В глаз с профилактической целью во избежание конъюнктивита закапывают Витабакт, капли для глаз Окомистин (на основе мирамистина), гель-капли Фуциталмик или Сульфацил-натрий. Часто назначаются системные антибиотики.
Чирей в носу
Это одна из часто встречающихся форм гнойного воспаления в ЛОР практике. Чирей в носу может локализоваться снаружи и внутри. Что делать при такой локализации процесса? Лечить фурункул в носу самостоятельно нельзя, поскольку возможны внутричерепные, и внутриорбитальные осложнения, а также сепсис. Все эти состояния угрожают жизни больного. Лечится воспаление консервативно и хирургическим путем.
Назначается антибактериальная терапия (местная и системная) и гипосенсибилизирующая терапия. В начальной стадии инфильтрации делают 2-3 блокады инфильтрата новокаин/лидокаин + антибиотик, применяют повязки с йоддимексидом и мазевые аппликации с Фуцидином, Фузидермом, Бактропаном, Супироцином, Бондермом, Колбиоцином. При нагноении и некрозе очаг вскрывают после чего делают повязки с раствором Дерината (иммуномодулятор, который ускоряет эпителизацию), а также мазью Левомеколь или Банеоцин до полного заживления раны. При хорошем оттоке назначают электрофорез антибиотиков или димексида. При развитии осложнений в виде флебита и тромбофлебита проводят интенсивное лечение.
Лечение фурункула в ухе
Что касается этой локализации, то неблагоприятным и опасным моментом является отторжение некротических масс с затекание в среднее ухо. Поэтому, нельзя применять сухое тепло и нужно сразу обратиться к ЛОР врачу. Местное лечение в начальной стадии направлено на обратное развитие инфильтрата (рассасывание его).
Проводится обработка инфильтрата салициловым спиртом, накладывают мазь с антибиотиком (смотри выше).
Иногда чирей в ухе подвергают блокадам новокаин + антибиотик раз в три дня. Раствор вводят под инфильтрат, не входя иглу в инфильтрат. Когда острое воспаление купировано, уменьшилась боль и отек назначают электрофорез антибиотиков и гепарина курсом 5-7 процедур. Если больной обратился к врачу в стадии сформировавшегося гнойного стержня, проводится вскрытие небольшим разрезом в месте некроза и удаляется стержень. После вскрытия в ухо ставят турунду с антибактериальным средством, которая меняется ежедневно.
После вскрытия быстро исчезает боль и наступает выздоровление.
Лечение фурункула на интимном месте
Как лечить это заболевание в начальной стадии? Как и при любой другой локализации важно добиться рассасывания инфильтрата консервативными методами — наложение любой мази с антибиотиком. Следует предпочесть препарат с широким спектром активности или комбинированный препарат, сочетающий в себе несколько антибактериальных средств. Это могут быть мази Фуцидин, Фузидерм, Бактропан, Супироцин, Бондерм, Колбиоцин. В стадии инфильтрации применение тепловых процедур при этой локализации не рекомендуется, поскольку они увеличивают отек и распространение воспаления.
Лечение фурункула в паху у женщин в стадии расплавления инфильтрата заключается в создании оттока гноя. Созреванию гнойника и отторжению масс способствуют мази Эплан и Илон. Когда фурункул самопроизвольно вскрывается, нужно пинцетом удалить стержень, не выдавливая его. При крупных фурункулах с большим количеством гноя производится разрез без затрагивания здоровых тканей, чтобы избежать генерализации инфекции. После вскрытия очага местное лечение проводится по принципам лечения гнойной раны:
- промывание перекисью водорода, антибиотиками, протеолитическими ферментами (химотрипсин или трипсин);
- при выраженной экссудации антибиотики и ферменты применяют в порошке или в растворе (вставляют турунду), а не в мазевой форме;
- применяются турунды с гипертоническим раствором;
- показаны мази с протеолитическими ферментами Стрептолавен, Ируксол, Мибе-Маус, которые растворяют и удаляют некротические ткани;
- при уменьшении экссудации и очищении раны, можно применять ранозаживляющие средства с метилурацилом (Метилурациловая мазь, Метилурацил с мирамистином, Левомеколь, Левосин) или Солкосерил гель.
Как лечить фурункулез?
Это более серьезное хроническое заболевание, которое требует системного подхода к лечению. Поэтому проводится комплексное лечение, иногда даже не один раз в год. Оно включает:
- Местное лечение в виде мазевых повязок с антибиотиками и протеолитическими ферментами.
- Антибактериальная терапия — внутримышечные или внутривенные инъекции.
- Дезинтоксикационная (Декстроза, раствор Рингера, Гемодез).
- Десенсибилизирующая (антигистаминные препараты).
- Витаминотерапия.
- Иммунокоррекция.
- Физиолечение на очаг. В зависимости от стадии назначают УВЧ, лазеротерапию, электрофорез с антибиотиками, магнитотерапию.
Из иммунокорригирующих препаратов применяются Иммунофан, Тактивин, Тималин. В тяжелых случаях назначается внутривенное введение иммуноглобулинов. Также имеются положительные эффекты при применении иммуномодулирующего препарата Деринат, который влияет на клеточный и гуморальный иммунитет, сокращает время очищения раны и стимулирует репарацию тканей. Применяется он внутримышечно и местно.
Что делать, чтобы вылечить навсегда это заболевание
Избавиться от фурункулов раз и навсегда поможет проведение курсовой антибиотикотерапии с учетом чувствительности возбудителя к антибиотику и укрепление иммунитета. Неспецифическим средством укрепления иммунитета являются пивные дрожжи — источник аминокислот, ферментов, некоторых микроэлементов и витаминов группы В, в частности витамина В5 (пантотеновая кислота). Как продукт, обогащенный биологически активными веществами, они укрепляют защитные функции и предупреждают различные заболевания. Можно найти пивные дрожжи разных производителей и по разной цене. Пивные дрожжи с серой (Эвисент) не только способствуют укреплению иммунитета, но и улучшают структуру ногтей, волос и состояние кожи. Проводить нужно несколько курсов с перерывами. Однако, если к этому вопросу подходить более тщательно, то лечение должно назначаться дифференцированно:
- Если изменено фагоцитарное звено иммунитета назначается внутримышечно Полиоксидоний 6-12 инъекций.
- При снижении уровня иммуноглобулинов показан внутримышечно Галавит 15 инъекций, а при неэффективности его назначают иммуноглобулины внутривенно (Интраглобин, Октагам, Габриглобин IgG).
- При снижении количества В-лимфоцитов — Миелопид (экстракт костного мозга животных) внутримышечно 5 инъекций.
В период ремиссии больным также назначают курс иммуномодуляторов: Полиоксидоний внутримышечно, Галавит 15 инъекций внутримышечно, Ликопид внутрь. Применение последнего препарата показано при вялотекущем и постоянно рецидивирующем фурункулезе. Он активирует иммунитет, усиливает защиту от различных инфекций, в том числе и бактериальных. При гнойно-воспалительных заболеваниях Ликопид применяют по 10 мг в день в течение 10 дней. В некоторых случаях комбинируют иммуномодулирующие препараты — при обострении Полиоксидоний, а потом к лечению добавляется Галавит.
В некоторых случаях, однако все реже и реже, применяется переливание крови самого пациента — аутогемотерапия, которая стимулирует иммунитет. Суть процедуры заключается в заборе венозной крови у пациента и введении ее внутримышечно в ягодицу. Данная процедура безопасна и безвредна, но не у всех достигается желаемый эффект.
Существует несколько разновидностей аутогемотерапии:
- Классическая.
- Аутогемотерапия с озоном.
- Аутогемотерапия с гомеопатическими веществами.
- Аутогемотерапия с антибиотиками.
При классической методике внутримышечно вводится кровь без всяких добавок, начиная с 2,0 мл. Количество крови постепенно увеличивается и доводится до 12 мл к 10-й процедуре. При ступенчатой аутогемотерапии с гомеопатией пациенту внутримышечно введится его кровь, смешанная с гомеопатическим препаратом. Курс лечения 5-7 процедур, выполняется раз в 5-7 дней. Аутогемотерапия с озоном является более современным методом по сравнению с классическим и по эффективности его превосходит за счет дополнительного введения озона. Проводится 1-2 раза в неделю.
Доктора
Лекарства
- Мази с антибиотиком: Фузидин, Фузидерм, Левомеколь, Левосин, Метрокаин, Банеоцин, Бактропан, Супироцин, Бондерм, Диоксиколь, Йодопироновая мазь, Метрокаин, Фурагель, Хинифурила мазь.
- Антибиотики: Азитромицин, Зиннат, Амоксиклав, Цефалексин, Флемоклав Солютаб, Аугментин, Клацид.
- Местные антисептики: Бетадин, Хлоргексидин, Йодопирон, Мирамистин.
Процедуры и операции
Если показано удаление фурункула, то при разрезе не затрагиваются здоровые ткани, так как при этом появляется опасность возникновения генерализации инфекции. При фурункуле операция (вскрытие) выполняется редко. Это возможно при плохом отхождении гнойно-некротического стержня. При этом кожа над стержнем рассекается скальпелем. Как вскрыть чирей в домашних условиях? Этого делать категорически нельзя. Даже в условиях стационара для того, чтобы убрать фурункул и дать отток содержимого, очень осторожно рассекают только некротизированные ткани. Можно ли давить чирей? Пресекаются все попытки выдавить содержимое фурункула.
Выдавливание сформировавшегося фурункула всегда сопровождается повреждением грануляционного вала, который образуется между здоровыми тканями и воспалительным инфильтратом. Его повреждение влечет проникновение возбудителя гнойной инфекции в кровь, что опасно развитием сепсиса.
В стационаре перед операцией в виде премедикации применяются:
- антигистаминные средства (Димедрол, Супрастин);
- антибиотики (до определения чувствительности можно вводить пенициллин);
- антикоагулянты (чаще всего гепарин);
- активаторы фибринолиза (трипсин или химотрипсин);
- переливание плазмозаменителей с целью дезинтоксикации и предотвращения внутрисосудистого стаза (применяют Гемодез, Реополиглюкин, Полиглюкин).
В интернете можно найти видео удаление фурункула. При карбункуле всегда показана операция. Как давят огромные гнойные фурункулы, которые рассматриваются как карбункулы? Их не выдавливают, а под наркозом выполняют крестообразное рассечение всей толщи некроза, не захватывая жизнеспособные ткани. При операции иссекают некротизированные ткани, вскрывают затеки гноя, если они есть и обеспечивают хороший дренаж вскрытой раны. Для очищения ее применяют повязки с протеолитическими ферментами. Заживление после вскрытия карбункула длится 2-3 недели, за время которых больной получает антибиотики и физпроцедуры.
Фурункул у ребенка
Гнойно-воспалительные заболевания кожи встречаются у детей разного возраста, начиная с периода новорожденности. У новорожденных толщина слоев кожи в 1,5-3 раза тоньше, если сравнивать со взрослыми. Капиллярная сеть кожи хорошо развита, а потовые железы недоразвиты. С первых суток жизни происходит заселение кожи и слизистых микрофлорой и уже к 4 дню жизни носительство стафилококков составляет 70%, особенно, если нарушается в родильных домах санитарно-гигиенический режим. Входными воротами для патогенных микроорганизмов является любые повреждения кожи и слизистых.
Незрелость терморегуляции, несовершенная защитная функция и повышенная влажность кожи, незрелость иммунной системы (слабо выраженный иммунитет против стафилококков) становятся причиной различных пиодермий, которые у новорожденных составляют до 60% от всех дерматозов.
Манифестные гнойно-септические заболевания новорожденных имеют высокую вероятность развития сепсиса и делятся на поверхностные и глубокие. Поверхностные стафилодермии новорожденных включают остиофолликулит, фолликулит, везикулопустулез, пузырчатку новорожденных, эксфолиативный дерматит, рожу.
Для лечения гнойных заболеваний кожи стафилококковой природы применяется стафилококковый бактериофаг. При фурункулах, флегмонах, омфалите у новорожденных он применяется местно (вводится в очаг). С возрастом у детей появляются глубокие стафилодермии, к которым относятся фурункул, карбункул, фурункулез, абсцесс, флегмона.
Фурункулы чаще появляются на ногах, животе и ягодицах, поскольку эти места легко загрязняются, особенно летом. Если к фурункулам на теле родители относятся более спокойно и знают, чем их обрабатывать и лечить, то гнойные заболевания в области лица их пугают. И не зря, поскольку эта локализация заслуживает особого внимания. По локализации превалируют гнойные очаги в подбородочной области, на крыльях носа, на щеках и в области дна носовой полости. Тяжело протекают у детей фурункулы в верхней и средней области лица.
Фурункул в носу у ребенка
Протекает намного тяжелее, чем у взрослого, и часто несет угрозу жизни. Опасность этой локализации заключается в тенденции к быстрому распространению некротического поражения и вовлечении вен лица, что сопровождается тромбофлебитом и сепсисом. У детей часто встречается абсцедирующая форма фурункула носа, а также рецидивирующая.
Обычно лечение фурункула носа включает местную и общую антибактериальную терапию (внутримышечно цефалоспорины III поколения), назначение витаминов, физиолечение. При абсцедировании проводится вскрытие, ежедневное промывание раны и применением мазей с антибиотиком. Способствует удалению некротических продуктов препарат Аквалор Экстра форте (стерильный гипертонический раствор морской воды с экстрактом ромашки и алоэ). Препарат вносится в рану на турунде на 20 минут, после чего наносится антибактериальная мазь (Бактробан, Левомеколь, Левосин, Фузидин, Фузидерм, Банеоцин).
Антибактериальное воздействие наиболее эффективно, если рана очищена некротических тканей, есть хороший отток из глубины раны — эту функцию выполняют гипертонические растворы и препараты с протеолитической активностью — Карипазим, трипсин кристаллический, химотрипсин, которые применяются местно (тампоны с препаратом). Во второй стадии показаны препараты с репаративной активностью и местные иммуностимуляторы Деринат, мази с метилурацилом. Для лечения бактерионосительства применяется мазь в нос с мупироцином Бактробан, которая вносится 2 раза в в течение 5 дней. Возможно применение у детей старше 12 лет.
Чирей на глазу у ребенка
В данном случае фурункул локализуется на веке (чаще верхнем) и области брови. На коже появляется плотный и болезненный узел с разлитым отеком, который распространяется на область лица. Через несколько дней в центре появляется некротический стержень. Еще через 3 дня чирей самопроизвольно вскрывается и стержень некротических тканей отделяется. Помимо местной боли и отека ребенка беспокоит слабость, головная боль, часто повышается температура. Тактика лечения такая же, как и у взрослых. До вскрытия наносят мази Колбиоцин, Фуцидин, Фузидерм, Бактропан, Супироцин, Бондерм. После вскрытия помимо обработок раствором фурациллина, перекиси водорода или хлоргексидином, обязательно прикладывают тампоны, смоченные гипертоническим раствором для очищения раны. Для заживления и устранения остаточного воспаления подойдут мази с метилурацилом и антибиотиком — Левомеколь, Левосин, Метилурацил с мирамистином.
Фурункулез у детей
Он характеризуется появлением множественных фурункулов или на ограниченном участке кожи или разных. Рецидивы заболевания возникают на протяжении нескольких месяцев и даже лет. Основные причины фурункулеза:
- Иммунные нарушения у детей разных возрастных групп. При этой форме выявляют нарушения во всех звеньях иммунной системы: снижается количество Т- и В-лимфоцитов (чаще снижено количество CD4-лимфоцитов), а также отмечается снижение IgG и IgM. При средней тяжести и тяжелой обнаруживают изменения и фагоцитарного иммунитета и гуморального. Можно сказать, что рецидивы заболевания являются маркерами иммунных нарушений.
- Наличие очагов хронической инфекции. Это более характерно для детей старшего возраста и подростков. В основном это лор заболевания (тонзиллит, гайморит, фарингит). Сюда можно отнести кариес и заболевания десен.
- Заболевания желудочно-кишечного тракта гастродуоденит, холецистит, язвенный колит с развитием дисбактериоза кишечника (увеличивается количество кокковых форм). Немаловажное значение имеют запоры у детей.
- Эндокринная патология. Более характерна для детей старшего возраста. К таким заболеваниям нужно отнести сахарный диабет, ожирение и гипофункцию щитовидной железы, а также гормональные изменения в период полового созревания.
- Аллергопатология.
- Скрытые вирусные инфекции (цитомегаловирус, вирус простого герпеса).
- Носительство золотистого стафилококка.
- Глистные инвазии.
- Железодефицитная анемия, которая является частой причиной фурункулеза.
Для эффективного лечения нужно установить причину. Если устранить анемию, откорректировать уровень сахара или провести деколонизацию стафилококка в ЛОР органах, можно достичь хороших результатов. Лечение должно быть комплексным: коррекция основного заболевания, на фоне которого развивается фурункулез, плюс местное лечение, о котором говорилось выше, и общее воздействие на возбудителя (системная антибиотикотерапия).
Также назначается десенсибилизирующее лечение (антигистаминные препараты). При носительстве стафилококка в носу применяют назальную мазь Бактробан, обладающий 100% эффектом в отношении всех стафилококков. При всех этих заболеваниях в той или иной степени возникают нарушения иммунной системы, которые требуют иммунокоррекции. Однако, назначить иммуномодулирующие средства может иммунолог после обследования.
Для иммунокоррекции назначаются:
- При снижении показателей фагоцитоза рекомендуется Полиоксидоний (детям ректальные свечи) и Ликопид (детям с одного года).
- При снижении уровня иммуноглобулинов — Галавит (детям с 6 лет).
Фурункул при беременности
Наличие частых рецидивов фурункулов при беременности свидетельствует о наличии стафилококка. Беременные могут быть носителями патогенного золотистого стафилококка, который вызывает гнойно-септические заболевания у рожениц и новорожденных. У женщин — это пиодермии, эндометриты, маститы, послеродовой сепсис, тромбофлебит. Тяжелые осложнения, вплоть до сепсиса, возникают после кесарева сечения. Тяжелый гнойный процесс при беременности является причиной внутриутробной гипотрофии плода и рождения недоношенного ребенка. После рождения у малыша могут наблюдаться стафилококковые кожные заболевания, о которых говорилось выше и даже сепсис.
Опасность всевозможных осложнений существует при рецидивирующем фурункулезе, а единичный фурункул, появившийся один раз за весь период беременности, такой опасности не представляет. Тем не менее, при беременности важно обследование на предмет носительства патогенного стафилококка и обязательное лечение «малых» форм инфекции — фурункула и других стафилодермий, а также гнойного конъюнктивита.
Лечение фурункулов любой локализации одинаковое, с той только разницей, что при локализации на лице обязательно назначаются антибиотики внутрь. В стадии инфильтрации беременные могут применять местные антисептики и спиртсодержащие средства: настойка эвкалипта, настойка календулы, Фукорцин, Хлоргексидин, Мирамистин, бриллиантовый зеленый, Бетадин, масло чайного дерева. Мази с антибиотиками Левомеколь, Тобрекс, Ципролет. Что касается применения Бактробана и Колбиоцина, то вопрос должен решаться индивидуально, поскольку эти мази не рекомендованы к применению у беременных.
Если возникает вопрос о назначении антибиотиков внутрь, то беременным можно принимать макролиды (Азитромицин, с осторожностью), пенициллины (проходят через плаценту, не оказывают неблагоприятного воздействия на плод) и цефалоспорины (в низких концентрациях проходят через плаценту, влияния на плод не оказывают). При высевании у беременной стафилококка, проводится иммунизация стафилококковым анатоксином для профилактики осложнений после родов у женщины и стафилококковых заболеваний у новорожденного. Для этого на 32, 34 и 36 неделе (всего три раза) подкожно вводится 0,5 мл анатоксина. При этом у беременной создается активный иммунитет, а у новорожденного — пассивный.
Диета

Диета при фурункулезе
- Эффективность: лечебный эффект через 21 день
- Сроки: 1-2 месяца
- Стоимость продуктов: 1500-1600 руб. в неделю
На активность болезни оказывает влияние питание. Больным назначается Диета при фурункулезе, в которой предусматривается ограничение/исключение простых углеводов, — сахар, мед, пирожные, торты и прочие кондитерские изделия, сладкая выпечка, варенье, мороженое, каши с сахаром конфеты макароны. Можно заменить сахар на сорбит, экстракт стевии или ксилит. Также ограничиваются экстрактивные вещества — отвары грибов, бульоны (мясные и рыбные) консервы, животные жиры, копчёности, острые блюда, маринады и продукция фастфуда. Основой питания должны стать овощи в любом виде, цельнозерновые каши, бобовые, кисломолочные продукты, отруби, различные растительные масла, орехи. Большое количество клетчатки в рационе позволит регулярно опорожнять кишечник, что немаловажно при гнойных заболеваниях кожи.
Профилактика фурункулеза
Профилактические мероприятия при пиодермиях включают:
- соблюдение личной гигиены;
- обработка микротравм кожи антисептиками;
- своевременное выявление и лечение заболеваний пищеварительного тракта, эндокринной системы (сахарный диабет), хронической ЛОР патологии, на фоне которых часто развиваются гнойно-воспалительные заболевания кожи;
- профилактика рецидивов фурункулеза заключается также в борьбе с носительством стафилококка в полости носа и глотке;
- полноценное питание, прием витаминов, при необходимости — проведение курсов иммунокоррегирующей терапии по назначению врача.
Последствия и осложнения
Наиболее опасные осложнения имеют гнойно-воспалительные заболевания челюстно-лицевой области:
- абсцедирование;
- тромбофлебит вен лица с возможным переходом на синусы твердой мозговой оболочки;
- развитие менингита (возможно при фурункулах верхней губы, перегородки носа, носогубной складки и века;
- гематогенный остеомиелит челюсти (возможен при локализации фурункула на нижней губе и подбородке);
- септикопиемия с развитием абсцессов во внутренних органах (такое осложнение возможно при повреждении здоровых тканей вокруг фурункула);
- сепсис;
- флегмона околоушной области при локализации фурункула в ухе;
- флегмона орбиты (возможна при локализации на веке или лбу);
- медиастинит;
- регионарный лимфаденит;
- местный тромбофлебит при локализации возле крупных подкожных вен.
Прогноз
В большинстве случаев прогноз при фурункулах благоприятный, за исключением запущенных случаев из-за выжидания, не обращения к врачу и безуспешного самолечения, когда больные обращаются с осложнениями в виде абсцедирования или развития тромбофлебитов. В таких случаях лечение длится долго, но применение современных антибиотиков позволяет вылечить больного. До эры антибиотиков летальность при данном заболевании составляя 45-65%.
Список источников
- Климова И. С. Эпидемиология фурункула и карбункула лица / И. С. Климова, В. И. Вдовин // Сб. материалов VI Всероссийской научно-практической конференции молодых ученых и студентов. Тула, 2007. — С. 115-116.
- Гладько В. В., Устинов М. В. Пиодермия: взгляд профессионала на социальную значимость // Медицина. Качество жизни. 2006. № 6. С. 15-23.
- Дерябин Д. Г. К вопросу о патогенезе фурункула носа, верхней губы // Российская ринология. — 1994 N3. C.28-31.
- Новоселов В.С., Плиева Л. Р. Пиодермии, РМЖ, 2004– т.12, №5, С.327-335.
- Шляпников С. А., Федорова В. В. Использование макролидов при хирургических инфекциях кожи и мягких тканей. РМЖ, 2004. — т.12. №4, С.204-207.




 Левомеколь
Левомеколь Банеоцин
Банеоцин Супироцин
Супироцин Азитромицин
Азитромицин Зиннат
Зиннат Цефалексин
Цефалексин Клацид
Клацид













Последние комментарии
вера: Сыну было 4 мес, путал день с ночью, укачивала часами, решила попробовать Дормикинд ...
Сергей: Здраствуйте! Подскажите где можно достать этот препарат Денебол гель?
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.