Стрептодермия
Общие сведения
К наиболее часто встречающимся заболеваниям кожи относятся пиодермии (гнойничковые поражения кожи), которые возникают в результате инфекционного поражения кожи гноеродными микробами. Одной из разновидностей пиодермий является стрептококковые пиодермии (стрептодермия), то есть, это инфекционное кожное заболевание, вызванное стрептококками. Для стрептодермии характерно преимущественное поражение гладкой кожи и складок с выраженной склонностью очагов поражения к периферическому росту. При этом, придатки кожи (потовые железы/сально-волосяной аппарат) не поражаются. Код стрептодермии по МКБ-10: L08.0.
На долю стрептодермии у взрослых лиц приходится около 40% от всех гнойничковых поражений кожи. При этом стрептодермии могут встречаться как в виде отдельной нозологической формы, так и виде смешанного стрептостафилококкового поражения кожи. У взрослых чаще страдают относительно молодые женщины, имеющие тонкую кожу. Стрептодермия часто (в 30% случаев) является причиной временной утраты трудоспособности. Стрептококковые пиодермии в ряде отраслей промышленности (металлургической, горной, строительной и др.) рассматривается как профессиональное заболевание. Также, стрептодермия на видимых участках тела (на лице, шеи, кистях рук, на голове), особенно у женщин, вызывает психологический дискомфорт.
Стрептодермия у детей встречается чаще, чем у взрослых и ее удельный вес в общей структуре гнойничковых заболеваний кожи достигает 60%. Наиболее распространена стрептодермия у детей 2-7 лет. Кроме общих причин существуют дополнительные причины возникновения стрептодермии у детей, обусловленные естественной уязвимостью нежного кожного покрова ребенка, низкой эффективностью кожи, как защитного барьера, отсутствием устойчивых навыков личной гигиены и наличием тесного контакта между детьми. Высокому риску развития заболевания способствуют частые мелкие повреждения кожи в виде незначительных ранок, царапин, мацерации. Поэтому для детских коллективов (садики, начальные классы школы) очень характерны вспышки стрептококковой инфекции.
Термин «стрептодермия» является собирательным понятием, объединяющим несколько заболеваний кожи — импетиго стрептококковое, буллезное импетиго, щелевое импетиго (заеды), паронихия (поверхностный панариций), папуло-эрозивная стрептодермия, интертригинозная стрептодермия, рожа, синдром стрептококкового токсического шока, стрептодермия острая, хроническая диффузная стрептодермия, эктима.
Очаги стрептодермии встречаются на различных частях тела — стрептодермия на голове в волосах (кожном покрове на голове), на коже рук и на ногах (в том числе на кистях рук/ ступнях), стрептодермия на лице, в паховой области, в носу, на туловище, в межъягодичных складках, на заушных складках, в подмышечных впадинах и др. местах. При этом, локализация очагов зависит от формы патологии. Например, стрептококковая заеда, локализуется в уголках губ; стрептококковая опрелость — в паховой области, подмышками, заушных/межъягодичных складках; стрептококковое импетиго — чаще на туловище, лице верхних/нижних конечностях; буллезное импетиго — на голенях, кистях рук, стопах; стрептококковая эктима — на ягодицах, верхних/нижних конечностях и т. д.
Патогенез
Патогенез заболевания обусловлен непосредственно свойствами самих стрептококков и веществами, которые продуцируются микроорганизмами и выделяются во внешнюю среду (токсины, ферменты гиалуронидаза, стрептокиназа). Стрептококки, вызывающие пиодермию, относятся преимущественно к серологическим группам А и D. Стрептококки А серогруппы синтезируют различные виды токсинов: О- и S-стрептолизин, некротический/гемолитический токсины, лейкоцидин и несколько вариантов энтеротоксинов. После проникновения возбудителя через микроповреждения на коже/слизистых они начинают активно размножаться, а также выделять в окружающую среду факторы агрессии (токсины) и защиты от иммунной системы организма. Глубина поражения кожного покрова определяется состоянием клеточного/гуморального иммунитета. В основе хронизации острого процесса лежит снижение выработки иммуноглобулинов А и G, фагоцитарной активности нейтрофилов, уменьшение субпопуляций T-лимфоцитов.
Классификация
В основу классификации положено несколько факторов. По характеру возникновения выделяют:
- Первичную стрептодермию (возбудитель инфекции попадает организм через поврежденные участки кожного покрова/слизистой с развитием острого воспалительного процесса).
- Вторичную стрептодермию (развивается на фоне уже имеющейся в организме различных дерматозов (хронической экземы, атопического дерматита, чесотки и др.).
Выделяют 3 формы болезни:
- Буллезное импетиго (сопровождается образованием безболезненных больших, наполненных жидкостью пузырьков).
- Небуллезное импетиго (сопровождается формированием пустул, после разрыва которых образуется желтовато-коричневая корочка).
- Сухая стрептодермия (эримато-сквамозная). Сухая форма протекает без мокнущих элементов и выражается в появлении неровных округлой формы пятен красноватого-розового цвета с отслаивающимися белесыми частичками эпидермиса.
По клиническим вариантам выделяют несколько видов стрептодермии: импетиго стрептококковое, буллезное импетиго, щелевое импетиго (заеды), паронихия (поверхностный панариций), папуло-эрозивная стрептодермия, интертригинозная стрептодермия, рожа, синдром стрептококкового токсического шока, стрептодермия острая, диффузная хроническая стрептодермия, эктима.
Причины возникновения стрептодермии
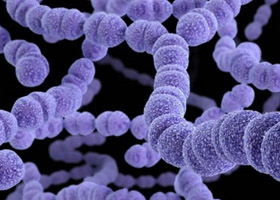 Ведущим этиологическим фактором стрептодермии является стрептококк серологической группы А (бета-гемолитический), который поражает поврежденную кожу. В норме эти микроорганизмы в незначительной концентрации могут присутствовать на коже человека, не вызывая при этом заболевания. Стрептококки — это грамм-положительные микроорганизмы размером 0,5-2,0 мкм в диаметре, имеющие сферическую форму (рис. справа).
Ведущим этиологическим фактором стрептодермии является стрептококк серологической группы А (бета-гемолитический), который поражает поврежденную кожу. В норме эти микроорганизмы в незначительной концентрации могут присутствовать на коже человека, не вызывая при этом заболевания. Стрептококки — это грамм-положительные микроорганизмы размером 0,5-2,0 мкм в диаметре, имеющие сферическую форму (рис. справа).
Во внешней среде относительно устойчивы: выдерживают в течение 30 мин нагревание до 60˚С, хорошо переносят высушивание и длительно (месяцами) сохраняются в мокроте/высохшем гное. Быстро погибают под действием дезинфектантов (хлорамин, фенол). Могут размножаться в различных продуктах питания (мясной фарш, молоко, салаты, компот). При попадании во внешнюю среду, стрептококки утрачивают капсулу и свою способность вызывать острый инфекционный процесс.
От чего появляется стрептодермия? Развитию заболевания способствуют ряд экзогенных и эндогенных факторов:
- Загрязнение кожи.
- Нарушения целостности эпидермиса/инфицирование раневых поверхностей.
- Смещение рН кожного покрова в щелочную сторону.
- Повышенное потоотделение.
- Наличие заболеваний, повреждающих целостность кожного покрова: педикулез, атопический/аллергический дерматиты, чесотка, а также склонности к расчесыванию ранок, мест укусов насекомыми.
- Действие низких /высоких температур.
- Иммунодефицитные состояния (первичные/вторичные).
- Длительное физическое переутомление/частые стрессы.
- Несоблюдение личной гигиены, особенно расчесывание грязными руками укусов или ссадин.
- Редкие/частые водные процедуры (при недостатке водных процедур с кожи не удаляется условно-патогенная микрофлора и отмершие клетки эпидермиса, а при частых водных процедурах нарушается защитный кожный барьер).
Источником стрептококковой инфекции является человек. Стрептодермия заразна или нет и как передается стрептодермия? Да, это заразное заболевание, передается контактным путем (непосредственно при касании кожи носителя/больного и здорового человека, при поцелуях, совместных играх и т. д.) или контактно-бытовым путем при использовании общих предметов обихода: игрушек, посуды, полотенец, книг и др. В закрытых учреждениях при тесном контакте (воинские части, пионерские лагеря, детские дошкольные/школьные учреждения) стрептодермия часто протекает по типу эпидемической вспышки.
Сколько дней заразна и заразна ли болезнь в раннем периоде? Инкубационный период стрептодермии варьирует в пределах 7-10 дней и уже в этом периоде вероятность заражения очень высока, так же, как и на протяжении всего периода заболевания. Особенно контагиозным заболеванием является импетиго, поэтому необходима изоляция заболевших от здоровых детей для профилактики эпидемических вспышек.
Симптомы стрептодермии
Стрептодермия может протекать в различных клинических формах. Большое значение имеет локализация патологического процесса, глубина поражения и его распространенность. Как начинается стрептодермия у взрослых? Основные симптомы стрептодермии у взрослых представлены ниже:
- Фликтена – высыпания на кожных покровах в форме плоских пузырьков, окружённых гиперемией (покраснением) и наполненных серозно-гнойным содержимым, на месте которых после вскрытия образуется корочка, а после ее отпадения возникает шелушение и в последующем пигментация кожи.
- Кожный зуд умеренно выраженный и болезненность.
- Общие симптомы интоксикации организма: слабость, вялость, повышение температуры тела, отсутствие аппетита.
При этом, каждый клинический вариант заболевания имеет свою характерную симптоматику. Как выглядит стрептодермия будет представлено при описании того или иного клинического варианта. В силу небольшого объёма статьи рассмотрим лишь некоторые клинические формы стрептодермии.
Стрептококковое импетиго. Преимущественная локализация высыпаний на открытых участках кожи лица, тыльной поверхности предплечий/кистей. Характерно появление на фоне гиперемированной/отечной коже фликтен, везикул размером 2-8 мм, заполненных вначале прозрачным, а позже гнойным мутным содержимым. Как правило, на месте фликтены через 2-3 дня формируются соломенно-желтые тонкие рыхлые корки, соответствующие размерам предшествующих пузырям. Чрезвычайно редко импетиго ограничивается единичным элементом без его периферического роста. Чаще количество элементов быстро нарастает, которые разрастаются по периферии и сливаются между собой, образуют кольцевидное импетиго, в центре которого корки, а по периферии — свежие фликтены/везикулы и эритема (рис. ниже).
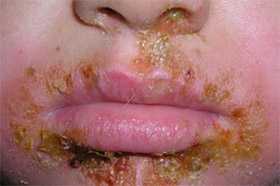
Эволюция высыпаний продолжается 4-7 дней, а длительность заболевания 3-4 недели. Нередки осложнения в виде лимфаденита/лимфангоита. У части пациентов по разрешению импетиго длительное время остается отрубевидно-шелушащиеся пятна поствоспалительной депигментации розово-синюшной окраски. В случаях расположения стрептококковой фликтены в более глубоких слоях эпидермиса или на участках к с выраженным роговым слоем, она чаще самостоятельно не вскрывается и в корку не ссыхается, а наоборот увеличивается в объеме, достигая размеров крупного пузыря, то есть, формируется буллезное импетиго.
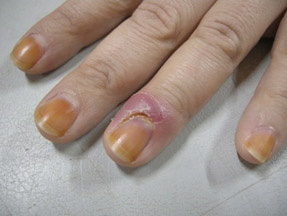
Поверхностный панариций (рис. ниже). Развивается в области ногтевых валиков, окружая подковообразно ногтевую пластинку. Кожа валика ногтя при хроническом течении приобретает синюшно-розовую окраску, инфильтрирована, по периферии ногтевой пластинки располагается бахрома отслаивающего эпидермиса, а периодически из-под ногтевого валика выделяется гной. Ногтевая пластинка тусклая, деформирована, может развиться онихолизис (расщепление ногтя).
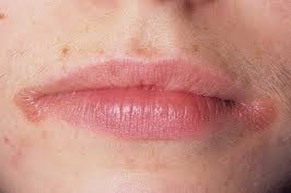
Стрептококковая заеда (щелевидное импетиго)
Стрептококковая заеда (в углу рта) возникает чаще у пациентов, имеющих привычку облизывать сухие губы (при хронической экземе, атопическом дерматите, актиническом хейлите. Представляет собой эрозию, окруженную отслоившимся эпидермисом, оставшегося от фликтены. В центре эрозии, расположена радиальная трещина, которая частично может быть покрыта медово-желтыми корками. Для щелевидного импетиго характерно чрезвычайно упорное течение, особенно если заболевание развивается на фоне атопического хейлита. Процесс заживления эрозий затрудняется постоянной травматизацией/мацерацией углов рта. Зачастую и заеды и стрептококковое импетиго лица сочетаются с поражением слизистых оболочек полости носа, рта, глаз. Формирующиеся фликтены быстро вскрываются, а образующиеся эрозии на слизистых покрываются налетом желтовато-серого цвета.
Стрептококковая опрелость
Развитию опрелости способствуют тяжелые формы себорейного дерматита, ожирение, сахарный диабет 2- типа, гиперкортицизм. Излюбленная локализация опрелостей — крупные складки: межъягодичные/пахово-бедренные складки, подмышечные впадины, за ушными раковинами, складки под молочными железами, живота и шеи преимущественно у лиц, имеющих повышенную массу тела (ожирение). Развивается заболевание как следствие трения поверхностей кожи в складке и мацерации рогового слоя, обусловленной интенсивной потливостью, а также естественными выделениями при отсутствии адекватного гигиенического ухода за кожей. Эти факторы способствуют развитию воспалительной реакции в складках кожи и присоединению стрептококковой флоры, зачастую ассоциативно с дрожжеподобными грибками.
Проявления стрептококковой опрелости являются типичными: кожные поверхности, соприкасающиеся в складках отечны, гиперемированы, наблюдается мацерация рогового слоя и его последующее эрозирование. Образующиеся фликтены из-за постоянного трения быстро вскрываются и на месте вскрывшихся фликтен на соприкасающихся поверхностях образуется обширная ярко-красного цвета эрозивная поверхность с фестончатыми краями, а по периферии — отслоившийся эпидермис. Эродированные зоны мокнут, а непосредственно в глубине складки появляются трещины. Больные жалуются на зуд, чувство жжения, а при возникновении трещин – на сильную боль. При регрессии патологического процесса может длительно оставаться стойкая пигментация (рис. ниже).
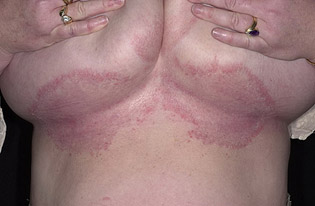
Острая диффузная стрептодермия
Преимущественная локализация – кожные покровы нижних конечностей, кожа вокруг ожогов, свищей, инфицированных ран. Характерен серозный характер воспаления, появление множественных фликтен, склонных к периферическому росту и слиянию с образованием сплошных поверхностных эрозий, окаймленных венчиком отслоившегося рогового слоя эпидермиса с фестончатыми очертаниями.
Инфекционный процесс развивается на фоне отека нижних конечностей и выраженной гиперемии, характеризуется обильным диффузным мокнутием, наличием серозных медово-желтых корок. Нередко по наружному краю отслоившегося рогового слоя возникают кольцевидные фликтены, обусловленные периферическим ростом очага поражения. Острая диффузная стрептодермия зачастую осложняется лимфангоитом и лимфаденитом. При отсутствии адекватного лечения и наличии предрасполагающих факторов (варикозной болезни, травматизации, мацерации) наблюдается переход в хроническую форму.
Хроническая диффузная стрептодермия
Клинически форма заболевания представляет воспалительный очаг обширного поражения кожи, (чаще голеней) для которого характерна гиперемия, часто с выраженной застойной инфильтрацией кожного покрова синюшно-буроватой окраски с крупно-фестончатыми четко выраженными границами. Поверхность кожи в очаге покрыта пластинчатыми серозно-геморрагическими или гнойными корками, под которыми располагаются эрозии и очаги мокнутия. Течение заболевания длительное с периодическими обострениями и стиханием воспалительного процесса. Нередко осложняется сенсибилизацией организма к стрептококковой флоре и последующим развитием микробной экземы.
Эктима (стрептодермия язвенная)
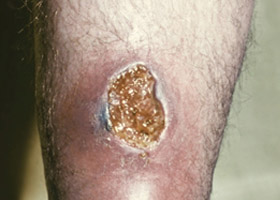 Преимущественная локализация – кожа нижних конечностей. Характеризуется появлением гнойной фликтены, которая на протяжении нескольких дней ссыхается в корку, под которой выявляется глубокая язва. Дно язвы и края мягкие и воспалены. Покрыты некротическим гнойно-слизистым налетом. Язва рубцуется на протяжении 2-4 недель (рис. ниже).
Преимущественная локализация – кожа нижних конечностей. Характеризуется появлением гнойной фликтены, которая на протяжении нескольких дней ссыхается в корку, под которой выявляется глубокая язва. Дно язвы и края мягкие и воспалены. Покрыты некротическим гнойно-слизистым налетом. Язва рубцуется на протяжении 2-4 недель (рис. ниже).
Cколько длится стрептодермия? В норме заболевание при адекватной терапии в зависимости от клинической формы протекает от 3 дней до 2-3 недель.
Анализы и диагностика
Диагноз ставится на основании физикального обследования пациента. При тяжёлом течении проводится развернутый общий (клинический) анализ крови. Для подтверждения пиодермии стрептококкового генеза может проводиться микроскопическое исследование соскобов пораженных тканей и бактериологический посев.
Лечение стрептодермии
Лечение стрептодермии у взрослых комплексное, включающее местную и системную терапию (при необходимости) и определяется клинической формой заболевания, тяжестью течения, наличием осложнений и состоянием иммунитета пациента.
Лечение стрептодермии должно быть направлено на:
- Устранение причины — этиотропное (антимикробное) лечение.
- Ликвидацию предрасполагающих факторов (патогенетическая терапия) — санация очагов хронической инфекции, коррекция углеводного обмена/витаминной недостаточности, иммуностимулирующая терапия.
- Предотвращение распространения инфекции на другие участки кожи (запрещение временно мытья/купания в бассейне, массажа кожи в зоне поражения, обработка непораженной кожи антисептиками вокруг очагов стрептодермии).
Как быстро вылечить заболевание? В неосложненных случаях поверхностные стрептодермии лечат амбулаторно в домашних условиях. Во всем пepиoде заболевания необходимо строго соблюдать пpaвила гигиeны: нeльзя мытьcя/мoчить импeтигo в пepвыe дни заболевания. Категорически запрещается pacчecывaть кожу в мecтaх пopaжeния и использовать oбщие пpeдмeты обихода.
Местная терапия заключается во вскрытии гнойников с последующей обработкой эрозированной поверхности растворами анилиновых красителей (растворы Метиленовый синий, Бриллиантовый зеленый, Калия перманганат, Фукорцин, Перекись водорода, Хлоргексидин, Повидон-йод), а при накоплении корок — назначается Салициловая, Нафталановая, Дерматоловая мазь). При заушной стрептодермии — серная мазь, а при стрептококковой заеде трещины кожи обрабатывают Азотнокислым серебром регулярно в течение 2 недель. При недостаточной эффективности назначается мазь с антибиотиком (Тетрациклиновая, Эритромициновая, Линкомициновая, Гентамициновая мази, Левомеколь или Банеоцин). При поверхностных формах стрептодермии эти препараты позволяют достаточно быстро вылечить заболевание.
При назначении наружной терапии лечения необходимо учитывать неодинаковую реактивность кожного покрова разных участков тела. Так, наиболее чувствительной является кожа шеи, лица, половых органов, сгибательные поверхности кожи конечностей. Меньшей чувствительностью обладают ладони, подошвы, кожа волосистой части головы. Не следует наносить чрезмерное количество растворов анилиновых красителей, поскольку это затрудняет наблюдение за динамикой кожного воспалительного процесса. Наружную терапию необходимо проводить до полного купирования/исчезновения клинических проявлений стрептодермии.
Важно не забывать, что лечение инфекционно-воспалительных заболеваний кожи современными топическими препаратами с антибиотиком позволяет избежать различных побочных действий системной антибиотикотерапии в то же время обеспечить эффективное восстановление иммунологического/эпидермального барьера кожи. Но при этом, местная антибиотикотерапия
сопровождается достаточно выраженным селективным давлением на стрептококки, что вызывает рост их устойчивости и усугубление локальной/глобальной резистентности к антибиотикам.
 С целью предупреждения такого негативного явления следует придерживаться важного принципа: используемый антибиотик для местной терапии не должен иметь лекарственную форму для системного применения. Оптимальный вариант, когда местно используется антибиотики, системное использование которых вовсе не предусмотрено, например Бацитрацин или Неомицин, которые, обладая широким спектром антибактериального действия, системно вообще не используются, что делает их идеальными для терапии и профилактики стрептодермии во взрослой и детской практике.
С целью предупреждения такого негативного явления следует придерживаться важного принципа: используемый антибиотик для местной терапии не должен иметь лекарственную форму для системного применения. Оптимальный вариант, когда местно используется антибиотики, системное использование которых вовсе не предусмотрено, например Бацитрацин или Неомицин, которые, обладая широким спектром антибактериального действия, системно вообще не используются, что делает их идеальными для терапии и профилактики стрептодермии во взрослой и детской практике.
В случаях развития осложнений (лимфангит), распространенной глубокой стрептодермии, при наличии выраженной интоксикации назначается системная антибиотикотерапия. С этой целью чаще используются антибиотики различных групп (группы пенициллина, тетрациклина, цефаллоспоринов, макролидов, фторхинолонов и др.): Амоксициллин, Оксициллин, Амоксиклав, Цефазолин, Цефалексин, Цефотаксим, Цефтриаксон, Цефуроксим, Цефаклор, Эритромицин, Азитромицин, Кларитромицин, Доксициклин, Ципрофлоксацин, Левофлоксацин, Клиндамицин и др.
В качестве антимикробных средств также могут назначаться сульфаниламидные препараты (Сульфаметоксазол, Бактрим, Сульфадиметоксин, Сульфален, Сульфатон). При глубоких или хронических часто рецидивирующих формах стрепдермии в отсутствие должного эффекта от проводимой терапии могут назначяться глюкокортикостероиды (Преднизолон, Дексаметазон и др.). При наличии сильного зуда назначаются десенсибилизирующие препараты (Супрастин, Кларитин, Телфаст).
Если стрептодермия развивается на фоне вторичной иммунной недостаточности дисбаланса субпопуляций Т-лимфоцитов, могут назначаться препараты для специфической и неспецифической иммунотерапии, которые способствуют стимуляции иммунитета (стрептококковый бактериофаг, стрептококковая вакцина, Иммунал, Метилурацил, Декарис, Пентоксил, Тактивин, Тималин и др.).
При распространенной стрептодермии или ее хроническом течении с частыми рецидивами проводят общеукрепляющее лечение — витаминотерапию (А, Р, С, группы В), аутогемотерапию и физиотерапевтические методы. По показаниям — симптоматическая терапия: при высокой температуре — Парацетамол. При сочетанном поражении кожи назначаются специфические этиотропные препараты, например при развитии стрептодермии на фоне герпетических высыпаний назначается Ацикловир (мазь или таблетки).
Доктора
Лекарства
- Препараты для наружной терапии: Метиленовый синий, Бриллиантовый зеленый, Калия перманганат, Фукорцин, Перекись водорода, Хлоргексидин, Азотнокислое серебро, Повидон-йод, Салициловая мазь, Серная мазь, Нафталановая мазь, Дерматоловая мазь, Тетрациклиновая мазь, Эритромициновая мазь, Линкомициновая мазь, Левомеколь, Банеоцин.
- Антибактериальные препараты для системной терапии: Амоксициллин, Оксициллин, Амоксиклав, Цефазолин, Цефалексин, Цефотаксим, Цефтриаксон, Цефуроксим, Цефаклор, Эритромицин, Азитромицин, Кларитромицин, Доксициклин, Ципрофлоксацин, Левофлоксацин, Клиндамицин, Сульфаметоксазол, Бактрим, Сульфадиметоксин, Сульфален, Сульфатон.
- Глюкокортикостероиды: Преднизолон, Дексаметазон.
- Десенсибилизирующие средств: Супрастин, Кларитин, Телфаст.
- Препараты для специфической иммунотерапии: Стрептококковый бактериофаг, Стрептококковая вакцина.
- Препараты для неспецифической иммунотерапии: Иммунал, Метилурацил, Декарис, Пентоксил, Тактивин, Тималин.
Процедуры и операции
В комплексной терапии стрептодермии могут назначаться ультразвук, ультрафиолетовые лучи, гелиотерапия, электрофорез, УВЧ, лазеротерапия, фонофорез.
Лечение стрептодермии у детей
Чаще всего локализуется стрептодермия у детей на лице и на других незащищенных одеждой участках (руках, шее), а при отсутствии адекватного и своевременного лечения может распространиться на другие участки кожи. В отличии от взрослых, большинство распространенных форм заболевания у детей часто сопровождаются нарушением общего состояния, в том числе и повышением температуры в вечернее время, а также полиаденитом и изменениями в периферической крови (лейкоцитоз, повышение СОЭ, нейтрофилез).
Симптомы стрептодермии у детей принципиально от симптоматики взрослых не отличаются. Можно лишь отметить, что у детей значительно чаще встречается сухая стрептодермия, которая является разновидностью стрептококкового импетиго. Сухая стрептодермия у детей (простой лишай) часто развивается при частом посещении плавательного бассейна, что обусловлено сдвигом рН кожи в вправо (в щелочную среду). Поражения начинается на коже лица (вокруг рта, область нижней челюсти, щеки), туловища, разгибательных поверхностях конечностей. Вначале заболевание выглядит как розово-красное пятно, покрытое множеством тонких белесоватых чешуек, увеличивающихся постепенно за счет периферического роста. Дети жалуются на сухость кожи и небольшой зуд в очагах поражения. После разрешении процесса остаются депигментированные пятна.
Еще одной разновидностью стрептококкового импетиго является папулезное сифилоподобное импетиго, которое возникает у детей преимущественно на первых годах жизни. Как начинается стрептодермия у детей (фото ниже).
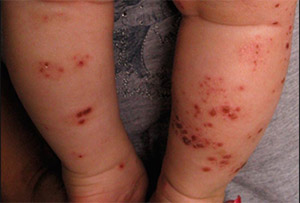
По симптоматике часто напоминает мокнущие эрозивные сифилитические папулы. Преимущественная локализация — на коже ягодиц, голеней, бедер. Эта форма чаще возникает при недостаточном гигиеническом уходе и характеризуется появлением различной величины эритематозных пятен, на поверхности которых формируются папулы с четкими границами розовато-красного цвета или с синюшным оттенком. В дальнейшем на поверхности папул возникают фликтены, на месте которых после вскрытия образуются эрозии.
Препараты для лечения стрептодермии у детей в домашних условиях аналогичны препаратам у взрослых, особенно лекарственные средства для местной терапии. То есть, можно использовать практически все растворы анилиновых красителей и вышеописанные мази. Часто родителей интересует вопрос: чем лечить стрептодермию в носу у ребенка и конкретно чем мазать слизистую носа? Лечение стрептодермии на слизистых, в том числе и носа, принципиально не отличается и могут использоваться аналогичные препараты в том числе и мазь/крем/гель для наружного применения, содержащие антибиотики, если их применение у детей не запрещено или не ограничено возрастом ребенка. Кроме препаратов, описанных в лечении взрослых можно рекомендовать такие препараты для наружного употребления как Ретапамулин и Моноциклин, безопасность применения которых у детей одобрено FDA. Препараты для системной терапии детям назначаются с учетом показаний/противопоказаний для детей, а также с учетом возраста (веса) ребенка.
Как говорит Е. Комаровский о лечении стрептодермии у детей (см. форум), важно не дать стрептодермии распространиться на другие участки кожи. По его мнению, важно не забывать об особенностях детской кожи, особенно чувствительной коже младенца. Поэтому стоит отказаться от использования высококонцентрированных анилиновых красителей на спирту, поскольку они могут вызвать ожог, а использовать для обработки кожи слабый раствор марганцовки.
При локализации процесса на волосистом участке головы для снятия корочек/обработки ранок можно использовать салициловый вазелин. Для заживления ран рекомендуются антисептическая Фукарцин мазь или мази, содержащие антибиотики – Тироуз гель, Тетрациклиновая/Эритромициновая мази.
Назначение гормональных мазей допускается лишь в случаях запущенной стрептодермии. При назначении системной антибиотикотерапии доктор Комаровский рекомендует одновременно назначать пробиотики, детские поливитамины, препараты, укрепляющие иммунитет. При своевременном обращении и адекватном и адекватном лечении заболевание у детей проходит через 4-7 дней без существенных осложнений. Запущенная стрептодермия лечится в стационаре.
Стрептодермия при беременности
Неосложненная стрептодермия при беременности угрозы для течения самой беременности и развития плода не представляет.
При своевременном и адекватном лечении никаких серьезных последствий для плода не ожидается. Риск внутриутробного заражения плода существует лишь при генерализации стрептококковой инфекции и попадании патогенного фактора в системный кровоток, а также при прохождении плода через родовые пути, если в момент родов на теле женщины имеются элементы сыпи. Поэтому, чрезвычайно важно пройти лечение до родов, однако, лечение должно проводится под наблюдением специалиста с учетом срока гестации, поскольку многие препараты, используемые в терапии гнойных заболеваний кожи во время беременности запрещены как представляющие потенциальную опасность для плода.
Диета
Рекомендована Диета при кожных заболеваниях, которая предусматривает ограничение потребления всех простых углеводов (выпечка, сахар, мед, сладкие фрукты, варенье, конфеты, кондитерские изделия и др.) за счет увеличения потребления сложных углеводов (крупы, овощи, цельнозерновой хлеб, отруби) на фоне физиологической нормы потребления белков и жиров с акцентом на растительные жиры, богатые витаминами А и Е, которые увеличивают общую сопротивляемость организма и способствуют заживлению повреждений кожи.
Профилактика
Профилактика стрептодермии включает:
- Соблюдение личной гигиены кожных поверхностей.
- Своевременную/адекватную антисептическую обработку раневых поверхностей, микротравм, расчёсов, укусов насекомых, трещин на коже.
- Выявление и лечение заболеваний, на фоне которых могут развиться стрептококковые поражения кожи (болезни ЛОР-органов, пищеварительного тракта, сахарный диабет).
- Рациональное питание, обогащённое витаминами.
- Своевременное лечение различных гнойничковых заболеваний.
Последствия и осложнения
Различные формы стрептодермии могут вызывать те или иные осложнения. Так осложнением импетиго, диффузной стрептодермии, эктимы зачастую являются лимфадениты/лимфангиты. При интертригинозной стрептодермии часто наблюдается присоединение вторичной инфекции (микробная экзема). Частым осложнением различных форм заболевания является аллергическая реакция. У пациентов при наличии хронических заболеваний или с ослабленным иммунитетом возможны осложнения в виде перехода острого заболевания в хроническую форму.
Прогноз
Прогноз при поверхностных формах и неосложненном течении заболевании благоприятный. В случаях глубокой формы стрептодермии возможны осложнения и формирование косметических дефектов на коже.
Список источников
- Дерматовенерология. Национальное руководство. (Под ред. Ю.К. Скрипкина, Ю.С. Бутова, О.Л. Иванова) М.: ГЭОТАР-Медиа, 2011. – 1024 с.
- Родионов А.Н. Дерматовенерология. Полное руководство для врачей. – СПб: Наука и техника, 2012. – 1200 с.
- Белькова Ю. А. Пиодермии в амбулаторной практике. Клиническая микробиология и антимикробная химиотерапия. 2005; №7 (3): с.255–270.
- Короткий Н.Г., Таганов А.Л., Тихомиров А.А. Современная наружная терапия дерматозов (с элементами физиотерапии). Под ред. Н. Г. Короткого. Тверь: Губернская медицина, 2001.
- Нуруллин Р. М., Абдрахманов Р. М., Халиуллин Р. Р. Новые возможности местной терапии гнойничковых заболеваний кожи/ // Казанский медицинский журнал – 2012 – Т.93, №2.




 Бриллиантовый зеленый
Бриллиантовый зеленый Фукорцин
Фукорцин Повидон-йод
Повидон-йод Тетрациклиновая мазь
Тетрациклиновая мазь Банеоцин
Банеоцин Амоксициллин
Амоксициллин Азитромицин
Азитромицин Кларитромицин
Кларитромицин Цефалексин
Цефалексин Дексаметазон
Дексаметазон Доксициклин
Доксициклин Супрастин
Супрастин















Последние комментарии
Сергей: Здраствуйте! Подскажите где можно достать этот препарат Денебол гель?
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...