Лихорадка Ку (коксиеллез)
Общие сведения
Ку-лихорадка еще по-другому может называться коксиеллёзом, Q-риккетсиозом, австралийским риккетсиозом, болезнью Дерика-Бернета, пневмориккетсиозом, квинслендской, среднеазиатской лихорадкой или термезской лихорадкой. Заболевание относится к группе острых природно-очаговых риккетсиозов (зоонозов) и оно характеризуется развитием общетоксических явлений, лихорадки и, достаточно часто – поражениями органов дыхания, в частности атипичной пневмонии. Клиническая картина отличается полморфизмом, может развиваться остро и приводить к затяжному течению. В группе риска заражения — работники, ухаживающие и содержащие животных.
Историческая справка
Лихорадка Ку впервые была описана Едвардом Дерриком в 37-ом году ХХ века и названа «Q-fever» в связи с многоликостью клинической картины (термин query с английского переводится как «сомнение»). Причем, лихорадка Ку распространялась среди фермеров и рабочих мясных фабрик. В те же годы ему удалось выделить возбудителя риккетсиозной природы из крови больных, которого спустя несколько лет смог определить Френк Бернет. На просторах СССР коксиеллез впервые был зарегистрирован 1960-х годах.
В Нидерландах зимой 2009 коксиеллёз был неверно принят за «козий грипп» , так как имел очень похожие симптомы. Другая известная вспышка была весной 2020 г в Болгариии, когда заболели 14 человек. В целом, лихорадка Ку чаще встречается в Австралии, Новой Зеландии, Нидерландах, Испания и Франции, является эндемической болезнью Ближнего Востока.
Патогенез
Коксиеллы обладают высокой инвазивностью. Для развития инфекции достаточно малой дозы – попадания в организм человека 1-10 микроорганизмов. Воротами инфекции служат слизистые оболочки органов дыхания и пищеварения, изредка — кожные покровы, в особенности в местах ранений и царапин. Из места внедрения инфекция способна распространяться по сетке лимфатических сосудов и попадать в кровоток.
Длительность инкубационного периода — примерно 2-3 недели, но диапазон может колебаться от 1 до 6 недель. После проникновения зараженных частиц в тело хозяина риккетсии начинают размножаться путем бинарного деления со спорогенезом в фаголизосомах моноцитов и макрофагов, избегая фагоцитоза. Кроме того, Coxiella burnetii является облигатным внутриклеточным паразитом способным к адаптации к кислому значению рН.
При попадании бактерий путём вдыхания процесс переноса и распространения происходит преимущественно посредством легочных макрофагов и направлен в паренхиму печени, селезёнки и костного мозга. В результате системной инвазии бактерий в организме хозяина развивается характерная для Ку-лихорадки симптоматика и различные клинические проявления в зависимости от индивидуальной восприимчивости организма хозяина и объема попавшей инфицирующей дозы. Изменениям в сосудах предшествует хроническое течение заболевания и проявляется периваскулитом, а не панваскулитом как при инвазии большинства риккетсий. При длительном течение болезни возникают аллергические реакции в результате сенсибилизации продуктами метаболизма микроорганизмов, эндотоксинами и компонентами их клеточной стенки. Это способствует формированию иммунных комплексов, способных откладываться и накапливаться в тканях. Для иммунокомпетентных больных характерно развитие воспалительного ответа с инициированием иммунных механизмов, вызывающих образование без некротических пончиковидных гранулем в структурах печени либо костного мозга.
У некоторых пациентов при первичном инфицировании возникает персистирующая очаговая инфекция. Подобным изменениям способствуют факторы, связанные с особенностями организма хозяина и бактерий. Обычно персистирующая очаговая инфекцией развивается у пациентов с высоким уровнем IL-10, чаще всего это беременные женщины и люди, ранее перенесшие вальвулопатию, васкулопатию, иммунологически компрометированные больные в результате ВИЧ-инфекции либо перенесшие химиотерапию при обнаруженных новообразованиях. Однако, у незначительного числа пациентов макрофагам не под силу убить микроорганизмы в виду повышенной секреции IL-10, продуцируемого инфицированными моноцитами.
Для возбудителя характерно два антигенных состояния. Бактерии вирулентны, когда выделены от пациентов либо лабораторных животных и находятся в фазе первого антигена – поверхностного с полисахаридной природой. Если же бактерия выделена из субкультур клеток либо яиц с развивающимися эмбрионами происходит антигенный сдвиг и наступление фазы второго антигена, такая форма является соматической авирулентной или низковирулентной. У бактерий в фазе первого и второго антигена отмечается иммунологическая активность и есть плазмиды, однако их роль в патогенезе заболевания изучена не до конца.
Классификация
В зависимости от длительности течения лихорадка Ку бывает острой (не проходит 2-3 недели), подострой (продолжается до 1 месяца) и хронической (сохраняется до года), а также стертой формы, при которой выявляются очаги поражения только при лабораторных обследованиях.
Причины
Возбудителем лихорадки Ку является кокковидный или коккобактериальный, полиморфный, неподвижный, аэробный микроорганизм коксиелла Бернета, на латыни — Coxiella burnetii (ныне отнесен к группе γ-протео- бактерий), который отличается устойчивостью к различным физическим и химическим воздействиям, включая дезинфицирующее средства, а также:
- для гибели необходимо хлорирование воды и кипячение её в течение 10 минут либо пребывание в 70% спирте не менее 1 мин;
- для обеззараживания хлопчатобумажной ткани необходимо 30-минутное кипячение в 2% содовом растворе;
- окрашивание по Романовского и Гимзе;
- температура для культивирования — 37°C, субстрат — эмбриональные желточные мешки развивающихся цыплят, асцитическая жидкость или сывороточный агар.
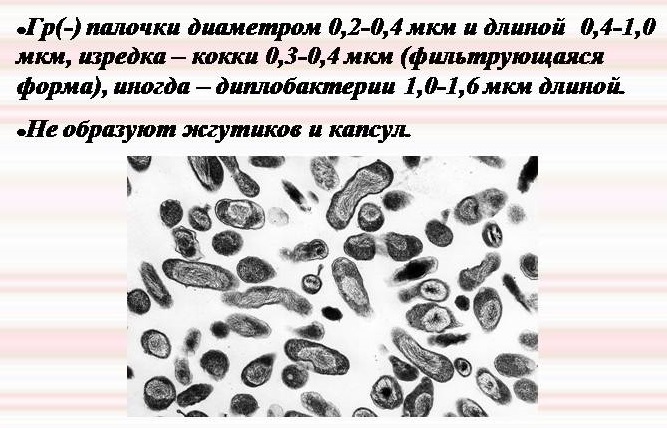
Морфологические особенности Coxiella burnetii
Жизненный цикл Coxiella burnetii остается до конца невыясненным. Выделяют 2 формы микроорганизмов — малую и большую, которых можно легко различить при помощи электронного микроскопа. Для малой формы микроорганизмов — «псевдоспор» характерна устойчивость к высыханию и нагреванию, а также к множеству дезинфицирующим веществ, что дает возможность возбудителю сохранять жизнеспособным на протяжении длительного времени. Таким образом, бактерии способны выживать при достаточно низких температурах в сберегающемся мясе месяц и в обезжиренном молоке в условиях комнатной температуры более 3 лет.
Очаги коксиеллеза
Очаги Ку-риккетсиоза бывают природными, чаще всего передающимися трансмиссивным путём — от блох, вшей, клещей, преимущественно иксодовых. Для риккетсий характерно длительное сохранение в организме клещей семейства иксодовых и аргасовых. Способ передачи трансовариальный и трансфазовый, посредством яиц, личинок, нимф и взрослых клещей. Таким образом, они являются и переносчиками и носителями возбудителя Ку-лихорадки. Заражение чаще всего случайное в теплое время года, заболеваемости более подвержены животноводы и жители сельских местностей. Известны случаи эпидемических вспышек в этих зонах. Заражение от заболевших людей возможно с молоком матери или через инфицированные мокроты.
К сельскохозяйственным (антропоургическим) вторичным и природным очагам относятся такие животные-переносчики как:
- представители крупного и мелкого рогатого скота, включая лошадей, коз, свиней, домашних птиц, грызунов, а также собак, что усугубляет их содержание с больными особями;
- дикие животные грандотряда копытных, а также грызуны и птицы.
Главная эпидемиологическая роль у крупного и мелкого рогатого скота. После развития генерализованной инфекции в результате разрушения макрофагов лимфоидной ткани и выхода риккетсий, микроорганизмы размещаются в органах генитальной системы, что приводит к абортам, рождению слабого потомства, задержанию последа, бесплодию и выделению риккетсий с околоплодными водами, плацентой и молоком. Так, к примеру, у свиней риккетсии могут выделяются с мочой, фекалиями, молоком и амниотическими жидкостями на протяжении примерно 2 лет. При этом способ заражения людей воздушно-пылевой (аэрозольный), обычно происходит за счет вдыхания частиц при работе с загрязнёнными животными, включая за ними уход и контакт с шерстью, пухом, мехом, щетиной, кожей, а также убой и разделка туш.
Алиментарный путь сводится к употреблению в пищу зараженного риккетсиями молока и приготовленных из него продуктов, а также фекально-оральный — через грязные руки, водный – во время питья загрязненной воды.
Симптомы
Средняя длительность инкубационного периода 10-19 суток, затем начинается острое течение болезни с потрясающего озноба при температуре тела 39-40°С и разнообразных симптомов, обусловленных различными способами инфицирования и состояния иммунной системы человека. В том числе возникает:
- сильная головная боль диффузного характера;
- гиперемия лица;
- экзантема полиморфного характера, пятнисто-папулезного либо розеолезно-папулезного типа;
- боль в глазных яблоках и глазницах;
- чувство разбитости;
- боль в пояснице;
- миалгия;
- сухой кашель;
- повышенная потливость;
- утрата аппетита и тошнота;
- различные нарушения сна, в том числе бессонница и беспокойный сон;
- в некоторых случаях — субиктеричность склер или даже выраженная желтуха, являющаяся признаком острого риккетсиозного специфического паренхиматозного поражения печени, которое может привести к плачевным последствиям.
При поражении нервной системы могут возникать менингиты, полиневриты и менингоэнцефалиты.
Лихорадка Ку обычно отличается развитием высокой температуры — 39-40°, её кривая разнообразная и может быть постоянной, ремиттирующей, волнообразной и неправильной. Продолжительность лихорадки может составлять до 2 недель с вероятностью рецидивов и возникновения затяжной субфебрильной лихорадки. После нормализации температуры тела признаки интоксикации постепенно исчезают.
Развитию хронических форм заболевания предшествовала практика безсистемного использования антибиотиков, в редких случаях затяжная лихорадка Ку развивалась у особ с иммунодефицитами и в случаях поздно начатого или неадекватного лечения. При этом заболевание может проявляться длительным субфебрилитетом с вялотекущим поражением дыхательных путей, развитием миокардита и вегетососудистыми нарушениями.
Анализы и диагностика
При постановке диагноза учитывают особенности клинической картины, эпидемиологического анамнеза, включая сведения о профессии и территориальном распространении заболевания, а также результаты таких лабораторных исследований как: кожные аллергические пробы, реакции по связыванию комплемента, непрямая иммунофлюоресценция и агглютинация.
Во время осмотра у больных можно выявить гиперемию лица, инъекцию сосудов склер и гиперемию зева. У большинства рано проявляется увеличение печени и селезенки, выслушиваются признаки жесткого дыхания, а иногда — сухие и влажные хрипы. При перкуссии может выявляться укорочение перкуторного звука.
Чтобы подтвердить диагноз коксиеллез необходимо выявить антитела к антигенам фазы первого и второго типа, однако наиболее надежным является выявление риккетсий в анализах крови, мочи либо мокрот больных.
Лечение
Для острой инфекции характерно мягкое течение с тенденцией к самоограничению и чаще всего спонтанному разрешению в течение 2 недель.
Пациентам с коксиеллезом требуется 3-х недельный полный курс пероральной антибиотикотерапии. Препаратом первой линии является Доксициклин из группы тетрациклинов, но при его непереносимости могут применяться фторхинолоны, а также Триметоприм или Сульфаметоксазол. Антибиотики рекомендованы в большей мере пациентам с симптомами вальвулопатии, так как это сокращает продолжительность болезни и снижает риск госпитализации. Неполноценная антибиотикотерапия с высокой вероятностью ведет к рецидивам.
При отсутствии выраженного эффекта от этиотропной терапии дополнительно применяют глюкокортикостероиды: Преднизолон или Дексаметазон.
Рекомендации поддерживающей терапии
- строгий постельный режим и обильное питье жидкости, особенно — при остром течении болезни;
- в случае кашля рекомендовано принимать противокашлевые средства;
- использование нестероидных средств противовоспалительного действия или парацетамола не желательно для купирования лихорадки и симптомов дискомфорта, так как они ухудшают работу печени, и, таким образом усугубляют течение болезни.
Доктора
Лекарства
- Доксициклин – антибиотик тетрациклинового ряда. Принимать нужно 2 раза в день по 100 мг за прием в течение 14–21 суток.
- Левомицетин – антибиотик с широким спектром действия. Рекомендованная суточная доза: 2 г, разделены на 4 приема.
- Тетрациклин – препарат с бактериостатическим действием. Используется в дозе 0,4–0,6 г четыре раза в сутки на протяжении 3 дней, что обычно ведет к нормализации температуры тела, далее дозу уменьшают и применяет 0,3–0,4 г 4 раза в день еще 5–7 суток.
- Преднизолон — глюкокортикостероид. В случае тяжелого течения коксиеллеза назначают 30-60 мг в сутки.
- Дексаметазон – ГКС, который способен подавлять функции лейкоцитов и макрофагов, ограничивать миграцию лейкоцитов в очаг воспаления. Стандартная суточная доза: 3–4 мг.
Процедуры и операции
Для выработки стойкого иммунитета людям из группы риска (животноводам, ветеринарам и т.д.) рекомендована вакцинация с использованием вакцины лихорадки Ку М-44 живой, которая представляет собой лиофилизат для приготовления суспензий и однократного введения путем скарификационного накожного нанесения.
Профилактика
При выявлении эпидемиологических очагов Ку-лихорадки необходимо вовремя провести текущую и затем окончательную полную дезинфекцию, а также при наличии пугающих эпидемических показателей — вакцинацию людей. Крайне важным оказывается проведение комплекса санитарно-ветеринарных и профилактических мероприятий, направленных на вероятность заноса инфекции в животноводческое хозяйство. В их список входит:
- специфическая профилактика живой вакциной М-44 групп риска — работников по обработке сырья животноводства, животноводов, ветеринаров и пр.;
- гигеническое воспитание и просветительная работа среди сельского населения по отношению рисков распространения и заражения коксиеллезом;
- тщательный осмотр и обследование только поступающих на фермы животных;
- лечение и полная изоляция больных животных, обработка биологических жидкостей;
- обеззараживание помещений — хлевов и кормушек при помощи 3-5% раствора креолина либо 10-20% раствора хлорной извести;
- соблюдение мер личной безопасности при уходе, лечении и работе с больными животными, в этом помогает использование средств индивидуальной защиты – резиновых сапог, перчаток, фартуков, марлевых респираторов, которые подвергаются дезинфекции после работы;
- стерилизация молока из неблагонадежных хозяйств;
- запрет на приготовление молокопродуктов из непрокипяченого молока.
Диета при лихорадке Ку (коксиеллезе)

Диета 5-й стол
- Эффективность: лечебный эффект через 14 дней
- Сроки: от 3 месяцев и более
- Стоимость продуктов: 1200- 1400 руб. в неделю
Диетическое питание вовремя антибиотикотерапии и в период восстановления должно быть максимально щадящим. Рацион строится на достаточном количестве углеводов и белков на фоне уменьшения количества жирной пищи. Принимать пищу нужно теплой, 3-4 раза в день небольшими порциями. Меню состоит из таких продуктов как:
- каши (рис, гречка, овсянка и манка);
- кисломолочные напитки и творог;
- свежие, запеченные или паровые овощи по сезону;
- нежирные сорта мяса, в том числе говядина, кролик, птица;
- рыба морская;
- сухофрукты и восточные натуральные сладости;
- в качестве питья, помимо чистой воды можно некрепкий чай, кофе с молоком, компоты и некислые соки.
Прогноз
Для Ку-лихорадки характерен положительный прогноз, так как случаев летального исхода зарегистрировано мало – не более 1-2% при условиях острой формы инфекции на фоне интерстициальной пневмонии, ринита, конъюнктивита, миокардита, мутного набухания и увеличения печени, увеличения селезенки, острого нефрита, скопления экссудата в серозных полостях и генерализованной лимфаденопатии.
Для полностью выздоровевших пациентов характерно наличие пожизненного иммунитета против реинфекции. Иммунитет характеризуется нестерильностью, поэтому случаи реинфекции не были выявлены. У 65% больных с неизлеченным эндокардитом лихорадка Ку приводит к летальному исходу.
Список источников
- Под ред. В. М. Семенова. Руководство по инфекционным болезням. - М.:
- МИА, 2008. - с 141-143.
- Госманов Р.Г., Галиуллин А.К., Волков А.Х., Нургалиев Ф.М., Идрисов Г.Г., Андреева А.В. ЧАСТНАЯ ВЕТЕРИНАРНО-САНИТАРНАЯ МИКРОБИОЛОГИЯ И ВИРУСОЛОГИЯ. Казань – 2013 г. - с 29-30.





 Доксициклин
Доксициклин Левомицетин
Левомицетин Тетрациклин
Тетрациклин Триметоприм
Триметоприм Преднизолон
Преднизолон Дексаметазон
Дексаметазон










Последние комментарии
Сергей: Здраствуйте! Подскажите где можно достать этот препарат Денебол гель?
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...