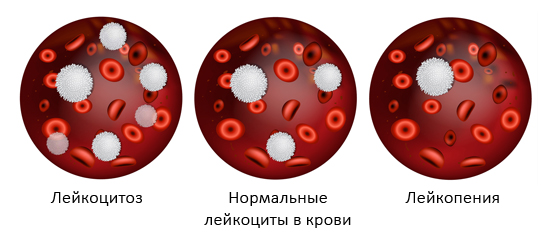
Лейкопения (низкий уровень лейкоцитов)
Общие сведения
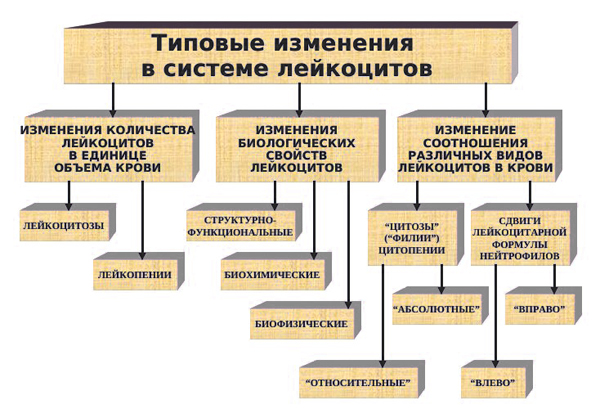
Лейкопения – это состояние, для которого характерно уменьшение количества лейкоцитов в единице объема крови. Оно определяется, если количество лейкоцитов составляет меньше 4000 в 1 мкл крови. Также при лейкопении нарушается двигательная активность зрелых нейтрофилов и их выход в кровь из костного мозга, это состояние называется синдромом ленивых лейкоцитов.
Говоря о том, что означает уровень лейкоцитов в крови ниже нормы, следует отметить, что выраженная лейкопения – это свидетельство нарушения нормального процесса кроветворения. Если лейкоциты в крови понижены, это значит, что причинами такого явления могут быть серьезные патологии. Однако лейкоцитопения может развиваться и вследствие других причин – влияния ряда лекарств, радиоактивного воздействия, нехватке витаминов. Такое состояние иногда связано с наследственным фактором. Иногда количество лейкоцитов может быть сниженным и у здоровых людей.
Почему у человека может развиваться лейкопения, как она проявляется, и как лечить это патологическое состояние, речь пойдет в этой статье.
Что такое лейкоциты?
Лейкоциты – это белые кровяные клетки, различные по своим функциям и внешнему виду. Они продуцируются в красном костном мозге, существуют от нескольких часов до нескольких лет. Основная их функция – защищать организм от атак инфекционных агентов, инородных тел, чужеродных белков. Лейкоциты обеспечивают специфическую и неспецифическую защиту от патогенов, как внешних, так и внутренних.
Лейкоциты определяются не только в крови, но и по всему организму – в том числе и в лимфатической системе. Содержание их в крови варьируется в разное время суток. Также их количество зависит и от состояния организма.
Часть лейкоцитов могут захватывать и перерабатывать чужеродные микроорганизмы (процесс фагоцитоза), еще часть – вырабатывают антитела.
Лейкоциты подразделяют на несколько разновидностей:
- зернистые (гранулоциты) — они, в свою очередь, подразделяются на нейтрофильные, эозинофильные и базофильные;
- незернистые (агранулоциты) — к этой категории относятся лимфоциты и моноциты.
Лейкоцитарная формула – это соотношение разных видов белых клеток крови.
Эозинофилы — это лейкоциты, которые содержат двудольчатое ядро и гранулы, окрашиваемые эозином в красный цвет. Эти клетки регулируют аллергические реакции.
Патогенез
Патогенез лейкопении определяют три главных механизма. Суть первого – в угнетении лейкопоэтической функции костного мозга, вследствие чего нарушается выработка лейкоцитов, их созревание и выход в периферическую кровь. Второй механизм состоит в чрезмерном разрушении клеток в сосудистом русле. Третий – в перераспределении лейкоцитов в крови и задержке их в органах депо.
Нейтропения – процесс, при котором отмечается снижение выработки нейтрофилов в костном мозге. Это происходит вследствие нарушения пролиферации, дифференцировки и созревания стволовых гемопоэтических клеток. Этот процесс происходит при иммунном и миелотоксическом влиянии токсических веществ и медикаментозных препаратов. Также его обуславливает наличие внутреннего дефекта клеток-предшественников гранулоцитопоэза, когда отмечается потеря их способности к дифференцировке в клетки нейтрофильного ряда и при этом сохраняется способность к нормальной дифференцировке в базофильные, эозинофильные и моноцитарные клетки.
Костно-мозговая выработка нейтрофилов также снижается вследствие уменьшения плацдарма гранулоцитопоэза, что отмечается при вытеснении гемопоэтических клеток опухолевыми клетками у больных с лейкозами и карцинозами (при метастазах в костный мозг). Причиной этого также может стать недостаток тех веществ, которые необходимы для нормального процесса пролиферации, дифференцировки и созревания этих клеток. Это ряд витаминов, аминокислоты и др.
Нейтропения может быть связана и с активным разрушением нейтрофилов, происходящим под воздействием антител, которые образуются в случае переливания крови вследствие воздействия определенных лекарственных препаратов. Механизм развития этого состояния может быть связан и с развитием заболеваний, которые сопровождаются ростом иммунных комплексов, циркулирующих в крови (лимфома, опухоли, аутоиммунные болезни и др.). Также развитие этого состояния может быть связано с воздействием токсических факторов при тяжелых инфекционных болезнях и воспалительных процессах.
Нейтропения развивается и вследствие слишком активного разрушения нейтрофилов в селезенке. Это происходит при ряде болезней, отличительной особенностью которых является гиперспленизм. Нейтропения как результат перераспределения нейтрофилов внутри сосудистого русла отмечается при неврозах, шоке, острой малярии и др. Такое состояние имеет временный характер, его сменяет лейкоцитоз.
Агранулоцитоз – это синдром, при котором нейтрофильные гранулоциты в крови исчезают полностью или почти полностью. Механизм его развития чаще всего связан с приемом лекарств (сульфаниламидов, некоторых антибиотиков, цитостатических лекарств и др.). Часто этиологические факторы, приводящие к такому состоянию, остаются неустановленными. Происхождение агранулоцитоза может быть иммунным или миелотоксическим. Патогенез иммунных агранулоцитозов основывается на появлении антител, действие которых направлено против собственных лейкоцитов.
Классификация
Если у больного низкие лейкоциты, это состояние классифицируется в зависимости от ряда показателей.
С учетом механизма развития определяются такие разновидности лейкопении:
- временная (перераспределительная) лейкопения – при таком состоянии лейкоциты собираются в легких, селезенке;
- постоянная (истинная) лейкопения – связанная со снижением продукции лейкоцитов из-за нарушения их дифференциации и созревания или с ускоренным разрушением лейкоцитов и их выведением.
С учетом причины развития такого состояния определяются такие типы лейкопении:
- инфекционно-токсические – развиваются вследствие влияния ядов, применения ряда лекарств, инфекционных болезней, острых вирусных инфекций;
- как следствие влияния ионизирующей радиации;
- как следствие системных поражений кроветворного аппарата;
- дефицитные – развиваются из-за недостаточного поступления в организм аминокислот, белков, витаминов группы В.
В зависимости от особенностей течения лейкопении выделяются:
- острая;
- хроническая;
- циклическая;
- рецидивирующая.
В зависимости от типа лейкоцитов, количество которых уменьшается, определяются такие типы этого состояния:
- нейтропения – снижается количество нейтрофилов (< 1500/мкл);
- агранулоцитоз – состояние, при котором отмечается гранулоцитопения на фоне выраженной лейкопении (< 1000/мкл);
- лимфопения – отмечается снижение количества лимфоцитов (< 1000/мкл);
- моноцитопения – снижается количество моноцитов (< 500/мкл);
- эозинопения – уменьшается количество эозинофилов (< 50/мкл).
Кроме того определяется такие типы этого состояния:
- наследственные и приобретенные;
- физиологические и патологические.
Причины возникновения лейкопении
Лейкопения у взрослых возникает вследствие целого ряда причин. Поэтому, когда у человека понижены лейкоциты, необходимо установить диагноз и определить причину болезни.
Снижение лейкоцитов может отмечаться при таких болезнях и состояниях:
- Заболевания костного мозга и клеток крови: миелофиброз, апластическая анемия, гиперспленизм, миелодиспластические синдромы, миелопролиферативный синдром.
- Наследственные состояния: низкий уровень лейкоцитов может отмечаться уже при рождении. К таким причинам относится синдром Костмана (врожденная нейтропения) и очень редкая болезнь миелокатексис.
- Инфекционные болезни: содержание лейкоцитов снижается при туберкулезе, ВИЧ или СПИД. Также это явление характерно для тяжелых вирусных инфекций, в том числе тех, что поражают костный мозг.
- Аутоиммунные заболевания: причины лейкоцитопении, связанные с такими заболеваниями, обусловлены тем, что у таких больных уничтожаются лейкоциты или те клетки костного мозга, которые их производят.
- Недостаток витаминов и минералов вследствие неполноценного питания: причины низкого уровня лейкоцитов в крови могут быть связаны с дефицитом витаминов В12 и В9, цинка, меди.
- Применение ряда лекарственных средств: количество белых клеток снижается при применении ряда препаратов, среди которых: Циклоспорин, Миноциклин, Сиролимус, Ламотриджин, Интерферон и др. У ребенка лейкопения может отмечаться после лечения антибиотиками.
- Саркоидоз – состояние, спровоцированное слишком активной иммунной реакцией организма. Если гранулемы образуются в костном мозге, это может привести к лейкопении.
- Онкологические болезни, их лечение – лейкемия и другие разновидности рака могут привести к уменьшению количества белых кровяных клеток вследствие повреждения костного мозга. Также лейкоциты ниже нормы определяются у таких больных после химиотерапии, лучевой терапии, пересадки костного мозга.
Причины определенных разновидностей лейкопении могут быть связаны со следующими состояниями:
- Нейтропения – может развиваться вследствие вирусных заболеваний, острой лучевой болезни, бактериальных инфекций, малярии, приема цитостатических лекарств, гиперспленизма, ряда болезней крови.
- Эозинопения – отмечается на фоне стрессов у женщин и мужчин. Также развивается вследствие приема глюкокортикостероидов, злокачественных опухолей, ряда вирусных болезней.
- Лимфопения – развивается вследствие чрезмерного количества глюкокортикоидов в организме, после лучевой терапии, при иммунодефицитных синдромах и лимфомах. Такое состояние характерно для многих хронических болезней. Также причиной лимфопении часто является применение анти- лимфоцитарного глобулина или циклофосфамида.
- Моноцитопения – проявляется вследствие избытка глюкокортикоидов и повреждений костного мозга. Количество моноцитов может снижаться в острой фазе инфекционной болезни, при обострении туберкулеза, ревмокардита.
- Выделительная лейкопения возникает при интенсивной эмиграции лейкоцитов и активной их элиминации из системного кровотока в зону хронического воспаления. Подобное явление отмечается при хронических холециститах, гастритах, энтеритах, воспалениях слизистой дыхательных путей, мочевыделительной и половой систем.
Симптомы лейкопении
В самом начале симптомы лейкопении, как правило, не являются выраженными. Однако со временем патология отображается на клеточном и гуморальном иммунитете, что приводит к общему ухудшению функции иммунной системы. В этот период цитопения может провоцировать развитие следующих симптомов:
- головокружение;
- головные боли;
- зуд;
- ощущение усталости и слабости;
- озноб;
- потливость;
- частый пульс;
- беспокойство;
- повышение температуры тела;
- признаки истощения.
Если у человека мало лейкоцитов в крови в связи с применением определенных медикаментозных препаратов, то симптомы нарастают очень быстро.
Впоследствии у больного могут опухать железы. Позже увеличиваются миндалины и селезенка, развиваются трофические язвы. К таким признакам присоединяются и симптомы заболеваний, вследствие которых возникает цитопения.
Клиническим проявлением агранулоцитоза является язвенно-некротическая ангина как следствие подавления защитных реакций организма.
Анализы и диагностика
Чтобы определить количество лейкоцитов, проводится общий развернутый анализ крови. При необходимости проводят также дополнительное исследование с дифференциацией лейкоцитов с целью определения, количество каких именно белых клеток понижено. Таким способом можно исключить вероятные причины развития лейкопении и перейти к более точной диагностике.
В процессе диагностики лейкопению можно определить с помощью таких исследований:
- Гемограмма – дает возможность определить абсолютное количество эритроцитов, тромбоцитов, лейкоцитов, а также определить процентное соотношение разновидностей белых клеток.
- Иммунологический анализ крови – для определения анти-гранулоцитных и антинуклеарных иммуноглобулинов.
- Цитологическое исследование – позволяет разграничить лейкопении и установить механизм их развития.
- Биохимический анализ крови – определяет содержание в крови фолатов, циано-кобаламина, печеночных трансаминаз, билирубина.
- Серологические маркеры гепатитов В и С.
Также может проводиться анализ крови на ревматоидный фактор.
Чтобы получить наиболее достоверный результат, спустя некоторое время проводят повторные анализы.
Лечение лейкопении
Как именно будет проводиться лечение лейкопении, зависит от установленного диагноза. Поэтому очень важно провести комплексное медицинское обследование, чтобы определить, почему проявляется лейкопения у взрослых и детей.
Доктора
Лекарства
Определив, что такое лейкопения у взрослых или ребенка в конкретном случае, врач назначает комплексное лечение медикаментозными препаратами.
- Если отмечаются низкие лейкоциты в крови у женщины или мужчины, назначают препараты стимулирующие метаболические процессы: пентоксил, Лейкоген, Батилол, Метилурацил и др.
- В процессе лечения применяют препараты, стимулирующие пролиферативную активность стволовых клеток костного мозга. Назначают Нуклеоспермат натрия, Натрия нуклеинат.,
- Также назначают витаминосодержащие препараты и комплексы: Пиридоксин, витамин В12, фолиевая кислота и др.
- Может также назначаться прием антибиотиков.
- В случае генетических нарушений применяется гранулоцитарный колониестимулирующий фактор роста и другие факторы роста, которые получают из костного мозга.
- Другие медикаменты назначают в зависимости от заболевания, которое спровоцировало низкий уровень лейкоцитов в крови у женщин и мужчин.
Правильно назначенный комплекс медикаментов дает возможность поднять количество лейкоцитов в организме.
Процедуры и операции
 Быстро понизить лейкоциты в крови способно лечение некоторыми препаратами, в частности химиотерапия, лучевая терапия. Поэтому в некоторых случаях требуется только приостановить прием лекарств, ставших причиной снижения количества лейкоцитов.
Быстро понизить лейкоциты в крови способно лечение некоторыми препаратами, в частности химиотерапия, лучевая терапия. Поэтому в некоторых случаях требуется только приостановить прием лекарств, ставших причиной снижения количества лейкоцитов.
При низком количестве лейкоцитов рекомендуется соблюдать назначенную диету, питаться разнообразно, не допуская дефицита витаминов и минералов в рационе. Рекомендуется посоветоваться с диетологом по поводу составления правильного меню.
Важен также полноценный отдых и меры, направленные на укрепление иммунитета.
При тяжелых врожденных заболеваниях может понадобиться трансплантация стволовых клеток (костного мозга). Больной костный мозг заменяют здоровыми донорскими тканями. Эффективность трансплантации зависит от многих факторов, в частности от возраста больного (лучше всего трансплантацию переносят маленькие дети), близости соответствия между донором и больным (лучшими донорами являются родные братья и сестры).
Лечение народными средствами

Отвар из шиповника
Существует много народных средств, которые применяются при лейкопении. Однако все эти методы могут использоваться только как вспомогательные средства и после того, как их применение одобрил врач.
- Настой полыни. 30 г сухой полыни залить 600 мл кипятка, настоять на протяжении ночи. Пить трижды в день по 100 мл перед приемом пищи.
- Отвар овса. 40 г неочищенного овса заливают 2 стаканами воды и кипятят 15 минут. Настоять 12 часов, процедить. Пить по 100 мл 3 раза в день.
- Отвар шиповника. 50 г шиповника залить 1 стаканом воды. Варить 20 минут, настоять на протяжении суток. Пить 3 раза в день по 50 мл.
- Цветочная пыльца. Ее нужно смешать с медом в соотношении 2:1, настаивать 3 дня. Каждый день пить 1 ч. л. средства. Рекомендуется запивать его молоком.
- Свекла с медом. Нарезать свеклу большими кусками, наполнить ними 3-литровую банку. Добавить 30 г меда и немножко соли. Залить теплой водой, закрыть банку и настаивать 3 дня. Квас из свеклы пить по 60 мл 4 раза в день.
- Настой донника. 20 мл травы донника залить 300 мл кипятка, настоять несколько часов. Пить по 50 мл трижды в день.
Прием любого из перечисленных средств должен длиться не менее месяца.
Профилактика
Чтобы предупредить развитие лейкопении, необходимо вести здоровый образ жизни, полноценно питаться, обращаться к врачу при первых симптомах заболеваний. Важно укреплять иммунитет: заниматься спортом, насыщать рацион полезными продуктами. Также необходимо качественно отдыхать, избегать переутомления.
Лейкопения у детей
Прежде всего, важно учесть, что у детей количество лейкоцитов периферической крови непосредственно зависит от возраста. Поэтому лейкопения определяется, если лейкоциты понижены у ребенка от средневозрастной нормы на 30%.
Низкие лейкоциты в крови у ребенка могут определяться в следующих случаях:
- При врожденных иммунодефицитных болезнях тимусного генеза.
- В случае вирусных и некоторых бактериальных инфекций, а также тяжелых токсических и вирусных состояний, сопровождаемых угнетением костного мозга.
- При синдроме Швахмана-Даймонда – редкой наследственной болезни, при которой отмечается дисфункция поджелудочной железы и врожденная нейтропения.
- При синдроме Костмана отмечается врожденная тяжелая нейтропения, так как нейтрофилы при этом заболевании не созревают, как это должно быть в норме.
- При ряде других заболеваний, среди которых: хроническое гранулематозное заболевание, дефицит миелопероксидазы, дефицит лейкоцитарной адгезии, синдром Чедиака-Хигаси.
- Также лейкопения у детей развивается вследствие лучевой терапии и химиотерапии, приема некоторых лекарств, при аутоиммунных заболеваниях, ВИЧ, гепатите.
При низком количестве лейкоцитов у детей могут отмечаться следующие проявления:
- частое развитие инфекционных болезней с поражением легких, придаточных пазух, ушей;
- язвы во рту;
- абсцессы кожи;
- пародонтоз;
- грибковые болезни;
- при недостатке адгезии лейкоцитов замедляется заживление ран;
- при синдроме Швахмана-Даймонда отмечается хроническая диарея, иногда жировая.
При беременности
В период беременности лейкопения может развиваться вследствие разных причин. Опасность этого состояния в период беременности, прежде всего, в том, что болезни, спровоцировавшие понижение уровня лейкоцитов, могут повлиять на малыша. Патологические состояния могут привести к прерыванию беременности, преждевременным родам. Поэтому будущей маме важно регулярно проводить исследование крови, чтобы своевременно обнаружить патологию. Регулярные анализы крови беременной позволяют также выявить другие патологические показатели (лимфоциты повышены, моноциты повышены и др.) и своевременно назначить лечение.
Как правило, при низком уровне лейкоцитов у беременных врач назначает лечение, в зависимости от патологии, спровоцировавшей проблему.
Будущей маме важно полноценно питаться, не допускать развития бактериальных и инфекционных заболеваний, не переутомляться и вести активный образ жизни.
Диета

Диета при анемии
- Эффективность: нет данных
- Сроки: 3 месяца
- Стоимость продуктов: 2700-3200 руб. в неделю
При лейкопении больной должен ввести в рацион следующие продукты:
- ягоды, фрукты, овощи, зелень;
- каши из цельных круп;
- телятину, крольчатину, мясо птицы;
- орехи, мед (особенно мед в сотах);
- бобовые.
Ни в коем случае нельзя придерживаться низкокалорийных диет и голодать, так как это может только усугубить состояние.
Последствия и осложнения
При хронически низком количестве лейкоцитов организм становится уязвимым для инфекционных болезней. При таком состоянии страдает иммунная система, вследствие чего ослабляются защитные функции организма.
При лейкопении возрастает вероятность заболеть опухолевой болезнью.
Еще одним серьезным осложнением этого заболевания является агранулоцитоз (резкое снижение гранулоцитов в крови) и алейкия (поражение костного мозга с угнетением процессов кроветворения и лимфопоэза).
Прогноз
Прогноз зависит от заболевания, состояния больного и правильности назначенного лечения.
Список источников
- Абдулкадыров К.М. Гематология. Новейший справочник / К.М. Абдулкадыров - М.: Эксмо, 2004. – 928 с
- Зайко Н.Н. Патологическая физиология / Н.Н. Зайко [и др.]; под ред. Н.Н. Зайко. – Москва, 2006. – С. 351-358.
- Чеснокова Н.П., Невважай Т.А., Понукалина Е.В., Жевак Т.Н., Полутова Н.В., Бизенкова М.Н. Лекция 1 Лейкопении: общая характеристика, этиология, патогенез, особенности гематологических сдвигов // Международный журнал экспериментального образования. – 2015. – № 7. – С. 178-180
- Чеснокова Н.П., Невважай Т.А., Понукалина Е.В., Жевак Т.Н., Полутова Н.В., Бизенкова М.Н. Лекция 2 Приобретенные лейкопении: классификация, этиологические факторы, значение в развитии патологии // Международный журнал экспериментального образования. – 2015. – № 7. – С. 180-183





 Пентоксил
Пентоксил Лейкоген
Лейкоген Метилурацил
Метилурацил Пиридоксин
Пиридоксин Фолиевая кислота
Фолиевая кислота

















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...