Сфеноидит
Общие сведения
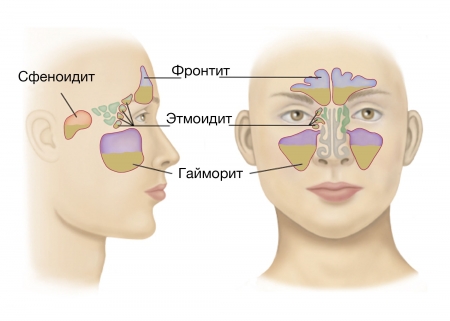
Сфеноидит относится к относительно редко встречаемой форме синуситов, при которой воспалительный процесс локализуется на слизистой оболочке клиновидной (задней) пазухи носовой полости. На долю воспаления клиновидного синуса приходится 3-5% поражений придаточных пазух носа. Чаще встречается среди лиц подросткового возраста и у взрослых среднего возраста. Заболевание может протекать в острой (длительность которой не превышает 12 недель) и хронической форме (после 12 недель) как у взрослых, так и у детей. При этом, сфеноидит у детей до трех лет в большинстве случаев протекает с серьезными осложнениями и часто в патологический процесс вовлекаются глазницы. Наиболее тяжелые — интракраниальные осложнения встречаются у 2-3% пациентов. Частота встречаемости заболевания по половому признаку одинакова.
Острый сфеноидит у взрослых/детей встречается относительно редко и связан, как правило, с поражением клеток решетчатого лабиринта и обусловлен распространением инфекции на клиновидную пазуху на фоне острого ринита, ОРЗ и других инфекционных заболеваний.
Хронический сфеноидит возникает преимущественно в результате нелеченого/неэффективного лечения острого сфеноидита, в течении которого в клиновидной пазухе возникают глубокие, зачастую необратимые патологические изменения в слизистой оболочке, которые нередко распространяются на надкостницу/костную ткань клиновидной кости. Хронический воспалительный процесс в 65% случаев возникает в обеих клиновидных пазухах и в 70% случаев сочетается с воспалительным процессом в других околоносовых пазухах. Относительно редко имеет место изолированное воспаление клиновидной пазухи, что обусловлено первичным ее инфицированием из инфекционных очагов, расположенных в лимфоаденоидных образованиях носоглотки (хронический аденоидит).
Патогенез
 Пусковым моментом острого сфеноидита чаще является ОРВИ, вызываемая различными возбудителями. Воспалительный процесс, возникший из-за того или иного вируса, провоцирует отечность слизистой оболочки, транссудацию плазмы/гиперсекрецию желез, что сопровождается застоем слизистого секрета/нарушением воздухообмена в пазухах (нарушение мукоцилиарного клиренса). Добавочным патогенетическим фактором является частое высмаркивание, что проталкивает инфицированный секрет в полость пазухи. В условиях сильного отека слизистой, сужения просвета соустья, стагнации секрета/локального кислородного голодания формируются благоприятные условия для развития патогенной бактериальной флоры с образованием гнойного эксудата, который постепенно заполняет клиновидную пазуху.
Пусковым моментом острого сфеноидита чаще является ОРВИ, вызываемая различными возбудителями. Воспалительный процесс, возникший из-за того или иного вируса, провоцирует отечность слизистой оболочки, транссудацию плазмы/гиперсекрецию желез, что сопровождается застоем слизистого секрета/нарушением воздухообмена в пазухах (нарушение мукоцилиарного клиренса). Добавочным патогенетическим фактором является частое высмаркивание, что проталкивает инфицированный секрет в полость пазухи. В условиях сильного отека слизистой, сужения просвета соустья, стагнации секрета/локального кислородного голодания формируются благоприятные условия для развития патогенной бактериальной флоры с образованием гнойного эксудата, который постепенно заполняет клиновидную пазуху.
Ведущая роль в патогенезе хронического сфеноидита отводится и предшествующим ему хроническим воспалительным заболевания в различных околоносовых пазухах, преимущественно, в задних ячейках решетчатого лабиринта. Также немаловажную роль в патогенезе хронического сфеноидита имеет специфика анатомического расположения клиновидной пазухи и особенно, тесные ее связи с лимфоаденоидными образованиями носоглотки, что является важным фактором проникновения возбудителя из хронического очага инфекции лимфогенным/гематогенным путем с развитием в слизистой оболочке клиновидной пазухи первично-хронического воспаления. Значительно реже хронический сфеноидит развивается опосредованно через его осложнения (базальный пахименингит, неврит зрительного нерва, оптико-хиазмальный арахноидит).
Классификация
С учетом этиологии, длительности и различий клинической симптоматики выделяют:
- Острый сфеноидит (до 12 недель).
- Хронический сфеноидит (свыше 12 недель). Протекает с периодами ремиссии/обострения.
По степеням тяжести течения — лёгкое, средней степени тяжести и тяжелое течение.
По форме:
- Экссудативные, при котором основным синдромом являются серозные/катаральные/гнойные патологические выделения.
- Продуктивные, протекающие с изменениями слизистой оболочки (пристеночно-гиперпластическая, кистозная, полипозная форма).
Причины
Ведущей причиной развития сфеноидита является проникновение различной патогенной микрофлоры в полость сфеноидальной пазухи. Спектр возбудителей существенно варьирует, однако к основным из них относятся вирусы (аденовирусы, риновирусы, респираторно-синцитиальные вирусы, коронавирусы), бактериальная флора (стафилококки, стрептококки) реже — грибы.
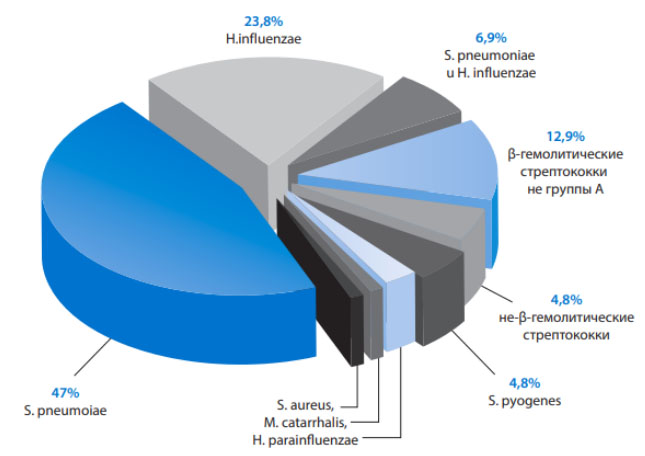
Соответственно сфеноидит часто возникает на фоне ОРВИ, риносинуситов, острых ринитов, скарлатины, гриппа, назофарингитов/тонзиллитов и крайне редко на фоне специфической патологии клиновидной кости, формирующейся при таких заболеваниях как сифилис, остеомиелит, туберкулез.
В ряде случаев причиной хронического сфеноидита является неадекватная терапия острого процесса. Существует ряд факторов, которые способствуют развитию заболевания:
- Травматические повреждения средней трети лицевого черепа, что зачастую сопровождается деструкцией клиновидной кости/задней части носовой перегородки, способствующих обтурации устьев пазухи.
- Аномалии развития (врожденные пороки клиновидной пазухи/носоглотки с нарушением процесса ее вентиляции: стеноз входных отверстий, искривление задневерхней части носовой перегородки, наличие дополнительных трабекул/бухт в синусе, узость/малый объем синуса.
- Объемные образования (полипы, кисты различного генеза, злокачественные/доброкачественные опухоли, перекрывающие просвет устья сфеноидальной пазухи).
- Иммунодефицитные состояния (снижение общих/местных защитных сил организма, вызываемое частыми переохлаждениями, бесконтрольным/длительным приемом глюкокортикоидов/цитостатиков, гипотиреозом, ВИЧ-инфекцией, авитаминозом, сахарным диабетом, онко-гематологическими заболеваниями).
Симптомы
Симптомы сфеноидита в большинстве случаев малоспецифичны. К первому наиболее частому симптому острого сфеноидита относится ноющая без четкой локализации головная боль средней интенсивности, напоминающая «болевые ощущения в центре головы». По мере заполнении клиновидной пазухи экссудативными массами болевой синдром смещается в область затылка с иррадиацией в виски/глазницу. Для тяжелого течения характерна сильная жгучая/давящая боль в глазных орбитах, что ощущается как «выдавливание глаз». При нахождении в условиях повышенной сухости воздуха/жары болевой синдром резко усиливается. При этом обезболивающие лекарственные средства эффекта не оказывают. На этом фоне температура тела повышается до 37,5-38,5 °С.
Симптомы сфеноидита у взрослых и детей при хроническом сфеноидите стёрты и проявляются невыраженной головной болью. Ведущую роль приобретают астеновегетативные нарушения. В основе клинических проявлений преобладают неврологические расстройства: слабость/недомогание, повышенная раздражительность, отсутствие аппетита, плохой ночной сон (бессонница), головокружения, парестезии. К ведущим симптомам острой/хронической формы является наличие выделений слизистого/гнойного характера. Характерен постоянный дискомфорт и ощущение раздражения в глубине носа/глотки, которые после покашливания не исчезают. Иногда может появляется неприятный неинтенсивный запах изо рта.
Значительно реже заболевание манифестирует расстройствами со стороны зрительного/обонятельного анализатора, обусловленные распространением воспалительного процесса на слизистую полости носа, что вызывает дисфункцию обонятельных рецепторов — искажение восприятия запахов, а при тяжелой форме – аносмию. В случаях вовлечения в воспалительный процесс хиазмы зрительных нервов может иметь место фотофобия/снижение остроты/выпадение полей зрения и формирование скотомы. При поражении глазодвигательного нерва может развиваться птоз верхнего века; отводящего нерва — диплопия; блокового нерва – косоглазие.
Анализы и диагностика
Диагноз сфеноидита ставится на основании данных анамнеза, жалобы, симптомов и динамики их развития, результатов инструментальных/лабораторных и исследований. С диагностической целью проводиться:
Передняя/задняя риноскопия, что позволяет установить наличие выраженной гиперемии/отека слизистой, скопление в верхнем носовом ходу патологических масс. При хроническом процесс количеством вязкого секрета умеренное, которое стекает по истонченной слизистой задней стенке глотки.
Рентгенография околоносовых пазух. С целью максимальной информативности выполняется в двух проекциях. Основным признаком является симптом «вуали» (затемнение просвета синуса). При необходимости может проводится КТ околоносовых пазух.
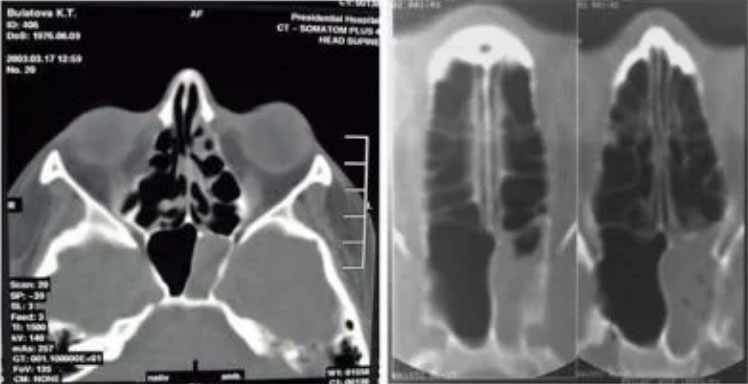
Диагностическое зондирование (аспирация содержимого клиновидной пазухи) и последующие микроскопическое/бактериологическое исследование, что позволяет определить возбудителя и его чувствительность к антибактериальным средствам.
Лабораторные тесты. В анализе крови лейкоцитоз и повышение СОЭ. При бактериальной этиологии заболевания наблюдается сдвиг влево в лейкоцитарной формуле; при вирусной этиологии – сдвиг вправо. В случаях затяжного, вялотекущего характера заболевания может определяться анемический синдром.
Лечение
Лечение сфеноидита комплексное и направлено на уменьшение/купировании отечности слизистых оболочек клиновидного синуса/носоглотки, усиление оттока патологических масс, и воздействие на инфекционные агенты.
Лечение сфеноидита у взрослых необходимо начинать с элиминационной терапии, неправленой на удаление патогена (вирусов/бактерий) из полости носа. В ее основе — ирригационные процедуры (промывание/спринцевание солевыми растворами полости носа). Наиболее часто назначаются изотонические лекарственные препараты, изготовленные на основе морской воды, которые оказывают деконгестивное действие, улучшают реологические свойства слизи/носовое дыхание, позволяют удалить патологическое отделяемое, а также создают благоприятные условия для последующего воздействия топических препаратов. Считается, что морская вода, содержащая широкий спектр микроэлементов улучшает двигательную активность ресничек, активирует функции желез слизистой и ускоряет процессы ее репарации.
С этой целью могут назначаться Аквалор, Маример, Салин, Долфин, Аква Марис Стронг, Отривин Море, или аптечный банальный изотонический раствор натрия хлорида. При отсутствии возможности приобрести их в аптечной сети его можно приготовить самостоятельно, для чего необходимо растворить в стакане теплой воды морскую соль в количестве одна столовая ложка. Кратность введения этих препаратов варьируется по потребности средства, а четкая дозировка отсутствует. Также для промывания полости носа можно использовать растительные средства — отвар шалфея, ромашки, чабреца. При заложенности носа — закапывание сока каланхоэ.
Следующим этапом лечения является нормализация проходимости соустий клиновидной пазухи, для чего используются сосудосуживающие средства (деконгестанты), которые активируют адренергические рецепторы, что вызывает спазм сосудов слизистой, уменьшение отека/гиперемии, расширение носовых проходов и улучшение дыхания через нос. С этой целью назначаются Ксилометазолин, Тетризолин, Отривин, Фенилэфрин, Оксиметазолин, Оксиметазолин и др. Однако, важно не забывать о четком дозировании, кратности/длительности их применения, поскольку при нарушении инструкции по их использованию существует высокий риск атрофии слизистых носа — синдром «рикошета».
Также, с целью уменьшения отечности слизистой/улучшения дренажа пазух назначаются топические кортикостероиды (Флунизолид, Мометазон, Будесонид, Флутиказон).
Ведущая роль в лечении бактериального сфеноидита отводится антибиотикотерапии. Их назначение рекомендуется при среднетяжелом/тяжелом течении заболевания. При легком течении антибиотики можно назначать лишь в случаях затянувшейся клинической симптоматики (более 5–7 дней) или наличии рецидива инфекций верхних дыхательных путей, а также иммунокомпрометированным пациентам. При нетяжелом — могут назначается антибиотики и для местного применения, например, Флуимуцил антибиотик ИТ.
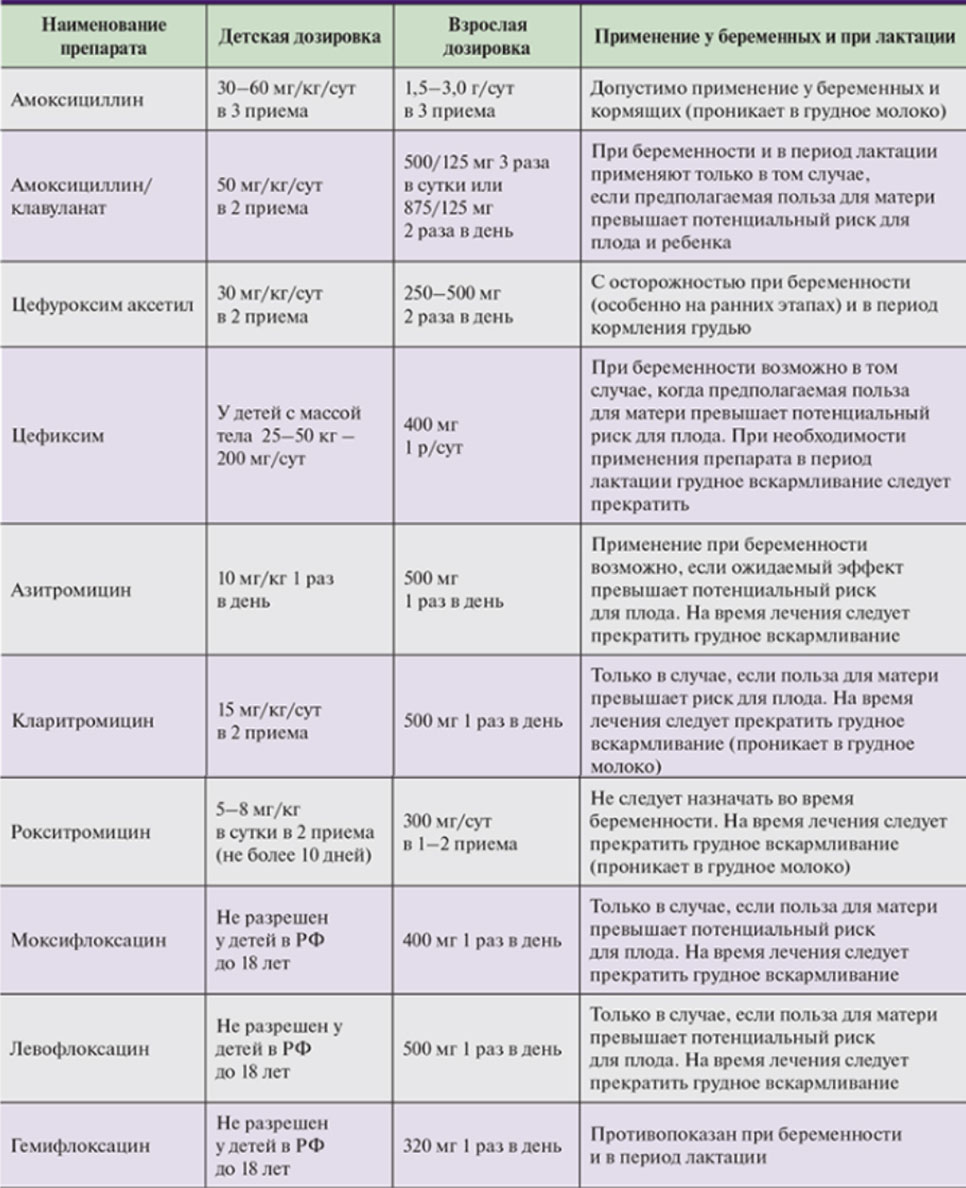
Выбор препарата для системного применения определяется эмпирически исходя из предположения о бактериальном возбудителе/их комбинации или на основании данных лабораторного исследования. Однако при эмпирической антибиотикотерапии необходим тщательный мониторинг динамики клинической симптоматики/общего состояния пациента и при отсутствии должного эффекта в течение трех суток необходимо сменить антибиотик. С учетом данных об антибиотикорезистентности бактериальной флоры наиболее часто назначаются незащищенные пенициллины (Амоксициллин). При его недостаточной эффективности назначают Амоксициллин/клавуланат или пероральные цефалоспорины третьего поколения (Цефдиторен, Цефтриаксон, Цефотаксим). Также могут назначаться макролиды (Азитромицин, Кларитромицин).
При тяжелом течении/осложнениях антибактериальные препараты должны вводится парентерально. При отсутствии должного эффекта первого курса антибиотикотерапии рекомендуется назначение фторхинолонов последних поколений, антимикробный спектр действия которых адаптирован к возбудителям инфекций верхних дыхательных путей (Левофлоксацин, Гемифлоксацин, Моксифлоксацин). При бактериальном сфеноидите у детей необходимо учитывать дозировку и возраст, с которого препарат разрешается назначать детям.
Ниже в таблице приведен перечень основных антибактериальных препаратов для лечения бактериального сфеноидита.
При вирусной этиологии сфеноидита назначают противовирусные иммуномодулирующие препараты (Эргофен, Ремантадин, Интерферон) и местно в нос — Оксолиновая мазь. С целью повышения эффективности лечения заболевания у детей может назначаться препарат с иммуномодулирующим действием — Анаферон/Анаферон детский, который эффективно стимулирует гуморальный/клеточный иммунный ответ, повышает выработку антител, функциональную активность NK-клеток (клеток-киллеров) и фагоцитов. При грибковой этиологии — антимикотические средства. Также проводится симптоматическая терапия, включающая назначение анальгетиков, НВПС, жаропонижающих средств.
Доктора
Лекарства
- Противовирусные иммуномодулирующие препараты (Эргоферон, Ремантадин, Интерферон, Оксолиновая мазь, Анаферон.
- Топические кортикостероиды (Флунизолид, Мометазон, Будесонид, Флутиказон).
- Антибактериальные препараты (Флуимуцил антибиотик ИТ, Амоксициллин, Амоксициллин/клавуланат, Цефдиторен, Цефтриаксон, Цефотаксим, Азитромицин, Кларитромицин, Левофлоксацин, Гемифлоксацин, Моксифлоксацин).
- Деконгестанты (Ксилометазолин, Тетризолин, Отривин, Фенилэфрин, Оксиметазолин, Оксиметазолин).
- Препараты для орошения/промывания полости носа (Аквафлор, Маример, Салин, Аква Марис Стронг, Долфин).
Процедуры и операции
Физиотерапевтические процедуры: электрофорез с иммуноглобулином, УФО на область носа, СВЧ-терапия (низкотепловая доза). Оперативные вмешательства (сфенотомия) проводятся при продуктивных формах хронического сфеноидита на фоне неэффективности консервативной терапии/невозможности восстановить проходимость диаметр устья клиновидной пазухи. С этой целью расширяют соустье синуса/опорожняют ее полость при эндоназальном доступе. При экстраназальной операции вскрывается клиновидная пазуха путем резекции задней трети носовой перегородки/задних ячеек решетчатой кости.
При беременности
При лечении сфеноидита в период беременности необходимо назначать исключительно разрешенные группы антибиотиков: бета-лактамы (цефалоспорины/аминопенициллины), а начиная со 2 триместра беременности – макролиды (азитромицин). Однако, в любом случае важно оценивать соотношение риска для плода/польза для матери.
Диета

Диета 15 стол
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1600-1800 рублей в неделю
Специальной диеты при сфеноидите не существует. Рекомендуемый рацион питания — общий Стол №15.
Профилактика
Специфическая профилактика отсутствует. К общим профилактическим мероприятиям направленным на снижения риска развития воспаления клиновидного синуса относятся: своевременное/полноценное лечение различных заболеваний полости носа, носоглотки/ротоглотки, коррекция врожденных пороков развития, травм лицевого черепа, предупреждение переохлаждений, рациональный прием медикаментозных средств и адекватная коррекция иммунодефицитных состояний.
Последствия и осложнения
При тяжелой форме сфеноидита/неадекватной хирургической терапии возможны орбитальные/внутричерепные осложнения (флегмона глазницы/реактивный отек клетчатки глазницы, абсцесс век, абсцесс мозга, экстрадуральный абсцесс, менингит, арахноидит). Терапия левофлоксацином/азитромицином связана с риском развития нарушения сердечного ритма у лиц пожилого возраста, уже имеющих аритмии.
Прогноз
При легком течении и своевременном лечении острого сфеноидита прогноз благоприятный. Как правило, полное выздоровление достигается через 7–10 дней. При тяжелой форме/неадекватной терапии прогноз значительно хуже и отмечается хронизация патологического процесса с риском развития орбитальных/внутричерепных осложнений.
Список источников
- Рязанцев С.В., Гаращенко Т.И., Гуров А.В., Карнеева О.В., Карпова Е.П., Свистушкин В.М., Абдулкеримов Х.Т., Кошель В.И., Лопатин А.С., Поляков Д.П., Косяков С.Я., Кириченко И.М. Принципы этиопатогенетической терапии острых синуситов. Клинические рекомендации. Национальная медицинская ассоциация оториноларингологов. Медицинский совет. Оториноларингология. 2014; 15: 13–7.
- Лопатин А.С., Свистушкин А.М. Острый риносинусит: этиология, патогенез, диагностика и принципы лечения. Клинические рекомендации. Российское общество ринологов. М., 2013:28 с.
- Перспективные направления медикаментозной терапии воспалительных заболеваний носа, околоносовых пазух и глотки. Южно–Российский медицинский журнал, 2008. – № 5–6, с. 9–12.
- Страчунский Л.С., Тарасов А.А., Крюков А.И. и др. Возбудители острого бактериального риносинусита. Результаты многоцентрового микробиологического исследования SSSR // Клин. микробиол. антимикроб. химиотер. – 2005. – №7 (4). – С. 337–349.
- Крюков А. И., Студеный М.Е., Артемьев М. Е., Чумаков П.Л., Рынков Д.Л., Горин Д. С. Лечение пациентов с риносинуситами: возможности консервативного и оперативного воздействия. Медицинский совет. 2012; 11: 52-56.




 Анаферон
Анаферон Ремантадин
Ремантадин Оксолиновая мазь
Оксолиновая мазь Будесонид
Будесонид Флутиказон
Флутиказон Амоксициллин
Амоксициллин Цефотаксим
Цефотаксим Азитромицин
Азитромицин Левофлоксацин
Левофлоксацин Отривин
Отривин Ксилометазолин
Ксилометазолин Аква Марис Стронг
Аква Марис Стронг
















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...