Трахеит
Общие сведения
Трахеит — это воспаление трахеи, возникающие в результате действия различных агентов: вирусных, бактериальных, химических или физических.
Это вполне объяснимо, поскольку взаимодействие организма со средой происходит через слизистые оболочки дыхательных путей. Барьерная функция слизистых поддерживается за счет специфических и неспецифических иммунных реакций, и обычных механических факторов (перистальтические движения, отделение слизи, движение ресничек эпителия, выделение ферментов).
Полость носа с пазухами, глотка и гортань составляют верхние дыхательные пути. Нижние дыхательные пути — это трахея и бронхи. Естественно, что нос, глотка и гортань — это первый барьер на пути вдыхаемого воздуха, который содержит микроорганизмы, поэтому они поражаются в первую очередь. В этом отделе дыхательной системы воздух согревается, увлажняется, первично очищается и поступает в трахею, бронхи и бронхиолы, заканчивающиеся альвеолами.
Трахея — полый трубчатый орган длиной 14 см у мужчин, 12 см у женщин и диаметром 1,5-2,5 см. Она начинается от гортани и заканчивается делением (бифуркацией) на главные бронхи — левый и правый. На месте раздвоения в просвет трахеи выступает шпора (карина). Берет начало от гортани и заканчивается в полости грудной клетке, где происходит его разделение (бифуркация) на два главных бронха. Трахея изнутри покрыта многорядным мерцательным эпителием, плотно связана с трахейными хрящами и не образует складок. В слое слизистой оболочки трахеи содержатся трахейные железы, продуцирующие слизь и лимфатические фолликулы.
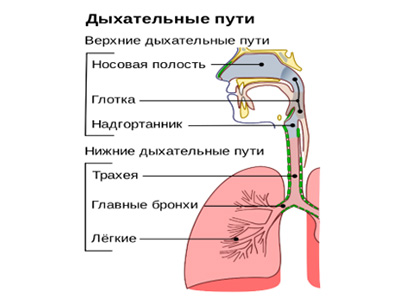
Слизистая трахеи выстлана многорядным эпителием с различным типом клеток, которые выполняют определенные функции: продукция слизистого секрета, который увлажняет поверхность слизистой, очищение дыхательных путей от пылевых частиц и микробов, продвижение секрета за счет движения ресничек, которое направлено в сторону гортани. Согревание вдыхаемого воздуха происходит за счет капиллярной сети.
Таким образом, в трахее продолжается согревание, увлажнение и очищение воздуха и ее слизистая противостоит попаданию в бронхи и легкие чужеродных тел. Слизистая имеет обильное кровоснабжение. Окончания чувствительных нервов реагируют на различные раздражители (химические, бактериальные и физические).
Воспаление редко бывает изолированным, оно сочетается с поражением других органов дыхательного тракта на разных уровнях. Трахеобронхит — довольно частое заболевание, а трахеит с проявлениями стеноза гортани у взрослых встречается реже чем у детей, у которых «ложный круп» отмечается в 60% случаев.
Патогенез
Одним из главных этапов патогенеза трахеита является развитие катарального воспаления, которое вызывается действием вирусов, бактерий или раздражающих веществ. Воспаление протекает в несколько фаз:
- некроз эпителия;
- просачивание плазмы и образование выпота (серозного или серозно-геморрагического);
- увеличение секреции муцина и появление вязкой слизи;
- восстановление слизистой.
В ответ на внедрение вируса развиваются выраженные сосудистые изменения: расширение сосудов, увеличение их проницаемости. Это приводит к отеку слизистой, высвобождению медиаторов воспаления. Если воспалительный процесс ограничивается трахеей, возникает сухой надсадный кашель, поскольку большая часть кашлевых рецепторов расположено в трахее, бифуркации трахеи и местах деления бронхов.
Часто кашель сопровождается рвотой — этому способствует близость пищевода к задней стенке трахеи (она лишена хрящей), поэтому при кашле интенсивно вибрирует пищевод. Кашель усугубляет воспалительный процесс, постоянно раздражая слизистую и препятствуя восстановлению.
Любое инфекционное или аллергическое воспаление слизистой влечет изменение продукции мокроты и замедление ее отхождения. Нарушение дренажной функции, скопление вязкого секрета приводит к вентиляционным нарушениям и снижает местную иммунологическую защиту путей. На этом фоне быстро развивается патогенная микрофлора и появляется риск затяжного воспалительного процесса и присоединения бронхита или пневмонии.
Если процесс переходит в стадию хронического воспаления, возрастает вязкость секрета и ухудшается его выведение. В последующем отмечается гибель реснитчатых клеток, атрофия слизистой, что еще более затрудняет мукоцилиарный транспорт, микроорганизмы лучше прилипают к слизистой и усиливается воспаление. Характер мокроты меняется на слизисто-гнойную и она трудно откашливается.
Классификация
По течению заболевания выделяют:
- Острый трахеит (код по МКБ-10 J04.1 Острый трахеит).
- Хронический.
По происхождению:
- Первичный — как самостоятельное заболевание, не связанное с другими заболеваниями.
- Вторичный — возникает на фоне различных инфекционных заболеваний дыхательной системы.
В связи с этим, вторичный трахеит может быть в нескольких клинических проявлениях:
- ринофаринготрахеит (вовлечение в процесс слизистой носа, трахеи и глотки);
- ларинготрахеит (сочетание воспаления трахеи и гортани);
- трахеобронхит (вовлечение в процесс трахеи и бронхов).
По причине возникновения выделяют:
- Инфекционный — вызывается микроорганизмами, является самой распространённой формой;
- Аллергический – провоцируется аллергическим фактором.
Виды инфекционного трахеита:
- Вирусный. Вызывается вирусом гриппа, парагриппа, коронавирусом.
- Бактериальный. Развитие его связано со стрептококками, гемофильной палочкой, золотистым стафилококком.
- Грибковый. Трахеомикозы встречаются редко и только на фоне выраженного снижения иммунитета. Вызывается грибками Aspergillus, Actinomyces и Candida.
- Смешанный. Пусковым фактором является вирусная инфекция с дальнейшим присоединением бактериальной инфекции.
По морфологическому признаку:
- Катаральный.
- Эрозивно-язвенный.
- Геморрагический.
Вирусный трахеит проявляется в первые дни заболевания гриппом, поэтому многих интересует вопрос трахеит заразен или нет? Чтобы ответить на вопрос заразен ли человек, нужно отталкиваться от того, что при гриппе или ОРВИ больным выделяются вирусы максимально в первые три дня. К пятому дню болезни выделение вируса снижается, а неинтенсивное выделение может сохраняться до 2 недель. Отсюда следует, что больному нужно позаботиться об окружающих: меньше контактировать с ними и носить медицинскую маску.
Бактериальный трахеит — тяжёлая инфекция нижних отделов гортани и трахеи. Рассматривается как вторичная бактериальная инфекция, возникающая после перенесенного гриппа или ОРВИ. Тяжелое течение с наличием дыхательной недостаточности вынуждает провести бронхоскопическое исследование, которое выявляет воспаление трахеи с обильным гнойным секретом, отделяющимся слоями от стенок трахеи.
Аллергический трахеит, этиологическим фактором которого является сенсибилизация к различным эпидермальным аллергенам (пух, перо, шерсть и перхоть животных) и аллергенам домашней пыли, довольно часто встречается. Если у больного имеется атопический дерматит, поллиноз и на этом фоне возникает затяжной кашель, можно заподозрить аллергический трахеит.
Основным его отличием от инфекционного является то, что кашель сохраняется длительно и его появлению не предшествовало острое респираторное заболевание или грипп. Таким образом, он проявляется независимо от наличия инфекции. В то же время можно указать на имевшийся контакт больного с каким-либо новым агентом: краска, лак, стиральный порошок, дезодорант. В основе этой формы трахеита лежит дефицит местного иммунитета слизистой, который связан с синтезом Ig А и М, функция которых заключается в снижении колонизации микроорганизмов на слизистой оболочке и инактивации растворимых антигенов.
Хронический трахеит — результат затяжного нелеченого острого трахеита. Его возникновению способствуют также хронические инфекции дыхательных путей (риниты, синуситы). Хронические трахеиты могут быть осложнениями инфекций: корь, дифтерия или коклюш, которые протекали с выраженным трахеитом. Большей частью это болезнь взрослого населения — лиц, имеющих вредные привычки и работающих на вредных производствах.
Хронический трахеит длится годами, отличается периодическими обострениями с усилением кашля. Для хронической формы заболевания характерно наличие легко отделяемой мокроты. Длительное течение приводит к значительным необратимым изменениям слизистой трахеи. В связи с этим, по морфологическому признаку различают:
- Гипертрофический хронический трахеит. Характеризуется утолщением слизистой, в ней разрастаются сосуды, и она приобретает цианотичную окраску. У больного отмечается отхождение увеличенного количества мокроты.
- Атрофический. Выявляется истончение слизистой и атрофия. Количество секрета значительно уменьшается, и слизистая покрывается сухими корками.
Причины
Инфекционные факторы
Главным этиологическим фактором острого трахеита являются вирусы, среди которых нужно выделить:
- вирусы гриппа А, В;
- парагриппа;
- адено- и коронавирусы.
Каждая группа респираторных вирусов имеет свои преимущественные зоны поражения респираторного тракта. Вирус гриппа поражает эпителий задней стенки глотки и трахеи, опускаясь ниже вовлекает слизистую бронхов и паренхиму легких (пневмония). При парагриппе воспаление из носоглотки быстро распространяются на гортань, трахею и бронхи. При этом сначала возникает ларингит с осиплостью голоса, затем трахеит с частым сухим кашлем и несколько позже бронхит. При респираторно-синтециальной инфекции процесс локализуется в нижних отделах дыхательной системы — бронхит и бронхиолит. Основной путь заражения при любой вирусной инфекции воздушно-капельный от больных или носителей вируса.
Значительно реже инфекционным агентом выступает бактериальная флора: пневмококки, стрептококки и возбудители кори, коклюша и паракоклюша. Большей частью бактериальная флора присоединяется к воспалительному процессу, толчком к которому послужило токсическое воздействие или аллергическое. Микроорганизмы активно размножаются при снижении уровня иммунитета на фоне хронических очагов воспаления. Вторичный иммунодефицит проявляется в виде хронических заболеваний, в том числе и хронического трахеита.
Неинфекционные факторы
- Термическое воздействие. Чрезмерно высокие или низкие температуры нарушают функцию трахеальных желез и снижают защитную функцию эпителия слизистой.
- Длительное вдыхание загрязненного воздуха (испарения лаков, красок, аэрозолей) и табачного дыма, что вызывает раздражение слизистой. Трахеиту у детей способствует пассивное курение.
- Механические травмы. Эндоскопические исследования и интубация трахеи при операциях, искусственная вентиляция легких и трахеостомия вызывают ранние и поздние осложнения в трахее. Воздействие на слизистую интубационной или трахеотомической трубки вызывает нарушение мукоцилиарного клиренса, ухудшение питания слизистой, развитие воспалительных и некробиотических изменений. Даже через несколько часов интубации в слизистой развиваются дистрофические изменения. При воздействии патогенной флоры возникают эрозии и язвы, а при отсутствии лечения процесс может распространиться на хрящевую ткань. Эрозивный трахеит бывает в 100% случаев у больных, пребывающих на ИВЛ больше одних суток, и у больных с трахеальными канюлями.
- Вдыхание паров кислот и щелочей на производстве и в быту (химические реактивы, продукты переработки нефти, агрессивная бытовая химия).
- Вдыхание аллергенов. В качестве аллергенов выступают частицы пыли, пыльца растений, лекарственные средства, продукты жизнедеятельности животных, пух, перо, продукты питания, грибок. В случае воздействия аллергенов, индивидуально значимых для каждого больного, трахеит сочетается с ларингитом.
Все эти факторы являются причиной острого процесса, а при длительном токсическом воздействии отмечается хронизация воспалительного процесса. Необходимо также указать факторы, которые, способствуют развитию трахеита:
- неблагоприятные климатические условия;
- иммунодефицитные состояния;
- хронические очаги инфекции верхних дыхательных путей (гайморит, фарингит, тонзиллит, хронический ринит) и аномалии (деформация перегородки носа);
- алкоголизм и курение;
- постоянные стрессы и нервное переутомление;
- частые ОРВИ и грипп;
- аллергические заболевания (конъюнктивит, ринит, бронхиальная астма);
- условия труда (сырые, холодные и запыленные помещения, сквозняки);
- гиповитаминозы;
- застойные процессы в малом круге кровообращения при заболеваниях сердца и легких, это влечет изменение слизистой оболочки всех отделов дыхательных путей и снижение барьерной функции.
Симптомы трахеита
Острый трахеит развивается при гриппе на первый-второй день и проявляется сухим болезненным кашлем. В первые дни заболевания на первый план выступают признаки интоксикации (головная боль, разбитость, мышечные боли), иногда повышается температура, присутствует заложенность носа (ринит) и першение в горле (фарингит). Общее состояние взрослых страдает мало.
В последующем в воспалительный процесс вовлекается трахея и нередко — бронхи. Наиболее характерными клиническими признаками острого трахеита являются кашель, «жжение» и боль за грудиной. В начале заболевания кашель при трахеите сухой и надсадный, беспокоит больного больше ночью и по утрам. Он грубый, низкого тембра, а в отдельных случаях — лающий. Выраженность его зависит от воспаления (катаральное или геморрагическое).
Если воспаление трахеи выражено (например, при гриппозном геморрагическом трахеите), тогда кашель становится мучительным, приступообразным и сопровождается дыханием со свистом и резкой болью за грудиной, которая сохраняется длительное время после приступа. Пациент описывает кашель как раздирающий, от которого начинает болеть грудная клетка и он не дает возможности лечь, поскольку усиливается в положении лежа. Многие из-за этого приспосабливаются спать полусидя. При глубоком вдохе во время прохождения воздуха по трахее может ощущаться боль, поэтому пациент старается ограничивать глубину дыхания. При этом отмечается учащение дыхания, чтобы компенсировать дефицит кислорода. Самые тяжёлые приступы отмечаются первые 3-4 дня заболевания.
Мокрота сначала заболевания скудная и плохо отделяется, именно поэтому кашель доставляет дискомфорт и сопровождается «скребущими» болями за грудиной. Такая клиника характерна для стадии «сухого» катарального воспаления. Позже мокрота приобретает слизисто-гнойный характер, отделяется легче и становится более обильной. Во время аускультации над трахеей выслушивается жесткое дыхание и хрипы. Объективные изменения получают при фибротрахеобронхоскопии, однако, при остром трахеите с учетом не длительности заболевания, эту процедуру не проводят.
При обычном нетяжелом течении и правильно проводимом лечении симптомы воспаления трахеи исчезают за 7-10 дней. При неблагоприятном течении, например, если присоединяется бронхит, выздоровление затягивается до трех недель и более.
Хронический трахеит. Симптомы у взрослых при хронической форме заболевания почти не отличаются. Основной симптом — также кашель, но он отличается продолжительностью (почти постоянный) с периодическим усилением в период обострения. Особенно мучителен он при скоплении мокроты в области трахеальной шпоры, где она скапливается в виде сухих плотных корок. С развитием атрофического процесса, кашлевой рефлекс сохраняется, но признаки болезни, в данном случае кашель и саднение за грудиной, не так выражены, а количество выделяемой мокроты резко уменьшается.
В некоторых случаях кашель при трахеите является психогенным, а в трахее при этом не отмечается изменений. Психогенный кашель можно подозревать у пациентов, которые жалуются на хронический кашель без видимой органической основы, длительно и безуспешно лечатся. В данном случае развивается психосоматическое заболевание или, так называемая, психосоматика. Психосоматические заболевания — это реальные заболевания, причиной которых являются стрессы, внутренние конфликты, негативные мысли пациента и эмоции.
Для этой формы трахеита характерно:
- Возникновение кашля только днем и усиление его после эмоционального напряжения, переживаний, физической нагрузки. Важным является то, что психогенный кашель отсутствует в ночное время, во время еды, разговоров или различных других отвлечений.
- Сухой и резкий кашель, напоминающий лай собаки. Иногда заканчивается демонстративным выделением мокроты.
- Периодическое возникновение у больного приступов удушья и нехватки воздуха. В это время отмечается учащение дыхания.
- Появление поверхностного дыхания, которое также возникает периодически и приступообразно. Поверхностное дыхание может вызывать головокружение и обмороки.
- Усиление приступов кашля в присутствии окружающих, которые вызывают у больного страх и неприязнь.
- Сопровождение кашля болями в сердце, нарушением сердечного ритма, чувством страха.
- Чрезмерная озабоченность больного своим состоянием.
- Длительность кашля от нескольких месяцев до нескольких лет. Первичное его появление может совпадать с перенесенной респираторной инфекцией.
- Отсутствие эффекта от лечения.
- Нормальные результаты обследований и физического осмотра.
Симптомы психогенного трахеита у детей возникают чаще после пяти лет на фоне посещения детского сада, школы, неблагополучной обстановки в семье, конфликтов со сверстниками, увлечения компьютерными играми и фильмами ужасов. Дети младшего возраста кашляют нарочито, чтобы добиться своих целей.
Анализы и диагностика
Диагностика острого трахеита в случае эпидемий гриппа и других респираторных заболеваний не вызывает затруднений. В данном случае имеется связь с воздействием инфекционного агента. Расспрос больного (родителей детей) о наличии аллергических реакций или вдыхании раздражающих веществ позволяет установить другие факторы, вызывающие это заболевание. Характерные жалобы, данные осмотра слизистой глотки, прослушивания области трахеи (сухие хрипы) и легких (отсутствие хрипов) позволяют установить диагноз.
Целесообразность лабораторных и инструментальных обследований рассматривается индивидуально:
- Вирусологическое обследование всех пациентов не целесообразно, поскольку это не влияет на выбор лечения. Детям с высокой температурой можно провести экспресс-тест на выявление вируса гриппа.
- Клинический анализ крови проводят при выраженных общих симптомах, высоко лихорадящих больных и при затяжном течении. Для гриппа и энтеровирусных инфекций характерна лейкопения, но она отсутствует при ОРВИ. Повышение уровня лейкоцитов и СОЭ свидетельствует о бактериальном воспалении и необходимо искать бактериальный очаг: пневмония, средний отит, гайморит, инфекции мочевыводящих путей. Эоозинофилия указывает на аллергическую природу заболевания.
- Клинический анализ мочи обязателен для всех лихорадящих больных.
- Появление физикальных симптомов пневмонии является показанием для рентгенографии ОГК.
- При подозрении на аллергическое происхождение трахеита выявляется возможный аллерген проведением аллергопроб.
- При упорном кашле, сопровождающемся повышением уровня IgE, может быть заподозрена бронхиальная астма (кашлевой вариант).
- Бронхоскопия проводится в случае затяжного течения заболевания, упорного кашля и отсутствия эффекта от лечения. Чаще всего она проводится для уточнения диагноза хронического трахеита.
- Серологическое исследование с целью определения суммарных антител к возбудителям коклюша и паракоклюша помогает установить причину хронического кашля.
Лечение, чем лечить острый трахеит?
Учитывая, что заболевание имеет вирусный генез, лечение острого трахеита при легком течении заключается в проведении симптоматической терапии — воздействие на симптомы (кашель, температура, интоксикация, затруднение носового дыхания, если оно есть) и устранение их. Противовирусная терапия назначается при тяжелой форме гриппа с выраженной интоксикацией с явлениями трахеита. Обычно трахеит у взрослых лечится амбулаторно.
В домашних условиях больному необходимо обеспечить:
- Покой и постельный режим.
- Теплое питье (отвары трав, щелочные минеральные воды, травяной чай с лимоном и медом, теплое молоко с медом, щепоткой соды и сливочным маслом).
- Согревающие (отвлекающие) процедуры при нормальной температуре. Например, горчичники на область грудины (место проекции трахеи), горячие ножные ванны с горчичным порошком, растирания области шеи и грудины мазью Доктор Мом, Доктор Тайсс Эвкалипт, скипидарной, барсучьим жиром. Также можно воспользоваться бальзамом Золотая звезда, в состав которого входит камфора, перечная мята, эвкалипт, гвоздика, коричник и ментоловое масло. Бальзам оказывает отвлекающее, антисептическое и местно-раздражающее действие. Лечебные свойства его признаны официальной медициной.
- Ингаляции отваров трав и эфирных масел, которые способствуют санации дыхательных путей и оказывают смягчающее и противовоспалительное действие. следует помнить, что ингалировать горячий пар нельзя, поскольку можно вызвать ожог воспаленной слизистой трахеи и ухудшить состояние.
- Аэрацию и увлажнение воздуха в помещении.
- Ароматерапию натуральных эфирных масел, обладающих противомикробными и противовирусными действием. С этой целью можно использовать масло мятное, эвкалиптовое, каепутовое, можжевеловое и гвоздичное.
- Прием жаропонижающих средств и капель в нос при необходимости.
- Леденцы от кашля: Холс с разными вкусами (содержат ментол, эвкалиптовое масло, лимон, мед и другие добавки), Доктор Мом, Трависил, Викс, Бронхо Веда, Кармолис, Аджи септ, Мульти Бронх, Доктор тайс с эфкалиптом или медом и подорожником. Все они устраняют першение в горле и уменьшают кашель, обладают освежающим эффектом.
К основным мероприятиям нужно отнести отказ от курения, поскольку дым раздражает слизистую и усиливает кашель.
Достаточно эффективны народные средства:
 Медово-горчичный компресс. Берут по 1 столовой ложке: горчичного порошка, меда, растительного масла, смешивают, нагревая на водяной бане. В конце добавляют 1-2 ст.л. ложки водки. Полученную смесь помещают между слоями марли (хлопчатобумажной ткани) и ставят компресс на область грудины, используя компрессную бумагу. Держать компресс можно 2-3 часа при отсутствии сильного жжения.
Медово-горчичный компресс. Берут по 1 столовой ложке: горчичного порошка, меда, растительного масла, смешивают, нагревая на водяной бане. В конце добавляют 1-2 ст.л. ложки водки. Полученную смесь помещают между слоями марли (хлопчатобумажной ткани) и ставят компресс на область грудины, используя компрессную бумагу. Держать компресс можно 2-3 часа при отсутствии сильного жжения.
Отвары трав:
- Настой душицы делают из расчета 2 ч. л. на 200 мл кипятка, настаивают и принимают перед едой по 50-100 мл.
- Отвар семян аниса. Берут 1 ч. л. семян на 250 мл воды, кипятят 5-7 минут, процеживают. В готовый отвар добавляют мед по вкусу и принимают по 2 ст.л. каждые два часа.
- Отвар шалфея на молоке. На стакан молока берут 2 ч. л. Размолотых листьев шалфея, кипятят на маленьком огне 10 минут, процеживают. Отвар принимают 2 раза в день в теплом виде, добавив 1 ч. л. меда.
- Отвар корня солодки. На 200 мл кипятка берут 10 г сырья и выдерживают на паровой бане 25 минут. После остывания отвар процеживают и доводят до первоначального объема. Принимают по 1 ст. л. через 2 часа.
Чем лечить трахеит у взрослого при выраженном кашле?
Какие лекарства можно принимать, в том случае, если народными средствами не удается облегчить состояние? При таком состоянии прибегают к приему противокашлевых и отхаркивающих препаратов. При этом нужно помнить, что нельзя одновременно применять отхаркивающие и противокашлевые препараты, поскольку это будет способствовать застою мокроты. Выбор препарата зависит от характеристики кашля.
 При сухом кашле лечение трахеита включает применение противокашлевых препаратов. Частый мучительный кашель, который приводит к рвоте, нарушает сон больного, нужно подавлять. Непродуктивный кашель часто носит спастический характер и переносится наиболее тяжело. Во всех других ситуациях необходимо помнить, что кашель является необходимой защитной реакцией организма в ответ на нарушения проходимости дыхательных путей. В безрецептурном отпуске есть таблетки, относящиеся к группе ненаркотических противокашлевых препаратов: Глауцин, Глаувент, Либексин, Омнитус, сиропы и растворы Синекод, Туcсикод, Коделак Нео.
При сухом кашле лечение трахеита включает применение противокашлевых препаратов. Частый мучительный кашель, который приводит к рвоте, нарушает сон больного, нужно подавлять. Непродуктивный кашель часто носит спастический характер и переносится наиболее тяжело. Во всех других ситуациях необходимо помнить, что кашель является необходимой защитной реакцией организма в ответ на нарушения проходимости дыхательных путей. В безрецептурном отпуске есть таблетки, относящиеся к группе ненаркотических противокашлевых препаратов: Глауцин, Глаувент, Либексин, Омнитус, сиропы и растворы Синекод, Туcсикод, Коделак Нео.
Препараты из других групп также обладают противокашлевым действием. Многочисленные публикации подтверждают эффективность Эреспала при лечении кашля у больных всех возрастных категорий. Это обусловлено его противовоспалительным действием. Для лечения трахеита возможна монотерапия этим препаратом — она эффективно сокращает продолжительность сухого кашля. Кроме того, достигается комплексное воздействие, поэтому можно избежать назначения других препаратов — муколитиков и бронхолитиков. Подавляет изнурительный кашель прием антигистаминных препаратов или ментола (Милистан сироп, Таблетки с ментолом от кашля). Ментол мягко стимулирует секрецию желез бронхов, оказывает отвлекающее действие, улучшает функцию мерцательного эпителия бронхов и обладает антисептическим действием.
Достаточно безопасно и эффективно применение Бронхолитина как противокашлевого и бронхоспазмолитического средства. В результате подавляется кашель, уменьшаются обструктивные явления, облегчается выделение мокроты. Сироп Аскорил, представляющий собой комбинированный препарат (сальбутамол, бромгексин, гвайфенезин, ментол) обладает отхаркивающим, муколитическим и брохолитическим действием, одновременно будет значительно уменьшать кашель.
Если вы не настроены принимать химические препараты и являетесь сторонником средств натуропатического происхождения, можно начать лечение с употребления комплексного гомеопатического средства раствор Стодаль, обладающего противовоспалительным действием и хорошо подавляющего непродуктивный кашель. Результаты исследования продемонстрировали его эффективность и позволяют рекомендовать его для лечения с первых дней заболевания. Также можно посоветовать таблетки или капли Тонзилгон Н (корни алтея, цветки ромашки, трава хвоща, листья грецкого ореха, трава тысячелистника, кора дуба, трава одуванчика).
Как лечить трахеит с влажным, малопродуктивным кашлем?
В этом случае нужно применять отхаркивающие средства (чаще всего растительного происхождения). Применяют препараты термопсиса (Термопсол, Таблетки от кашля с термопсисом), алтея (сироп «Алтейка», Алтея сироп), плюща (Проспан), подорожника (Гербион подорожник), мать-и-мачехи (Бронхиал с мать и мачехой и подорожником, Сироп от кашля с подорожником и мать и мачехой), солодки (Сироп солодки) и эфирные масла. Эти лекарственные растения содержат алкалоиды и сапонины, которые умеренно раздражают рецепторы желудка и активируют центр кашля в продолговатом мозге. Также они активируют гастропульмональный рефлекс: усиливается перистальтика бронхов, бронхиол и улучшается продвижение мокроты снизу-вверх.
К отхаркивающим препаратам относятся йодиды и гидрокарбонат натрия, которые всасываясь в ЖКТ выделяются слизистой дыхательных путей, тем самым стимулируют железы к образованию мокроты и вызывают ее разжижение. Основными недостатками отхаркивающих препаратов является их короткая продолжительность действия.
При выборе отхаркивающего средства лучше предпочесть растительные препараты, поскольку йодиды очень раздражаю слизистую ЖКТ, вызывая побочные действия, и имеют много противопоказаний. Основным преимуществом препаратов на растительной основе является то, что их активные вещества естественно включаются в процессы, лучше переносятся и редко вызывают побочные эффекты. Тем не менее, больным с поллинозом или аллергической предрасположенностью растительные препараты противопоказаны.
Многие отхаркивающие лекарственные средства включают комбинацию противовоспалительных и различных отхаркивающих трав. Такое комплексное воздействие на респираторный тракт имеет большую эффективность. Например, сироп Доктор «МОМ» — в составе экстракты 10 трав и ментол. Оказывает бронхолитическое, разжижающее, отхаркивающее и противовоспалительное действие. Основными показаниями являются малопродуктивный кашель с мокротой невысокой вязкости при трахеитах и бронхитах.
Отзывы свидетельствуют о том, что эффективным средством является сироп Проспан — растительный препарат на основе сухого экстракта плюща. При сильном кашле, который мешать спать ночью, препарат помогает за 3-4 дня. Но у некоторых может отмечаться послабляющий эффект. Многие отмечают эффект от приема Эреспала и оценивают его выше, чем предыдущего препарата.
Нужен ли антибиотик при этом заболевании?
Лечение острого неосложненного трахеита не предусматривает назначения антибиотиков. Даже если присоединился бронхит — это тоже не показание для назначения антибиотиков, к тому же, порекомендовать их должен только врач. К какому врачу нужно обратиться, кто занимается лечением лор-врач или терапевт? Лечением трахеита занимается терапевт, а в случае осложнений в виде гайморита, ларингита, евстахеита или отита рекомендуется консультация отоларинголога.
Мы рассмотрели трахеит у взрослых: лечение, симптомы. Отзывы о лечении и его эффективность, вопрос «как быстро вылечить заболевание» интересуют многих. Трудно назвать какое-либо универсальное средство, которое бы помогало всем одинаково и позволяло вылечить заболевание в короткие сроки. Это связано с тем, что тяжесть течения болезни, симптомы и лечение трахеита у взрослых различны. Отличается также ответ организма на один и тот же препарат. В целом, это зависит от возраста человека, состояния его иммунной системы и сопутствующих заболеваний.
Тем не менее, анализируя отзывы о лечении трахеита у взрослых при первых симптомах, можно сделать вывод об эффективности ингаляций, которые позволяют значительно уменьшить кашель и перевести его в состояние продуктивного, что облегчает состояние больного. Состав ингаляций может быть разным от обычного картофельного отвара до растворов препаратов, разжижающих мокроту.
Можно использовать отвары шалфея, эвкалипта, душицы, чабреца, корня алтея, мяты, масел лимона, эвкалипта, чайного дерева и прочее. Главное в этом вопросе — ваша индивидуальная переносимость. Не смешивайте все масла или травы сразу, чтобы можно было наблюдать за реакцией организма. Лицам, склонным к аллергии, необходимо удостовериться, что растительные средства не входят в перечень его аллергенов. Также помните, что не все растворы можно распылять в небулайзере. Отвары трав и эфирные масла подходят только для обычного парового ингалятора.
При сухом кашле в небулайзере можно использовать: 2 мл воды «Боржоми» и делать ингаляции 3-5 раз в день. При влажном кашле: приготовить смесь раствора Амбробене и физиологического раствора в пропорции 1:1. Для взрослых достаточно взять по 2 мл составляющих. Выполнять 5-10 минут 2-4 раза в день. Последняя ингаляция не позже 18 часов.
Для ингаляций можно взять препараты с противовирусным действием. Можно использовать Лаферон или Лаферобион (100 тыс.). С целью лечения выполняют ингаляции 4 раза в день: ампулу разводят в 2 мл физиологического раствора и вдыхают через небулайзер.
Отзывы свидетельствуют также об эффективности на ранних этапах постоянного употребления теплого питья и проведение согревающих процедур. С этой целью можно применять не только всевозможные мази и растирки, но и прогревания соляной грелкой области спины и грудины. Эту процедуру при хорошей переносимости (следить за сердцебиением и давлением) можно проводить до 4-5 раз в день.
Мы выяснили, как лечить трахеит у взрослых в домашних условиях, но для повышения эффективности лечения кашля важно еще соблюдение щадящей диеты и больной должен выпивать дополнительно к норме еще 20% жидкости с учетом патологических потерь на образование мокроты. Кроме того, увеличение количества выпиваемой жидкости способствует разжижению мокроты и лучшему ее отхождению. В период болезни лучше не принимать препараты, обезвоживающие организм (мочегонные и слабительные).
Лечение хронического трахеита
Лечение определяется формой заболевания. При гипертрофическом варианте с выделением слизисто-гнойной мокроты используют ингаляции антибиотиков (подбор их проводят на основании антибиотикограммы). Также применяются муколитики и бронхолитики.
При атрофических процессах назначаются инстилляции в трахею масел (Каротолин, масло шиповника, персика, облепихи). Разумеется, что процедура выполняется врачом в стационаре. Перед процедурой размягчают сухие корки трахеального секрета ингаляциями с физраствором и растворяют их вливанием растворов протеолитических ферментов. Проводится также общая гипосенсибилизирующая терапия.
Трахеит как психосоматика подлежит лечению у опытного психолога и проработке вместе с ним психологических причин болезни. Различные методы психологического воздействия приносят успех при психосоматическом трахеите. Иногда утверждение, что кашель не опасный для больного и не серьезный, помогает его устранить. С учетом многообразия проявлений может потребоваться проведение обследования у невролога и даже психиатра с коррекцией состояния препаратами.
Доктора
Лекарства
- Жаропонижающие средства: Парацетамол, Аспирин, Целекоксиб, Вольтарен, Ибупрофен, Напроксен. Ибупрофен принимают по 200 мг 3 раза в сутки в течение первых 2-3 дней, Целекоксиб по 100 мг 2 раза в сутки. Помимо жаропонижающего действия, они оказывают и противовоспалительное действие
- Сосудосуживающие (деконгестанты): Оксиметазолин, Нафазолин, Ксилометазолин могут понадобиться первые два дня при затруднении носового дыхания. По возможности их применяют только на ночь, чтобы обеспечить спокойный ночной сон. Данные средства назначаются для профилактики осложнений в виде синуситов, евтахиитов, отитов.
- Противокашлевые средства: Глауцин, сироп Бутамират, Атуссин, Стопекс, Глаувент, Окселадин, Коделак Нео, Ледин, Омнитус, Пентоксиверин, Либексин, Синекод, Панатус, Туссикод. Действующими веществами выступают декстрометорфан, глауцина гидрохлорид или бутамират — все они противопоказаны в I триместре беременности.
- Отхаркивающие средства: Алтейка, Грудной эликсир, Мукалтин, Солодка форте, Пектусин, Грудной сбор, Бронхикум, Гексо Бронхо, Бронхоцин, Гексапневмин, Геделикс, Колдрекс Бронхо, Глицерам, Доктор Мом, Туссин.
- Муколитики: для разжижения мокроты применяют Лазолван, Амбробене, Амброксол, Амброгексал, Флавамед, Эрдостерин, Проспан, Флуимуцил, Ацетилцистеин, Викс, Бизолвон, Карбоцистеин, Флуифорт, Бромгексин. При хроническом трахеите Амброксол эффективен при небулайзерной терапии. Среди множества препаратов есть комбинированные, совмещающие в различных комбинациях противокашлевое, муколитическое и отхаркивающие действие: Стоптуссин, Амбробене стоптуссин, Аскорил Коделак Бронхо с чабрецом, Аскорил Экспекторант, Кашнол, Гликодин, Туссин Плюс, Пектолван стоп, Тос-Май.
- Антибиотики при трахеите назначают только при наличии осложнений, что вполне возможно поскольку вирусные инфекции и эпидемии гриппа имеют высокий риск присоединения бактериальных стафилококковых и стрептококковых инфекций. Вторичные бактериальные пневмонии наблюдаются у 38% больных гриппом. Также имеется риск развития отита, гайморита, что тоже является показанием к приему антибиотиков. Список антибиотиков включает: Амоксиклав, Амоксициллин, Аугментин, Цефуроксим, Левофлоксацин, Моксифлоксацин, Азитромицин, Сумамед.
- Десенсибилизирующие препараты: Алерон, Тавегил, Зодак, Кларитин, Лоризан, L-цет, Терфенадин, Лоратадин, Эриус имеют большое значение при аллергическом трахеите.
- Противовоспалительные нестероидные препараты: Эреспал, Эриспирус, Инспирон. Показаны при затяжном кашле. Эти препараты уменьшают проявления бронхоспазма и одновременно тормозят продукцию медиаторов воспаления. Взрослым пациентам назначают по 1 таблетке 2 раза в день, в некоторых случаях доза может быть увеличена до трех таблеток в день. Препарат показан не только при остром трахеите, но и при назофарингите, ларингите, ОРВИ, гриппе.
- Бронхолитики: Беротек, Беродуал, Комбивент, Дитэк, Сальбутамол, Вентолин, Сальброксол, Аскорил экспекторант. Необходимость в них может возникнуть при присоединившемся бронхите с бронхиальной обструкцией.
- Глюкокортикоиды: ингаляционные Беклометазон, Будесонид могут быть порекомендованы при трахеитах аллергической природы.
- Иммуномодуляторы: Кагоцел, Иммунал, Иммуно-тон, Лавомакс, Гуна-Флу.
Процедуры и операции
Ингаляции
Местному введению лекарственных препаратов при этом заболевании придается большое значение. Прежде всего потому, что средство воздействуют на очаг воспаления и создается оптимальная концентрация для эффективного лечения. Тем не менее, местное воздействие на слизистую трахеи не должно подавлять ее функции и вызывать раздражение. Для этого нужно строго контролировать концентрацию растворов и дозировки вдыхаемых препаратов.
В домашних условиях необходимо выполнять различные ингаляции, которые помогают уничтожить (нейтрализовать) патогенную флору, попавшую в верхние дыхательные пути, восстановить двигательную функцию мерцательного эпителия, восстановить или, наоборот, подавить выделительную функцию железистых клеток слизистой оболочки, ликвидировать отек слизистой оболочки, а самое главное — восстановить нормальное функционирование слизистой оболочки верхних дыхательных путей. Ингаляции очищают слизистую оболочку от пылевых частиц, сухих корочек, слизи, устраняют или хотя бы уменьшают отек слизистой оболочки, устраняют ее воспаление и т. д.
Ингаляции проводят:
- физиологическим раствором;
- слабыми растворами соли и соды;
- отварами антисептических (эвкалипт, календула, ромашка, шалфей) и отхаркивающих трав (чабрец, мать и мачеха, багульник, подорожник);
- эфирными маслами (мятное, эвкалиптовое, пихтовое, лавандовое, чесночное, чайного дерева, сосновое, можжевеловое, гвоздичное,);
- муколитическими препаратами по назначению врача.
Настои трав и эфирных масел используют в обычных паровых ингаляторах, которые дают крупнокапельный аэрозоль, оседающий преимущественно в верхних дыхательных путях и захватывает трахею. Удобно то, что эфирные масла можно использовать без ингалятора, вдыхая их из флакона или с носового платка, на который нанесено несколько капель масла. Это так называемые холодные ингаляции.
На 1 л горячей воды берут 3-4 капли эфирного масла или смесь масел в таком же общем количестве. Вдыхать целебные испарения нужно 5-7 минут через маску или насадку. При необходимости проводят ингаляции 2-3 раза в день (последний раз на ночь). Не проводить процедуру перед выходом на улицу.
Для ингаляций препаратов, если это назначил врач, нужно использовать небулайзер — аппарат, превращающий ингалируемое вещество в аэрозоль с мельчайшими частицами. Чем меньше они, тем глубже проникают в дыхательные пути. Небулайзеры бывают ультразвуковые и компрессорные. Первый вид имеет недостатки: в нем разрушаются гормоны, антибиотики, отхаркивающие средства и бронхолитики, также нельзя использовать суспензии и масла. Этот факт ограничивает их применение с лечебной целью. Возможно только увлажнение слизистых физиологическим раствором и минеральной водой.
Компрессорный (струйный) небулайзер выигрывает в этом плане и стал «золотым» стандартом ингаляционного лечения больных на дому. В нем можно использовать любые препараты, масла, суспензии, протеолитические ферменты, минеральную воду и гипертонический раствор.
С появлением мембранных небулайзеров стало возможным использовать меньший объем лечебного наполнения. Этот тип эффективен при малом объеме — от 0,5 мл. А выработка низкоскоростного аэрозоля мембранным небулайзером дает возможность лечить стенозирующий ларинготрахеит — частички аэрозоля задерживаются в глотке и трахее. При нетяжелом остром стенозирующем ларинготрахеите в качестве муколитической терапии достаточно ингаляций 0,9% раствора NaCl через небулайзер 3-4 раза в сутки.
Применение ингаляций муколитиков (Карбоцистеин, Ацетилцистеин или Амброксол) необходимо при лечении тяжелых форм заболевания, а также при развитии гнойных осложнений в виде бронхита и пневмонии.
При присоединении обструкции могут быть назначены в ингаляциях беродуал или сальбутамол. Для доставки будесонида через небулайзер должны использоваться только струйные (компрессорные). Ультразвуковые небулайзеры разрушают будесонид, способствуя выраженному снижению эффективности терапии. Для небулайзерной терапии можно применять препараты, предназначенные для доставки только этим методом. Нельзя ингалировать масляные растворы (может развиться тяжелая «масляная» пневмония), раствор эуфиллина, настои трав.
Трахеит у детей: симптомы и лечение
Анатомо-физиологические особенности строения органов дыхания у детей и сниженная иммунологическая реактивность обусловливают высокую восприимчивость их к острым респираторным инфекциям и гриппу, которые протекают с симптомами трахеита.
Симптомы и лечение трахеита у детей
Клиническая картина включает:
- лихорадку и общую интоксикацию;
- поражение респираторного тракта на различных уровнях (ринит, фарингит, ларингит, трахеит, бронхит и их сочетания).
 В большинстве случаев заболевание у детей начинается с озноба. Температура тела в первые сутки достигает уровня 38–40 C. Длительность ее различная и зависит от возбудителя и степени тяжести заболевания. При неосложненном течении носит одноволновый характер. У детей может быть насморк, заложенность носа и частое чихание. Трахеит проявляется кашлем и жжением за грудиной, которое усиливается при кашле.
В большинстве случаев заболевание у детей начинается с озноба. Температура тела в первые сутки достигает уровня 38–40 C. Длительность ее различная и зависит от возбудителя и степени тяжести заболевания. При неосложненном течении носит одноволновый характер. У детей может быть насморк, заложенность носа и частое чихание. Трахеит проявляется кашлем и жжением за грудиной, которое усиливается при кашле.
Кашель вначале сухой и мучительный. Постепенно превращается во влажный. Голос при этом заболевании не изменяется. Аускультативно при трахеите могут определяться единичные жужжащие хрипы, которые исчезают после откашливания мокроты. Но у детей трахеит часто сочетается с ларингитом, который привносит изменения голоса: охриплость, осиплость и грубый лающий кашель. Возможно увеличение регионарных лимфатических узлов.
Как лечить трахеит у детей? При нормальной температуре начните лечение с согревающих и отвлекающих процедур:
- ножных или ручных ванночек (вода температурой 40-43);
- растирания грудной клетки (спереди и сзади) гусиным или барсучьим жиром, мазью Доктор Мом, бальзамом Эвкабал (на основе эвкалипта), мазь доктора Тайсса с эвкалиптом, Пульмекс Беби, Барсучок и прочие. Используя мази, обращайте внимание на то, что детям с 6 месяцев до 2 лет многие препараты наносятся только на спину;
- ингаляций.
Банки, горчичники и жгучие пластыри у детей применять нельзя. Если вы все же решили поставить горчичники, ставьте их через слой ткани.
Наиболее эффективной тактикой лечения являются ингаляции, которые в значительной степени облегчают кашель и общее состояние ребенка. Делать их нужно по 5 минут несколько раз в день. Можно проводить обычные паровые процедуры горячей водой, которые увлажняют слизистую и снижают интенсивность кашля. Также проводят паровые процедуры содовым раствором, который помогает разжижать мокроту и способствует более легкому ее отхождению, а приступы кашля становятся более редкими. Ускорить процесс выздоровления помогут ингаляции с соком чеснока или лука, хлорфиллиптом (1 чайная ложка на 1 литр воды).
Для проведения процедуры можно заваривать отвары трав – чабреца, ромашки, шалфея, душицы, эвкалипта или мяты. Для отвара берут 1 чайную ложку сырья на 200 мл воды и держат на водяной бане 10 минут. При высокой температуре паровые ингаляции проводить нельзя, но доступна ароматерапия. Несколько капель масла (чайного дерева, эвкалипта, сосны мяты или пихты) вносят в аромалампу и ставят в комнате ребенка.
В более тяжелых случаях при присоединении бронхита с обструкцией врач может порекомендовать ингаляциях бронхо- и муколитиков (Беродуал, Амброксол, Ацетицистеин) или комбинированные препараты (сальбутамол+бромгексин+гвайфенезин).
Детям старше 2 лет возможно назначение фенспирида гидрохлорида в сиропе. Дискутабельным остается вопрос о назначении ребенку антибиотиков при этом заболевании. Острый трахеит относится к патологии, вызываемой респираторными вирусами, потому врачи, в том числе доктор Комаровский не рекомендует прием антибиотиков. Они назначаются только в случае присоединения бактериальной инфекции (синусит, отит, пневмония или бронхит) и в других ситуациях по усмотрению врача.
Однако, лечение трахеита у детей предусматривает прием препаратов, влияющих на кашель, но при этом нужно определить его характер:
- При сухом, надсадном кашле без мокроты применяют противокашлевые препараты: Синекод, Глауцин, Либексин, Тусупрекс. Синекод назначается детям с 6 до 12 месяцев по 10 капель четырежды в день, от 1-3 лет — 15 капель, больше 3 лет — по 25 капель. Смягчающие кашель пастилки и спреи, содержащие антисептики, применяют с 6 лет.
- При малопродуктивном и влажном показаны отхаркивающие средства: Туссин, Пертуссин, Солутан, Таблетки термопсиса, сироп «Алтейка», Проспан, Грудной эликсир, Мукалтин, Солодка форте, Пектуссин, Грудной сбор, Бронхикум, Геделикс, Гербион подорожник, Бронхиал с мать и мачехой и подорожником, Сироп от кашля с подорожником и мать и мачехой, Глицерам, Доктор Мом. Туссин можно давать с 2 лет по 0,5 чайной ложке 3 раза в день, с 6 лет по 1–2 чайные ложки. Туссин плюс помимо отхаркивающего действия оказывает и умеренное противокашлевое (благодаря гвайфенезину и декстрометорфану), но при этом не угнетает дыхательный центр. Его также назначают детям с 2 лет препарат назначается по 1 /2–1 чайной ложке 3–4 раза в день, 6–12 лет — по 1–2 чайные ложки 3–4 раза в день, старше 12 лет — по 2–4 чайные ложки 3–4 раза в день.
- При кашле с густой и вязкой мокротой с трудным ее отхаркиванием необходим прием муколитиков: Амброксол, Лазолван, Амбробене, Бромгексин, АЦЦ. Среди препаратов стоит обратить внимание на Амброксол, который можно назначать с периода новорожденности. Удобной формой для детей является сироп: до 2 лет дают по 2,5 мл 2 раза в день, с 2 до 5 лет — такую же дозу, но 3 раза в день. Для ингаляций применяют 0,75% раствор.
Маленьким детям отхаркивающие препараты применяют с осторожностью, так как при передозировке стимулируется не только кашлевой центр, но и рвотный, что грозит аспирацией рвотных масс. Также эта группа препаратов способствует значительному увеличению мокроты, которую маленькие дети не умеют откашливать. Застой секрета может усугубить тяжесть патологии. - Противовирусные препараты при необходимости: Арбидол, Кагоцел, Гриппферон, Виферон.
- При наличии повышенной температуры: Калпол, Детский Тайленол, Панадол, Цефекон Д (свечи). Действующее вещество парацетамол, назначается в разовой дозе 10–15 мг на кг веса 4 раза в сутки. Свечи назначаются с 6 лет. Внимательно уточняйте дозировку у врача и кратность приема, поскольку при передозировке парацетамол оказывает гепатотоксичное действие.
- Сосудосуживающие капли при заложенности носа: Нафазолин, Оксиметазолин, Гриппостад рино, Називин, Ринозолин. При рините можно закапывать нос изотоническим раствором, Салином, Аква Марис (раствор морской соли). Они применяются у детей с рождения. С этими же растворами можно делать носовые ингаляций. При слизисто-гнойном отделяемом показаны антибактериальные спреи: Биопарокс (старше 2,5 лет), Изофра, а при сочетании с заложенностью носа — Полидекса с фенилэфрином. Для разжижения густого секрета можно вводить Ринофлуимуцил в аэрозоле.
- При длительно сохраняющемся кашле (коклюш, упорный трахеит) показаны противовоспалительные средства: ингаляционные стероиды и Эреспал внутрь в сиропе (в возрасте старше 2 лет).
Если проанализировать отзывы, то при кашле эффективнее препараты, представляющие собой комбинации нескольких средств, которые воздействуют на различные механизмы воспаления и кашля. Единственным условием является то, что они должны применяться по возрасту и их должен порекомендовать врач. Так, достаточно эффективен препарат эликсир Коделак Бронхо (комбинация амброксола, натрия глицирризината и экстракта чабреца).
Амброксол стимулирует трахеальный секрет, экстракт чабреца — отхаркивающее, слабое бронхолитическое (расширяет бронхи), антибактериальное и противогрибковое, производное солодки имеет противовоспалительное действие. Эликсир применяется у детей с 2-летнего возраста. Он способствует быстрому переходу сухого кашля во влажный и хорошо купирует сухие хрипы. Препараты Кашнол и Кофасма можно применять с шестилетнего возраста и по назначению врача.
Многие мамы положительно отзываются о препарате Проспан, который назначался внутрь (сироп), а также ингаляционно (холодные ингаляции через небулайзер). Это препарат на растительной основе (листья плюща), который оказывает комплексное воздействие на респираторную систему: способствует легкому отхождению мокроты, устраняет спазм бронхов, а также оказывает противовоспалительное, противогрибковое и антибактериальное действие. У детей с навязчивым сухим кашлем к третьим суткам он становится влажным, а если препарат принимался с самого начала заболевания, то кашель полностью проходил через 2 дня. При лечении Проспаном не было необходимости принимать другие муколитики.
Для небулайзерных ингаляций применяется Проспан в форме капель (можно с 1 года). Для одноразовой ингаляции вне зависимости от возраста берут 20-25 капель препарата и разводят в физиологическом растворе 1:2. Рекомендуется продолжать лечение на протяжении 2-3 дней после исчезновения симптомов заболевания.
Антибактериальная терапия назначается только в определенных случаях:
- осложнения (отит, синусит, пневмония, острая инфекция мочевыводящих путей);
- хронические очаги инфекции (тонзиллит, пиелонефрит);
- лихорадка более 5 дней (подозрение на развитие бактериальных осложнений);
- тяжелое течение заболевания у детей раннего возраста.
Особенностью трахеита у детей является сочетание его с ларингитом с развитием стенозирующего ларинготрахеита (круп). Он развивается у детей с 1 до 3 лет, имеющих склонность к аллергозам. Проявляется осиплостью голоса, «лающим» кашлем, шумным затрудненным дыханием, что связано с сужением пространства гортани.
Дети с ларинготрахеитом второй и выше степени стеноза обязательно госпитализируются. Для купирования стеноза преимущество имеют небулизировнные стероидные препараты (чаще всего Будесонид). Суспензия Пульмикорт — это оригинальный препарат будесонида. Для небулайзерной терапии применяется 2 мг однократно или по 1 мг дважды через 30-40 минут. Препарат блокирует синтез бронхосуживающих веществ, снижает гиперреактивность дыхательных путей (антианафилактическое действие).
Обладая местной противовоспалительной активностью и выраженным сосудосуживающим действием, быстро уменьшает выраженность отека слизистой гортани, трахеи и бронхов. Суспензия, имея низкую липофильность, хорошо проникает через слизистый секрет на любом участке трахеобронхиального дерева, чем и объясняется быстрый эффект. Стероидная терапия при необходимости продолжается нескольких дней, но дозу препарата со 2-го дня снижают.
До приезда скорой помощи можно использовать «отвлекающие» процедуры (ножные ванны с горячей водой), увлажнение воздуха, а при наличии небулайзера провести ингаляцию физиологического раствора (2-3 мл).
Трахеит при беременности
Катаральный синдром при ОРВИ или гриппе выражен у беременных фарингитом, ринитом, но особенно характерен трахеит.
На любом сроке беременности можно:
- Увлажнять воздух в помещении (увлажнителями или развешиванием влажной ткани на батареи отопительной системы).
- Употреблять теплые напитки липовый и ромашковый чай с медом и лимоном, молоко добавлением соды или разведенное 1:1 с водой «Боржоми».
- Полоскать полость рта и носа при рините и фарингите солевым раствором, применять Аква Марис.
- Делать щелочные ингаляции (лучше через небулайзер), ингаляции Ротокана, Новоиманина, Эвкалипта сок лука или чеснока. Ингаляции делают 3-4 раза в день. Ингаляции слишком горячим паром при беременности делать не рекомендуется.
Беременным можно принимать леденцы: Холс с эвкалиптом или мятой, Проспан, Бронхостоп, Доктор Мом, Исла-Минт, Исла-Моос, которые будут устранять першение в горле и немного подавлять кашель.
Чем лечить трахеит при беременности?
- Противовирусные препараты (по рекомендации врача): Амантадин, Римантадин, Занамивир, Осельтамивир или Умифеновир (действует на вирусы гриппа А и В). Использование противовирусных средств в первом триместре беременности нежелательно. Интерферонсодержащие препараты можно применять во второй половине беременности.
- Жаропонижающие. Парацетамол – эпизодически, при высокой лихорадке. Ацетилсалициловая кислота обладает свойством разжижать кровь, что может привести к началу маточного кровотечени. В первой половине беременности можно применять Ибупрофен, Диклофенак. Во второй половине беременности нестероидные противовоспалительные препараты могут спровоцировать снижение тонуса и возбудимости матки и в дальнейшем подавить родовую деятельность.
- Деконгестанты: детские капли в нос Оксиметазолин.
- Антигистаминные препараты: Лоратадин, Цетиризин.
- Отхаркивающие. Гербион подорожник, Арида, Мукалтин (без превышения дозы, поскольку алтей оказывает абортивное действие), Муколван, сироп Проспан, Фитопектол №2 (грудной сбор), микстура из термопсиса. Амброксол и Амбробене разрешается к применению только во II и III триместрах. Бромгексин, АЦЦ тоже противопоказаны в I триместре. Препараты аниса, душицы, корня девясила, фиалки, чабреца, сосновых почек, мать-и-мачехи, корня солодки при беременности противопоказаны.
- Противокашлевые препараты: Стодаль (гомеопатический), сироп Бронхикум. Препараты с действующим веществом декстрометорфан (Атуссин, Вокасепт, Гликодин, Тос-май, Стопекс, Тусин плюс) можно применять во второй половине беременности по назначению врача. Кодеинсодержащие препараты противопоказаны.
- Противовоспалительные препараты (при необходимости): Эреспал.
- Бронхолитики (при необходимости): Беродуал.
Диета при трахеите

Диета при бронхите
- Эффективность: нет данных
- Сроки: 7-14 дней
- Стоимость продуктов: 1600-1800 руб. в неделю
Специальной диеты не существует. Тем не менее, в рационе больного не должна присутствовать раздражающая пища (острая, кислая, чрезмерно соленая, а также горячая и холодная). Эта пища будет оказывать раздражающее действие на слизистую глотки и поддерживать воспалительный процесс и в трахее. За основу можно взять диету при бронхите. Большое внимание нужно уделить питьевому режиму: морсы, соки, компоты, травяные чаи, чай с лимоном, отвар шиповника, облепихи.
Профилактика
Профилактика заболевания заключается в:
- Исключении провоцирующих факторов (охлаждение, курения, злоупотребление алкоголем профессиональные вредности).
- Укреплении иммунитета с целью профилактики вирусных заболеваний респираторного тракта (прогулки, закаливание, употребление пробиотических продуктов).
- Своевременном лечении инфекционных заболеваний глотки и гортани, если таковые произошли.
- Поддержании в квартире нормальных показателей влажности воздуха (65-70%).
- Выявлении и устранении аллергена.
Профилактические меры особенно актуальны в периоды гриппозных эпидемий, поскольку воспаление трахеи в большинстве случаев вызывается вирусными инфекциями, включая грипп.
Специфическая профилактика гриппа заключается в проведении вакцинации категориям высокого риска: пожилые старше 60 лет, больные сахарным диабетом, страдающие хроническими заболеваниями дыхательной системы, беременные женщины, часто болеющие, медицинские работники.
Неспецифическая профилактика гриппа и ОРВИ включает проведение мероприятий при подъеме заболеваемости. С этой целью применяются интерфероны, противовирусные препараты (Умифеновир), индукторы эндогенного интерферона (Циклоферон, Амиксин, Кагоцел). В настоящее время большое внимание уделяется бактериальным лизатам, которые также влияют на систему неспецифической резистентности организма: ИРС-19, Имудон, Бронхомунал.
Последствия и осложнения
Последствиями нелеченого острого трахеита является хроническая форма заболевания. Из осложнений нужно отметить:
- Эрозивный трахеит. Возникает в результате воздействия бактериального или механического фактора при отсутствии адекватного лечения. Эрозивный трахеит опасен тяжелыми осложнениями: кровохарканье, стеноз трахеи, трахеоорганный свищ.
- Бронхит.
- Пневмонию.
- Аллергический бронхит и бронхиальную астму. Возможно развитие этих осложнений при наличии аллергического трахеита и не устраненном воздействии аллергена.
Прогноз
При острой форме заболевания прогноз для жизни и выздоровления благоприятен. При хронической — полное выздоровление невозможно, однако при исключении провоцирующих факторов, проведении профилактических курсов лечения можно добиться благоприятного течения заболевания без обострений и прогрессирования болезни.
Список источников
- Трухан Д. И., Мазурова А. Л., Речапова Л. А. Острые респираторные вирусные инфекции: актуальные вопросы диагностики, профилактики и лечения в практике врача терапевта // Терапевтический архив. 2016; 11: 76–82.
- Зубков М.Н. Алгоритм терапии острых и хронических инфекций верхних и нижних дыхательных путей // РМЖ. – 2009. – т.17. – № 2. – С. 123–131.
- Лыткина И.Н., Малышев Н.А. Профилактика и лечение гриппа и острых респираторных вирусных инфекций среди эпидемиологически значимых групп населения. Лечащий Врач. 2010; 10: 65-69.
- Мизерницкий Ю.Л., Мельникова И.М. Муколитическая и отхаркивающая фармакотерапия при заболеваниях легких у детей. М.: Медпрактика-М, 2013.
- Селькова Е. П., Калюжин О. В. ОРВИ и грипп. М.: МИА. 2015. 224 с.





 АЦЦ
АЦЦ Синекод
Синекод Стоптуссин
Стоптуссин Эреспал
Эреспал Лазолван
Лазолван Геделикс
Геделикс Аскорил
Аскорил Доктор Мом
Доктор Мом Ингалипт
Ингалипт Биопарокс
Биопарокс Мукалтин
Мукалтин Муколик
Муколик Бронхолитин
Бронхолитин Ампициллин
Ампициллин Амоксициллин
Амоксициллин Аугментин
Аугментин Амоксиклав
Амоксиклав Зиннат
Зиннат Цефалексин
Цефалексин Сумамед
Сумамед Азитромицин
Азитромицин Левофлоксацин
Левофлоксацин















Последние комментарии
Надежда: Наконец нашла эту статью, где рассказано как правильно питаться, после удаления желудка ...
Алла Анатольевна: Как только прочитаешь противопоказания, сразу сдохнуть хочется.
Елена: Мой опыт положительный. Я выпила эскапел, потом еще сделала тест, потом сделала узи и ...
Сергей Степанов: Занимаюсь тяжёлой атлетикой уже много лет, колени давно начали шалить. Врач посоветовал ...