Гиперкалиемия
Общие сведения
Калий — важный микроэлемент, имеющий значение в поддержании функции клеток. В клетках его концентрация в несколько раз больше, чем в пространстве вне клетки. Это нужно для создания потенциала действия и последующей передачи импульсов, поскольку он участвует в передаче импульсов и сокращении мышц.
Концентрацию калия в крови поддерживают регуляторные механизмы, и она колеблется от 3,5 до 5,0 ммоль/л. Организм компенсирует избыток калия, адаптируясь к изменениям нагрузки, если он поступает с пищей или повышается при приеме некоторых медикаментов. Но при заболевании почек и некоторых других состояниях будут отмечаться отклонения его уровня от нормальных значений.
Гиперкалиемия — это увеличение уровня калия в крови более 5,5 ммоль/л. Это состояние относится к нарушению баланса электролитов и может быть связано с повышенным поступлением калия извне, нарушением выделения почками или выходом этого микроэлемента из клеток. Избыток выводится преимущественно почками (90–95%), а желудочно-кишечным трактом только в небольшом количестве. В связи с этим, основная причина гиперкалиемии — нарушение функции почек. Частота гиперкалиемии среди населения невелика (2,5–3,3%), но у пациентов, имеющих сниженную клубочковую фильтрацию при почечной патологии, она значительно увеличивается.
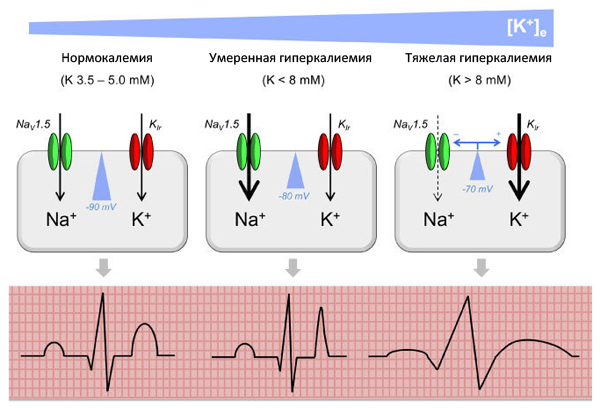
Степени гиперкалиемии
Степени гиперкалиемии могут быть разными. Легкая и умеренная степени не являются неотложными состояниями, но есть риск нарушений сердечного ритма. Тяжелая гиперкалиемия — это неотложное состояние, которое требует срочного вмешательства, поскольку представляет опасность развития смертельных аритмий. В таких случаях коррекция проводится в отделении реанимации. В связи с этим предельно допустимые значения гиперкалиемии должны вызывать настороженность врачей и необходимость принимать профилактические меры, чтобы избежать перехода в более тяжелые состояния.
Патогенез
В норме калий фильтруется клубочками, потом обратно всасывается в канальцах. Выделение его начинается в дистальных канальцах почек и регулируется физиологическими потребностями. Снижение клубочковой фильтрации и снижение общего количества действующих нефронов влечет снижение выведения калия. При снижении функции почек толстый кишечник берет на себя функцию по выведению калия. При терминальной почечной недостаточности выведение этого микроэлемента с калом увеличивается в 3 раза по сравнению со здоровыми людьми с ненарушенной функцией почек.
Кишечник поглощает употребляемый калий, который попадает в портальную систему и стимулирует этим выделение инсулина. При дефиците инсулину происходит выход калия из клеток в межклеточное пространство и повышается его уровень в крови. Этот микроэлемент участвует в сокращении мышц и передаче импульсов. Переизбыток калия в организме уменьшает потенциал покоя мембран клеток, поэтому ухудшается распространение импульсов. Функции мышечных и нервных клеток нарушаются — развивается паралич мускулатуры, снижается ударный объем сердца, нарушается его ритм (он замедляется, не исключена фибрилляция и остановка сердца) и подавляются сухожильные рефлексы. Со стороны нервной системы отмечается нарушение сознания (больной дезориентирован) и чувствительности (появляются парестезии).
Классификация
Переизбыток калия бывает нескольких степеней:
- мягкая (до 6,5 ммоль/л);
- умеренная (до 7,5 ммоль/л);
- тяжелая (больше 7,5 ммоль/л).
В зависимости от начала и частоты эпизодов повышение уровня бывает:
- острым;
- хроническим (или рецидивирующее повышение выше 5,0 ммоль/л, которое выявляется в течение года периодически).
Аритмии и внезапная смерть могут развиваться при разном уровне. Мягкая гиперкалиемия часто протекает бессимптомно, особенно при наличии сахарного диабета, хронической патологии почек и сердечной недостаточности. Значимым является уровень калия больше 6,0 ммоль/л, когда появляются предвестники аритмий на ЭКГ. Но угроза для жизни при уровне 6,0 ммоль может быть и без изменений на ЭКГ, что встречается у 50% пациентов. Наибольший риск развития гиперкалиемии имеют больные с низкой клубочковой фильтрацией, которым назначаются ингибиторы РААС, задерживающие калий в организме. Этот риск высок у больных с анурией, находящихся на диализе, и у больных с трансплантированной почкой.
Причины
Причины гиперкалиемии разнообразны и стоит выделить основные:
- Заболевания почек и развитие почечной недостаточности. Повышенное потребление калия с пищей очень редко вызывает гиперкалиемию при ненарушенной функции почек, но риск ее развития очень высок при заболеваниях почек и надпочечников. Заболевания почек, при которых нарушается функция дистальных отделов нефрона, сопровождаются уменьшением выведения калия с мочой, причем риск гиперкалиемии пропорционален степени недостаточности почек.
- Прием медикаментов. Вероятность этого нарушения увеличивается при приеме ИАПФ или блокаторов рецепторов ангиотензина (Лозартан, Кандесартан, Валсартан, эпросартан), которые назначаются при артериальной гипертензии, нестероидных препараты, блокаторов альдостерона, бета-блокаторов, Дигоксина, калийсберегающих диуретиков, Гепарина. Особенно опасные уровни калия отмечаются при комбинации ИАПФ/БРА с Верошпироном.
- Массивное разрушение клеток. Выход внутриклеточного калия отмечается при разрушении клеток — гемолиз, некроз тканей, размножение ткани, рабдомиолиз (разрушение мышечной ткани), синдром распада опухоли, ожоги. При внутренних кровотечениях и гематомах калий эритроцитов тоже выходит во внеклеточное пространство.
- Массивное или частое переливание крови и ее компонентов.
- Парентеральное питание, богатое калием.
- Состояние гипергликемии. При этом из клеток во внеклеточное пространство выходит вода и калий.
- Тромбоцитоз и лейкоцитоз.
- Генетические заболевания. Семейный гиперкалиемический паралич характеризуется периодическим выходом калия из клеток, что проявляется приступами паралича.
Таким образом в зоне риска гиперкалиемии находятся больные, принимающие ИАПФ, антикоагулянты, сартаны, калийсберегающие диуретики, с абдоминальным ожирением, патологией почек преддиабетом, инсулинорезистентностью. За этими больными должен быть постоянный контроль со стороны врача, и сами больные должны знать о существующей возможности повышения калия в крови, что должно побуждать их периодически проверять его уровень в крови.
Симптомы
Признаки повышения калия в крови развиваются при его уровне в крови больше 6,5 ммоль/л, но более важна скорость его увеличения. У пациентов с медленно нарастающим уровнем калия и хронической гиперкалиемией чаще всего симптомы отсутствуют даже при высоких уровнях (>7,0 ммоль/л). При быстро развившемся повышении уровня калия появляется мышечная слабость, онемение лица, жалобы на «ватные» руки и ноги, нарушения сердечного ритма.
Симптомы гиперкалиемии также включают: боль в груди и загрудинную боль, которая напоминает боль при инфаркте миокарда, повышенное потоотделение, тошноту, слабость, рвоту и головокружение. Внезапная боль в груди должна насторожит в отношении опасного для жизни повышения уровня калия. У большинства больных симптомы включают выраженную сонливость и тяжелую брадиаритмию. При осмотре выявляются: уменьшение силы мышц, снижение сухожильных рефлексов и силы в руках и ногах, дряблый паралич мышц. При этом будут симптомы основного заболевания (почечная или сердечная недостаточность): сухая кожа, отеки лица и нижних конечностей, одышка.
Анализы и диагностика
Основным показателем диагностики этого стояния является электрокардиограмма (ЭКГ), которая должна проводиться в 12 отведениях. Проявления гиперкалиемии на ЭКГ различны и изменчивы — это зависит уровня повышения калия. ЭКГ — чувствительный индикатор повышения уровня калия, на который ориентируются до подтверждения лабораторных анализов (биохимические показатели). На ранних стадиях гиперкалиемии появляется укорочение интервалов PR и QT и повышение сегмента SТ-Т (псевдоинфаркт миокарда). Самое раннее проявление на ЭКГ — узкие и остроконечные волны T.
Волны T имеют короткую продолжительность, что отличает их от «инфарктных», у которых основание широкое. Максимальная высота T отмечается при концентрации выше 5,5 ммоль/л. Помимо этого характерными являются брадикардия и блокады сердца разной степени. Если уровень калия достигает 8-9 ммоль/л, синусовый узел активируется и стимулирует желудочки без предсердной активности — возникает синусово-желудочковый ритм.
Если повышение калия продолжается, комплекс QRS еще больше расширяется и сливается с волной T — происходит фибрилляция и прекращение деятельности сердца. Это происходит при повышении уровня калия до 10 ммоль/л.
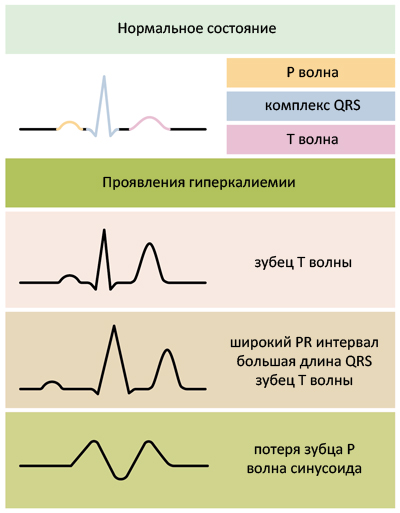
ЭКГ-признаки гиперкалиемии
Другие виды анализов и диагностик:
- анализ на электролиты крови (включая калий, магний, натрий, кальций) — норма калия 3,5–5,5 ммоль/л;
- показатели функции почек (мочевина, креатинин, мочевая кислота);
- эхокардиография;
- тропонины крови и креатинфосфокиназа;
- газовый анализ крови.
Лечение
Лечебные мероприятия зависят от степени тяжести и скорости повышения калия в крови. Больным, у которых уровень калия повысился за короткое время, чаще всего рекомендуется лечение в стационаре. Если калий повышается постепенно за несколько недель, лечение проводят амбулаторно, но под наблюдением врача.
Как понизить калий в крови при предельно допустимых значениях 5,0 до 5,5 ммоль/л? Больным, которые адаптированы к высокому уровню калия, проводится постепенное его снижение. Эти ситуации не требуют срочного вмешательства и достаточно:
- Ограничение поступления калия с продуктами.
- Отмена лекарственных препаратов, влияющих на уровень калия.
- Прием диуретиков (петлевых и тиазидных).
- Назначение препаратов ионообменных смол (патиромер). При умеренной степени (5,5–6,5 ммоль/л) лечение ими в короткие сроки нормализует значения калия. Использование патиромера позволяет не отказываться от лечения препаратами иАПФ и сартанами.
Если препараты ионообменных смол недоступны больному, низкокалийная диета и использование диуретиков (петлевых и тиазидных) при долговременном применении предотвращают гиперкалиемию у больных с почечной недостаточностью.
Неотложное вмешательство требуется при:
- Наличии клинических проявлений.
- Быстром повышении уровня калия.
- Изменениях на ЭКГ.
- Выраженном ацидозе.
- Уровне калия в крови более 6,5 ммоль/л при почечной недостаточности, гемолизе, внутреннем кровотечении, рабдомиолизе и прочих состояниях, сопровождающихся быстрым повышением его уровня.
Больные в остро тяжелом состоянии находятся в отделении реанимации. В этом случае лечение гиперкалиемии (перевод в нормокалиемию) включает:
- Внутривенная инфузия глюконата кальция или хлорида кальция, который является функциональным антагонистом калия, но не влияет на его уровень в крови. В кальции хлориде содержится втрое выше концентрация кальция, по сравнению с глюконатом. Тем не менее глюконат кальция — лучший выбор, поскольку кальция хлорид часто вызывает локальное раздражение. Препараты кальция вводят в центральную вену и через 3 минуты после введения картина ЭКГ изменяется. Если изменения на ЭКГ сохраняются, инфузию препаратов кальция повторяют через 5–7 минут.
- Внутривенное введение глюкозы с инсулином, что стимулирует переход калия в клетку. Вводят 10 МЕ инсулина на 50 мл 5% раствора глюкозы. Если уровень калия не снижается, вводят повторно дозу инсулина.
- Ингаляции бета-агонистов (Сальбутамол, Альбутерол) через небулайзер. Ингаляционные β-агонисты быстро действуют и дополняют эффект инсулина, поэтому эти два препарата применяют одновременно. Бета-агонисты и инсулин вызывают переход калия в клетки.
- Внутривенное капельное введение бикарбоната натрия. Инфузии этого препарата проводят при развитии метаболического ацидоза с целью снижения гиперкалиемии.
- Внутривенное введение петлевых диуретиков (особенно они показаны при гиперволемии). Диуретики (Фуросемид) усиливают потерю калия почками.
- Препараты ионообменных смол, которые связывают калий в кишечнике и выводят его. В кишечном содержимом уровень калия в 2–4 раза выше, чем в крови. В кишечнике смолы удаляют калий за 4–6 часов. Эти препараты принимают внутрь или в виде клизмы.
Из всех перечисленных пунктов наиболее важным считается лечение в виде небулайзерных ингаляций Сальбутамола и внутривенного введения глюкозы (декстрозы) с инсулином. Из других методов лечения гиперкалиемии применяется гемодиализ.
Если медикаментозное лечение оказалось неэффективным, больных переводят на гемодиализ или перитонеальный диализ. Обычно это больные с ХПН IV–V стадии, которым нужно быстро снизить калий. Параллельно используются катионные обменники внутрь или в клизме. Разумеется, что в случае тяжелой гиперкалиемии используются быстро действующие препараты — инфузии препаратов кальция, инсулина с глюкозой, бикарбонат натрия, ингаляции Сальбутамола. При лечении уровень калия измеряют через 1–2 часа от начала лечения.
Препараты с умеренной скоростью действия применяются на втором этапе — петлевые диуретики внутривенно, обменные смолы (патиромер). Катионообменные смолы могут содержать ионы кальция или натрия. При приеме внутрь эти ионы обмениваются на калий, связывают его и выводят через желудочно-кишечный тракт. При этом кальций или натрий остаются в организме. В случае приема катионообменных смол с натрием, он, оставаясь в организме, вызывает задержку воды, что является неблагоприятным эффектом при сердечной недостаточности и недостаточности почек. В таких случаях предпочтение отдается смолам, содержащим кальций. Из препаратов этой группы в России зарегистрирован патиромер (препарат Велтасса), который относится к средствам медленного действия и уровень калия снижается только через неделю. При назначении ионообменных смол нужно внимательно следить за уровнем магния в крови, который тоже снижается при приеме препаратов смол.
Другой препарат Локелма является высокоселективным в отношении калия, не влияя на катионы магния и кальция. Механизм действия такой же — захват калия в ЖКТ, уменьшение его концентрации в просвете кишечника, и соответственно, снижение его уровня в крови. Всем больным после проведения срочных мероприятий обязательно проводится профилактика рецидива. И для этих целей целесообразно применять катионообменные смолы, которые хорошо переносятся и течение длительное время поддерживают нормальный уровень К+ у больных, предрасположенных к данному нарушению. Их применение дает возможность не отменять препараты для лечения сердечной недостаточности.
Доктора
Лекарства
- Инфузии растворов: Кальция хлорид, Кальция глюконат, раствор Глюкозы 5%, Натрия бикарбонат.
- Петлевые диуретики: Лазикс, Фуросемид, Торасемид, Лотонел.
- Катионообменные смолы: Велтасса, Локелма.
Диета

Диета при заболевании почек
- Эффективность: лечебный эффект через 10 дней
- Сроки: 1 месяц и более
- Стоимость продуктов: 1250-1350 рублей в неделю

Диета при почечной недостаточности
- Эффективность: лечебный эффект через 2 недели
- Сроки: постоянно
- Стоимость продуктов: 1200 - 1300 рублей в неделю
Считается, что разнообразная диета с достаточным содержанием овощей и фруктов обеспечивает 4,5 г калия. При хорошей выделительной способности почек даже до 12 г калия в день не вызывает последствий. Больным с заболеваниями почек и клубочковой фильтрацией ниже 45 мл/мин советуют постоянно контролировать уровень калия в продуктах и не превышать 3 г в сутки.
Если клубочковая фильтрация ниже 30 мл/мин, то питание больного может содержать до 2 г калия. Для этого нужно постоянно контролировать рацион и не допускать в нем продуктов с высоким содержанием этого микроэлемента. Высокое содержание его в апельсинах, бананах, дыне, абрикосах, киви, сухофруктах, манго, персиках, авокадо, картофеле, моркови, брокколи, фасоли, свекле, водорослях, томатах, цветной капусте, орехах, шоколаде, говядине, свинине, колбасах. Большое количество его содержится в кофе – в одной чашке 100 мг. Его содержат и заменители соли, поэтому важно обращать внимание на ее состав.
Важно также правильно готовить овощи перед употреблением. Выщелачивание — это способ, помогающий снизить в овощах количество калия.
- очистить и нарезать овощи небольшими ломтиками;
- промыть теплой водой;
- на два-три часа (лучше на ночь) замочить нарезанные овощи в большом количестве теплой воды, по возможности меняя воду каждые 4–5 часов;
- окончательно промыть и готовить овощи (при варке тоже используется большое количество воды, которую после варки выливают).
Но даже при такой тщательной подготовке калий остается. Это нужно учитывать и продукты с высоким его содержанием не нужно ежедневно употреблять, а также следить за размером порций. Если используются консервированные овощи и фрукты, маринад и сироп следует слить, а продукт промыть проточной водой.
Свой выбор больной должен остановить на продуктах с низким содержанием калия: яблоки и сок из них, груши, сок грушевый, клюква и клюквенный сок, консервированные груши, клубника, малина, черника, слива, ананас, вымоченная и отваренная капуста, кукуруза, белый рис, хлеб из рисовой муки, огурец, зеленая фасоль, салат айсберг, грибы. Список продуктов неполный и его можно расширить, изучив таблицу содержания калия в продуктах, и составить меню на каждый день.
Профилактика
- Диетическое ограничение калия.
- Избегать лекарственных сочетаний, повышающих уровень калия в крови, включая нестероидные противовоспалительные средства.
- Использование низких доз РААС при сердечной недостаточности, хронической почечной недостаточности, протеинурии. Дозу уменьшают при умеренном повышении калия и прекращают при показателе более 5,5 ммоль/л.
- Частый контроль показателей крови на калий, особенно лицам, принимающих ИАПФ и БРА.
- Исследование функции почек, поскольку ее ухудшение является распространенной причиной повышения калия в крови.
- Применение диуретиков и катионообменных смол.
- Не прибегать к голоданию, которое спровоцирует увеличение перехода калия вне клеток. Голодание в течение 15 ч повышает калий в крови на 0,6 ммоль/л.
Последствия и осложнения
- нарушения нервно-мышечной передачи разной степени;
- мышечная гипотония;
- параличи мышц и снижение рефлексов;
- атония кишечника;
- боли в мышцах;
- брадикардия и сердечные аритмии;
- при концентрации 8–10 ммоль/л появляется атриовентрикулярная блокада, при 13 ммоль/л — асистолия (остановка сердца).
Прогноз
Прогноз зависит от степени тяжести гиперкалиемии, скорости ее нарастания и, безусловно, от основного заболевания. Легкая и умеренная степень хорошо купируется постоянной диетой и приемом препаратов катионообменных смол. При тяжелой степени, которая наблюдается при почечной недостаточности, ухудшается качество жизни и прогноз — увеличивается риск внезапной смерти (развиваются фатальные аритмии). На конечной стадии заболеваний почек необходима заместительная почечная терапия: гемодиализ, перитонеальный диализ, трансплантация.
Список источников
- Айдаргалиева Н. Е., Махмудова А. К., Куралова М. Б., Аманов А. Т., Шерияздан Ж.С. Гиперкалиемия в клинической практике и ее лечение. Текст научной статьи по специальности «Клиническая медицина»/ Вестник Казахского Национального медицинского университета, 2016, №4, С. 72–79.
- Смирнова О. О. Изменения концентрации калия: что опаснее? / О. О. Смирнова - VetPharma. - 2014. - №4. - С. 60–68.
- Шутов А.М. Пациент с гиперкалиемией: сложность коррекции и индивидуальный подход с учетом возраста и сопутствующей патологии / А.М. Шутов, Е. В. Ефремова, О. Н. Денисов // Кардиология: новости, мнения, обучение. - 2018. - №3. - Т.3. - С. 88–91.
- Дударь И.О Гиперкалиемия в клинической практике. Индивидуализация коррекции гиперкалиемии: точка зрения нефролога/«Урология. Нефрология. Андрология» 2018, № 1 (12).
- Парфенов В.А., Исакова А.П., Вишнева Е.М. Гиперкалиемия притерапии хронической сердечной недостаточности: основные проявления, изменения на ЭКГ, методы коррекции/Материалы V Международная (75 Всероссийская) научно-практическая конференция «Актуальные вопросы современной медицинской науки и здравоохранения».





 Лазикс
Лазикс Фуросемид
Фуросемид Торасемид
Торасемид Кальция хлорид
Кальция хлорид Кальция глюконат
Кальция глюконат















Очень полезная статья. Спасибо вам большое.
Статья очень понравилась. Понятно над чем нужно рабоать и чего опасаться. Мне не хватило лишь списка продуктов, Которые можно есть и какие исключить. Благодарю.
Нашла в статье ответы на свои вопросы. Подробно, доступно и понятно. Спасибо автору и всем чьи работы он использовал.
Спасибо автору
Статья исключительно полезная, особенно для людей в возрасте. Когда врач лечит, состояние не улучшается, а в диагнозе и разговоре с врачом даже не упоминается о какой-то там гиперкалиемие. Полное, доступное и достаточное для пациента изложение сути одной из возможных проблем. Спасибо.
Статья помогает разобраться в сути проблемы с повышением уровня содержания калия в крови. 2) Принять необходимые меры с участием специалистов медицины. 3) Избавиться от страхов, усугубляющих состояние человека. Спасибо за простое, доступное для понимания проблемы, изложение сути.